Consulta els tutorials
Informació pràctica
Evolució biofisiològica en la vellesapP@)
Les persones, com tots els organismes vius, envelleixen. S’estima que l’edat màxima de l’ésser humà se situa en els 115 anys.
Durant el procés d’envelliment els diferents sistemes del cos humà experimenten una sèrie de canvis; aquests canvis, encara que siguin universals, són diferents en cada persona, ja que cadascú envelleix de manera única.
Canvis generals en: 1. Sistema nerviós, 2. Sistema locomotor, 3. Sistema cardiovascular, 4. Sistema respiratori, 5. Sistema digestiu, 6. Sistema urinari, 7. Sistema endocrí, 8. Sistema reproductor, 9. Pell i derivats de la pell, 10. Sistema sanguini, 11. Sistema immunitari.
Com que el fenomen de la vellesa és relativament nou, són nombroses les publicacions que intenten objectivar els diversos canvis que es produeixen, i moltes de les hipòtesis proposades estan en estudi. De totes maneres, l’envelliment presenta algunes característiques comunes.
L’any 1977, el bioquímic i gerontòleg Strehler en va descriure quatre: el seu caràcter universal, progressiu, minvant i intrínsec. Es produeixen dos tipus de canvis: els canvis biològics universals provocats per l’edat, i els canvis que depenen d’altres factors genètics i ambientals, o que són provocats por malalties, relacions, estils de vida, etc.
En la vellesa disminueix la capacitat per reaccionar de forma adaptativa al canvi ambiental (per exemple: després de pujar uns quants esglaons corrent, el pols necessita més temps per recuperar el seu batec normal). No obstant això, aquestes pèrdues es poden veure reduïdes o compensades per una menor autoexigència amb el pas dels anys, i per la reserva funcional de cadascú. Així mateix s’observa que molts canvis fisiològics associats a l’envelliment, com els canvis musculoesquelètics, el descens de la massa muscular, etc., poden estar associats no tan sols a la vellesa, sinó també a la inactivitat.
L’envelliment i la salut també tenen una perspectiva de gènere. Les dones tenen un índex més alt de morbiditat i discapacitat, mentre que els homes tenen menys esperança de vida.
Canvis generals
Durant el procés d’envelliment les cèl·lules del cos es fan més grans i a poc a poc perden la seva capacitat per dividir-se i reproduir-se, i moltes perden la seva capacitat de funcionament.
Pel que fa al pes, en els homes té tendència a augmentar fins als 50 anys, encara que després la tendència s’inverteix. En les dones la tendència a l’augment de pes es manté fins als 70 anys, i s’inverteix a partir d’aquest moment. La disminució de pes tant en homes com en dones es deu a la reducció del teixit muscular, de la massa òssia, del greix subcutani i de la quantitat d’aigua corporal.
Els mecanismes que intervenen en la regulació de la temperatura corporal s’alteren, la qual cosa predisposa a la persona a problemes com la hipotèrmia i la hipertèrmia.
1. Sistema nerviós
1.1 Òrgans dels sentits
Tots els òrgans dels sentits reben algun tipus d’informació ambiental (llum, soroll, etc.). Aquesta informació es converteix en un impuls nerviós que arriba al cervell, on s’interpreta. Es necessita una certa quantitat d’estimulació abans que es percebi una sensació. Aquest nivell mínim d’estimulació s’anomena llindar. En l’envelliment augmenta aquest llindar, per la qual cosa també augmenta la quantitat d’informació sensorial necessària i la privació sensorial. La pèrdua d’eficàcia dels sentits pot veure’s reflectida en el comportament de la persona gran.
- La vista
L’agudesa visual disminueix amb l’edat, és el que es coneix com a presbícia. Les pupil·les es contreuen més i responen amb més lentitud als estímuls lluminosos.
El cristal·lí es fa més gran, i això provoca pèrdua d’acomodació visual per enfocar els objectes. També augmenta la seva opacitat en el que pot ser un primer signe de la formació de cataractes. L’aparició de glaucoma augmenta.
El múscul que eleva la parpella superior s’afebleix. Això, unit a la disminució del greix de l’òrbita, produeix una sensació d’enfonsament dels ulls.
Disminueix la quantitat de secreció lacrimal, amb la qual cosa augmenta la sequedat i el risc d’infeccions. Apareix l’arc senil, un dipòsit de greix que forma un cercle blanc a la vora externa de l’iris i que no destorba la visió. La percepció dels colors disminueix a partir dels seixanta anys i es pot haver perdut molt a partir dels noranta.
- L’oïda
La pèrdua d’audició relacionada amb l’edat s’anomena presbiacúsia.
La degeneració del nervi auditiu fa que més d’un terç dels majors de 75 anys experimentin una disminució en la capacitat auditiva. L’audició pot minvar lleument, especialment per als sons d’alta freqüència, i sobretot en persones que han estat exposades a molt soroll en la seva joventut.
A mesura que la persona envelleix, les estructures de l’oïda canvien: el timpà es fa més gruixut i els ossets de l’orella interna i altres estructures, responsables del control de l’equilibri, es veuen afectats, cosa que fa més difícil conservar-la.
- Gust i olfacte
Els sentits del gust i l’olfacte interactuen estretament per ajudar a la degustació dels aliments. En realitat, la major part del gust ve determinat per l’olor. El sentit de l’olfacte comença als receptors nerviosos situats a la part alta del nas, que es poden veure alterats amb l’envelliment.
- Gust
Segons alguns estudis, els canvis en el sentit del gust són imperceptibles en persones grans que no prenen cap medicament, cosa que faria pensar que la disminució gustativa cal atribuir-la a certs medicaments, a una malnutrició, a certes malalties i al tabaquisme. O sigui que el gust es pot veure alterat per altres factors, que no són atribuïbles a l’envelliment biològic, com la temperatura i la textura dels aliments i l’estat bucal (ús de pròtesi, gingivitis, mala higiene bucal, etc.).
El nombre de papil·les gustatives disminueix i pot fer disminuir la sensibilitat als gustos. Generalment disminueix primer la sensibilitat al salat i el dolç, i posteriorment a l’amarg i l’àcid. Hi ha una pèrdua d’elasticitat dels llavis i una reducció de la secreció que podria contribuir a la disminució del sentit del gust.
- Olfacte
La facilitat per reconèixer olors depèn de l’herència sociocultural i de les experiències viscudes per la persona. Les persones grans mostren una reducció de la capacitat olfactòria.
En general la capacitat olfactòria en la dona és més gran que en l’home, però a partir de la menopausa aquesta sensibilitat disminueix a causa d’una producció inferior d’estrògens.
La pèrdua de les fibres nervioses dins dels bulbs olfactoris augmenta amb l’edat. Entre els 80 i 90 anys, tres quartes parts de les fibres desapareixen. Aquesta deterioració es pot explicar per les malalties del sistema respiratori, la pol·lució de l’aire, etc.
- Tacte
Tocar és una forma de comunicar-se, una percepció immediata de sensacions. Molts estudis han demostrat que, amb l’envelliment, la persona pot presentar una reducció o un canvi en les sensacions de dolor, vibració, fred, calor, pressió i contacte.
Pel que fa a la sensibilitat tèrmica, la persona pot notar que és més difícil, per exemple, establir la diferència entre fresc i fred, tebi i calent, i això pot incrementar el risc de lesions per congelació, hipotèrmia o cremades.
- sistema nerviós: sentits
L’envelliment provoca una pèrdua gradual de cèl·lules nervioses al cervell. Entre els 20 i els 90 anys hi ha una disminució del pes de l’encèfal d’entre un 5 % i un 10 % (cosa que indica atròfia cerebral), i un augment dels ventricles cerebrals en relació amb l’encèfal. El flux sanguini cerebral disminueix entorn del 20% com a mitjana. Apareixen canvis intercel·lulars com l’aparició progressiva de cabdells neurofibril·lars i plaques senils que, si es presenten en grau intens, són característiques de la malaltia d’Alzheimer.
Es redueixen els neurotransmissors reguladors centrals, que són les substàncies químiques responsables de la transmissió d’informació des d’una neurona a una altra, cosa que provoca una menor capacitat de la persona per respondre a l’estrès físic i emocional de manera eficaç.
El rendiment intel·lectual se sol conservar intacte fins als 80 anys, encara que poden produir-se alguns canvis cognitius,com alentiment del processament intel·lectual, és a dir, una reducció en la rapidesa per interpretar i processar la informació. Algunes funcions psicològiques com la intel·ligència fluïda (que depèn de la capacitat d’adaptar-se ràpidament i eficaçment a situacions noves) minven a partir dels 30 anys, mentre que unes altres, com la intel·ligència cristal·litzada (directament relacionada amb l’experiència) poden augmentar durant aquesta etapa. A partir dels 70 anys es pot presentar una disminució progressiva del vocabulari, canviar unes paraules per altres (errors semàntics); en absència de malaltia, la majoria d’errors semàntics es produeixen en el llenguatge oral. És el que habitualment es diu “tenir la paraula en la punta de la llengua”.
La memòria sobre esdeveniments que acaben de passar (memòria recent) disminueix. No passa el mateix amb la memòria d’esdeveniments que han passat fa temps (memòria remota), que es manté.
En relació amb el son, disminueix la quantitat de serotonina, que és un neurotransmissor important en la seva regulació. Es modifiquen els hàbits i s’incrementen els trastorns del son, com despertar-se a la nit. Les migdiades augmenten.
2.Sistema locomotor
El sistema musculoesquelètic contribueix extraordinàriament a l’aspecte del vell.
A partir dels 35-40 anys els ossos van perdent la consistència assolida durant el creixement, els ossos llargs s’eixamplen, es tornen més porosos i fràgils, per la qual cosa és mes alt el nombre de fractures que es produeixen en la vellesa, sobretot a les espatlles, els canells, els malucs i les vèrtebres. En la dona el risc de fractures augmenta a partir de la menopausa.
Els canvis en les articulacions comencen a partir dels 20-30 anys, amb una disminució de l'elasticitat i del líquid que en facilita el moviment i la conservació (líquid sinovial), cosa que comporta moviments més lents. La pèrdua d'aigua del cartílag produeix un estrenyiment dels espais articulars, sobretot dels discos intervertebrals, que contribueix a la pèrdua d'alçada. Per això, després dels 40 anys l'alçada disminueix al voltant d'1 cm per cada 10 anys de vida. Una disminució que a partir dels 70 anys pot ser més alta.
Les articulacions de les cames són les que suporten més pes, per això es desgasten més i es tornen més fràgils. Són freqüents les fractures en l'os fèmur i en la seva unió amb el maluc. La marxa pot ser més inestable, amb més risc de caigudes. El sobrecreixement ossi irregular de les vores articulars pot desencadenar dolor i immobilitat.
La massa muscular disminueix. Mentre que en els joves al voltant del 30 % del pes corporal correspon al múscul, als 75 anys aquest percentatge es redueix a tan sols el 15 %. En disminuir la massa muscular (sarcopènia) es perd força.
3. Sistema cardiovascular
Durant l'envelliment es produeix una hipertròfia del cor i una degeneració de les cèl·lules del múscul cardíac. Les vàlvules del cor, que regulen la direcció del flux sanguini, es tornen més rígides i s'engruixeixen. Aquests canvis poden provocar una disminució del nombre de batecs per minut, però la freqüència cardíaca en repòs no canvia substancialment amb l'edat.
La paret del cor es fa més gruixuda, especialment al costat esquerre, cosa que produeix que l’aurícula y el ventricle d’aquest costat s’omplin de sang més lentament. Com a conseqüència, la freqüència cardíaca triga més a augmentar durant l’exercici, i també a disminuir quan s’acaba.
Les parets de l’aorta, que és l’artèria principal del cor, s'engruixeixen i endureixen, la qual cosa augmenta la seva resistència al pas de la sang que surt del cor. Això comporta que la pressió sanguínia sigui més alta i obliga el cor a fer més esforç per impulsar la sang a tot el cos.
En general, tots els vasos sanguinis són menys elàstics i triguen més a portar la sang fins al cervell quan es produeix un canvi de posició del cos, per la qual cosa hi ha més possibilitat de tenir marejos (hipotensió ortostàtica).
L’enduriment de les artèries o arteriosclerosi, juntament amb l’augment de plaques de greix que s’hi dipositen a les parets, pot provocar que s’estrenyin i fins i tot que puguin arribar a obstruir-se, la qual cosa es coneix com a isquèmia. Això originarà diferents problemes de salut segons la zona del cos que no rebi sang suficient, com l’ictus i l’accident isquèmic cerebral transitori (AIT).
L’electrocardiograma normal mostra petits canvis relacionats amb l'edat.
4. Sistema respiratori
S’observa una certa atròfia muscular i pèrdua d’elasticitat dels pulmons.
Els cilis, unes projeccions similars als cabells situats als bronquis que afavoreixen el moviment de les secrecions i recobreixen les vies respiratòries, perden capacitat per moure el moc i expulsar-lo, cosa que, juntament amb una disminució del reflex de la tos i dels músculs espiratoris, augmenta el risc d’infeccions respiratòries.
En afeblir-se el diafragma i els músculs intercostals, disminueix la funció pulmonar i amb això la quantitat d’oxigen que es transfereix a les cèl·lules sanguínies i que aquestes porten als teixits, per la qual cosa hi ha menys tolerància a l’exercici i a les grans altures.
Els canvis en els músculs i els teixits de la laringe alteren el volum i el to de la veu, que es torna més lenta, feble i ronca.
5. Sistema digestiu
En les persones grans es redueix la quantitat de saliva i sobretot se’n modifica la composició, amb la qual cosa perd eficàcia. Els músculs que intervenen en la masticació s’afebleixen.
Els moviments de l’esòfag (motilitat esofàgica) per al pas dels aliments a l’estómac disminueixen. El múscul que obre i tanca el pas de l’esòfag a l’estómac (esfínter esofàgic inferior) s’afebleix, per la qual cosa es poden produir regurgitacions i sensació de cremor (pirosi) després d’ingerir aliments.
Es redueix la motilitat de l’estómac i la secreció gàstrica habitual, i com a conseqüència el trànsit dels aliments és més lent i augmenta la sensació de sacietat, cosa que constitueix un factor de risc perquè hi hagi falta de gana i restrenyiment.
Al pàncrees, els canvis que l’envelliment produeix s’associen amb dificultats per respondre a alteracions de la glucosa en la sang (glucèmia). Augmenta el contingut de greixos del pàncrees, hi ha un descens de volum i concentració d’enzims, però n’hi ha prou per a la funció digestiva normal.
Al fetge, aquests canvis es relacionen amb reaccions adverses amb de certs medicaments, com a conseqüència d’un alentiment en el metabolisme i l’eliminació dels metabòlits (qualsevol producte resultant del metabolisme del fàrmac) a través de la bilis.
6. Sistema urinari
Cada ronyó humà conté aproximadament un milió de neurones en néixer. Les nefrones són la unitat anatòmica i funcional del ronyó. Entre els 25 i els 85 anys el nombre de nefrones del ronyó baixa entre un 30 % i un 40 %. El pes net del ronyó baixa un 30 % donis de la maduresa a la vellesa. Hi ha una disminució de la funció renal relacionada amb l’edat. Aquesta disminució alenteix tant la filtració i la clarificació de creatinina com l’excreció de substàncies metabolitzades pel ronyó. Hi ha una adaptació més lenta a les variacions hidroelectrolítiques que pot fer augmentar la predisposició a toxicitats medicamentoses.
Disminueix l’elasticitat, el poder de contracció i la força de la musculatura de la bufeta i dels esfínters urinaris. El teixit de la bufeta es torna més fibrós i dur, cosa que en redueix la grandària. Tot això contribueix a dificultar-ne el buidatge complet durant la micció. El buidatge incomplet d’orina és un factor de risc per a l’aparició d’infecció urinària per l’estancament d’orina.
Els músculs pelvians s’afebleixen. Això, associat a l’envelliment i en el cas de les dones també als parts, és la causa principal d’incontinència urinària. En els homes el factor diferenciador que augmenta el risc d’incontinència urinària és el creixement de la glàndula prostàtica. L’augment de la pròstata (hipertròfia prostàtica) afecta gairebé el 100 % dels homes de més de 70 anys. En tots dos casos pot augmentar la necessitat d’orinar a la nit de manera freqüent i urgent.
7. Sistema endocrí
El sistema endocrí està format per òrgans i teixits productors d’hormones. Les hormones circulen pel corrent sanguini fins que arriben als òrgans i sistemes en què són utilitzades. Amb l’envelliment és produeixen canvis en el control hormonal dels sistemes corporals: les hormones és creen i és metabolitzen més lentament que en altres etapes de la vida, la producció pot quedar inalterable o bé modificar-se (augmentar o disminuir) i alguns òrgans és tornen menys sensibles a l’acció de l’hormona que els regula.
No obstant això, la diferència entre els valors hormonals normals i anormals s’associa a altres factors que no sempre tenen a veure amb l’edat, com ara malalties, ús de medicaments, estat nutricional, etc.
La glàndula tiroide produeix l’hormona tiroïdal, que ajuda a controlar el metabolisme. Amb el pas del temps és pot produir menys hormona tiroïdal, però com que també disminueix la massa corporal, les proves de funció tiroïdal poden mostrar resultats normals.
L’hormona paratiroïdal influeix en els nivells de calci, que al seu torn afecten la resistència dels ossos. Els canvis en el nivell d’hormones paratiroïdals poden contribuir al desenvolupament de l’osteoporosi.
Els valors de glucosa a la sang augmenten, tant en dejú com després d’ingerir aliments. Això es deu al fet que les cèl·lules es tornen menys sensibles a l’efecte de la insulina, la qual cosa es tradueix en una possibilitat més alta de tenir una diabetis, i en les persones diabètiques es fa més difícil controlar el nivell de glucosa a la sang (glucèmia).
Les glàndules suprarenals que produeixen aldosterona i cortisol no mostren canvis macroscòpics amb l’edat, però sí alteracions microscòpiques. L’aldosterona regula el balanç entre líquids i electròlits, i la seva producció disminueix amb l’edat prop del 50 %, cosa que pot incidir en una disminució de la pressió sanguínia i provocar marejos amb els canvis sobtats de posició. El cortisol és l’hormona de resposta a l’estrès i té efectes antiinflamatoris i antial·lèrgics; tot i que la secreció de cortisol disminueix en un 25 % el seu nivell continua gairebé invariable amb l’envelliment.
Els ovaris i els testicles produeixen les hormones sexuals. En els homes disminueix el nivell de testosterona, cosa que es tradueix en una resposta sexual més lenta i menys intensa. En les dones, a partir de la menopausa, disminueixen els nivells d’estradiol i d’estrògens. La producció i l’excreció de progesterona baixen bruscament després del període de reproducció.
8. Sistema reproductor
Els canvis del sistema reproductor amb l’edat no han de ser per força els responsables de problemes d’ordre sexual. La resposta sexual pot ser més lenta, menys intensa i menys freqüent, però no vol dir que no existeixin les expressions genitals de la sexualitat.
Les malalties cardíaques, un ictus o les intervencions quirúrgiques abdominals no han de representar forçosament l’anul·lació de les relacions sexuals amb coit per a la resta de la vida. La sexualitat implica un equilibri delicat entre els aspectes físics i emocionals: la por a la impotència pot causar l’estrès necessari perquè aparegui. Potenciar una visió creativa de la sexualitat, menys coital, amb canvis de llocs i posicions, introduint jocs eròtics i estimulants, és fonamental per viure i enriquir la sexualitat en aquesta etapa de la vida.
8.1 Sistema reproductor masculí
Els canvis en el sistema reproductor masculí que es produeixen amb l’envelliment afecten especialment els testicles, la massa dels quals disminueix. Segueixen produint semen, però la viscositat i la quantitat d’espermatozoides és més baixa. L’edat no és un factor predictiu de la fertilitat masculina, i tot i que l’engrossiment de la pròstata pot dificultar l’ejaculació, es manté la possibilitat d’engendrar.
La disminució en el nivell de testosterona pot reduir el desig sexual, així com provocar respostes sexuals més lentes i menys intenses. Pot augmentar el temps requerit per aconseguir una erecció, així com el temps que va d’un orgasme a la següent erecció (període refractari). La pèrdua d’erecció i el descens dels testicles apareixen ràpidament després de l’ejaculació.
8.2 Sistema reproductor femení
Els canvis físics en la dona comencen amb la menopausa i apareixen de manera gradual.
Disminueix la mida del clítoris però no perd sensibilitat. També es produeix un enfonsament dels pits.
La vagina es torna més rígida. Durant l’activitat sexual l’expansió involuntària de la vagina disminueix i la seva lubricació és una mica més lenta i escassa, la vasodilatació dels llavis vaginals també disminueix, i els moviments de l’úter són més lents i menys pronunciats. Els efectes que pot provocar són la percepció de sequedat i picor, i disparèunia o dolor durant el coit. Les contraccions orgàstiques són menys nombroses i menys intenses, i els efectes de l’orgasme desapareixen més de pressa, mentre que l’erecció del mugró es perd més lentament.
Els canvis funcionals comporten una disminució del nivell d’estrògens que pot incidir en la resposta sexual, ja que provoca una reducció del desig, una disminució del nombre de relacions i anorgàsmia (inhibició recurrent i persistent de l’orgasme).
Moltes dones, a partir de la menopausa, experimenten una sensació de tranquil·litat, en disminuir la por a possibles embarassos, que millora el gaudi de la seva sexualitat.
9. Pell i derivats de la pell
9.1 Pell
Els trastorns cutanis habituals són relativament habituals en les persones grans. Els canvis que el temps produeix en la pell, com les arrugues i la sequedat, tenen a veure amb l’acumulació dels efectes de l’exposició mediambiental, especialment al sol i a temperatures extremes.
La disminució de melanòcits (els melanòcits produeixen la melanina, que contribueix al color de la pell i absorbeix la llum ultraviolada) li poden donar un aspecte més pàl·lid i augmentar el nombre i la mida de les taques. També disminueix el bronzejat després de l’exposició al sol.
Els macròfags epidèrmics disminueixen un 70 %, cosa que pot contribuir a minvar la immunitat cel·lular cutània.
Pot aparèixer la púrpura senil, que són blaus que apareixen just a sota de la pell, sobretot en dones, a causa de l’aprimament de la dermis i de l’epidermis i un augment de la fragilitat muscular.
La pell es fa més fràgil i menys elàstica per la disminució de greix subcutani i de col·lagen. El col·lagen és una proteïna que el cos produeix de manera natural i que s’encarrega de proporcionar força als ossos, la pell, els cabells i les ungles, entre altres coses.
L’aprimament de les capes de la pell, l’alentiment del recanvi cel·lular, la pèrdua de greix subcutani i la reducció de l’aportació sanguínia contribueixen a augmentar la freqüència d’úlceres per decúbit en la persona gran immobilitzada.
9.2 Pèl
En tots dos sexes els canvis hormonals redueixen el creixement del pèl del cos, que es torna més feble i delicat. La disminució de melanina pot modificar el color dels cabells, i llavors apareixen els cabells blancs.
L’home, amb l’edat, perd cabells del cuir cabellut i augmenta el pèl de les orelles i de les celles. En les dones el pèl axil·lar i púbic decreix després del climateri.
9.3 Ungles
Se n’alenteix el creixement, es tornen més dures i poden encorbar-se, especialment les dels dits dels peus. El color pot canviar de transparent a groguenc i opac.
9.4 Teixit connectiu
El teixit conjuntiu o connectiu, que és el que sosté l’organisme i en connecta les diferents parts, perd elasticitat, cosa que augmenta la rigidesa dels òrgans, els vasos sanguinis i les vies respiratòries.
- teixits, membranes, pell i derivats de la pell
10. Sistema sanguini
El teixit conjuntiu o connectiu, que és el que sosté l’organisme i en connecta les diferents parts, perd elasticitat, cosa que augmenta la rigidesa dels òrgans, els vasos sanguinis i les vies respiratòries. La proporció de fibres d’elastina que hi ha a les artèries disminueix amb l’edat. Sembla que fins als vuitanta anys no baixa el volum sanguini. El nombre i la distribució de neutròfils o macròfags, que són glòbuls blancs i és el tipus de leucòcit més abundant de la sang en l’ésser humà, és similar al dels joves en estat basal, o sigui quan el cos gasta la mínima energia per mantenir el seu funcionament normal, però després de l’estimulació, la velocitat i la quantitat total d’enzims alliberats és més baixa en els vells.
Tot i que l’anèmia és freqüent, sembla que és deguda a una resposta a l’estrès i no al procés d’envelliment.
No s’observen canvis en l’estructura, el nombre i la funció de les plaquetes, excepte un possible augment de la seva adherència.
La velocitat de sedimentació globular es pot accelerar encara que no hi hagi malaltia.
11. Sistema immunitari
L’existència de molts factors individuals i externs fa difícil poder determinar si és l’edat la que afecta el sistema immunitari, o són altres factors, com la nutrició, les malalties prèvies, la contaminació ambiental o les substàncies químiques, els que influeixen en el seu funcionament.
En general la funció immunitària disminueix i tendeix a reduir el seu poder defensiu contra infeccions i tumors. Disminueix també la seva capacitat de reconèixer el que és estrany, cosa que afavoreix el desenvolupament de malalties autoimmunitàries.
Hi ha un descens de la quantitat d’anticossos naturals i un augment de la freqüència d’autoanticossos, és a dir, d’anticossos creats equívocament pel sistema immunitari per atacar components normals del mateix individu.
Evolució psicològica i social en la vellesa pP@)
- Evolució psicològica (canvis afectius, canvis cognitius, comportament i personalitat)
- Evolució social (edat, gènere, educació, jubilació, ingressos econòmics, ocupació del temps, família, xarxa social, serveis sanitaris i socials, religió, el rol de la gent gran en la societat).
1. Evolució psicològica
Els canvis psicològics que comporta l’entrada en l’etapa d’adult gran, adult gran mitjà i adult avançat es veuen marcats per circumstàncies pròpies de l’edat, com ara la jubilació, les malalties cròniques, els nous rols, les pèrdues i la proximitat de la mort. L’adaptació a aquests canvis dependrà de diversos factors, com ara la influència de les pròpies experiències, la història de vida, el context educatiu i social en què es mou la persona i les seves relacions i obligacions. També dependrà de la manera com es presentin els esdeveniments, ja que alguns ho fan de manera gradual i altres de manera sobtada, i de vegades se’n produeix més d’un alhora, cosa que dificulta l’adaptació.
Els canvis psicològics inclouen els canvis afectius, els cognitius i la modificació de la personalitat.
1.1 Canvis afectius
La persona és un ésser emocional en totes les situacions de la vida. En la vellesa sembla que prolifera l’interès pels pensaments i els sentiments interiors que ja comença en l’adultesa. El respecte per l’espai personal i la privacitat de la gent gran pot disminuir quan la persona perd autonomia. Pel que fa al sentiment d’autoestima, també pot quedar afectat negativament per les malalties, les pèrdues i els canvis físics, socials i econòmics que pot patir la persona.
Les relacions són factors de protecció davant les pèrdues socials que es produeixen durant els últims anys de la vida, i les relacions de confiança i continuades ajuden la persona a afrontar els esdeveniments estressants i a prevenir la depressió.
Pel que fa a la sexualitat, cal dir que mai deixa d’existir si l’entenem com una forma d’expressió i no només en la seva dimensió genital; si entenem que la constitueixen aspectes emocionals, intel·lectuals i espirituals, inseparables de la intimitat, la tendresa i l’amor. Certes creences socials i alguns canvis fisiològics dibuixen el vell com una persona sense desig sexual, i fan més difícil que pugui satisfer els seus impulsos sexuals. En aquest punt cal tenir en compte que l’homosexualitat també és present entre les persones grans, sovint viscuda de forma molt més amagada que entre els joves.
1.2 Canvis cognitius
La vellesa es caracteritza per un mínim deteriorament cognitiu que apareix de forma gradual. El fet que la majoria de persones grans visquin una vida independent amb èxit demostra que tenen capacitat per assimilar i utilitzar la informació que reben.
Amb l’edat apareix un cert alentiment en la comprensió de la informació que depèn dels òrgans dels sentits, i un alentiment a l’hora de donar resposta a la informació rebuda, sobretot si les tasques exigeixen molta atenció i velocitat de reacció. També s’alenteix l’aprenentatge de noves tasques. Si l’entorn social és sensible a aquests canvis i es mostra predisposat a potenciar les capacitats de la persona gran, aquest deteriorament es minimitza.
Amb l’edat hi ha un declivi dels mecanismes bàsics de la intel·ligència, tot i que en estudis recents s’observa que no és gaire marcat abans dels 70 anys i sembla que ve determinat per l’existència de malalties físiques. Altres funcions de la intel·ligència es mantenen, com ara les que impliquen aptituds verbals, i algunes tendeixen fins i tot a incrementar-se, com la saviesa, que forma part de l’anomenada intel·ligència cristal·litzada, que inclou els coneixements, les capacitats i les estratègies aconseguits amb l’aprenentatge al llarg de la vida de la persona.
El rendiment intel·lectual de la persona gran no es pot considerar inferior al de la persona adulta, sinó que és diferent. Així la intel·ligència fluida disminueix a mesura que augmenta l’edat, amb més dificultats per adaptar-se a situacions noves i per afrontar-les.
El rendiment intel·lectual de la persona gran no es pot considerar inferior al de l’adult, sinó que és diferent. La lentitud es pot veure compensada per una millor predisposició a pensar; la dificultat d’aprendre, per l’experiència, etc.
Alguns d’aquests canvis cognitius són:
- Consciència
S’entén per consciència l’estat d’alerta de la persona i la seva capacitat per percebre els estímuls interns i externs i donar-los resposta. En l’envelliment normal aquesta funció es manté. - Atenció
És la capacitat de la persona per mantenir la concentració suficient per fer alguna tasca. Amb l’edat es manté la capacitat de concentració en tasques simples, però la concentració es deteriora quan es tracta de realitzar tasques més complexes, sobretot si impliquen prestar atenció de manera simultània a dues o més coses.
- Llenguatge
Apareixen problemes de denominació, però aquesta dificultat ja es presenta en l’adultesa. La capacitat per descriure la funció de les coses o dir-ne les característiques es manté intacta.
- Memòria
Els estudis sobre la memòria estan de moda i cada vegada es coneixen més aspectes del seu funcionament. La memorització és un procés complex que implica diversos passos. A causa dels dèficits sensorials que pot tenir, la persona gran pot tenir dificultats a l’hora de descodificar la informació. És habitual que afirmi que ha perdut la memòria. Tot i que es noten pèrdues lleus de memòria en l’adultesa, a partir dels 60-70 anys són més freqüents, per culpa de la falta d’atenció i d’un registre inadequat. La memòria recent es deteriora una mica. En canvi, la memòria remota es veu poc afectada amb l’edat.
La sensació de pèrdua de memòria pot provocar angoixa a l’hora de gestionar la informació, i pot jugar males passades a la persona, que no troba la manera de recuperar una informació que necessita. A més, dificulta l’aprenentatge i augmenta la por de tenir alguna malaltia del cervell com la malaltia d’Alzheimer. Les persones que realitzen activitats intel·lectuals com ara aprendre idiomes nous, fer sudokus o mots encreuats en la seva vida quotidiana semblen menys propenses al deteriorament de la memòria.
- Funcions executives
S’entén per funcions executives la capacitat de planificar, organitzar i executar la seqüència per dur a terme de forma satisfactòria una tasca en un temps raonable i de forma correcta. Tot i que amb l’edat s’observa un cert deteriorament d’aquestes funcions, això no afecta gaire la independència de la persona. A partir dels 70 anys hi ha una menor tolerància als canvis, que no té per què afectar la presa de decisions.
- Pràxies
Són les habilitats que suposen moviments voluntaris. Amb l’edat no es modifiquen i, tret que aparegui alguna alteració, només se n’alenteix l’execució. La persona gran aprèn els moviments igual que la jove excepte quan hi ha velocitat motora o s’ha de processar molta informació. Per exemple, li serà més difícil aprendre a ballar un rock que un vals.
1.3 Comportament i personalitat
El comportament té una base genètica que és modelada per un context sociocultural. Com a conseqüència, hi ha trets del caràcter que es poden perdre o accentuar a mesura que la persona es fa gran. Una visió estereotipada pretén caracteritzar la vellesa amb una sèrie de trets negatius. Respecte a això, cal dir que es cau en l’error de generalitzar el que només es posa de manifest en algunes persones grans.
Alguns d’aquests trets són: la introversió, que pot ser fruit de la dificultat per adaptar-se a circumstàncies noves contínuament; la rigidesa, que és també un intent de no haver de fer aquest constant esforç d’adaptació; la desconfiança i l’egoisme, actitud que pot derivar de la sordesa que, en més o menys grau, pateixen moltes persones grans, i del fet que formin part d’un grup amb pocs privilegis en la societat; actituds hipocondríaques, que van lligades a un augment de l’interès per la pròpia salut i dels controls sanitaris; parlar de la mort, que sol derivar d’un progressiu deteriorament de la qualitat de vida que fa desitjar la mort com una alternativa a una vida que ja no complau; i la indiferència, que sovint se’ls atribueix erròniament no entenent que el que per a una persona jove pot semblar una pèrdua, per a la persona gran no ho és, ja que la seva escala de valors ha canviat. La realitat és que les persones grans també senten les pèrdues, i s’inquieten davant les dificultats pròpies i de les persones estimades, però han après a adaptar-se a les diferents situacions de vida.
Baltes, psicòleg alemany i teòric en el camp de la psicologia de l'envelliment, a través del model SOC (selecció-optimització-compensació) —un procés de desenvolupament útil per adaptar-se a les limitacions de la vellesa—, explica com les persones grans s’enfronten satisfactòriament a la vellesa a través de tres mecanismes: la selecció, l’optimització i la compensació. Amb la selecció, les persones grans trien les activitats d’acord amb les seves facultats, la salut i l’entorn; amb l’optimització, intenten mantenir tant com poden les activitats que els agraden, i amb la compensació, intenten compensar els dèficits per continuar duent a terme aquestes activitats, amb l’ús d’ulleres i de bastó, amb llistes per recordar, i reduint l’activitat general i conservant les activitats motivadores, tant productives com d’oci o relacionades amb l’exercici físic.
2. Evolució social
En les diferents societats del món, no hi ha una edat per a la vellesa universalment acceptada, però en els països occidentals la frontera dels 65, que és l’edat de la jubilació i la d’accés a programes i prestacions socials, és la que marca l’entrada en aquesta etapa. A principis del segle XX el grup dels adults grans era un 4 % - 5 % de la població, mentre que als inicis del segle XXI el 18 % - 19 % de la població tenen més de 65 anys.
Actualment es viu en un moment de transició en què, per una banda, es redueix la natalitat i, per l’altra, augmenta l’esperança de vida, i això fa que augmenti el nombre de persones velles de manera espectacular. El canvi demogràfic cap al qual es va és una situació d’equilibri de baixa intensitat, en què el nombre de naixements i de morts és baix. Aquests canvis s’han associat a les variacions que han sofert els patrons de mortalitat i morbiditat, sobretot a la disminució de malalties infeccioses, que ha fet augmentar la supervivència, i a l’aparició de les malalties degeneratives associades a l’edat com les demències, l’artritis, etc., que ha fet augmentar el nombre de persones amb manca d’autonomia.
Quan va aparèixer el fenomen de l’envelliment, la societat el va considerar un símptoma de decadència d’Occident, ja que només afloraven els trets negatius d’aquesta etapa de la vida. Aquests trets donen una visió negativa de l’envelliment, y creen estereotips i tòpics que porten a conductes errònies amb la persona gran. Per exemple, associar sistemàticament la malaltia i la incapacitat amb el procés d’envelliment afavoreix que la persona vella sigui marginada del grup i promou la desigualtat d’oportunitats entre els adults grans i les persones que conformen els altres grups d’edat.
Una de les conseqüències d’aquests estereotips és l’edadisme (en anglès original ageism), que consisteix a tenir actituds negatives i infravalorar les persones en funció de la seva edat, i que pot afavorir les pràctiques discriminatòries dels professionals, els mitjans de comunicació, les mateixes persones grans, etc. Aquestes pràctiques consisteixen a rebutjar qui és vell i totes les característiques que s’hi associen: la inutilitat, la incapacitat i la mort.
És cert que, sobretot en els adults grans avançats, s’observa una prevalença de les malalties cròniques i invalidants, però la generalització d’estereotips negatius posa de manifest un gran desconeixement del món de les persones grans.
La vellesa és una construcció cultural, per tant és dinàmica i es va transformant en funció dels canvis que passen a la resta de la societat. Els canvis que hi ha hagut en els últims temps, com ara l’accés a l’educació, la millora de les rendes, els diferents estils de vida, les ocupacions que les persones han desenvolupat, es tradueixen en models de vellesa diferents.
És el grup més heterogeni de tot el cicle vital, que en l’actualitat comprèn aproximadament trenta anys de la vida de la persona (a partir dels 65). Això fa que actualment es comença a parlar de la vellesa en termes de potencialitat, i s’està passant d’un model basat en les deficiències a un altre que es basa en les capacitats de les persones. Com en les altres etapes del cicle vital, el conjunt de persones que conformen el grup és divers i heterogeni, i hi ha persones que viuen una vellesa en plenitud i amb bona salut i d’altres que pateixen una gran fragilitat.
Alguns dels canvis socials més destacats que es produeixen en aquesta etapa estan relacionats amb:
2.1 Edat
Que les persones traspassin la frontera dels 65 anys amb bona salut i qualitat de vida és un fet destacable en els països desenvolupats. En algunes societats del món l’esperança de vida no supera els 40 anys. A més, que siguin moltes les persones que arriben a grans és un fet històric, ja que no s’havia donat en cap altre moment. Es produeix un envelliment de l’envelliment en el grup dels adults avançats (més de 85 anys) i, al mateix temps, el grup dels adults grans (66 a 74 anys) es rejoveneix i els seus membres tenen un bon estat de salut, ganes de fer coses, vitalitat, etc.
Tot això fa que mentre les persones envelleixen s’observa i s’investiga aquest procés en totes les seves dimensions. De totes maneres, l’èxit que suposa arribar a ser molt gran no es viu socialment com a tal sinó com una càrrega, ja que l’augment de persones molt velles comporta un increment en la despesa sanitària i social, i dispara l’índex de manca d’autonomia.
Tot i que en qualsevol època de la vida es pot perdre l’autonomia, i s’experimenten pèrdues a les quals cal adaptar-se, a mesura que la persona es va fent gran les pèrdues són més nombroses, i en aquesta etapa es poden acumular, cosa que fa difícil que la persona s’hi adapti. Però l’edat també provoca en la persona ganes d’afrontar la vida amb entusiasme, buscant satisfaccions personals i vivint-la com una etapa de creixement i maduració.
2.2 Gènere
Les dones tenen més esperança de vida, la qual cosa comporta una feminització de la vellesa i també fa que sigui molt més alt el nombre de viudes que de viudos. Això s’explica per dos motius: el primer és que les dones solen casar-se amb homes més grans que elles, i el segon és que els homes tenen uns sis anys menys d’esperança de vida que les dones.
Quan les dones enviuden solen quedar-se vivint soles, mentre que l’home tendeix a tornar-se a casar o a ser acollit per un dels fills, generalment la filla gran. Per a les dones és més fàcil que per als homes viure soles perquè sempre s’han encarregat de les activitats domèstiques i per a elles és una mera rutina. En contrapartida, els pot costar adaptar-se a la solitud perquè troben a faltar la companyia de la parella i també perquè disminueix el seu nivell d’ingressos econòmics.
El grup de dones grans vivint soles augmenta i constitueix un grup vulnerable en la societat actual. S’han posat en marxa algunes polítiques que intenten resoldre les dificultats que comporta aquesta vulnerabilitat però encara són escasses.
2.3 Educació
A l’Estat espanyol, en els últims anys, hi ha hagut un canvi important pel que fa a l’educació. S’ha passat d’una majoria d’adults grans analfabets o amb molt pocs anys d’escolarització, a causa de les precàries condicions socioeconòmiques, laborals i sanitàries que els va tocar viure (la seva infantesa va coincidir amb la Guerra Civil Espanyola, la Segona Guerra Mundial o la postguerra), a un augment del nombre de persones que han acabat l’escolarització obligatòria, i que poden arribar a tenir estudis superiors.
És una generació de gent gran amb un nivell d’estudis més alt i uns hàbits de vida més moderns i actius a l’hora de relacionar-se i ocupar el temps. Això fa que canviïn algunes de les expectatives que tenen davant la vida i el seu entorn social en general, i també respecte al que desitgen en temes de salut. Són més coneixedors dels seus drets i tendeixen a tenir més disposició per participar en les decisions que els incumbeixen.
2.4 Jubilació
La jubilació és un dels canvis socials més importants que es produeixen en aquesta etapa. De fet, en la societat capitalista l’entrada en la vellesa la marca l’edat legalment prevista per deixar la vida laboral activa, que són els 65 anys
Actualment s’està registrant un canvi en aquesta relació entre jubilació i edat, ja que l’augment de les prejubilacions i de la desocupació fa que persones en l’etapa de l’adultesa no treballin i, d’altra banda, gràcies a l’augment de l’esperança de vida i a la millora de la salut de les persones velles, algunes poden ser laboralment actives molt més enllà de la frontera dels 65. Per tant, la relació entre vellesa i edat ha deixat de ser clara en la societat d’avui
La jubilació és un trencament amb la vida professional. Per a algunes persones arribar a la jubilació representa una pèrdua important, ja que en la feina han trobat moltes satisfaccions, i l’han convertit en el centre de la seva vida. En canvi, d’altres han viscut la vida laboral com una càrrega o com una etapa que s’ha de tancar, i arriben a la jubilació feliços de poder dedicar-se per fi a les activitats que els agraden.
Perquè la jubilació sigui satisfactòria s’han de donar tres condicions: la salut, una renda adequada i l’existència d’interessos i activitats d’oci ben arrelats.
La jubilació no hauria de ser res més que la transició entre tenir una feina i no tenir-la. En canvi, jubilar-se comporta una sèrie d’alteracions en totes les activitats quotidianes. Per això, tant si és desitjada com si no, la jubilació és un canvi per al qual val la pena preparar-se. Comporta una sèrie de canvis que formen part del procés d’adaptació a la nova situació:
- En l’organització de la jornada, els horaris varien i hi poden haver moltes hores sense ocupar, ja que sovint el jubilat no sap dedicar-se a altres activitats.
- En les relacions socials, a les dones, encara que treballessin fora de casa, quan es jubilen sempre els queda el rol domèstic, amb totes les relaciones que comporta. En canvi, els homes, que estaven molt més centrats en el món laboral, tenen una pèrdua més gran de rols i de relacions.
- En les relacions familiars, els canvis de vida poden desencadenar desequilibris afectius i de rols, ja que la persona jubilada es pot estar les vint-i-quatre hores a casa, mentre que quan treballava n’hi passava la meitat o menys.
- En les condicions econòmiques, ja que generalment la jubilació comporta una disminució dels ingressos econòmics i es fa necessari un reajustament dels pressupostos.
- En les activitats d’oci, ja que la persona jubilada disposa de més temps per a les seves aficions i activitats extralaborals, si és que en té.
- En l’àmbit emocional hi ha una certa tensió provocada per la desubicació que comporta el fet d’haver de canviar d’hàbits, quan estan molt arrelats i s’han mantingut de forma rutinària durant molts anys.
2.5 Ingressos econòmics
Una de les preocupacions de les persones quan arriben a la jubilació és la situació econòmica. Quan la persona gran continuava vivint en la mateixa unitat familiar que els fills, aquesta qüestió es podia relativitzar, però ara que sol viure només amb la parella o bé sola, se li fa força més difícil fer front a les despeses diàries. A Espanya, la majoria de jubilats depenen de la pensió de la Seguretat Social i han d’ajustar les despeses al seu inferior nivell d’ingressos.
Un dels grups de llars amb rendes més baixes és aquell en què la persona de referència és de 65 anys o més, sobretot quan el forma una sola persona. I el risc de pobresa és encara més elevat quan aquesta persona és una dona, ja que moltes vegades no ha cotitzat a la Seguretat Social i sempre ha depès del cònjuge o d’altres tipus d’ajuda econòmica (fills, ajudes socials, etc.). En el grup d’adults grans, hi pot haver un fort canvi de tendència, gràcies a la incorporació de la dona al mercat laboral, que ha fet que cotitzi i tingui dret a una pensió.
Les dificultats econòmiques són més dures quan la persona gran perd totalment o parcialment la seva autonomia. Cal que la persona que necessita ajuda per a les activitats de la vida diària estigui més protegida mitjançant prestacions econòmiques i serveis socials. En l’actualitat a l’Estat espanyol s’ha desplegat la Llei de promoció de l’autonomia personal i atenció a les persones en situació de dependència, coneguda com a Llei de la Dependència, que és un sistema que intenta que les persones amb pèrdua d’autonomia es beneficiïn de les prestacions socials i econòmiques aprovades pel govern per millorar la seva qualitat de vida.
2.6 Ocupació del temps
La percepció del temps és subjectiva i varia segons l’etapa que viu la persona i les circumstàncies de vida. A mesura que es fa gran, li sembla que els anys passen més de pressa, es fa més conscient del seu futur i dels seus límits i sovint augmenten els objectius basats en les relacions significatives, en la intimitat, mentre que disminueixen els objectius centrats a aconseguir èxits socials. L’ús que es fa del temps reflecteix la percepció que se’n té i la manera com s’ha utilitzat al llarg de la vida.
L’ocupació del temps després de la jubilació és un tema relativament nou. A Espanya, a mesura que l’estat de salut dels vells i la seva economia han millorat, ha anat emergint el mercat de l’oci per a la gent gran, que va des dels coneguts viatges amb l’Imserso, que organitza i subvenciona sortides i programes de vacances dins la seva secció Envelliment Actiu, fins a les universitats per a la gent gran, passant pels casals i llars de jubilats, i la programació d’activitats de tota mena que pretenen mantenir la persona gran ocupada i distreta.
En l’ocupació del temps també hi influeixen altres factors, com ara el sexe, el lloc de residència i el nucli de convivència. D’entrada, els homes i les dones ocupen el temps de manera diferent, però també són importants les possibilitats que els ofereix l’entorn i les seves preferències. El nucli de convivència és rellevant tant pel repartiment que permet fer de les tasques domèstiques com pel suport emocional amb què pot comptar la persona en aquesta nova situació.
Els problemes associats a la manca d’autonomia, com ara la reducció de la mobilitat, la privació sensorial i la disminució dels recursos econòmics, poden restringir les activitats. Actualment es dóna molta importància a la participació del vell en activitats socials, culturals i voluntàries, així com a la seva implicació en la vida familiar. Es considera que gaudir del temps lliure ajuda a mantenir l’autonomia i millora la qualitat de vida. També es valora molt que les activitats siguin significatives per a la persona.
Després de la jubilació és important continuar connectat amb el món. El temps se sol distribuir entre activitats domèstiques, com la neteja de la casa, la compra, la jardineria, el bricolatge, etc.; les activitats centrades a cuidar-se, com ara fer ioga o tai-txi, els tallers de memòria, l’ús dels serveis de salut; les activitats lúdiques fora de casa, com anar a casals de jubilats, on la persona gran troba persones amb les seves mateixes inquietuds; el temps dedicat al descans i el que es destina a oferir ajuda informal als fills i a persones no-autònomes de la família.
Un altre dels camps escollits per les persones grans jubilades és el voluntariat. Aquestes activitats permeten a la persona gran implicar-se en la seva comunitat amb activitats, a través de les quals poden transmetre els seus coneixements i ajudar els membres de la comunitat. Aquestes activitats són beneficioses perquè motiven la persona, creen un compromís i fomenten la sensació d’utilitat.
A mesura que l’adult gran envelleix, augmenten les activitats vinculades al cercle familiar i, en absència de família, a relacionar-se amb els veïns més pròxims.
2.7 Família
La família és la font primària de suport. Habitualment és la institució que transmet els valors bàsics i en la qual s’assoleix una estabilitat psíquica, es crea la identitat cultural i s’adquireixen els hàbits de vida. També és l’espai de relació social, de protecció i de solidaritat, que es manifesta tenint cura dels membres malalts o menys autònoms, acompanyant-los i oferint-los tots els serveis necessaris per al seu manteniment (menjar, compra, neteja, etc.).
La transformació de l’estructura familiar que s’està produint en les últimes dècades afecta de ple aquesta definició, i també fa que la família no sempre realitzi les funcions que se n’esperen.
Quan les famílies eren extenses i hi convivien més d’una generació, proporcionaven els recursos econòmics i emocionals necessaris des del naixement fins a la mort, i la persona gran compartia la vida amb la família fins al final, mantenia el poder de decisió i rebia les atencions que necessités. Les noves formes de família ja no poden acollir la persona vella, que, majoritàriament, viu en parella, sola o en una residència
Aquests canvis fan que la persona gran no pugui recórrer com abans a la família perquè l’atengui i l’aculli, tot i que la família continua jugant un paper important en la seva vida, sobretot quan té incapacitats, hospitalitzacions, etc. En l’actualitat els drets i les obligacions de la institució familiar estan cada vegada més influïts per les lleis i les polítiques socials.
2.8 Xarxa social
La xarxa social està formada pel conjunt de persones a qui el vell se sent vinculat d’alguna manera (fills, germans, veïns, etc.) i a través de les quals se sent integrat a la societat. Li serveix per evitar l’aïllament i constitueix un canal d’afecte que potencia els sentiments de seguretat i on troba persones en qui pot confiar i que l’ajuden a resoldre problemes.
El primer nivell de xarxa social el forma la família i les persones amb qui es manté una relació estreta, i dóna un sentiment de seguretat. Un segon nivell el forma el seu entorn social més pròxim, com ara els veïns, dels quals rep suport i que li donen un sentiment de vinculació al grup. Els veïns arriben a ser considerats substituts de la família i això serveix a certes persones per atenuar la sensació d’abandó que poden tenir. I un tercer nivell el formen les institucions socials i comunitàries que faciliten les xarxes formals i informals de suport al vell, com ara les llars de jubilats, el voluntariat, les residències, els serveis d’ajuda a domicili, etc
Segons la situació de cada persona pren més importància un nivell o un altre. En la societat actual, el segon i el tercer nivell tenen més importància en la mesura que la família no ofereix el suport que se n’espera. El cercle de relacions s’empobreix a mesura que la persona es fa gran, i es redueix al màxim quan la persona entra en una situació de manca d’autonomia. Però les persones grans també són agents actius de la xarxa social, sobretot els adults grans (de 65 a 74 anys), que s’han convertit en un bon suport per als fills, ja que ajuden a garantir el bon funcionament de la seva família.
Comptar amb una xarxa social afavoreix la vinculació social, millora l’autoestima, promou estils de vida saludables, proporciona l’accés a recursos, augmenta les relacions interpersonals i assegura l’ajuda instrumental, i tot plegat provoca efectes positius sobre la salut.
2.9 Serveis sanitaris i socials
Els serveis sanitaris i socials específics per a la gent gran van adquirint rellevància a mesura que la població va envellint. Es poden dividir en dos subgrups tenint en compte l’edat i l’estat de salut de la gent gran a qui dirigeixen les diferents intervencions. El primer està pensat per a una vellesa activa, amb bons nivells de salut. I el segon, per a una vellesa fràgil, en què comencen a tenir incidència els problemes causats pel declivi físic i mental.
La manca d’autonomia no és un problema nou, però sí que ho és el fet que hagi augmentat el nombre de persones amb dependència, i que el problema afecti el conjunt de la societat. Això fa trontollar la sostenibilitat de l’Estat del benestar i del sistema de pensions.
Les polítiques de benestar social van dirigides a crear mecanismes específics que permetin a la gent gran accedir a tots els serveis i activitats, per facilitar-los la conservació de les facultats físiques i psíquiques, i també la integració social. A Espanya s’han creat serveis específics per atendre necessitats concretes d’aquest col·lectiu, com ara els serveis de participació i promoció social amb entitats i associacions que ofereixen atenció a la gent gran, serveis d’atenció especialitzada (serveis d’ajuda a domicili (SAD), els centres de dia, etc.) i el conjunt de serveis que conformen l’atenció sociosanitària (PADESS, convalescència, hospitals de dia, etc.).
Un dels principals exemples d’aquests canvis són les residències. No fa tants anys només acollien les persones grans que no tenien família ni recursos econòmics per sobreviure a casa seva, ja que en general era la xarxa social la que s’encarregava de cobrir les necessitats de la persona vella no autònoma. Però, des de fa uns anys, això està canviant, i les residències s’estan convertint en espais de convivència i salut, en l’última llar de moltes persones grans abans de la seva mort, sobretot quan el deteriorament del seu estat de salut els impedeix viure soles.
Malgrat el desplegament de serveis específics, els recursos existents són escassos i els costos socials que comporten les situacions de dependència són elevats. El grup d’adults avançats (més de 85 anys) és el que augmenta més ràpidament i també el que concentra més persones que necessiten atenció, sobretot dones, la majoria viudes i solteres que viuen soles.
És necessari establir unes línies bàsiques que fomentin programes i actuacions conjuntes de la sanitat i dels serveis socials, per tal que siguin coherents, protegeixin i facilitin l’atenció a les persones grans i la seva participació. Un d’aquests programes que forma part de les estratègies d’aplicació del paradigma de l’envelliment actiu és el de ciutats amigues de la gent gran (Age-friendly Cities), posat en marxa l’any 2006 per l‘OMS. Aquest programa proporciona informació sobre com les ciutats faciliten i dificulten la vida quotidiana dels ciutadans, amb l’objectiu d’ajudar a definir un pla d’acció de millora en nou dimensions: participació social i cívica, mobilitat i transport, accessibilitat i ús dels espais públics i privats, habitatge, serveis socials i de salut, relacions de suport i ajuda mútua, respecte, desigualtats i condicions d'inclusió, i comunicació i informació. Les persones grans han de participar en aquest programa que requereix el compromís del govern local.
2.10 Religió
Per als adults grans, sobretot per al grup d’adults grans avançats, la religió és una forma d’expressió i comunicació important. En una societat que es defineix com a laica, i en què cada vegada existeixen més grups religiosos, totes les formes de manifestació espiritual són un aspecte important a l’hora de tenir cura de les persones. No es poden obviar ni donar-los menys importància de la que tenen.
Sovint les pràctiques i creences religioses del vell funcionen com un mecanisme protector i són un bon recurs personal per fer front a les adversitats. Tenint en compte que en aquesta etapa de la vida es pateixen moltes pèrdues i es pot viure la mort com una realitat propera, és important conèixer les creences de la persona per oferir un millor acompanyament, i comprendre la seva posició respecte a la mort i les altres pèrdues que pugui patir.
2.11 Els rols de la gent gran en la societat
La majoria de persones grans saben viure de manera satisfactòria i competent, s’adapten a les diferents situacions que se’ls presenten i modifiquen els rols que exerceixen en l’àmbit social, professional i familiar. En l’etapa d’adult gran, la manera de viure de la persona no sol canviar substancialment. Manté els seus espais i la capacitat de decisió sobre la seva vida quotidiana.
A mesura que augmenta l’edat i les possibilitats de perdre l’autonomia, els rols poden canviar. Que això s’accepti o no dependrà de cada persona i del seu entorn, ja que alguns canvis són progressius i planificats i d’altres són fruit de situacions no desitjades i, per tant, costen més d’assimilar.
Amb l’edat els rols oficials disminueixen, sobretot a partir de la jubilació, mentre que els rols informals, que no estan associats a cap estatus social, com el d’avi, augmenten.
Els principals rols que exerceix la persona vella són:
- Rol d’avi
El paper dels avis depèn de diversos factors, com l’edat, el sexe, la tradició cultural i la situació econòmica i familiar dels fills. Els avis són un model alternatiu al dels pares i mestres i proporcionen una continuïtat amb el passat i entre les generacions de la família. Els avis poden ser una font important d’afecte, responsabilitat i estatus dins de la família. Cal tenir en compte que no totes les persones que són avis i àvies volen o poden exercir aquest paper.
Actualment molts avis i àvies tenen un paper important en la societat com a cuidadors, ja que es tracta de persones actives i amb salut que ocupen el seu temps ajudant els fills a tenir cura dels seus néts i, sovint, fent algunes tasques domèstiques, mentre els fills treballen fora de casa.
- Rol de besavi
Gràcies a l’augment de l’esperança de vida, molts nens, a més de conèixer els seus avis, coneixen també els seus besavis. La figura del besavi en la societat actual té una funció principalment afectiva, sobretot perquè el grup de besavis sol ser de la franja d’edat d’adult mitjà i adult avançat, que són els que més fàcilment poden presentar algun tipus d’incapacitat per dur a terme qualsevol tasca d’ajut.
En l’actualitat a Espanya es promouen activitats d’intercanvi generacional entre nens i vells, amb l’objectiu que els primers aprenguin i coneguin formes de viure i de respecte i els segons se sentin més integrats a la societat. Tot i que els avis són les persones a qui es demana col·laboració, també participa d’aquestes iniciatives la gent gran soltera i sense néts que pugui i vulgui compartir vivències amb els més joves.
- Rol de viuda i viudo
L’ajuda mútua que les parelles grans es proporcionen és molt important, fins al punt de convertir-se en la principal font de suport, i la mort d’un d’ells pot posar en una situació de fragilitat el membre de la família que queda sol. Les dones tenen més esperança de vida que els homes i, per tant, trobem més viudes que viudos.
Hi ha molts factors que influeixen en l’acceptació de la viudetat, com ara l’edat, la cultura, la situació financera, la relació amb la parella i la qualitat del suport que proporcionava. Assumir el paper de viudo o viuda comporta diferents aprenentatges, com saber moure’s en la societat amb una identitat pròpia i no conjunta amb la de la parella, ser capaç d’administrar sol les tasques domèstiques, reorganitzar la rutina, plantejar-se la possibilitat de tenir una nova parella, analitzar si convé canviar de lloc per viure i anar a viure amb algun fill o en una residència, etc.
- Inversió de rols
És possible que es produeixi un canvi de funcions quan la persona gran perd la capacitat física o mental. Aquest procés sol ser lent, a mesura que el vell va perdent autonomia, els rols de pares i fills tendeixen a invertir-se. Un dels moments més difícils d’aquest procés és quan la persona vella perd la capacitat per fer judicis amb fonament, i la de cuidar-se per viure de manera independent.
La persona ha de cedir responsabilitats als seus fills i aquests han d’acceptar protegir-la i responsabilitzar-se de certs aspectes de la vida del seu pare/mare. Assumir el rol que al llarg de la vida havia exercit l’altre es fa difícil per a les dues parts implicades.
- Rol de persona malalta
Amb l’edat augmenta el risc de perdre autonomia i això situa la persona en una posició vulnerable i fa que tendeixi a deixar de fer-se responsable d’ella mateixa, tingui més por al deteriorament i deixi en mans dels professionals de la salut i dels serveis socials la seva supervivència. Mostrar a la persona que pot mantenir cert control sobre ella mateixa i que no depèn exclusivament de la seva malaltia i del que l’envolta és un objectiu prioritari.
- Rol de cuidadors
La societat espera que la persona gran assumeixi el seu rol de cuidador mentre pugui des de diferents aspectes. Si es tracta d’un matrimoni, s’espera que mentre visquin junts un sigui cuidador de l’altre encara que pateixi algun tipus de deteriorament físic que li dificulti aquesta tasca. Si la persona que ha de fer el paper de cuidadora és una dona, encara se li demana més presència com a cuidadora principal de la persona amb manca d’autonomia, encara que hagi d’assumir tasques tradicionalment desenvolupades per l’home, com ara activitats de bricolatge i el control econòmic familiar.
El mateix passa, però al revés, quan és la dona qui emmalalteix. Llavors és l’home qui ha d’assumir funcions tradicionalment femenines, com la responsabilitat de les tasques domèstiques. Quan un dels membres del matrimoni ingressa en una residència, s’espera de l’altre que el cuidi, el visiti i li faci companyia unes quantes hores al dia.
Quan l’adult gran conserva un bon estat de salut, també s’espera que ajudi els familiars que ho puguin necessitar, generalment els fills, i també que cuidi els seus propis pares si encara viuen. Amb l’augment de l’esperança de vida, sovint passa que adults grans s’han de fer càrrec dels néts i també dels seus propis pares, que estan en l’etapa d’adult avançat i que tenen una pèrdua d’autonomia. També es dóna el cas que hagin de cuidar fills amb discapacitats. Aquestes persones poden esdevenir un grup vulnerable, ja que assumir tasques d’atenció continuada pot representar una càrrega física i emocional que altera traumàticament la vida quotidiana.
- Altres rols
La participació dels vells en la societat i en la família depèn de diferents factors. D’una banda, de factors individuals com ara l’estat físic, la percepció que tenen d’ells mateixos i la seva disponibilitat i ganes de participar. I de l’altra, de la informació de què disposin per col·laborar i oferir la seva aportació a la societat.
Fa anys la participació de la persona gran quedava restringida a l’àmbit familiar. Actualment actua tant dins com fora de la família. En l’àmbit familiar, l’atenció als néts, l’ajuda econòmica als fills, la vigilància de la casa dels fills quan són fora, etc. Quan la persona gran assumeix aquests rols, els joves tenen més temps per treballar i distreure’s ja que disposen d’algú que ofereix estabilitat a tota la família.
En l’àmbit social la persona gran pot participar en associacions, activitats de voluntariat, d’ajuda als veïns, etc. La seva aportació cada vegada és més esperada i valorada positivament, ja que contribueix al desenvolupament social sovint de forma desinteressada.
En aquest àmbit de participació, un dels tipus de relació que es fomenta és la solidaritat intergeneracional. Aquest aspecte es treballa per minimitzar l’impacte que ha provocat el canvi de models familiars: abans la persona gran era una figura destacada en la família; amb les dinàmiques actuals de les famílies, les persones grans han perdut protagonisme i el contacte entre infants i adolescents i els seus avis cada vegada és menor. Amb les activitats intergeneracionals es promou el contacte dels més grans amb els més joves a través de l’ensenyament d’un ofici, del foment de la lectura, de l’ensenyament de la informàtica a la gent gran per part dels joves, etc. Una xarxa de relacions amb persones de totes les edats evita la segregació. Algunes institucions sociosanitàries treballen perquè aquesta intergeneracionalitat no deixi de ser una realitat.Projecte Démata: Isabel LLimargas i algunes històries d'amor
Podem dir que existeixen un conjunt de rols que la societat considera que la persona gran pot exercir i, per tant, els reforça, mentre que n’hi ha que són considerats inadequats i no reben el suport social necessari perquè la persona gran els assumeixi.
Síndromes geriàtriquespP@)
Les síndromes geriàtriques no són considerades malalties, sinó que són un conjunt de problemes que es presenten en la persona gran i que la poden desestabilitzar. Són multifactorials, tenen un curs crònic, un tractament complex i disminueixen l’autonomia de la persona. Es poden presentar en tots els adults grans, però amb més freqüència en els vells fràgils, sobretot en els que estan hospitalitzats i ingressats en centres. Quan apareixen sovint assenyalen l’emergència de problemes més greus i l’empitjorament de problemes de salut existents. L’abordatge d’aquests problemes té un tractament global en totes les dimensions de la persona. L’actuació preventiva i rehabilitadora ha d’ocupar un lloc preferent.
Les síndromes geriàtriques més habituals són: 1. Demència, 2. Síndrome confusional aguda, 3. Depressió, 4. Trastorns del son, 5. Polimedicació i iatrogènia, 6. Dolor, 7. Caigudes, 8. Immobilitat, 9. Úlceres per pressió, 10. Incontinència urinària, 11. Restrenyiment, 12. Malnutrició, 13. Disfàgia i 14. Privació sensorial.
1. Demència
És una síndrome orgànica, adquirida, d’etiologia múltiple, que pot ser reversible o irreversible i que es caracteritza per alteracions de les àrees cognitives: atenció-concentració, llenguatge, gnòsies (capacitat de percebre i reconèixer les persones, animals i coses per mitjà dels sentits), memòria, pràxies (capacitat de controlar els moviments intencionats de forma voluntària), funcions executives (capacitat d’organitzar, planificar i resoldre conflictes), etc. Aquestes alteracions han de ser objectivables en l’exploració neuropsicològica, persistents durant setmanes o mesos i prou intenses per interferir en les activitats quotidianes de la persona. El factor de risc més important per patir una demència és l’edat. Als països occidentals la prevalença de la demència en els més grans de 65 anys està entre el 5 % i el 10 %. Als 80 anys la pateix un 30 % de la població aproximadament. Moltes patologies poden cursar amb demència. L’etiologia d’un quadre de demència és molt àmplia i variada.
Es poden classificar en:
- Demències degeneratives o primàries: de tipus cortical (malaltia d’Alzheimer, demència amb cossos de Lewy, demència frontotemporal, etc.) i de tipus subcortical (paràlisi supranuclear progressiva, malaltia de Huntington, Parkinson-demència, etc.).
- Demències secundàries: vasculars (multiinfart, isquèmiques, etc.), d’origen infecciós (sida, etc.), d’origen metabòlic, d’origen carencial (dèficit de vitamina B12, dèficit d’àcid fòlic, etc.), d’origen tòxic (metalls, alcohol, fàrmacs, etc.), entre d’altres.
- Demències combinades o d’etiologia múltiple com la demència mixta (barreja de demència primària i vascular).
Es pot sospitar l’aparició d’una demència quan la persona presenta:
- Alteracions de la memòria (oblidar cites, fa el mateix menjar repetidament, etc.).
- Manca d’autonomia per fer les activitats instrumentals de la vida diària (administrar els diners, controlar la medicació, tenir cura de la casa, etc.).
- Trastorns del llenguatge (no troba la paraula adequada, la substitueix per una altra, etc.).
- Desorientació en temps i espai (es perd, etc.).
- Pobresa en el judici (no és capaç de triar la roba adequadament).
- Pobresa en el pensament abstracte (oblida el significat dels diners, etc.).
- Es perden coses importants o es guarden en llocs inapropiats (la planxa a la nevera).
- Canvis inexplicables de la conducta i l’humor (malfiança, agressivitat, riure exagerat, etc.).
- Pèrdua de la iniciativa i apatia.
Cal fer un diagnòstic correcte de la demència perquè algunes són reversibles i es pot confondre amb altres trastorns com la depressió. La dada més significativa la dóna una bona avaluació de les alteracions cognitives i la seva repercussió en la vida diària de la persona tant en l’àmbit personal, familiar i social com en el laboral.
Mantenir tant la ment com el cos actius ajuda a minimitzar l’impacte de la demència. Pot ser útil fer sopes de lletres, mots encreuats, sudokus, i fer activitat física com caminar sol o amb companyia, etc.
1.1. La malaltia d’Alzheimer
És la demència degenerativa més comuna. És d’etiologia desconeguda. Té un inici lent i progressiu, en què la persona perd gradualment les funcions cognitives i pateix canvis afectius. Es diu que la demència és lleu si la persona encara conserva la capacitat de valer-se per ella mateixa, moderada quan necessita algun tipus d’ajuda per a les activitats quotidianes, i greu quan li cal atenció constant. Hi ha una escala molt utilitzada per valorar el deteriorament global que comporta la malaltia en la persona que és l’escala GDS-FAST de Reisberg, que classifica les pèrdues causades per la malaltia en set nivells, des de pèrdues lleus de memòria a la pèrdua total de l’autonomia.
Cuidar una persona amb demència és difícil i és important donar suport als cuidadors, sobretot pel que fa a les conductes que cal adoptar davant dels problemes de comportament que presenten les persones amb Alzheimer.
El tractament de la demència és global, tant farmacològic com no farmacològic. El tractament farmacològic es basa en fàrmacs específics per a la demència i en fàrmacs que minimitzen els problemes de comportament que poden presentar les persones. El tractament no farmacològic té per objectiu millorar la qualitat de vida tant de la persona com del seu cuidador. Les activitats s’han d’adequar al grau de deteriorament de la persona (oferir material visual, comunicació simple acompanyada de gestos, etc.). Algunes de les teràpies que més s’utilitzen com a tractament no farmacològic són la psicoestimulació (tècnica que té com a finalitat l’estimulació de les funcions mentals i retardar-ne el deteriorament), la reminiscència (tècnica que té com a objectiu pensar en records positius i plaents i reviure emocions amb la intenció d’augmentar l’autoestima, afavorir la interacció social, etc.), la psicomotricitat (tècnica en què la persona a partir del moviment pren consciència de les seves capacitats motores, cognitives i relacionals), la musicoteràpia (tècnica que té com a objectiu connectar amb el món emocional, compartir records i emocions, facilitar l’expressió, sentir-se part del grup, etc.; al mateix temps, la música motiva amb facilitat el treball del cos i ajuda a fer exercicis de memòria), l’artteràpia (tècnica que utilitza la creació artística per facilitar l’expressió i la resolució d’emocions i conflictes emocionals o psicològics) i l’orientació en la realitat (tècnica que es basa en la creació d’un ambient adequat al llarg del dia en què la persona se senti segura). El treball a partir d’aquestes teràpies es pot dur a terme tant a la institució com en el domicili.
També són molt importants els grups de suport per a malalts, familiars i cuidadors. Aquests grups afavoreixen espais de solidaritat on les persones que hi participen poden compartir angoixes similars. En aquests espais les persones se senten cuidades, respectades i valorades, i això les ajuda a millorar l’autoestima i la confiança per continuar afrontant el dia a dia de la malaltia.
De la mateixa manera és interessant oferir als familiars les adreces de les associacions d’afectats que hi ha a moltes comarques. Les associacions solen programar grups d’ajuda o xerrades i oferir recursos, que són ben rebuts pels familiars, sovint desorientats i amb risc d’esgotament per l’atenció continuada que han d’oferir a la persona malalta.
2. Síndrome confusional aguda o deliri (SCA)
És una alteració orgànica de l’estat mental que es caracteritza perquè és aguda i reversible. És un dels desordres cognitius més importants en l’adult gran. És multifactorial i d’inici brusc (entre hores i dies), i produeix un deteriorament global amb alteració de la consciència, incapacitat per mantenir l’atenció, canvis d’humor, cicle de son-vigília interromput amb accentuació de la confusió durant la nit. Té un curs fluctuant al llarg del dia. La recuperació depèn d’un diagnòstic ràpid i correcte. És necessari conèixer la capacitat cognoscitiva de la persona per detectar el deliri més ràpidament i fer-ne el diagnòstic diferencial amb altres problemes de salut com la demència i trastorns psicòtics.
Sovint és el primer signe d’alerta d’algun problema cerebral, pot ser la forma clínica de presentació d’una malaltia física greu o aparèixer com la complicació d’una malaltia o del seu tractament, com pot ser la intoxicació per algun medicament.
La majoria dels deliris milloren amb l’eliminació o el tractament de la causa que els provoca. Si el diagnòstic és lent i el tractament incomplet, la recuperació serà més lenta i pot augmentar la possibilitat de lesions cerebrals permanents.
Com que és una afecció comuna sobretot en ambients hospitalaris, és important que les institucions treballin per crear ambients adequats que en minimitzin els efectes, per tal d’augmentar la seguretat i la confiança de la persona malalta i millorar els símptomes de la malaltia de manera més àgil.
Es recomana:
Actuar per prevenir l’aparició del deliri:
- Promoure l’orientació de la persona i minimitzar els dèficits sensorials.
- Afavorir la presencia del cuidador si la persona està hospitalitzada.
- Afavorir l’entrada de personal específic, evitar els canvis constants de personal sanitari a l’habitació de la persona afectada per una SCA i no fer servir tons de veu bruscos i autoritaris en la comunicació.
- Promoure la mobilitat precoç de la persona i la realització de les activitats quotidianes i familiars.
3. Depressió
És un trastorn de l’estat d’ànim en què els sentiments de tristesa, pèrdua, ràbia o frustració van acompanyats de manifestacions físiques i trastorns cognitius, i amenaça la globalitat de la persona. Afecta de manera significativa el funcionament mental, físic i social de la persona, i interfereix en la vida diària i en la qualitat de vida. Sovint la depressió es considera una cosa normal en una persona vella i no es tracta. Segons l’enquesta nacional de l’any 2006, l’estat d’ànim normal de la persona vella és el d’estar bé i contenta. En les persones grans que viuen en residències, estan hospitalitzades i pateixen malalties cròniques i incapacitat, la depressió és més freqüent. Identificar un estat depressiu en el vell pot ser difícil i fàcilment pot confondre’s amb una demència, de la qual s’ha de diferenciar. Alguns dels factors de risc associats a la depressió són: existència de pèrdua d’autonomia i mobilitat, tenir una o més malalties cròniques, comptar amb menys de tres amics o familiars propers, etc. Acceptar el tractament mèdic i psicoterapèutic és un primer pas per millorar l’estat depressiu. És important el tractament preventiu per minimitzar el seu impacte en l’autonomia personal a través d’intervencions dirigides a afavorir les estratègies d’adaptació, com les que ajuden a modificar la percepció de la situació, i augmentar els recursos personals i socials. Les actituds negatives i passives, com creure que és normal que estigui trist, no ajuden a millorar la situació.
Recomanacions
Modificar hàbits poc saludables i mantenir hàbits de vida saludables, fomentar l’autonomia i la capacitat per fer front als problemes de salut, comptar amb suport social, dur a terme activitats agradables (musicoteràpia, etc.), mantenir-se actiu, etc., són activitats que ajuden a minimitzar l’aparició de la depressió en el vell.
L’educació i l’assessorament tant de la persona afectada com del seu cuidador ajuden a comprendre l’origen de la depressió i a trobar la manera d’abordar-la. Cal utilitzar els medicaments correctament i avaluar-ne periòdicament els efectes amb l’equip de salut. La psicoteràpia és beneficiosa, sobretot la teràpia cognitivoconductual.
4. Trastorns del son
Dormir és una funció bàsica de l’organisme que serveix al cos per descansar i recuperar energia. El patró del son canvia, es torna més fragmentat i es modifica: el son lleuger s’allarga, mentre que el son profund s’escurça. La majoria de les persones grans dormen més que en altres etapes del cicle vital (més de deu hores), un percentatge més petit dorm menys de cinc hores diàries, i les migdiades són més habituals. La transformació dels hàbits socials causada per la jubilació i la reducció de les responsabilitats socials i laborals incideix directament en la qualitat del son. Dormir és una qüestió de benestar, els hàbits de dormir i reposar són molt variables d’una persona a una altra, és un concepte força subjectiu i per tant és important avaluar-ne la qualitat. Les alteracions del son no formen part de l’envelliment normal.
Els trastorns del son més comuns que es poden donar són l’apnea del son, que és una afecció caracteritzada per episodis de suspensió temporal de la respiració mentre es dorm; i la síndrome de les cames inquietes, que és una sensació estranya a les cames que fa que la persona les hagi de moure per alleujar el malestar i provoca que dormi malament i estigui més somnolent durant el dia. L’alteració del son més habitual és l’insomni, que es caracteritza per la dificultat d’agafar el son, despertar-se més durant la nit, despertar-se molt aviat i tenir la sensació que les hores dormides han estat insuficients. En una persona gran pot ser motiu d’hospitalització. Les causes que provoquen insomni són de diferent índole: malalties, dolor, ansietat, efectes secundaris de medicaments, dormir molt durant el dia, ser més sensible als canvis ambientals, necessitat d’aixecar-se per orinar, etc. Les conseqüències d’un repòs inadequat són: fatiga, apatia, irritabilitat, mal de cap i problemes de visió, de concentració, de coordinació i d’equilibri.
L’insomni es pot classificar de diverses maneres:
- Segons se sàpiga o no la causa que el provoca: primari, o sigui que no hi ha cap causa que el justifiqui, i secundari, quan els problemes per dormir estan lligats a altres factors com malalties, estrès, etc. L’insomni secundari influeix de manera més negativa sobre el benestar de la persona que el primari.
- Segons la durada:
- Insomni de curta durada. Dura un màxim de un mes i sol ser causat per situacions estressants més greus que en l’insomni transitori (canvis de temperatura, sorolls, etc.).
- Insomni transitori. Dura pocs dies i desapareix. Sol ser degut a situacions concretes (estrès persistent, alteració psiquiàtrica, sorolls, etc.).
- Insomni de llarga durada. Les causes no són clares i es manté més d’un mes.
- Segons quan es produeix:
- Insomni inicial. És la dificultat per agafar el son.
- Insomni mitjà. La persona no té dificultats per adormir-se però es desperta diverses vegades durant la nit i fins i tot no torna a dormir.
- Insomni terminal. La persona dorm bé però es desperta més d’hora del que és normal.
El confort és una condició necessària per propiciar el son. Aconseguir aquest confort a casa pot ser més fàcil que en un centre. Alguns medicaments (com els diürètics), substàncies com la cafeïna, una malaltia pulmonar obstructiva crònica i les situacions d’estrès poden alterar el ritme normal de son.
Recomanacions
Les recomanacions van encaminades a modificar els hàbits incorrectes per propiciar un son satisfactori. Algunes mesures per evitar l’insomni i minimitzar-ne l’impacte són:- Identificar el motiu pel qual apareix l’insomni visitant l’equip de salut, que pot ajudar a resoldre la situació.
- Informar dels canvis normals del son en l’envelliment per diferenciar-los de les alteracions patològiques i promoure mesures d’higiene del son.
- Evitar, en la mesura que es pugui, obsessionar-se amb la dificultat de dormir perquè pot fer augmentar l’insomni.
- Modificar els mals hàbits que es puguin haver adquirit amb el temps utilitzant tècniques d’higiene del son és l’alternativa terapèutica menys agressiva, i consisteix a millorar els aspectes de la vida diària que poden afectar el descans nocturn. Es poden posar en pràctica estratègies per millorar el son com fer servir el llit només per dormir, evitar les migdiades freqüents, fer activitat física cada dia, però no abans d’anar a dormir, i evitar substàncies estimulants a la nit (alcohol, cafeïna).
- Utilitzar tècniques de relaxació, visualització, etc.
- Utilitzar plantes medicinals com valeriana, melissa, til·la, etc.
- La teràpia farmacològica és la més utilitzada. Els vells són un grup de població que utilitza molts somnífers de forma continuada. Això pot acabar sent contraproduent. Si són necessaris és interessant utilitzar-los només de manera temporal. Es poden combinar teràpies farmacològiques i no farmacològiques per aconseguir resultats més satisfactoris.
5. Polimedicació i iatrogènia
Els vells són el grup de població que més fàrmacs consumeix i el que pateix més efectes no desitjats. Aquests efectes són deguts sobretot a les malalties, un empitjorament de l’estat general, la malnutrició i la quantitat de medicaments que pren la persona, cosa que afavoreix l’aparició de reaccions adverses i interaccions farmacològiques. La mateixa evolució biofisiològica del cos humà provoca una sèrie de modificacions en el processament i els efectes dels fàrmacs que cal tenir en compte per disminuir les reaccions adverses. Per això és important conèixer l’estat de les funcions renal, hepàtica i digestiva de la persona a l’hora de pautar la medicació. La dosificació s’ha d’ajustar en funció del pes, l’edat i l’estat general de salut de la persona.
La iatrogènia es refereix a les intervencions que provoquen efectes perjudicials en la persona com ara l’allitament derivat de l’hospitalització o les reaccions adverses als fàrmacs.
Es parla de polimedicació quan es prenen cinc o més medicaments. Malgrat que la polimedicació sigui justificada, pot arribar a ser desproporcionada, provoca l’aparició de iatrogènia i predisposa a l’incompliment terapèutic. També augmenta la possibilitat d’error i les interaccions entre fàrmacs. Quan s’arriba a aquest estat, la iatrogènia pot aparèixer pel fet que s’ha perdut l’enfocament global de la persona i cada fàrmac és prescrit de manera aïllada, segons els diferents símptomes i malalties que apareixen, i havent perdut el punt de vista integral.
Es recomana:
- Valorar la necessitat dels fàrmacs i avaluar-ne l’eficàcia i els efectes adversos que poden produir durant el tractament.
- Valorar el compliment farmacològic i identificar la causa del no compliment: falta de memòria, falta de consciència de la malaltia, falta de suport social per complir la teràpia receptada, poca destresa manual, etc.
- Tenir en compte les condicions físiques, psíquiques, socials i culturals de la persona i informar de l’ús correcte dels medicaments i les seves reaccions a la persona que els ha de prendre i al seu cuidador (si en té), per facilitar-ne la correcta administració.
- Afavorir l’ús correcte dels medicaments: les dosis, la forma d’administració més adequada (sobres, pastilles, etc.), els horaris, la conservació i les interaccions. Utilitzar estratègies per recordar quan s’han de prendre. Aconseguir una bona acceptació del tractament facilita la gestió de les malalties.
- Evitar guardar els medicaments que ja no s’utilitzen o no formen part del règim terapèutic per impedir que es prenguin per error.
- Comprovar que la persona té capacitat per prendre de manera autònoma el medicament prescrit valorant periòdicament la seva capacitat de comprensió, d’escoltar, l’agudesa visual i l’habilitat manual per agafar el fàrmac.
- Detectar les reaccions adverses als medicaments i notificar-les a l’equip de salut o al farmacèutic. En el vell, aquestes reaccions es poden manifestar de manera diferent dels adults i poden provocar incontinència urinària, immobilitat, caigudes, síndrome confusional aguda, alteració del son, etc.
- Utilitzar remeis no farmacològics que ajudin a millorar i pal·liar el malestar i redueixin el consum de fàrmacs i els seus efectes secundaris.
- Utilitzar medecines alternatives (acupuntura, homeopatia) i teràpies complementàries com a mètodes alternatius o complementaris que ajudin a millorar i pal·liar el malestar.
6. Dolor
L’Associació Internacional per l’Estudi del Dolor defineix el concepte de dolor com una sensació i experiència emocional desagradable, associada amb dany tissular real o potencial o descrita en termes d’aquesta lesió. Quan apareix el dolor és per avisar que alguna cosa va malament dins de l’organisme, però quan es converteix en crònic pot perdre el seu sentit protector i convertir-se en un problema en si mateix, provocar malestar i dificultar l’autonomia. Segons l’Organització Mundial de la Salut el dolor crònic s’ha convertit en una epidèmia, l’epidèmia silenciosa del segle XXI, ja que les seves conseqüències per a la qualitat de vida de la persona que en pateix són importants.
Les queixes de dolor augmenten amb l’edat i molts problemes de salut habituals d’aquest cicle de la vida cursen amb dolor, com les afeccions musculoesquelètiques, canceroses i cardiovasculars. Com que és un símptoma subjectiu i influït per la cultura (conjunt de tradicions (literàries, historicosocials i científiques) i de formes de vida (materials i espirituals) d'un poble, d'una societat o de tota la humanitat), la seva avaluació es fa difícil, i en conseqüència la seva gestió pot ser inadequada a les necessitats reals. A causa del mateix procés d’envelliment, a la polimedicació, a la pluripatologia, etc., el control del dolor pot ser complex. En persones que pateixen dificultats de comunicació (demència, afàsia, etc.), aquesta gestió encara es fa més complicada, ja que sovint les formes de manifestació del dolor són poc clares (agressivitat, pèrdua de gana, confusió, etc.), i la persona no pot manifestar el dolor de manera explícita.
Hi ha el dolor agut i el dolor crònic. El dolor agut dura menys de sis mesos i desapareix quan el problema que l’ha causat ho fa (fractures, infeccions, etc.). El dolor crònic s’instaura més de sis mesos i la seva solució no és previsible, ha perdut la seva funció protectora i pot arribar a ser més invalidant que la mateixa malaltia, és prevalent en el vell, s’associa a malalties cròniques, i predisposa a l’aparició de pèrdua d’autonomia i a l’aparició del síndrome d’immobilitat. Els dos tipus de dolor poden coexistir en la mateixa persona. Hi ha diferents tipus de dolor crònic, com són el dolor oncològic causat per una malaltia oncològica de base; el dolor musculoesquelètic, en què la persona pateix dolor muscular o articular; i el dolor neuropàtic, que sol ser degut a malalties que cursen amb neuropaties com la diabetis.
Les repercussions funcionals, psicològiques i socials són importants, i per això és prioritari intentar controlar, disminuir i pal·liar el dolor. Conèixer i utilitzar les diferents teràpies farmacològiques i no farmacològiques per abordar-lo i individualitzar el tractament pot ajudar la persona que el pateix i les que conviuen amb ella a adaptar-se de manera que el dolor es limiti al mínim el dia a dia. El dolor no ha d’impedir la participació social de la persona, ben al contrari, quan la persona ocupa el seu temps en activitats que li agraden se’n pal·lien els efectes i disminueix la sensació de dolor.
Es recomana:
- Identificar la causa del dolor, perquè a vegades el dolor emmascara situacions d’angoixa, soledat i depressió. La persona se sent enrabiada amb ella mateixa perquè no està bé i necessita ajuda, cosa que agreuja el malestar i el dolor.
- Valorar els canvis en la vida de la persona des que té dolor, com la limitació del moviment, la pèrdua d’autonomia per a les activitats quotidianes, l’aparició d’ansietat i depressió, la disminució de contactes amb familiars i amics, i l’actuació per refer la seva activitat.
- Combinar el tractament farmacològic i el no farmacològic (acupuntura, massatges) per controlar el dolor i disminuir la dosi del fàrmac, i per tant els efectes secundaris.
- Utilitzar el mínim de fàrmacs possible, començant amb dosis petites i elevant-les amb precaució, fent un seguiment i una avaluació de l’eficàcia del tractament farmacològic, ja que els fàrmacs utilitzats poden provocar importants efectes indesitjables.
- Utilitzar diferents tècniques complementàries no invasives (tècniques de relaxació, visualització i meditació, etc.), que ajuden a tenir pensaments positius i a mitigar el dolor. Si el dolor augmenta o apareixen irritacions a la pell s’ha d’interrompre la tècnica utilitzada.
- Conèixer i utilitzar programes d’educació per a la persona afectada de dolor i els seus familiars que incloguin estratègies per mantenir la qualitat de vida: mantenir activitats que motivin i distreguin com gimnàstica, converses, teràpia del riure, balls, etc.
- Adaptar l’entorn físic i social de la persona que pateix dolor per minimitzar-ne els efectes nocius i assegurar que sigui tranquil.
7. Caigudes
Les caigudes durant aquesta etapa del cicle vital són freqüents i poden comportar una alteració considerable de l’estil de vida de la persona. Són la segona causa mundial de mort per lesions accidentals no intencionades. Les persones més grans de 65 anys són les que tenen més caigudes mortals.
L‘OMS defineix les caigudes com a esdeveniments involuntaris que fan que la persona perdil’equilibri i que el cos impacti amb el terra o amb una altra superfície.
Les caigudes provoquen moltes fractures i la majoria de les hospitalitzacions per problemes traumatològics. Tenen dos tipus d’origen: les d’origen intrínsec, que s’associa als canvis relacionats amb l’edat; a la prevalença de problemes de salut (artritis, neuromusculars, etc.); al nombre, tipus i interaccions dels fàrmacs que pren la persona, i a problemes podològics, d’equilibri, feblesa muscular, etc. Les d’origen extrínsec s’associen a factors ambientals del domicili, com una il·luminació inadequada, les escales, terres relliscosos i obstacles; i a factors ambientals de fora de casa, com carrers mullats, la dificultat d’accés a autobusos i edificis, canvis d’il·luminació, etc. És important identificar les causes de les caigudes per prevenir-les. El moment amb més risc de caure és quan la persona està canviant de posició.
Hi ha diferents tipus de caigudes: accidentals (ensopegada, desmai, pèrdua de força inexplicable a les cames, etc.), repetides (per la presència de malalties que afavoreixen les caigudes, per l’ús d’alguns fàrmacs, disminució dels sentits, etc.) i prolongades (la persona està més de 20 minuts a terra sense poder aixecar-se).
Les conseqüències de les caigudes són físiques, psicològiques i socials. Pel que fa a l’estat físic, quan la persona necessita repòs després de la caiguda poden presentar-se complicacions a causa de la immobilització, que poden ser més perilloses que la mateixa caiguda; també és habitual el dolor, la impotència funcional, etc. Pel que fa a l’àmbit psicològic, la persona gran pot experimentar ansietat a causa de la pèrdua de confiança després d’una caiguda, pot tenir por de sortir i preferir estar moltes hores asseguda, és l’anomenada síndrome postcaiguda, en què la por limita la persona gran. Pel que fa a les complicacions conseqüències socials, la persona pot necessitar més ajuda i companyia per evitar altres caigudes, fins i tot pot ser necessària la institucionalització. També pot aparèixer un sentiment de sobreprotecció per part de la família per evitar que la persona torni a caure.
Es recomana:
Abans de la caiguda:
- Conèixer la persona amb risc elevat de caure i buscar l’origen de les caigudes.
- Portar roba còmoda que no dificulti els moviments.
- Utilitzar mecanismes de seguretat com ara baranes, calçat adequat, bastó adequat, etc.
- Condicionar el lloc de vida de la persona per minimitzar el risc de caigudes: col·locar barres per agafar-se a la banyera i passamans a les escales, senyalitzar esglaons, evitar catifes i cables a terra, etc.
- Ensenyar a caure: protegir-se el cap si la persona creu que pot caure, doblegar els genolls per estar més a prop de terra, mantenir la calma i intentar caure de cul. Un cop a terra, s’ha d’intentar avançar cap a un lloc segur i intentar posar-se dret i seure.
Després de la caiguda:
- Oferir suport i comprensió a la persona que ha caigut amb l’objectiu de disminuir la por a dur a terme les activitats quotidianes. És important tenir una actitud tranquil·la d’acompanyament, revisar possibles lesions físiques abans d’aixecar la persona, retirar els objectes que facin nosa en el moment d’aixecar-se i evitar moviments sobtats si la persona s’aixeca.
- Moure’s tan aviat com sigui possible després de la caiguda per evitar la immobilitat, fent passejades amb acompanyament i exercici físic.
- Conèixer la disponibilitat de les persones de la xarxa social per identificar els recursos disponibles si la persona perd autonomia després de la caiguda per dur a terme les activitats de vida.
7.1. Fractures
Una de les conseqüències més temudes de les caigudes són les fractures. Amb la fractura apareix la pèrdua de mobilitat i la dificultat o impossibilitat per dur a terme les activitats quotidianes. Les fractures poden anar acompanyades de dolor que interfereix en la capacitat de concentrar-se i dificulta la mobilitat. Si la fractura té poques conseqüències, la persona estarà immobilitzada uns dies i amb l’ajuda de recuperació funcional possiblement recuperarà bona part de la mobilitat que tenia abans de la caiguda. A vegades, però, la recuperació no és possible i pot ser necessari l’ingrés temporal o permanent en un centre de la persona per la incapacitat de poder viure com ho feia fins al moment previ a la caiguda.
8. Immobilitat
Moure’s en l’entorn és una activitat essencial de la vida de la persona. Mantenir la capacitat de coordinació, agilitat, flexibilitat, equilibri, força i resistència és indicatiu d’una bona forma física que ajuda a evitar la immobilitat. El deteriorament de la mobilitat és el problema més freqüent en persones grans que han de ser hospitalitzades i en les que estan ingressades en residències. Socialment la immobilitat té importants repercussions sanitàries, econòmiques i familiars, i és un dels factors que pot fer decidir l’ingrés de la persona en un centre.
Existeixen causes fisiològiques, lligades a malalties ambientals i socials, que expliquen la síndrome d’immobilitat. Algunes d’aquestes causes fisiològiques són: dolor, disminució de la força i de la massa muscular, malnutrició, anèmies, alteracions visuals i auditives, repòs prolongat al llit, por de caure, efectes adversos als medicaments, subjeccions, etc. I malalties que afavoreixen la seva aparició com les del sistema musculoesquelètic (artritis, osteoporosi); problemes neurològics (malaltia de Parkinson, ictus, demències); i malalties cardiorespiratòries, com la malaltia pulmonar obstructiva crònica. Hi ha un altre grup de causes que poden influir en l’aparició de la immobilitat que estan relacionades amb el lloc on es viu (obstacles, escales, terres relliscosos, programes limitats d’activitats físiques i socials, etc.), amb una actitud passiva per part de la persona que la pateix, i amb una actitud passiva i sobreprotectora dels cuidadors que per impedir caigudes eviten que la persona es mogui.
Quan la immobilitat es presenta de manera aguda s’ha de considerar una urgència, ja que generalment amaga l’existència de malalties i problemes que comprometran la vida i la capacitat funcional de la persona, i que si s’aborden correctament i aviat poden ser reversibles. Quan la immobilitat ja està instaurada, evoluciona i desencadena una cascada de conseqüències sovint més greus que les causes desencadenants.
Les conseqüències de la immobilitat apareixen a tot l’organisme, i són una amenaça per a tots els sistemes del cos (pèrdua de joc articular, pèrdua de massa i força muscular i òssia, problemes cardiovasculars com l’aparició de trombosis, problemes respiratoris, desequilibri metabòlic, problemes urinaris i més vulnerabilitat a les infeccions, restrenyiment, llagues per decúbit, insomni, etc.). En els aspectes psicosocial i cultural la immobilitat és un risc per patir depressió, aïllament social i ansietat, amb conseqüències associades com ara una baixa autoestima, apatia, irritabilitat, tristesa, dificultats de concentració, etc.
Es recomana:
- Les actituds de les persones cuidadores són cabdals per prevenir i minimitzar l’impacte de la immobilitat. És necessari que coneguin les conseqüències de la immobilitat i la manera d’evitar-la i retardar-la.
- Ensenyar a la persona i als seus cuidadors les intervencions que calen per evitar la immobilització prolongada.
- Abandonar el llit de seguida que es pugui. El pas de la posició de decúbit a la sedestació (estar assegut) i a la bipedestació (estar dret) s’ha de fer progressivament i a poc a poc.
- Valorar la necessitat d’ajudes tècniques i d’adaptacions per caminar i per a la llar.
- Si la persona ha de mantenir la immobilitat cal tenir present les cures específiques següents: prevenir les úlceres de la pell, hidratar la pell i fer-hi massatges, mantenir canvis posturals, fer una bona higiene i mantenir el llit net i sense arrugues, assegurar una dieta adequada, prestar atenció a la posició de la persona, mantenir l’alineació corporal i realitzar moviments articulars actius i passius.
9. Úlceres per pressió
L’úlcera per pressió és un problema de salut important. És la lesió que apareix en una zona de teixit tou que ha estat comprimida entre dos plans durs: un són les prominències òssies de la mateixa persona i l’altre una superfície externa. No afecta només la pell sinó també els teixits subjacents. Hi ha dos factors indispensables per a la seva aparició: la pressió i el temps d’exposició a aquesta pressió. La pressió mantinguda provoca un col·lapse en els vasos sanguinis encarregats de nodrir la pell, i si aquesta situació de falta de reg sanguini es prolonga determinarà l’aparició de l’úlcera, que serà més o menys profunda i extensa. La pressió exercida al cos no és uniforme, sinó que es concentra a les zones de recolzament i a les prominències òssies.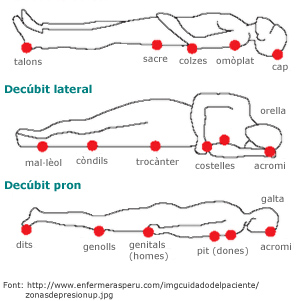
La immobilitat és el principal factor de risc per a l’aparició d’úlceres per pressió. Altres aspectes com la malnutrició, la pell seca i fràgil, i problemes circulatoris són circumstàncies afavoridores.
Les úlceres per pressió presenten diferents estadis. El grup espanyol GNEAUPP (Grup Nacional per a l’Estudi i l’Assessorament d’Úlceres per Pressió i Ferides Cròniques) els defineix així:
- Estadi I
Alteració observable a la pell íntegra, relacionada amb la pressió, que es manifesta per un eritema (envermelliment) cutani que no es torna blanc quan es pressiona; en pells fosques, pot presentar tons vermells, blaus o morats.
- Estadi II
Pèrdua parcial del gruix de la pell que afecta l’epidermis, la dermis o totes dues. Úlcera superficial que té aspecte de butllofa o cràter superficial.
- Estadi III
Pèrdua total del gruix de la pell que implica lesió o necrosi (mort) del teixit subcutani, que pot estendre’s cap avall. Es poden presentar lesions amb cavernes, tunelitzacions o trajectes sinuosos.
- Estadi IV
Pèrdua total del gruix de la pell amb destrucció extensa, necrosi (mort) del teixit o lesió en múscul, os o estructures de sosteniment (tendó, càpsula articular, etc.). Es poden presentar lesions amb cavernes, tunelitzacions o trajectes sinuosos.
El tractament més eficaç per a les úlceres és la prevenció. La prevenció s’aconsegueix valorant el risc de desenvolupar una úlcera per pressió, mantenint un bon estat general de la persona vella, vetllant perquè tingui una correcta nutrició, hidratació i estimulació, controlant les malalties, tenint cura de la pell amb una higiene i neteja correcta cada dia, reduint la pressió a través de materials específics i de mesures generals, i amb una bona educació als cuidadors tant els professionals de l’equip assistencial com els cuidadors informals de la persona que corre el risc d’ulcerar-se.
Es recomana:
- Observar la pell i les zones de prominències òssies on és més fàcil que apareguin les úlceres. Si apareixen envermelliments de la pell, butllofes o punts negres (necrosi) és important avisar l’equip de salut.
- Dur a terme una correcta higiene de la pell cada dia evitant productes que la ressequin, utilitzant sabó de pH igual al de la pell, eixugant-la minuciosament per contacte i mantenint-la ben hidratada, prestant atenció a les zones de plecs. Si la persona presenta incontinència fecal o urinària i utilitza bolquers, es tindrà especial cura d’evitar que la pell en contacte amb el bolquer es maceri per la humitat.
- Canviar de postura cada dues hores, sobre el pla dur (llit, cadira, etc.). També es poden utilitzar dispositius com matalassos d’aire i coixins antiescares, que fan d’amortidors de la pressió, però que en cap cas substitueixen els canvis posturals. Si la persona pot moure’s una mica cal animar-la perquè ho faci i no estigui sempre en la mateixa postura.
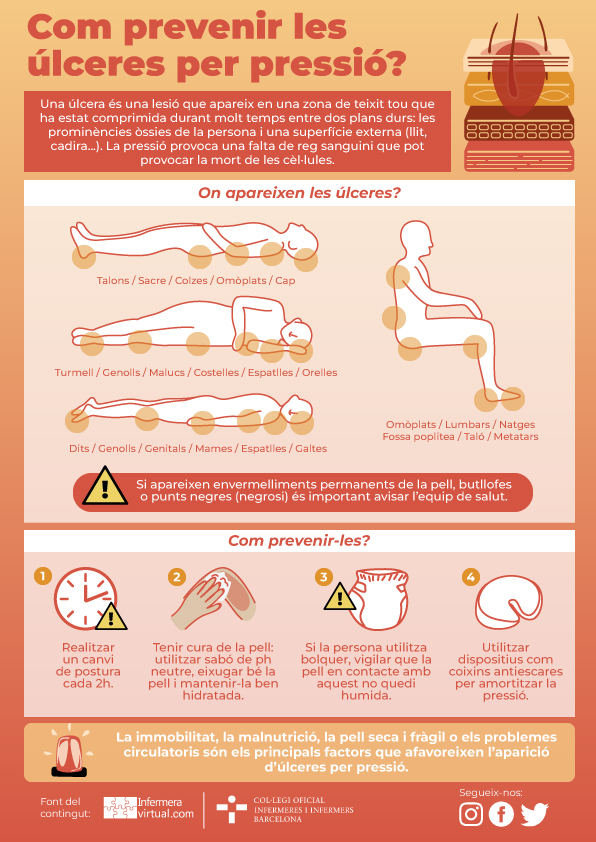
Descarregar la infografia → Ulceres per Pressió
10. Incontinència urinària
És la pèrdua involuntària d’orina en qualsevol moment. Els símptomes poden variar des d’una pèrdua d’orina lleu a una pèrdua total de control de la bufeta urinària. És una síndrome multifactorial que es presenta molt sovint en el vell. Pot ser un procés agut o crònic. La incontinència aguda generalment és deguda a una malaltia intercurrent com una infecció urinària o a reaccions adverses a medicaments, i pot convertir-se en crònica.
La incontinència crònica es classifica en:
Incontinència urinària d’esforç
La pèrdua de força dels mecanismes esfinterians provoca un degoteig de petites quantitats d’orina perquè no es pot compensar l’augment de força que es fa en riure, tossir, etc. És freqüent en dones de menys de 75 anys. Les causes més habituals són el prolapse vaginal (com que els teixits de suport de la regió inferior de la pelvis estan debilitats, les parets vaginals cauen cap a l’interior de la vagina i cap avall) i la debilitat de l’esfínter.
Incontinència urinària d’urgència
És la pèrdua d’orina per la incapacitat d’endarrerir el buidament de la bufeta prou temps per arribar al lavabo una vegada la persona s’adona de la urgència d’orinar. És la més comuna en els vells, sobretot en els homes, i sol ser produïda per problemes en la regulació del sistema nerviós, l’obstrucció mecànica del tracte urinari com tumors o càlculs, etc.
Incontinència urinària per sobreeiximent
És la pèrdua de petites quantitats d’orina associades a una excessiva distensió de la bufeta quan no es buida completament. Sol ser deguda a una obstrucció anatòmica (pròstata, estenosi uretral). Pot produir retenció urinària i infeccions recurrents. La sensació de plenitud vesical sol estar deteriorada.
Incontinència urinària funcional
No hi ha una alteració del sistema genitourinari i es deu a la incapacitat física o falta de ganes per anar al lavabo a temps. Les causes més comunes per a la seva aparició són el deteriorament de la mobilitat i de la funció cognitiva, la dificultat d’accés al lavabo, la falta de cuidadors i trastorns com la depressió.
Incontinència urinària total
És la falta completa de control sobre la micció. Sol ser deguda a la lesió de l’esfínter o a la demència greu.
La incontinència urinària té efectes físics, com l’aparició de lesions a la pell (úlceres, erosions) i infeccions; psicològics, com ansietat, frustració, depressió, restriccions en l’activitat sexual, i socials, la persona pot aïllar-se quedant-se a casa. Els costos sanitaris que genera són importants, i de vegades pot ser causa d’ingrés de la persona en un centre per la dificultat de gestió del problema que presenten tant la persona com la família o els cuidadors.
El tractament depèn del tipus d’incontinència: tractament farmacològic, cirurgia, estimulació elèctrica, etc. De vegades cap d’aquestes tècniques posa remei al problema, i aleshores cal que la persona s’adapti a aquesta dificultat, aprenent a gestionar la incontinència de manera que pugui mantenir al màxim el seu benestar i dignitat alterant tan poc com es pugui les seves activitats quotidianes. Sovint la persona gran no pot conduir la situació autònomament i cal l’ajuda d’un cuidador.
Es recomana:
- Identificar el tipus d’incontinència que té la persona i valorar el seu tractament.
- Valorar l’estat funcional i cognitiu, com ara l’estat dels peus (ungles llargues, galindons, etc., que dificultin la mobilitat), la mobilitat de les mans i l’ús de roba apropiada, per poder accedir al lavabo, i proposar intervencions adequades.
- Valorar el context ambiental, com la presència de barreres arquitectòniques que dificultin l’arribada al lavabo.
- Fer exercicis de sòl pelvià per enfortir la musculatura de la base de la pelvis, sobretot en incontinències d’esforç i d’urgència.
- Conèixer i utilitzar els recursos necessaris per controlar la incontinència: dels diferents dispositius per a la gestió de la incontinència urinària caldrà escollir el més adequat per a la persona (bolquers, catèters), establir un horari per anar al lavabo, cuidar la pell per prevenir la maceració, utilitzar roba fàcil de manipular, etc.
- Quan la persona presenta una falta d’autonomia cal valorar l’ajuda que rep o pot rebre de la família i els cuidadors per accedir al lavabo.
- Donar suport emocional i formació a la persona i a la família per a la gestió de la incontinència.
11. Restrenyiment
És l’alteració del patró intestinal normal, en què hi ha un descens de la quantitat de moviments intestinals, amb una evacuació dolorosa, difícil i incompleta. La femta sol ser dura i seca, i s’acumula al còlon descendent. Si li provoca molèsties i és conscient del problema, la persona es queixa i està preocupada. És una síndrome comuna en la vellesa. El restrenyiment pot ser agut, quan es presenta com a símptoma d’una obstrucció intestinal aguda, i crònic.
Les persones que tenen més risc de tenir-ne de manera crònica són les que pateixen immobilitat, prenen medicaments que poden produir restrenyiment, tenen una aportació insuficient de líquids i fibra de la dieta, tenen malalties del sistema nerviós central, tenen estrès emocional, etc. La complicació més important és la impactació fecal o fecaloma, que produeix malestar i ansietat. El fecaloma és l’acumulació de femta dura i compacta que la persona no pot expulsar per ella mateixa, i necessita ajuda per fer-ho. La femta s’extreu amb ènemes i manualment.
Recomanacions
És important prevenir el restrenyiment, i quan n’hi ha prevenir-ne les complicacions. La persona ha de poder evacuar sense dificultat i al ritme que correspon a la seva normalitat (perquè el ritme d’evacuació varia d’una persona a una altra). Menjar aliments rics en fibra, hidratar-se correctament, fer exercici i rebre massatges abdominals o altres teràpies complementàries com la reflexoteràpia, i, si cal, prendre la medicació adequada al tipus de restrenyiment, poden ser solucions al problema.

Descarrega't la infografia aquí
12. Malnutrició
És la falta de nutrició necessària per al bon funcionalment de l’organisme que comporta un estat no adequat a les necessitats de la persona. Pot ser deguda a un desequilibri entre l’aportació de nutrients i les necessitats de la persona, i també al fet que l’organisme utilitzi de manera inadequada els nutrients que rep. En els vells provoca un deteriorament ràpid del sistema immunitari i afavoreix l’aparició de malalties.
La pèrdua de pes és l’indicador més senzill de malnutrició calòrica, però de vegades és difícil detectar-la en la persona vella amb problemes de salut que està enllitada. El pes i la talla permeten calcular l’índex de massa corporal (IMC) i comparar-lo amb taules ajustades per a la població vella. (IMC < 21 indica pes baix, i IMC < 17, malnutrició). També hi pot haver malnutrició en les persones obeses.
Els factors que afavoreixen la seva aparició són els canvis fisiològics de l’envelliment, la disminució del sentit del gust per pèrdua de papil·les gustatives i de l’olfacte, la sensació de sacietat, l’existència de malalties associades que disminueixen l’apetència pel menjar, l’ús de fàrmacs que provoquen pèrdua de gana, la pèrdua de peces dentals, la dificultat de visió, el dolor articular, les dificultats per anar a comprar i trastorns de l’estat d’ànim que fan perdre la gana com la soledat, la tristesa i l’aïllament social.
Les conseqüències de la malnutrició són diverses: la pèrdua de pes i de massa grassa, l’alteració de la resposta immunològica amb més incidència d’infeccions i malalties, la pèrdua de força muscular, sarcopènia (reducció excessiva de la massa magra corporal), l’augment del risc de caigudes i fractures, astènia, depressió, l’augment del risc d’intoxicació farmacològica, deteriorament cognitiu, etc. El tractament es basa a modificar la dieta habitual, intervenir sobre els factors ambientals i de la persona, i utilitzar suplements. La via principal d’elecció per prendre l’alimentació i els suplements és l’oral. La via enteral (alimentació per una sonda que va directament a l’estómac o a l’intestí prim) està indicada quan la ingesta oral no és possible. La via parenteral (administració dels nutrients per via venosa a través de catèters específics) s’utilitza en últim terme i de manera transitòria.
Recomanacions
El control de l’estat nutricional permet detectar els problemes i prevenir estats de desnutrició que afavoreixen una pitjor evolució de l’estat de la persona. L’objectiu és mantenir una ingesta correcta pel que fa a calories totals i requeriments nutricionals de cada persona.
13. Disfàgia
Es qualsevol alteració del procés de deglució, des de la col·locació del menjar a la boca fins que arriba a l’esòfag i el seu pas posterior a l’estómac. Es classifica en dos tipus: disfàgia orofaríngia, causada per un mal funcionament de la faringe i l’esfínter esofàgic superior, i disfàgia esofàgica, causada per una mala funció de l’esòfag.
La disfàgia orofaríngia o de vies altes és la més comuna en la vellesa. És deguda als canvis fisiològics que es produeixen en l’envelliment i a les malalties, sobretot cerebrals, que presenta. Algunes de les manifestacions són baveig, dificultat per mastegar i empassar, regurgitació nasal, tos i sensació d’ofegament. Algunes de les conseqüències de la disfàgia són les malalties respiratòries, com les pneumònies i les broncoaspiracions, malnutrició, deshidratació, infeccions i mala qualitat de vida. Si la disfàgia perdura i la persona té moltes dificultats per empassar-se els aliments s’ha de valorar la necessitat d’alimentar la persona a través de la nutrició enteral i parenteral.
Recomanacions
Quan s’ha de donar menjar a una persona amb risc de disfàgia és important que estigui ben asseguda amb el cap inclinat entre 15 º i 30 º endavant per afavorir el tancament de la tràquea i l’obertura de l’esòfag. Evitar aliments pastosos (com ara plàtans) que s’enganxen al paladar. Provar aliments semisòlids en petites quantitats (iogurts, cremes, gelatines).
Els cuidadors han de saber quins són els aliments més fàcils d’empassar i les tècniques per administrar l’alimentació correcta. És important donar-los suport emocional, perquè donar menjar a una persona amb disfàgia pot fer aparèixer ansietat cada vegada que cal administrar algun aliment o fàrmac per la boca. També és bo que coneguin la maniobra de Heimlich, que pot ser útil per desobstruir la via aèria de la persona en una situació d’ennuegament. L’objectiu d’aquesta maniobra és empènyer el cos estrany cap a la tràquea perquè surti mitjançant l’expulsió de l’aire.
Consells: Què cal fer davant l'ennuegament
Descarrega't la infografia aquí
14. Privació sensorial (vista i oïda)
14.1. Alteracions de la vista
Les alteracions de la visió representen una major vulnerabilitat de la persona gran amb repercussions en la seva vida; funcionalment hi ha una limitació per a la realització de les activitats quotidianes, amb una disminució de la mobilitat; psicològicament es veu afectada la seguretat de la persona per les dificultats que suposa funcionar amb poca visió; socialment es veuen afectades les activitats d’oci, i també les relacions socials, ja que la persona se sent insegura a l’hora de sortir de casa i ho fa amb menys freqüència. Les persones que no són conscients del dèficit sensorial tenen més risc de patir accidents.
Es recomana:
- Fer una revisió periòdica de la vista sobretot si es pateix diabetis, que pot causar problemes en els ulls.
- Adequar l’espai personal perquè la pèrdua de visió influeixi tan poc com es pugui en la vida diària. Alguns dels canvis que es poden fer per mantenir l’estil de vida són: il·luminar adequadament els espais, senyalitzar els llocs perillosos per evitar caigudes, jugar amb el contrast de colors per veure millor els objectes (per exemple, interruptor negre a la paret blanca).
- Recórrer a associacions com l’ONCE, per a l’assessorament i l’aprenentatge de diferents tècniques per mantenir la capacitat funcional malgrat la pèrdua de visió.
14.2. Alteracions de l’oïda
La pèrdua auditiva en el vell generalment és un procés gradual. Les pèrdues auditives poden estar causades per alteracions en l’orella externa, mitjana o interna, en el nervi auditiu o en els centres auditius cerebrals, o bé per una barreja d’alteracions en algunes d’aquestes estructures. En les persones velles sol aparèixer la presbiacúsia, que és la pèrdua d’audició quan hi ha sorolls de fons o quan el volum de la persona que parla és baix.
Les pèrdues auditives provoquen dificultat per a la comunicació interpersonal, sobretot quan s’està en grups grans en què la comunicació és més difícil. Algunes persones amb problemes auditius poden retirar-se lentament de les activitats que impliquin comunicació verbal, com les activitats d’oci, de manera que s’augmenta la possibilitat d’aparició de sentiment de frustració, paranoia, tristesa, aïllament, conflictes familiars, agressivitat, etc. La seguretat personal es pot veure amenaçada sobretot si la persona pateix una pèrdua auditiva moderada o intensa i viu sola.
Per millorar la comunicació hi ha diferents tècniques com la d’escollir llocs per conversar ben il·luminats, amb bona qualitat de so, evitar cridar a la persona utilitzant una expressió normal (ja que una pronunciació i expressió exagerada pot resultar menys entenedora), cridar l‘atenció de la persona abans de començar a parlar, etc. Els audiòfons poden millorar considerablement l’audició, tot i que en algunes persones poden provocar molèsties. És important revisar les orelles per detectar la presència de taps de cera que empitjoren l’audició o algun altre tipus de problema.
Problemes de salut en la vellesa pP@)
Les malalties poden aparèixer a qualsevol edat, però durant la vellesa són més prevalents i presenten característiques diferents de les d’altres etapes del cicle vital, com ara la multicausalitat, la pluripatologia (amb diferents sistemes i funcions afectats), la tendència a la cronicitat, el risc de perdre l’autonomia i la dificultat per aconseguir una recuperació completa.
El deteriorament dels sistemes i funcions de l’organisme, una menor capacitat per adaptar-se a les diferents situacions provocada per la disminució dels mecanismes de reserva, una vulnerabilitat que afavoreix l’aparició de problemes de salut, la tendència a l’aïllament i la sensació que la vida s’acaba són característiques que acompanyen la pèrdua de salut en la persona gran.
1. Fragilitat, 2. Manca d'autonomia per a l’execució de les activitats quotidianes, 3. Síndromes geriàtriques, 4. Malalties agudes, 5. Algunes malalties i afeccions habituals
1. Fragilitat
Encara que no hi hagi consens a l’hora de definir-la, la fragilitat és un concepte molt utilitzat per referir-se als problemes de salut de les persones grans, ja que la seva incidència augmenta amb l’edat. La fragilitat fa que disminueixi l’adaptabilitat als canvis tant del propi cos com de l’ambient extern.
Inicialment aquesta dificultat d’adaptació apareix només en circumstàncies d’estrès intens, però s’acaba manifestant davant canvis molt petits. Tal com expliquen Abizanda Soler P., Gómez-Pavón J., Martín Lesende I., Baztán Cortés J. J. a l’article “Detección y prevención de la fragilidad: una nueva perspectiva de prevención de la dependencia en las personas mayores”, hi ha consens per afirmar que la fragilitat és un estat de prediscapacitat, un estat fisiopatològic derivat d’una manca de mecanismes compensadors i una pèrdua d’homeòstasi, causat per un declivi en diversos òrgans i sistemes corporals. La disminució de la reserva funcional predisposa a ser més vulnerable i afavoreix l’aparició de malalties i efectes adversos.
Amb la fragilitat apareixen diferents alteracions. Entre d’altres, una reducció excessiva de la massa magra corporal (sarcopènia), una reducció de la capacitat de deambular i de la mobilitat, i una reducció de l’activitat física, acompanyada de sensació de debilitat.
Detectar el deteriorament funcional de la persona és un primer pas per identificar la fragilitat. Una persona fràgil pot conservar encara la seva autonomia, però requereix unes atencions i cures específiques, ja que fàcilment es pot desestabilitzar.
Comprendre els mecanismes que provoquen la fragilitat i la consegüent manca d’autonomia podria estabilitzar els costos sanitaris que genera quan ja està establerta, ja que evitaria o retardaria l’hospitalització o l’ingrés en una residència. Evitar o retardar la fragilitat pot fer augmentar la qualitat de vida dels vells i mantenir la seva a autonomia més temps.
Per a la detecció del vell fràgil es proposen diverses intervencions:
- Fer una valoració geriàtrica integral, que inclou la detecció de problemes físics, psíquics i socials que puguin incidir negativament en la salut i provocar una situació d’inestabilitat, com ara les caigudes, la incontinència urinària, la demència, la soledat, les complicacions postoperatòries i l’ingrés en un centre (ja que adaptar-s’hi pot provocar en la persona una situació d’inestabilitat que desemboqui en un estrès reactiu).
- Valorar l’aparició de síndromes geriàtriques, ja que poden ser manifestacions de fragilitat.
- Valorar la manca d’autonomia per desenvolupar les activitats quotidianes.
- Valorar la capacitat de reserva biològica a través de diferents criteris, com ara la pèrdua de força en les extremitats, l’habilitat manual, els canvis en la marxa i l’equilibri i la resistència a l’exercici (observant el cansament i la debilitat). També és important fer una avaluació nutricional que detecti pèrdues de pes no intencionades durant l’últim any i la malnutrició.
- Controlar i abordar correctament els factors de risc cardiovascular, com ara la hipertensió i la dislipèmia. També cal controlar malalties cròniques com ara la diabetis i la depressió.
- Revisar periòdicament la medicació habitual i evitar al màxim la polimedicació, l’ús de medicaments inadequats, les interaccions, etc.
Recomanacions
La prevenció de la fragilitat té com a objectiu principal alentir el deteriorament funcional i endarrerir la seva progressió, i va encaminada a mantenir la capacitat de reserva funcional. Algunes de les propostes per mantenir i millorar aquesta reserva són:
- Augmentar l’activitat física, que ha de ser sempre adequada a cada persona, ja que l’exercici millora la funció musculoesquelètica i aeròbica del cos.
- Promoure les relacions socials, ja que comptar amb una bona xarxa social en evolució social augmenta la sensació de bona salut.
- Fer una dieta completa i equilibrada. Una bona manera de fer-ho és seguir la dieta mediterrània.
- Disminuir i evitar les situacions estressants, a les quals els vells són més vulnerables, com ara l’hospitalització, i en cas de ser necessàries minimitzar-ne els efectes ajudant a l’adaptació.
- Tractar i revisar periòdicament els problemes sensorials: alteracions de la vista, alteracions de l’oïda link alteracions de l’oïda en síndromes geriàtriques, alteracions del gust i de l’olfacte.
- Diagnosticar i tractar de forma precoç el deteriorament cognitiu.
- Controlar factors de risc cardiovascular.
- Eliminar hàbits tòxics com el tabaquisme o el consum d’alcohol.
- Prevenir l’aparició de malalties.
2. Manca d’autonomia per a l’execució de les activitats quotidianes
En l’enquesta estatal de salut de 2011-12, es descriu que el 53,5 % de la població de 65 anys i més no pateix dependència funcional, ni per a la cura personal, ni per a les tasques domèstiques, ni de mobilitat. Els homes són més autònoms (61,3 %) que les dones (47,7 %). La dependència funcional més freqüent en homes és per a les tasques domèstiques (30,6 %), mentre que les dones presenten més dificultats en la mobilitat (43,7 %).
La valoració de les capacitats funcionals té més a veure amb la valoració que la persona fa de la seva salut que amb les malalties diagnosticades. Sovint les pèrdues funcionals apareixen com a conseqüència d’un ingrés hospitalari o d’una malaltia aguda.
Les activitats de la vida quotidiana tenen un paper clau quan es parla de la capacitat funcional de la persona. Els hàbits de vida són els que asseguren la supervivència i el benestar d’una persona en una societat, i inclouen totes les activitats quotidianes, domèstiques i els rols socials segons el context sociocultural i segons allò que sigui important per a la seva situació de salut.
Les activitats de vida quotidiana afecten la persona gran i les que comparteixen amb ella aquestes activitats. Són les tasques que la persona ha de fer cada dia per poder viure de forma autònoma en el seu ambient i es poden classificar segons el grau de complexitat o segons siguin habituals o no.
Segons el grau de complexitat es poden dividir en:
- Activitats bàsiques de la vida diària (ABVD). Tenen un caràcter universal, són necessàries per al manteniment de la vida i es realitzen de manera quotidiana. Inclouen activitats d’autocura bàsiques com ara rentar-se, alimentar-se, vestir-se, anar al lavabo, passar del llit a la cadira, pujar escales o passejar.
- Activitats instrumentals de la vida diària (AIVD). Depenen del context cultural i es refereixen a la capacitat d’una persona per adaptar-se al seu entorn. Comprenen tasques domèstiques com ara comprar, cuinar, rentar roba, administrar els diners, prendre’s la medicació o fer servir el telèfon.
- Activitats avançades de la vida diària (AAVD). Depenen del context cultural i tenen a veure amb la participació social de la persona, com ara rebre visites, sortir a menjar a un restaurant, viatjar, treballar o distreure’s.
Segons que es tracti d’activitats habituals o no es classifiquen en:
- Activitats habituals, que són les que estan més arrelades (alimentar-se, dormir, conduir, ser sexualment actiu, cuinar, cuidar un animal domèstic, etc.).
- Activitats inusuals, que la persona i la seva família han d’incorporar en la vida diària. Per exemple, una persona que torna a casa després d’un ingrés hospitalari amb tractaments nous que ha d’integrar en les seves activitats quotidianes.
Les capacitats funcionals necessàries per gestionar la vida quotidiana poden augmentar o disminuir segons els recursos interns i externs que es tinguin. Els recursos interns són els que té la persona o la família per satisfer les necessitats i inclouen gestionar les tensions davant els canvis i la capacitat d’adaptació. Els recursos externs inclouen l’arquitectura de la casa, la comoditat de la llar, els ingressos econòmics, l’accés als serveis socials i de salut, la possibilitat d’utilitzar el transport, la xarxa social, etc., i a mesura que augmenta la vulnerabilitat de la persona poden disminuir.
Les activitats de la vida diària tenen significats diferents per a les persones, i són un factor que cal tenir en compte quan es preveuen canvis, perquè de vegades la persona o la família responen resistint-se al canvi o acceptant-lo segons el significat que tingui per a ells aquella situació.
Avaluar la capacitat funcional per realitzar les activitats de la vida diària és imprescindible en la valoració geriàtrica. Els instruments que es fan servir per fer-ho descriuen la capacitat de la persona gran per viure de forma autònoma, i no valoren les malalties.
Les escales més habituals són l’índex de Barthel, per mesurar les activitats bàsiques de la vida diària, i l’escala de Lawton, per a les activitats instrumentals de la vida diària. A mesura que apareixen limitacions en l’execució de les activitats de la vida diària augmenta la utilització de serveis sanitaris i socials.
Recomanacions
- Donar l’ajuda necessària i evitar la sobreprotecció. Que la persona necessiti ajuda en alguna activitat no significa que hagi perdut l’autonomia per a totes les activitats de la vida diària.
- Mantenir l’autonomia de la persona per a les activitats de la vida diària identificant i promovent els recursos interns i externs amb què compta tant ella com la família.
- Identificar les situacions en què cal modificar les activitats tenint en compte que cada persona o família les executa d’una manera particular.
- Preservar i restaurar la funcionalitat per a les activitats de la vida diària per poder mantenir al màxim l’autonomia de la persona. Per exemple, fent activitats preventives en la comunitat com ara la participació en programes d’exercici i activitat.
- Si la persona està en un hospital o una residència evitar al màxim que estigui immòbil i fomentar la seva activitat amb diferents programes d’exercici que siguin adequats al seu estat.
- Tenir en compte que la pèrdua d’autonomia en les activitats instrumentals de la vida diària és un efecte negatiu que pot propiciar la fragilitat. Identificar aquestes persones i actuar amb elles precoçment és important per reduir el risc de pèrdua d’autonomia.
3. Síndromes geriàtriques
Les síndromes geriàtriques no són considerades malalties, sinó que són un conjunt de problemes que es presenten en les persones grans i que les poden desestabilitzar. Són multifactorials, tenen un curs crònic, un tractament complex i disminueixen l’autonomia de la persona. Es poden presentar en tots els adults grans, però amb més freqüència en els vells fràgils, sobretot els que estan en hospitals i residències.
Quan apareixen sovint assenyalen l’emergència de problemes més greus i l’empitjorament de problemes de salut existents. Aquests problemes s’han de tractar abordant totes les dimensions de la persona alhora. L’actuació preventiva i rehabilitadora ha d’ocupar un lloc preferent. Algunes síndromes geriàtriques són: demència, síndrome confusional aguda, trastorns del son, depressió, dolor, polimedicació i iatrogènia, caigudes, immobilitat, úlceres per pressió, privació sensorial, incontinència urinària, restrenyiment, malnutrició i disfàgia.
4. Malalties agudes
Les malalties poden presentar-se d’una manera atípica en l’adult gran, sobretot amb simptomatologia inespecífica o amb simptomatologia molt lleu o nul·la. La recuperació de les malalties pot ser més lenta i dificultosa que en les persones adultes perquè amb l’envelliment s’afebleix la resposta immunitària. Això fa la persona gran sigui més vulnerable a les infeccions, sobretot pneumònies, infeccions gastrointestinals i infeccions urinàries.
A part de l’afebliment de la resposta immunitària, altres factors predisposen a les infeccions, com ara la malnutrició i els problemes cognitius. També la resposta als antibiòtics pot estar alterada, i hi ha la possibilitat que pateixin una intoxicació per aquests fàrmacs. Les malalties agudes poden ser causa d’ingrés hospitalari.
5. Algunes malalties i afeccions habituals
L’edat és un factor de risc que afavoreix l’aparició de malalties cròniques. Tot i que algunes ja han aparegut en l’adultesa, es presenten amb més força en la vellesa. És el cas de la insuficiència cardíaca i els ictus, entre d’altres.
És poc comú trobar persones velles que no en presentin, tot i que el procés d’envelliment és diferent en cada individu. Molts vells creuen que alguns processos crònics, com les cataractes, la diabetis o l’artrosi, formen part del procés d’envellir. En canvi, són malalties cròniques que poden tenir un curs estable o amb descompensacions i que requereixen recursos sanitaris i socials, sobretot quan es converteixen en invalidants i provoquen una reducció o pèrdua d’autonomia per a l’execució de les activitats quotidianes.
La persona pot patir més d’una malaltia crònica alhora, a més de síndromes geriàtriques, disminució de la capacitat funcional, etc. Algunes d’aquestes persones acaben ingressant en centres o necessiten comptar amb l’ajut constant d’algú, per la seva incapacitat irreversible de realitzar les activitats de la vida diària de forma autònoma.
Hi ha malalties de tota mena. Algunes de les malalties cròniques més habituals són: 5.1 Malaltia de parkinson; 5.2 Ictus; 5.3 Cataractes; 5.4 Glaucoma; 5.5 MPOC; 5.6 Osteoartritis; 5.7 Artritis reumatoide; 5.8 Osteoporosi; 5.9 Càncer; 5.10 Diabetis; 5.11 Problemes cardiovasculars; 5.12 Hiperplàsia benigna de pròstata, 5.13 Trastorn cutanis.
5.1. Malaltia de Parkinson
És un trastorn neurològic degeneratiu i crònic del qual no es coneix la causa. És diferent del tremolor essencial que pateixen moltes persones grans. Es manifesta amb tremolor a les dues mans per igual, i pot anar acompanyat de tremolor del cap i de la veu.
A mesura que augmenta l’edat augmenta el risc de patir la malaltia de Parkinson. Afecta les zones del cervell que s’encarreguen de la coordinació, el moviment, l’equilibri, el to muscular i la postura. Es caracteritza pel tremolor, sobretot quan la persona està en repòs; la bradicinèsia o lentitud de moviments, tant dels voluntaris (vestir-se, escriure, etc.) com dels involuntaris (parpellejar, balancejar els braços en caminar, etc.); la rigidesa muscular, que fa perdre la flexibilitat per moure les extremitats; la tendència a caure enrere i els trastorns de l’equilibri, que es detecten en la marxa a petits passos; la inexpressió facial; el to de veu baix, amb dificultat per expressar-se; la dificultat per mastegar i empassar; els problemes per dormir; la preocupació i la irritabilitat, etc.
Les manifestacions de la malaltia de Parkinson poden interferir en totes les activitats de la vida diària. Varien d’una persona a l’altra, poden aparèixer aïllades o combinades.
Els neuròlegs Hohen i Yhar estableixen cinc estadis que marquen el progrés de la malaltia:
No hi ha signes de la malaltia.
- Malaltia exclusivament unilateral (afecta una meitat del cos).
- Afectació bilateral sense alteració de l’equilibri.
- Afectació bilateral de lleu a moderada. Inestabilitat postural però la persona manté l’autonomia.
- Incapacitat greu. La persona és capaç de caminar i estar dreta sense ajuda.
- La persona ha d’estar en una cadira de rodes o al llit. Necessita ajuda per a tot.
La malaltia de Parkinson té un tractament farmacològic i un tractament no farmacològic. En alguns casos pot estar indicada la cirurgia. Si hi ha una bona tolerància al tractament farmacològic hi ha una millora dels símptomes. És important administrar la medicació prescrita de forma correcta i vigilar els possibles efectes secundaris per tal de reajustar-la.
El tractament no farmacològic es basa en:
- Controlar l’alimentació en cada etapa, evitant una dieta molt rica en proteïnes, ja que pot interferir en l’eficàcia de la medicació.
- Realitzar exercici físic, amb l’objectiu d’enfortir la musculatura, i millorar l’equilibri i el benestar emocional. L’exercici físic no cura la malaltia, però pot influir en el manteniment de l’autonomia personal durant més temps.
- Fer un tractament logopèdic, amb exercicis de la musculatura facial per ajudar a mantenir la parla, la deglució, etc.
- Seguir teràpies complementàries com ara massatges per disminuir les contractures, la hidroteràpia o la musicoteràpia. Cal adequar l’ambient retirant obstacles i utilitzant dispositius que facilitin les activitats quotidianes.
- Proporcionar tractament psicològic i suport emocional tant a la persona que pateix la malaltia, per ajudar-la a estar bé amb ella mateixa i el seu entorn social, com als cuidadors, ja que la adaptació a la malaltia és difícil.
Recomanacions
Mentre la persona pugui realitzar les activitats de forma autònoma ho ha de fer. Quan apareixen dificultats per realitzar les activitats de la vida diària es pot consultar a l’equip de salut. L’objectiu de les intervencions és mantenir o augmentar la mobilitat, millorar la comunicació verbal, assegurar un bon estat nutricional, prevenir caigudes i complicacions respiratòries, evitar la depressió, etc. És important assegurar la motivació de la persona perquè fàcilment pot caure en una depressió i renunciar a desenvolupar les activitats quotidianes. El suport emocional ha d’estar present contínuament per fomentar l’autoestima de la persona malalta. Una bona ajuda és deixar-li el temps necessari perquè pugui realitzar les activitats per ella mateixa, i informar-la de les ajudes que té al seu abast per facilitar-li les tasques. També cal fer els canvis necessaris en el lloc on viu la persona per augmentar la seva autonomia.
És important ajudar a decidir quina és la millor solució per a algunes situacions difícils que comporta la malaltia, com ara la disfàgia. És una decisió individual i cal tenir en compte l’opinió i la trajectòria de vida de la persona.
És important identificar els senyals d’alarma que indiquen que els cuidadors poden necessitar algun tipus d’ajuda per atendre el seu familiar, sobretot quan són cuidadors de persones que pateixen la malaltia en fases avançades, ja que l’atenció que requereixen és contínua.
5.2. Ictus
És una alteració neurològica aguda i sobtada d’origen circulatori que altera de manera transitòria o definitiva el funcionament d’una o diverses parts de l’encèfal i que dura més de 24 hores. Pot tenir un inici sobtat i massiu o desenvolupar-se lentament en el temps. Els signes i símptomes clàssics d’un ictus són alteracions de les funcions sensorials, hemiplegia (paràlisi d’una meitat del cos), hemianòpsia (pèrdua de la meitat del camp visual), incontinència, disàrtria (dificultat per articular les paraules per una lesió del sistema nerviós central i perifèric), disfàgia, etc.
La persona que la pateix experimenta el procés de dol que suposa afrontar la pèrdua de la funció d’una part del seu cos. Identificar si la persona i els seus cuidadors comprenen la dimensió del problema, i poden fer front a les necessitats que apareixen és cabdal per oferir una atenció correcta.
Recomanacions
Generalment la persona que pateix un ictus perd una part de la seva autonomia en més o menys grau. Poden produir-se pèrdues físiques, cognitives, emocionals i dificultats de comunicació, i la recuperació, si és possible, sol ser molt gradual. Tant per a la persona afectada com per al seu cuidador, és difícil acceptar la nova situació. És important conèixer les ajudes que la persona i la família poden rebre des d’un punt de vista econòmic, social i psicològic.
5.3. Cataractes
Les cataractes consisteixen en l’opacitat anormal del cristal·lí i són una conseqüència normal de l’evolució biofisiològica de l’envelliment. Segons el lloc del cristal·lí on se situa aquesta opacitat, es presentaran unes dificultats o unes altres i també variaran les conductes compensadores de la persona.
Algunes malalties, com ara la diabetis, i alguns fàrmacs poden afavorir la seva aparició. Algunes de les manifestacions que provoquen són: una distorsió de la imatge que fa que les línies rectes semblin corbes, la disminució progressiva i indolora de la visió, dificultats per veure-hi de prop, la fatiga ocular, alteracions en la percepció del color, l’augment de la sensibilitat a la llum, la irritabilitat per la pèrdua de visió, etc.
La cirurgia està indicada quan, malgrat les ulleres, no hi ha millora per realitzar les activitats normals.
Protegir-se amb ulleres de sol de l’exposició dels raigs ultraviolats és una manera de prevenir i endarrerir la formació de cataractes.
Cal planificar les intervencions perquè no es produeixin els accidents que poden derivar de la pèrdua de visió, i evitar l’aïllament social mobilitzant sistemes de suport familiars i veïnals, i buscant assessorament en associacions com l’ONCE.
Recomanacions
- Anar a l’oftalmòleg periòdicament.
- Adequar la il·luminació a les necessitats visuals de la persona.
- Adequar l’entorn per tal que la persona pugui realitzar les activitats de la vida quotidiana sense tenir accidents (utilitzar contrastos de colors per veure millor els objectes, senyalitzar les escales, etc.).
- Aprendre noves estratègies per compensar la pèrdua de visió i les seves conseqüències, i ajustar els patrons de vida diària a la pèrdua de visió. Per exemple, orientant la realització personal cap a activitats en què la visió tingui un paper menys important, de manera que no minvi la sensació de benestar.
5.4. Glaucoma
És un augment anormal de la pressió intraocular. Existeixen dos tipus de glaucoma: el d’angle obert i el d’angle tancat. El d’angle tancat és una afecció aguda que requereix una intervenció quirúrgica per evitar la ceguesa. El glaucoma d’angle obert és una afecció irreversible, crònica, insidiosa i silenciosa, i és la forma més comuna de glaucoma.
Amb la disminució de la visió, la persona pot tenir dificultats per prendre la medicació correctament, fer-se el menjar, realitzar activitats de lleure, etc. Cal planificar les intervencions i així evitar els accidents que puguin derivar de la pèrdua de visió i l’aïllament social mobilitzant sistemes de suport familiars i veïnals, i buscant assessorament en associacions com l’ONCE.
Recomanacions
- Explicar la importància de seguir el tractament correcte, ja que el glaucoma no provoca cap dolor i algunes persones poden deixar de tractar-se, amb el perill que la pressió intraocular augmenti i avanci més de pressa la lesió del nervi òptic.
- Realitzar revisions periòdiques amb l’oftalmòleg per controlar la pressió intraocular i l’evolució del glaucoma.
- Adequar la il·luminació a les necessitats visuals de la persona.
- Adequar l’entorn per tal que la persona pugui realitzar les activitats de la vida quotidiana i no tingui accidents (utilitzar contrastos de colors per veure millor els objectes, senyalitzar les escales, etc.).
- Aprendre noves estratègies per acceptar la pèrdua de visió i les seves conseqüències, i ajustar els patrons de vida diària a la pèrdua de visió. Per exemple, orientant la realització personal cap a activitats en què la visió tingui un paper menys important, de manera que no minvi la sensació de benestar.
- Evitar situacions d’estrès emocional que poden invalidar l’efecte dels medicaments i fer que augmenti la pressió intraocular.
5.5. MPOC
Aquest terme descriu la malaltia pulmonar obstructiva crònica, que inclou la bronquitis crònica, l’asma i l’emfisema, que són malalties que cursen amb una obstrucció irreversible del flux aeri. És una malaltia freqüent en la vellesa, crònica, amb una evolució progressiva si l’agressió que la causa es manté.
Fumar i la inhalació continuada de tòxics o substàncies irritants són els principals factors de risc perquè aparegui. Les manifestacions més comunes són: l’expectoració (excepte en les persones que pateixen emfisema, que rarament expectoren) i la dispnea davant exercicis moderats o mínims.
A mesura que la malaltia avança les persones afectades són més susceptibles de tenir sobreinfeccions respiratòries, insuficiència cardíaca congestiva, malnutrició, depressió i un deteriorament de l’estat general.
El tractament passa per deixar el tabac (si la persona és fumadora), apartar-se d’ambients amb substàncies tòxiques que dificultin la respiració, realitzar exercicis de fisioteràpia respiratòria, mantenir una nutrició i hidratació adequades i administrar fàrmacs i oxigenoteràpia quan sigui necessari.
Recomanacions
Els efectes incapacitants de la malaltia pulmonar obstructiva crònica fan que les persones s’hagin d’adaptar a un nou estil de vida i reduir els nivells d’activitat. Les famílies han d’aprendre a fer front i acceptar les limitacions físiques i els canvis de conducta que pot tenir la persona.
Consells de salut davant la MPOC
5.6. Osteoartritis
És una malaltia degenerativa del cartílag articular i és el tipus d’artritis més comuna en el vell. És d’inici gradual i progressió lenta. Es manifesta amb dolor quan es fa el moviment, limitacions del moviment i hipertròfies òssies.
5.7. Artritis reumatoide
És una malaltia sistèmica del teixit connectiu que es manifesta principalment en forma de trastorn articular. Condueix a una deformitat articular incapacitant.
L’osteoartritis i l’artritis reumatoide són molt invalidants. El dolor, les limitacions del moviment, la fatiga i la depressió que s’associen a aquestes malalties poden deteriorar la capacitat de la persona per mantenir la seva autonomia en les activitats quotidianes.
Amb el tractament es vol alleujar el dolor que poden produir, preservar la funció articular i disminuir la fatiga. Els medicaments, els programes d’exercicis personalitzats i els aparells d’ajuda per a la mobilitat són algunes de les intervencions que es poden fer. També s’ha de valorar la possibilitat d’un tractament quirúrgic.
Valorar la motivació de la persona i els recursos ambientals de què disposa és necessari per determinar el pla d’actuació.
Veure video: Control del dolor amb la respiració
5.8. Osteoporosi
És el trastorn metabòlic ossi més comú, i es caracteritza per un descens anormal de la massa òssia. Afecta sobretot les dones postmenopàusiques i és un factor de risc important per patir fractures. Les fractures osteoporòtiques més habituals són la del canell, el fèmur i la columna toràcica. Algunes de les característiques clíniques són la cifosi i la pèrdua d’alçada, la debilitat muscular i el mal d’esquena degut a les fractures vertebrals. La detecció precoç es fa a través de la densitometria.
Els problemes musculoesquelètics poden limitar significativament la capacitat funcional de la persona per executar les activitats de la vida diària.
5.9. Càncer
La incidència del càncer augmenta amb l’edat. El càncer de pulmó és el més prevalent, seguit pel de còlon, estómac, pròstata, mama, etc. Els tumors en els vells solen evolucionar de forma menys agressiva i més lenta que en les etapes prèvies del cicle vital. L’edat no és una raó suficient per no donar a la persona amb càncer informació adequada sobre la malaltia.
5.10. Diabetis
Amb l’edat augmenta el nivell de glucosa a la sang, i això fa que l’edat avançada sigui un factor de risc per desenvolupar la diabetis mellitus no insulinodepenent. L’obesitat, el sedentarisme i tenir familiars que pateixen diabetis augmenta el risc de desenvolupar-la. Els canvis en l’estil de vida solen ser ben acceptats per la persona diabètica, que ha de dedicar temps als autocontrols, a prendre’s la medicació, tenir cura dels peus, conèixer les complicacions a curt i a llarg termini, canviar l’alimentació, etc.
Consells de salut en la diabetis
Consells per al control del sobrepès i l'obesitat
5.11. Problemes cardiovasculars
En el món occidental la prevalença de les malalties cardiovasculars augmenta en la població vella. Algunes de les malalties cardiovasculars més habituals són la insuficiència cardíaca congestiva, la hipertensió arterial i les arítmies.
- La insuficiència cardíaca congestiva és una síndrome en què el cor no pot bombar una aportació adequada de sang, en relació amb el retorn venós, per cobrir les necessitats metabòliques dels teixits. Pot produir-se per un augment de l’activitat o l’exercici, i quan està molt avançat també pot aparèixer durant el repòs.
- La hipertensió arterial (HTA) o tensió arterial alta es produeix quan la pressió de la sang que circula per les artèries és superior a la desitjable per a la salut.
Per consens dels experts, es parla d’hipertensió arterial quan en mesuraments repetits es mantenen xifres iguals o superiors a 140/90 mmHg, corresponent la primera xifra a pressió arterial sistòlica (la màxima), i la segona a la pressió arterial diastòlica (la mínima).
Classificació de la TA segons la Societat Espanyola d’Hipertensió (SEH) Categoria Pressió sistòlica
(mmHg)Pressió diastòlica
(mmHg)Òptima <>
<>
Normal 120-129 y
80-84
Normal-alta 130-139 o
85-89
Hipertensió Grau 1 140-159 o
90-99
Hipertensió Grau 2 160-179 o
100-109
Hipertensió Grau 3 ≥180 o
≥ 110
Hipertensió sistòlica aïllada ≥140 y
< 90>
Estudis epidemiològics demostren que la hipertensió sistòlica aïllada (elevació només de la màxima) és la forma més comuna d’hipertensió en el vell, i sol ser la conseqüència de l’augment de la rigidesa i la pèrdua d’elasticitat de les parets de les artèries.
En edats avançades, mantenir la pressió arterial dins de les xifres considerades normals és molt important per prevenir el risc cardiovascular, concretament de la malaltia cerebrovascular (interrupció del subministrament de sang a qualsevol part del cervell) i la insuficiència cardíaca (afecció potencialment mortal en la qual el cor ja no pot bombar suficient sang a la resta del cos).
Recomanacions
Per prevenir la hipertensió arterial són necessaris hàbits de vida saludables, cosa que inclou la pèrdua de pes en cas d’obesitat o sobrepès, l’exercici físic, la disminució en la ingesta de sal, deixar de fumar i el consum moderat d’alcohol. - Les arítmies són alteracions de la freqüència cardíaca, que o bé s’accelera, o bé s’alenteix, o bé es torna irregular. El risc de desenvolupar arítmies augmenta amb l’edat. Un dels símptomes més comuns associats a les arítmies és la síncope, que en la persona gran es produeix sobretot a causa d’un descens del flux sanguini cerebral. La síncope és un símptoma de diverses malalties greus, com l’embòlia pulmonar. La gravetat del símptoma depèn de la freqüència amb què es presenti, dels símptomes que l’acompanyin i de si incapacita o limita la capacitat funcional de la persona que el pateix.
5.12. Hiperplàsia benigna de pròstata
És una de les alteracions més habituals en els homes adults grans, afecta gairebé el 100 % dels homes de més de 70 anys.
La pròstata és la glàndula que hi ha entre la bufeta, on s’emmagatzema l’orina, i la uretra, que és el conducte per on es buida la bufeta. A mesura que els homes envelleixen la pròstata augmenta progressivament de grandària, i pot pressionar la uretra i fer que el flux de l’orina en sortir sigui més lent i menys fort.
La majoria dels símptomes comencen lentament i gradualment: necessitat d’orinar més sovint, d’aixecar-se a les nits diverses vegades, dificultat per començar a orinar, degoteig en acabar, etc. En estadis avançats es pot produir una obstrucció urinària i retenció de l’orina, i incontinència urinària de diversos tipus i graus.
En les fases inicials pot no ser necessari cap tractament, només mesures higièniques com evitar ingerir grans quantitats de líquid en poc temps, els àpats copiosos, els aliments forts i picants que tenen efectes irritants, així com disminuir la ingestió d’alcohol, no retardar la micció, tenir calma encara que es trigui alguns segons a començar a orinar, evitar el restrenyiment i mantenir relacions sexuals amb regularitat, si pot ser amb ejaculació, la qual cosa ajuda a disminuir la congestió pelviana.
En fases més avançades serà el metge qui prescrigui el tractament més adequat.
5.13. Trastorns cutanis
Els problemes a la pell són relativament habituals en les persones grans. Apareixen pels canvis normals de l’envelliment (disminució de la secreció sebàcia, alteracions de la circulació, etc.) i per factors personals (estat nutricional, historial d’exposició a temperatures extremes, etc.).
Alguns dels problemes comuns són: úlceres per pressió, processos malignes, processos infecciosos com l’herpes zòster, trastorns vasculars, sequedat de la pell, callositats, etc. Els trastorns de la pell fan variar l’aparença de la persona, que pot tenir dificultats per adaptar-se als canvis de la seva imatge.
Repercussions dels problemes de salutpP@)
1. En la persona, 2. En la família, 3. Segons l'entorn, 4. En el final de la vida, 5. Dilemes ètics.
1. En la persona
Els canvis biològics, psicològics i socials que es donen en l’envelliment normal i que estan associats a l’edat produeixen una disminució de la vitalitat i la reserva fisiològica que pot fer el vell més vulnerable a les malalties i les incapacitats. De totes maneres, s’ha de distingir entre l’envelliment normal i l’envelliment patològic, que és conseqüència de malalties i hàbits poc saludables. I això vol dir que si s’intervé sobre els estils de vida i els factors que afavoreixen l’aparició de malalties, en alguns casos es poden prevenir o modificar i aconseguir un envelliment satisfactori i saludable.
És important tenir present el concepte d’edat funcional, ja que té més en compte la capacitat d’adaptació de la persona per desenvolupar les activitats de vida quotidiana.
Cal tenir en compte diversos conceptes a l’hora de parlar de problemes de salut en la vellesa. No hi ha malalties pròpies de la vellesa, però sí que és cert que certes malalties són més prevalents a mesura que augmenta l’edat. És fonamental valorar la capacitat funcionalque té el vell per desenvolupar les activitats de vida diària, ja que aquesta capacitat és la que fa que pugui viure de manera més o menys autònoma.
De fet quan se li demana quina percepció té de la seva salut, la persona gran respon segons les capacitats funcionals que conserva i no segons el nombre de malalties que pateix. També s’ha de valorar el grau de fragilitat, l’aparició de síndromes geriàtriques, l’existència i la solidesa de les relacions socials i familiars, la situació econòmica, etc. En disminuir les capacitats de la persona, augmenta la necessitat de rebre ajuda de l’entorn, i això fa que es torni més vulnerable i que els recursos de l’entorn esdevinguin determinants.
D’altra banda, acceptar els problemes de salut i les limitacions que provoquen és difícil i pot canviar el caràcter. Això pot repercutir socialment, ja que si la persona es torna més irritable, victimista, etc., pot tenir més dificultats per rebre ajuda de l’entorn immediat, que sol estar format per la família. El temperament de la persona influeix a l’hora d’afrontar i conviure amb les situacions derivades dels problemes de salut.
Veure la vida amb sentit d’humor és un bon recurs per acceptar limitacions. Mostrar serenitat, confiança i actituds positives ajuda a superar i suportar millor les situacions difícils. La infermera canadenca J. Pepin va fer una revisió d’estudis fets per infermeres en què valoraven el sentit de l’humor i la seva influència en la salut i el benestar de la persona gran. Segons Pepin, l’humor està lligat a una bona salut moral i a la satisfacció de viure, i riure redueix tensions, fa disminuir l’estrès, permet relativitzar les frustracions i inquietuds i estimula l’aparell circulatori. Pepin proposa utilitzar el sentit de l’humor com a eina per ajudar la persona gran a sentir-se menys ansiosa, facilitar la seva comunicació, reforçar les seves relacions personals i fer-la sentir més important.
Algunes persones poden presentar problemes de conducta i alteracions del comportament que poden suposar un risc tant per a elles mateixes com per als seus cuidadors. Sovint aquests comportaments són conseqüència de sentiments de malestar i frustració per la situació que els toca viure: malalties, efectes de la medicació, aïllament social, mala relació familiar, problemes sensorials, demència, dolor, etc., i són maneres d’expressar aquest malestar.
Per als cuidadors, estar al costat de persones amb trastorns de la conducta és difícil i moltes vegades, sentint-se incapaços d’afrontar el problema, demanen ajuda i fins i tot l’ingrés de la persona en un centre.
Veure el vídeo: Tenir cura del cuidador
Prevenir els problemes de salut és molt important i ajuda a disminuir la despesa sanitària. En el cas de les persones grans, això requereix que els professionals implicats treballin coordinats, ja que en la vellesa té rellevància la comorbiditat, o sigui l’existència de més d’un problema de salut alhora, que comporta unes necessitats sanitàries contínues i exigeix la coordinació dels diferents nivells assistencials.
Fomentar activitats preventives, abordar correctament els quadres clínics i les malalties cròniques, revisar periòdicament la medicació, valorar correctament la funcionalitat i disminuir i evitar la repercussió de situacions estressants com ara l’hospitalització, són intervencions que ajuden a minimitzar les conseqüències derivades dels problemes de salut.
Es tracta de mantenir i recuperar la globalitat indivisible de la persona en tota la seva complexitat biològica, psicològica, social, cultural i espiritual, de compensar els dèficits que apareixen i adequar l’entorn per potenciar l’autonomia, el confort, l’adaptació a les pèrdues i, en el seu moment, ajudar a morir dignament.
La millor eina per afrontar els problemes de salut de les persones grans és la valoració geriàtrica integral, a la qual cada professional fa la seva contribució específica per poder fer una planificació integral de les atencions que la persona necessita.
En aquesta valoració es detecten i quantifiquen els problemes funcionals, psicoafectius i sociofamiliars, es determina l’estat actual de la persona, quines capacitats conserva i quines limitacions i coneixements té sobre el seu estat, i es proporciona el nivell d’assistència més adequat.
Percepció de salut
En l’enquesta nacional de salut que es va fer a l’Estat espanyol l’any 2011-12, s’observa que aproximadament el 75,3 % de la població percep la seva salut com a bona o molt bona: és l’indicador més alt des que s’elabora l’enquesta. D’altra banda, també s’observa un augment de les malalties cròniques: hipertensió arterial, colesterol alt, obesitat i diabetis.
Les limitacions funcionals que redueixen la capacitat de la persona per dur a terme les activitats d’una manera considerada normal, contribueixen a una percepció negativa de la salut. De les enquestes se’n desprenen altres consideracions que poden influir en l’aparició de problemes de salut. La primera és que la percepció de la pròpia salut és diferent segons el sexe. La perceben com a bona un 54 % dels homes i només un 41 % de les dones.
Altres aspectes són que si disminueix la xarxa social augmenta la percepció negativa de la salut i en conseqüència augmenten les visites al metge. Que com més baix és el nivell socioeconòmic de la persona més negativa és la percepció de la pròpia salut. Que com més alt és el nivell educatiu, millor es valora la salut personal. I que més de la meitat de persones grans que se senten satisfetes amb la seva situació econòmica perceben la seva salut com a bona o molt bona. La percepció positiva que la persona té de la seva salut és un bon indicador i descriu la sensació de benestar individual.
2. En la família
A mesura que la persona es deteriora necessita més supervisió i assistència, fins al punt de superar la capacitat que té la família, i sobretot el familiar que és cuidador principal, de subministrar-la. Moltes famílies es mostren eficaces per atendre les necessitats diàries del vell amb problemes de salut, i són capaces d’adaptar-se a les diferents situacions informant-se i buscant recursos. Tot i fer les coses bé, alguns problemes de salut esdevenen crònics i persisteixen durant anys, i això fa que la família, i sobretot el cuidador principal, se’n ressenti, s’esgoti i se senti incapaç de continuar cuidant, almenys durant un període de temps.
Un cuidador cansat, amb dificultats per exercir el seu rol, pot presentar signes d’ansietat que poden derivar en una depressió, queixes freqüents respecta a la seva situació, signes de fatiga, deixadesa en les tasques de cura, trastorns del son, tristesa, culpabilitat, etc. És convenient aprendre a detectar tots aquells símptomes que alerten de dificultats del cuidador per exercir el seu rol de manera eficaç. No adonar-se’n a temps pot deteriorar la qualitat de vida de la persona cuidada, ja que està altament influïda per l’entorn i la qualitat de les cures que se li dispensen.
Cuidar bé implica alhora cuidar la persona amb dificultats i saber-se cuidar, respectar-se i considerar la pròpia vida tan mereixedora d’atencions com la de la persona que es cuida. La família és, generalment, el recurs principal per planificar les intervencions. Els professionals de la salut han de detectar quines són les necessitats de la família, sobretot dels membres que esdevenen cuidadors de la persona gran amb manca d’autonomia, i realitzar intervencions adequades a les necessitats per mantenir la qualitat de vida tant de la persona gran com dels seus cuidadors.
Conèixer la història de vidade la persona ajuda a planificar atencions personalitzades i significatives. Com diuen les infermeres Bonafont i Sadurní: les dades biogràfiques són fonamentals per prodigar atencions a les persones velles.
3. Segons l’entorn
Un espai per viure adequat a les necessitats de la persona amb dificultats i de les persones que en tenen cura, pot facilitar la realització de les activitats de vida diària. Les persones prefereixen viure a casa que fer-ho en una residència. Però quan pateixen problemes de salut que les limiten severament i necessiten l’ajuda d’altres persones per poder viure a casa, o estan soles, sovint la solució és l’ingrés en un centre. Sigui quin sigui el lloc on viu la persona gran, un entorn físic i social favorable pot ajudar a retardar la pèrdua de capacitat funcional.
S’ha d’intervenir en l’entorn en què viu la persona perquè sigui segur i potenciï l’estimulació sensorial de manera idònia. Hi ha un espai adequat a les necessitats de cada persona, que l’ajuda a mantenir l’autonomia funcional i mental. És un espai en què es minimitzen els riscos i que està organitzat per compensar els dèficits, propiciar la comunicació i facilitar l’accés a les activitats.
4. En el final de la vida
La mort és una part natural de la vida. Sembla que l’acceptació de la mort augmenta amb l’edat, i que les persones grans són capaces d’afrontar-la amb menys ansietat. Algunes persones grans veuen la mort com la millor alternativa a una vida mancada d’autonomia, ja que moltes afeccions i malalties cròniques invaliden lentament la persona, que arriba a perdre la qualitat de vida imprescindible per tenir ganes de viure.
Segons els problemes de salut que presenta la persona moribunda, hi ha unes pèrdues funcionals i una mort diferents. En uns casos, la pèrdua funcional és progressiva i, en d’altres, hi ha petites millories amb recaigudes freqüents. Es pot arribar al moment de la mort mantenint un bon grau d’autonomia, que permet a la persona valer-se tota sola en gran part de les seves activats diàries. O s’hi pot arribar després d’haver anat perdent progressivament les capacitats funcionals com a resultat de diferents problemes de salut que han fet que al llarg del temps la persona necessités cada vegada ajuts més constants dels cuidadors.
Encara que la persona arribi a la mort amb un estat de salut molt deteriorat (amb una demència avançada, amb una malaltia obstructiva crònica severa, etc.), i pugui ser un moment desitjat tant per ella com pels seus familiars, es tracta d’un moment únic, que no s’ha de banalitzar, i cal que es desenvolupi amb la màxima dignitat i respecte per la persona que mor i els seus cuidadors, familiars i amics, acompanyant el dol, donant suport a les persones que es queden, i respectant i complaent al màxim els desitjos de la persona que mor.
La manera de viure el dol pot variar de manera important. Hi ha persones que saben gestionar les situacions estressants de forma adequada i n’hi ha que tenen grans dificultats per continuar amb normalitat la seva vida fins i tot després d’anys de la mort d’un familiar o amic. La majoria de vells saben portar bé un dol, però de vegades queden molt afectats i necessiten ajuda de l’entorn i de professionals.
Consells davant el procés de dol
5. Dilemes ètics
Amb l’edat, i sobretot durant els últims anys de vida, la possibilitat de tenir problemes de salut i necessitar assistència sanitària i social augmenta. Molts problemes de salut esdevenen crònics i requereixen una atenció continuada. A mesura que augmenten també augmenta la possibilitat de perdre l’autonomia, de patir debilitat, maltractaments, confusió, intimidació, etc.
Apareix la por al patiment que pot derivar d’aquests problemes de salut, la preocupació per no poder alleujar el dolor, per l’allargament de l’agonia, si es produeix, per no poder prendre decisions, pels tractaments invasius, pel deteriorament físic i mental, etc.
Tots aquests conflictes aboquen tant la persona gran com els familiars i professionals que l’atenen a un seguit de difícils dilemes ètics. En l’apartat “Considérations éthiques liées aux soins des personnes âgées” del llibre La personne âgée et ses besoins, es descriuen els dilemes ètics derivats de la situació de vulnerabilitat de la persona gran i del seu entorn, els quals s’han d’afrontar valorant el dret de la persona a participar activament en les decisions que fan referència a la seva salut, ajudant-la a ella i a la seva família a informar-se, escollir i reivindicar les millors opcions terapèutiques (ja que poden tenir profundes repercussions en la qualitat de vida), i a ajustar les expectatives a la realitat que deriva de cada situació.
Des de fa anys existeix a l’Estat espanyol el document de voluntats anticipades, que és una bona eina perquè la persona amb capacitat suficient pugui expressar els seus desitjos i valors per tal d’influir en les decisions que l’afectin en el cas que perdi aquesta capacitat o quan les circumstàncies no li permetin expressar personalment la seva voluntat.
Proporcionar l’atenció adequada a les necessitats i desitjos suposa un repte per als professionals de la salut que cuiden la persona i per als seus familiars. La infermera, com a professional de salut que està en contacte directe amb la persona, pot implicar-se en les qüestions ètiques que puguin sorgir tant al domicili com en les residències de gent gran per defensar els drets d’aquest grup de població, ja que de vegades les atencions que es proporcionen als vells estan més en funció dels recursos del sistema que de les seves necessitats.
Cal prendre les decisions basant-se en els principis fonamentals de la bioètica (dret a la intimitat i dret a la informació): no maleficència, justícia, autonomia i beneficència.
Maltractaments i violència de gènere pP@)
1. Es defineixen diferents situacions de risc que afavoreixen l'aparició de maltractaments, 2. Tipus d'abusos o maltractaments que poden aparèixer per separat o simultàniament, 3. Factors de rics, 4. Conseqüències dels maltractaments, 5. Violències a les residències.
Audiovisual: Maltractament i violència de gènere a la vellesa
Autora: Rosa Pérez
La vellesa, i sobretot la vellesa associada a la falta d’autonomia, pot tenir conseqüències indesitjables per a les persones que l’estan vivint, ja que aquest aspecte els pot perjudicar i convertir-los en víctimes de maltractaments i abusos.
El maltractament, com un problema vinculat a la salut pública i a la justícia penal, es descriu a partir del 1975, ja que fins llavors es considerava un assumpte privat. Les investigacions sobre maltractaments són heterogènies, per la qual cosa resulta difícil extreure conclusions que serveixin per als diferents contextos socials i culturals en què es produeix.
El 15 de juny és el dia declarat per l’Organització de les Nacions Unides per commemorar el Dia Internacional de la Presa de Consciència de l’Abús i el Maltractament contra els Adults Grans, una jornada en què es pretén que la població reflexioni sobre les imatges i els estereotips de la vellesa, els tipus de violència que hi ha i la manera de suprimir-los. L'OMS, a la Declaració de Toronto del 2002 per a la Prevenció Global del Maltractament de les Persones Grans detalla: “El maltractament de les persones grans és una violació dels drets humans i una causa important de lesions, malalties, pèrdua de productivitat, aïllament i desesperació. Enfrontar-se al maltractament de les persones grans i reduir-lo requereix un enfocament multisectorial i multidisciplinari”.
El maltractament de les persones grans es pot cometre tant per acció com per distracció (omissió), i pot ser intencionat o no. El vell és víctima de sofriments innecessaris, de lesions o dolor, pèrdua o violació dels seus drets humans i deteriorament de la seva qualitat de vida. La qualificació d’una conducta com a maltractament dependrà de la freqüència amb què es produeixi, la seva durada, gravetat i conseqüències, i, sobretot, del context cultural. Segons la definició de l’organització Acció contra el Maltractament dels Vells al Regne Unit, adoptada per la Xarxa Internacional per a la Prevenció del Maltractament de les Persones Grans (INPEA): “El maltractament dels vells consisteix a realitzar un acte únic o reiterat o deixar de prendre determinades mesures necessàries, en el context de qualsevol relació en la qual hi ha expectatives de confiança, i que provoquen dany o angoixa a una persona gran”.
1. Es defineixen diferents situacions de risc que afavoreixen l’aparició de maltractaments
- Associats a la víctima. Les persones grans amb pèrdua d’autonomia d’origen mental són les més fràgils, així com les del sexe femení i de més de 75 anys. El perfil generalment és el d’una persona passiva, complaent, impotent, depenent i vulnerable (Pedrick-Cornell i Gelles, 1982). Alguns investigadors han postulat que el sexe pot ser un factor determinant del maltractament de la gent gran, perquè és possible que les dones grans hagin estat objecte d’opressió i hagin estat en situació de desavantatge econòmic durant tota la seva vida. No obstant això, altres estudis indiquen que el nivell de risc de maltractament dels vells per part dels seus cònjuges, fills adults i altres familiars és aproximadament el mateix que el de les velles.
- Associades al maltractador. Sovint és un membre de la família, generalment el responsable de les cures. Els pocs estudis que hi ha sobre la violència contra la gent gran en l’àmbit domèstic han comprovat que els maltractadors tenen més probabilitats de patir problemes de salut mental, sobretot un grau baix d’autoestima i temperament explosiu amb dificultat per controlar els seus impulsos, i d’abusar de substàncies, que els altres membres de la família dels vells o altres cuidadors. El fet de conviure amb la persona gran també s’apunta com un factor de risc per a l’aparició de maltractaments i abusos.
- Associades a l’entorn. Hi ha pocs estudis per determinar la violència en el si familiar, però es constata que la depressió i les dificultats psicològiques estan més presents en la persona maltractada en el context familiar. El perfil de les víctimes sol ser dones de més de 75 anys, persones amb discapacitats físiques o mentals, persones amb falta d’autonomia total o parcial i persones socialment aïllades. El tipus de maltractament més comú en l’entorn familiar és l’abús econòmic, seguit de l’abús psicològic.
- A les residències. El perfil de les víctimes és el de pèrdua d’autonomia d’origen mental, i els tipus de maltractament estan relacionats amb el personal que presta les cures, els serveis i l’organització. Alguns exemples són l’aïllament de les persones grans a causa de certes deficiències físiques o mentals, quan amb una bona praxi professional no seria necessari. Una altra de les conductes que lamentablement apareixen són les conductes d’infantilització dels residents.
Totes les formes de maltractaments porten implícita una vulneració dels drets de la persona.
2. Tipus d’abusos o maltractaments que poden aparèixer per separat o simultàniament:
- Abús físic. Ús de la força física que pot produir lesions, dolor, discapacitat i fins i tot la mort. Es manifesta mitjançant pessics, cremades, cops, etc.
- Abús psicològic o emocional. Infligir pena, dolor i angoixa a través d’accions verbals i no verbals. Es pot reconèixer quan apareix intimidació per causar patiment, humiliacions, insults, aïllament, infantilització, falta de respecte a les seves creences, silenci pejoratiu, etc.
- Abús sexual. Contacte sexual de qualsevol tipus no consentit amb la persona gran que pugui manifestar-se de manera clara o encoberta com tocaments, insinuacions, assetjament, etc.
- Abús econòmic. Es tracta de l’ús il·legal o indegut de propietats o fons de la persona gran. Són comuns els fraus i els robatoris, com ara la utilització de la pensió, la modificació forçada del testament i l’apropiació de béns, comesos per una persona de confiança de la persona gran. Es poden sospitar quan hi ha pèrdues inexplicables de patrimoni o de diners o quan de sobte apareixen familiars molt interessats en el vell.
- Maltractament estructural. Comprèn la falta i el mal compliment de polítiques socials i de salut adequades.
- Abandonament. Quan l’individu que ha assumit la responsabilitat de cuidar una persona gran l’abandona en un centre o al mateix domicili sense supervisió ni suport.
- Negligència. No atendre les necessitats bàsiques de la persona gran: no administrar les cures necessàries, deixar sol el vell que no pot valer-se per ell mateix.
- Autonegligència. Són persones que han perdut la capacitat per garantir el seu benestar, i el seu comportament els amenaça la vida, la salut i el benestar: rebutgen un habitatge, menjar, higiene, etc. Queden excloses d’aquest grup les actuacions voluntàries de la persona gran que per decisió pròpia presenta aquests comportaments, o sigui, quan és plenament conscient de la seva forma de vida, encara que els altres considerin que té conductes negligents.
- Vulneració dels drets. La pèrdua del dret a la intimitat, a les seves pertinences, la negació al dret a decidir sobre aspectes de la seva vida privada com escollir amics, rebre visites o forçar l’ingrés en una residència, etc.
3. Factors de risc
Generalment interactuen diferents factors individuals, interpersonals i del context social. S’estableixen diferents tipus de factors de risc:
- Comuns a la persona vella i al seu cuidador. Història de violència familiar, de mala relació entre tots dos, sensacions constants de frustració i enuig, i el cuidador que depèn econòmicament de la persona que cuida.
- Relacionats amb la persona vella. Canvi de personalitat, intolerància, aïllament forçat, rebuig a ser cuidada per altres cuidadors, agressió física o verbal de la persona vella als cuidadors o als familiars, privació sensorial, pèrdua de memòria, discapacitats múltiples, incontinència i alteracions del son.
- Relacionats amb el cuidador. Feina sense descans, percepció de no satisfacció de les necessitats bàsiques, falta de suport d’altres familiars, conflicte marital, falta de coneixements sobre la malaltia i la seva evolució, demanda permanent per part de la persona gran i malaltia física o mental del cuidador.
- Relacionats amb el context institucional. Cuidadors que treballen sols, treballar sota pressió, pràctiques institucionals que desvaloritzen el vell i salaris baixos.
4. Conseqüències dels maltractaments
Les conseqüències dels maltractaments converteixen la persona que els pateix en més vulnerable i feble, i el procés de recuperació de les lesions produïdes pot ser més lent. En el document Maltractaments a la gent gran del Grup de Salut Mental del PAPPS s’identifiquen els següents tipus de conseqüències:
- Lesions físiques. Traumatismes, desnutrició, deshidratació, fractures per caigudes, úlceres per decúbit per negligència, abandonament o falta de cures, ferides per subjeccions, abrasions, cremades i intoxicacions.
- Conseqüències psicològiques. Tristesa, trastorns emocionals, patiment, depressió, ansietat, idees suïcides, inhibició, somatitzacions i pseudodemències.
- Conseqüències socials. Aïllament físic, psicològic o social.
Es recomana:
- Utilitzar les consultes de l’equip de salut amb les persones grans per recollir dades que puguin indicar i alertar de l’aparició de la situació de violència (observar la conducta, l’aspecte general, l’aspecte de la pell, observar les necessitats no satisfetes, etc.).
- Informar la persona gran en risc de patir abusos i maltractaments que és important que ho expressi, encara que els maltractaments vinguin d’algú molt proper. La qualitat de les relacions prèvies entre víctima i maltractador pot ser la causant dels abusos. És necessari crear un bon clima de confiança, ja que reconèixer aquest tipus de violència és difícil i hi acostumen a haver reticències.
- Identificar els signes de maltractaments com: l’ús excessiu de fàrmacs i de contencions físiques, l’aparició de confusió i por, cremades, contusions, fractures, hematomes, etc.
- Identificar la sobrecàrrega i el cansament extrem dels cuidadors en la seva tasca, ja que poden convertir-se en factors de risc de maltractaments cap a les persones grans que cuiden. D’aquesta manera s’afavoreix la correcta atenció de les persones grans i es minimitzen les situacions d’abús.
- Aconsellar a la persona gran accions que ajudin a evitar que sigui el blanc dels lladres al carrer: portar les claus de casa en una butxaca en comptes de portar-les en una bossa, portar bastó o paraigua per espantar els lladres, que poden veure’l com un instrument de defensa, portar pocs diners a sobre i tenir present que és millor no oposar resistència si l’atraquen.
La presa de consciència del problema i la prevenció són accions que ajudaran a limitar l’abús en la vellesa. La feina de detecció i abordatge de maltractaments fa necessària una intervenció en col·laboració d’un equip multidisciplinari, a través d’una feina consensuada entre l’atenció sanitària i la social i els diferents nivells d’atenció als quals pot accedir la persona gran (atenció primària, hospital, etc.).
5. Violència a les residències
L’abús i sobretot la negligència pot donar-se a les residències que atenen gent gran, i sobretot en aquelles que atenen persones afectades de demència, on els cuidadors poden fer ús d’algun tipus de violència sense que les persones malaltes se n’adonin o puguin defensar-se a causa de la seva vulnerabilitat.
Alguns dels factors que faciliten l’aparició de maltractaments entre els residents són:
- La residència no compta amb un projecte de cures.
- Aparició de maltractaments psicològics per part del personal de la residència com la desvalorarització de la persona, l’abús de l’autoritat, xantatges, violència per omissió de les demandes, vulnerabilitat de l’autoimatge i abús de les subjeccions.
- Professionals poc preparats i formats en la feina al costat de la persona gran, condicions inadequades de l’entorn de treball.
Per minimitzar i fer desaparèixer aquest tipus de violència és necessària una presa de consciència prèvia i de denúncia de la situació de desequilibri que hi ha a la residència, per donar pas a una feina centrada en el respecte humà i en la personalització de les cures amb una avaluació regular de les activitats i de la qualitat d’atenció per part dels professionals. A les residències és important que els ingressats i els seus familiars coneguin els seus deures i drets per poder identificar situacions d’abús i maltractaments per part del personal cuidador i de l’organització.
Factors i conductes de protecció en la vellesapP@)
Mantenir una bona funció física i mental, una actitud de compromís amb la vida, vitalitat emocional i optimisme per afrontar les dificultats, l’absència de malalties, seguretat econòmica i control personal (autonomia, dignitat, autoestima i suport social) són els factors i conductes de protecció que influeixen més per aconseguir una vellesa saludable. A continuació es descriuen els factors de protecció següents: 1. Mantenir una bona salut física, 2. Mantenir una bona salut mental, 3. Mantenir un pes adequat, 4. Cura dels peus, 5. Fer revisions periòdiques de la dentadura, la vista i l’oïda, 6. Mantenir una bona salut social, 7. Mantenir una sexualitat saludable, 8. Protegir-se de la radiació solar, 9. Participar en programes de detecció precoç de càncer i 10. Participar en programes de vacunació.
1. Mantenir una bona salut física
- Fomentar una activitat física regular i adequada en funció de la situació de vida de la vellesa.
- La pràctica de qualsevol activitat o exercici físic, segons la situació de salut individual i seguint les indicacions dels professionals, suposa grans beneficis, tant físics com psicosocials.
- Utilitzar correctament la medicació.
- Disminuir i evitar el consum de tabac i d’alcohol.
- Mantenir l’autonomia controlant i detectant l’aparició de fragilitat i malalties i síndromes geriàtriques. Cal evitar en la mesura que es pugui l’hospitalització.
- Seguir les recomanacions generals per a una alimentació saludable. Una dieta variada que inclogui tots els grups alimentaris en les proporcions recomanades al llarg del dia, distribuïda en 4 o 5 àpats i ben presentada, augmenta l’apetència i proporciona una nutrició adequada als requeriments en aquesta etapa de la vida.

Descarrega't aqui la infografia
2. Mantenir una bona salut mental
- Mantenir l’activitat mental i l’interès per l’entorn i les activitats. Mantenir actives les habilitats cognitives i d’aprenentatge ajuda a mantenir el rendiment durant més temps.
- Identificar problemes de salut mental, detectar les reaccions adverses als medicaments, evitar l’ús de drogues i altres addiccions ajuda a evitar problemes de salut mental, de drogues, d’addiccions i de medicació.
3. Mantenir un pes adequat
- L’alimentació saludable i l’activitat física recomanada faciliten el manteniment del pes adequat. El sobrepès és un factor de risc de malalties com la hipertensió i la diabetis; dificulta la mobilitat i com a conseqüència pot reduir les relacions socials.
Consells de salut davant el sobrepès i l'obesitat
4. Cura dels peus
La vellesa comporta una disminució de les reserves funcionals de l’organisme, com per exemple la reducció de la massa muscular i de la densitat òssia, una major fragilitat del cartílag articular, alteracions vasculars i modificacions del sistema nerviós perifèric, que impliquen un major risc d’inestabilitat postural i de caigudes. Tot això, acompanyat d’una reducció de la capacitat de l’organisme per adaptar-se a problemes de salut crònics, com ara la diabetis o la hipertensió arterial, fa que tenir cura dels peus sigui molt important.
Els problemes més freqüents en els peus de la gent gran són: peu sec i amb durícies; ulls de poll o helomes, localitzats preferentment al dors dels dits dels peus; durícies o hiperqueratosi, localitzades a la zona plantar dels peus; dits en urpa; galindó o hàl·lux valg; atrofia del coixinet adipós plantar, i engruiximent irregular de les ungles, que es corben i creixen en forma de banya (onicogrifosi). Cal tenir present que, a més, l’envelliment comporta més susceptibilitat davant de la infecció i una major dificultat en la cicatrització.
Recomanacions relacionades amb:
Estat general
- El control de les patologies cròniques, com la diabetis, la hipertensió, les malalties vasculars, etc., ajuda a mantenir la circulació local i, per tant, redueix les possibilitats d’aparició de lesions i afavoreix la cicatrització.
- Una dieta rica en calci, i l’activitat física adient en cada cas i a l’exterior ajudaran a reduir la pèrdua de massa muscular i de densitat òssia relacionades amb l’edat i, per tant, es reduirà el risc d’inestabilitat postural i la incidència de caigudes.
- L’abstinència tabàquica, a més dels beneficis per a la salut en general, comportarà beneficis circulatoris, importantíssims per al manteniment del bon estat dels peus.
- D’altra banda, és aconsellable la vacunació antitetànica per prevenir el tètanus, una malaltia greu causada per un bacteri que es contagia a través de les ferides. És una vacuna molt recomanable en la vellesa, ja que l’envelliment comporta més susceptibilitat a caigudes i a petites erosions o ferides de la pell que poden ser la porta d’entrada dels bacils tetànics. Cal valorar i actualitzar la vacunació antitetànica segons les recomanacions de vacunació vigents.
Participar en programes de vacunació en la vellesa.
Higiene i cura de la pell
- S’ha de fer diàriament una higiene acurada dels peus, amb sabó de pH igual al de la pell i aigua a una temperatura aproximada de 35 ºC, preferiblement mesurada amb un termòmetre d’aigua, sobretot aquelles persones amb diabetis o trastorns vasculars als peus. Si la persona té trastorns de la sensibilitat als peus, és convenient que s’eixugui amb tovalloles de colors clars, que permeten detectar qualsevol petit rastre de sang indicatiu de la presència d’una lesió que pot haver passat inadvertida.
- Per conservar la pell hidratada, cal aplicar diàriament, després de la higiene, una crema sense colorants ni perfums, a base d’urea, lanolina, glicerina, etc., i fer un massatge suau fins que s’absorbeixi del tot. S’ha d’aplicar tant al taló com al dors del peu i cal tenir una cura especial en el fet que els espais interdigitals (els espais entre els dits) no quedin humits, ja que en aquest cas s’estarà més exposata patir infeccions fúngiques.
- Les ungles dels peus s’han de tallar rectes o en forma quadrada, una mica bisellada als angles i no excessivament curtes. S’ha de fer servir un tallaungles o unes tenalles especials i es poden acabar de polir amb una llima d’ungles (de cartró); es desaconsella absolutament l’ús de tisores amb puntes esmolades o de llimes metàl·liques, ja que es podria lesionar la pell. En cas de disminució de l’agudesa visual o cataractes, o de dificultat per arribar als peus i fer còmodament la higiene i la hidratació, s’ha de sol·licitar l’ajuda necessària.
Elecció de les sabates
- Cal adaptar el calçat a l’amplada i la llargària del peu (s’ha d’acceptar que el calçat és per al peu i no per a la vista), sobretot en cas de deformitats dels dits o galindons. El material més adient per a les sabates és la pell, perquè és transpirable i flexible. La sola de la sabata ha de ser de goma, perquè sigui antilliscant.
- A causa de l’atrofia del coixinet adipós plantar característic de l’envelliment, és aconsellable que el calçat tingui una bona sola amortidora que proporcioni confort i protecció mentre es camina o s’està dret.
- El taló no pot sobrepassar els 4 cm d’alçada, ja que per cada 2,5 cm de taló s’afegeix un 25 % més de pressió a la part davantera del peu, amb els consegüents problemes de dolor i de deformitat dels dits.
- Es recomana comprar les sabates a la tarda, quan els peus estan més inflats, i portar les sabates noves per casa durant períodes de temps progressivament més llargs fins a assegurar-se que resulten còmodes i no provoquen lesions ni rascades.
- Cal revisar les sabates en el moment de posar-se-les i de treure-se-les per controlar que no hi hagi cap objecte a dins que pugui provocar una lesió a la pell.
- Els mitjons o les mitges han de ser suaus, de cotó, de fil, de llana i sense costures, i no han de ser massa estrets.
Prevenció de lesions
- Per escalfar els peus, s’ha d’evitar l’aplicació de calor local directa, com estoretes o mantes elèctriques, bosses d’aigua calenta, etc., ja que la manca de sensibilitat pot provocar cremades. S’aconsella roba d’abric, escalfar el llit i retirar l’ampolla o l’estoreta abans d’anar a dormir.
- A més de tot el que ja s’ha dit, cal aplicar una sèrie de mesures de precaució per evitar lesions traumàtiques, químiques i tèrmiques en els peus.
Actuació davant l’aparició de problemes
- En cas de durícies o d’ungles engruixides, s’ha d’anar al podòleg; no s’han de fer servir callicides ni estris tallants que puguin ocasionar ferides.
- Davant de qualsevol dubte, s’ha de consultar la infermera o el podòleg de referència.
5. Fer revisions periòdiques de la dentadura, la vista i l’oïda
- Almenys una vegada a l’any cal visitar el metge per a un examen d’agudesa visual i de tensió ocular, i sempre que hi hagi una disminució de la capacitat auditiva. També cal anar al dentista periòdicament.
6. Mantenir una bona salut social
- Mantenir l’interès per l’entorn i les activitats socials, de manera que es fomenti el protagonisme social de les persones grans i així se sentin útils a la comunitat i apreciats. Formar part de forma activa i compromesa de la societat, de manera que es percebi aquest acte com una cosa beneficiosa per al seu benestar.
- Prevenir problemes de caràcter social, com la soledat i la precarietat econòmica, potenciant la interrelació i la integració social, i la participació en activitats socials. Enfortir les relacions socials i familiars és una conducta que ajuda a promoure una bona salut.
- Millorar la seguretat de l’entorn, sobretot a casa i als entorns urbans. Condicionar la casa per disminuir el risc d’accidents o lesions, eliminar barreres arquitectòniques i disposar mobles i utensilis de manera que es facilitin les tasques domèstiques, atenent gustos, recursos i necessitats personals són mesures que afavoreixen un entorn segur.
- Participar en accions de voluntariat.
7. Mantenir una sexualitat saludable
La sexualitat és una forma de comunicació. No és cert que amb l’edat disminueix o fins i tot desapareix l’activitat sexual. En envellir no es perd el desig sexual i els adults grans són tan capaços com qualsevol altre de sentir plaer, tenir fantasies i somnis. La sexualitat forma part de la vida quotidiana, i és gratificant en qualsevol etapa de la vida.
D’altra banda, convé recordar que l’activitat sexual no és sinònim de coit. La sexualitat pot desenvolupar una de les facetes més creatives de les persones i proporcionar plaer de maneres molt diverses.
La sexualitat en la vellesa s’ha vist influïda per determinats estereotips socials sobre el rol masculí i femení i, sobretot, pel rol de persona gran segons el qual la necessitat de mantenir relacions sexuals desapareix amb l’edat. Aquesta percepció social de negació de la sexualitat que es produeix entre persones grans heterosexuals, pot augmentar en el cas de persones homosexuals.
Normalitzar la sexualitat entre els adults grans, respectant tendències, prioritats, gustos i creences, passa per afavorir la comunicació sobre aquest aspecte, expressant opinions i dubtes que es puguin presentar en aquest àmbit de la vida.
És important tenir en compte que a qualsevol edat es poden contreure malalties de transmissió sexual si no s’utilitzen preservatius.
8. Protegir-se de la radiació solar
Utilitzar protecció solar redueix el risc d’augmentar les taques i les lesions de la pell. Durant l’exposició també és recomanable cobrir-se el cap.
9. Participar en programes de detecció precoç de càncer
Per permetre la detecció precoç del càncer és necessari fer els controls de prevenció recomanats per al càncer de mama i úter en la dona, per al càncer de pròstata en l’home, i per al càncer de còlon en persones d’un i altre sexe.
Programes de screening de càncer
És recomanable una exploració anual de la pell, i consultar l’equip de salut sempre que s’hi detectin canvis.
10. Participar en programes de vacunació
- Pneumocòccica, s’aconsella administrar-la com a mínim una vegada a partir dels 65 anys.
La infecció per pneumococ és més freqüent durant l’hivern i al principi de la primavera, quan les infeccions respiratòries són més habituals. Les persones de més de 65 anys, entre altres grups, tenen més risc d’infecció. Aquesta susceptibilitat té a veure amb l’envelliment del sistema immunitari.
Encara que l’eficàcia de la vacuna és controvertida, les societats científiques (Societat Espanyola de Geriatria i Gerontologia) recomanen la vacunació en les persones de més de 65 anys. Es recomana tornar a vacunar les persones que han rebut la vacuna abans dels 65 anys i que al cap de cinc anys els han complert. Es pot fer coincidir amb la vacuna antigripal, encara que en un altre lloc de punció.
Els efectes secundaris més freqüents són locals, a la zona d’injecció: dolor, envermelliment o induració.
- Antitetànica, s’aconsella administrar una dosi de record cada deu anys.
El tètanus és una malaltia infecciosa aguda que afecta l’home i diverses espècies animals. La multiplicació del germen es produeix en certes ferides i no es transmet de persona a persona.
La vacuna del tètanus es pot administrar simultàniament amb qualsevol altra vacuna, encara que sempre amb diferents xeringues i en llocs diferents. La immunitat que confereix una pauta vacunal completa és pràcticament total; no obstant això, es recomana que després de la sèrie primària de vacunació aplicada en la infància o en l’adult, s’administrin dosis de record cada deu anys per mantenir un nivell de protecció adequat.
- De la grip, s’aconsella administrar-la anualment, al començament de la tardor.
La grip es considera una malaltia benigna produïda per un virus, però les complicacions que produeix tenen conseqüències per a la salut en certs grups de risc. Entre aquests grups hi ha el de les persones de més de 65 anys i les que tenen problemes respiratoris.
La vacunació és anual, generalment quan comença la tardor. Cal vacunar-se cada any, ja que es produeixen canvis en el virus, i perquè la vacuna sigui eficaç cal adaptar-la a aquests canvis.
Els efectes secundaris descrits són pocs i lleus (picor, envermelliment o inflamació a la zona d’injecció). Cal consultar sempre l’equip de salut abans de vacunar-se si s’està patint un procés que cursa amb febre.
- Associació espanyola de vacunologia
Descarrega't aqui la infografia
Factors i conductes de risc en la vellesapP@)
Alguns factors de risc són específics d’aquesta etapa del cicle vital, mentre que d’altres són presents al llarg de la vida. L’edat per ella mateixa és un dels principals factors de risc per a la salut durant la vellesa. Els factors que s’esmenten són: 1. Deteriorament funcional, 2. Fragilitat, 3. Els accidents dins i fora de la llar, 4. Hospitalització, 5. Ingrés en un centre, 6. Nivell econòmic, 7. Comorbiditat, 8. Morbiditat, 9. Deteriorament cognitiu lleuger, 10. Problemes de salut, 11. Subjeccions, 12. Soledat, 13. Aïllament social, 14. Manca de suport social, 15. Pèrdues, 16. Problemes amb els fills, 17. Rol de cuidador, 18. Ansietat, 19. Estrès, 20. Violència de gènere, 21. Maltractaments, 22. Edatisme, 23. Consum de tabac, 24. Consum d’alcohol, 25. Consum d’altres drogues, 26. Polimedicació, 27. Hipertensió arterial, 28. Obesitat, 29. Augment de la pressió intraocular, 30. Exposició a factors ambientals, 31. Exposició a sorolls, 32. Exposició a radiacions ionitzants i 33. Agents biològics.
1. Deteriorament funcional
El deteriorament funcional és el factor de risc més significatiu en la gent gran. La pèrdua d’autonomia comporta la necessitat d’ajuda per dur a terme les activitats de la vida quotidiana. És el principal indicador de l’estat de salut i de fragilitat.
2. Fragilitat
La fragilitat és un estat caracteritzat per un augment de la vulnerabilitat davant factors estressants. Els signes que caracteritzen la fragilitat són alteracions en la mobilitat i l’equilibri, la resistència muscular, la capacitat cognitiva, la nutrició i l’activitat física.
3. Accidents
Els accidents domèstics són habituals entre les persones grans i molts es poden prevenir. Els accidents poden provocar que es passi d’una vida autònoma, en què la persona és capaç de valer-se per ella mateixa, a necessitar ajuda per dur a terme les activitats de la vida quotidiana. Els més habituals són les caigudes, les intoxicacions (alimentàries, per gas i per medicaments) i les cremades.
Els accidents es poden dividir entre els que passen a la llar i els que passen fora de la llar:
- Accidents que passen a la llar. La llar és el lloc on es tenen més accidents, sobretot caigudes, especialment a les escales, el lavabo i la cuina. Les caigudes poden tenir conseqüències psicològiques importants com ara la por i l’ansietat. La síndrome posterior a la caiguda provoca pèrdua d’autonomia, deteriorament funcional, depressió i aïllament social. Un altre tipus d’accident són els incendis, que sovint s’originen en brasers o aparells de calor de flama, o els provoquen cigarrets encesos o mal apagats. Per disminuir el risc d’accidents a la llar es recomana retirar entrebancs, tenir terres antilliscants, agafadors, plat de dutxa en lloc de banyera i una bona il·luminació, revisar periòdicament les instal·lacions elèctriques i de gas, i disposar de sistemes per poder avisar ràpidament en cas de caiguda o accident.
- Accidents que passen fora de la llar. Algunes conductes que prevenen les caigudes i els accidents de trànsit quan se surt al carrer són portar sabates còmodes amb sola antilliscant, caminar a poc a poc i amb un bastó o una crossa si és necessari, portar ulleres i audiòfon quan es recomani fer-ho, travessar els carrers pels passos zebra i respectar els semàfors.
4. Hospitalització
L’hospitalització és un desencadenant reconegut de l’aparició o la progressió del deteriorament funcional del malalt gran. És important avaluar el risc de deteriorament funcional de les persones velles que són hospitalitzades, i millorar la formació del personal que les ha d’atendre. Cal prevenir el deteriorament potenciant la recuperació funcional i evitant la immobilitat al mateix hospital i després al domicili o bé al centre on es derivi la persona gran.
5. Ingrés en un centre
És un factor de risc psicosocial que pot desvincular la persona del seu entorn físic, familiar i veïnal, i fer-li difícil l’adaptació al nou espai de vida, amb conseqüències negatives per a la seva salut.
6. Nivell econòmic
Les condicions financeres desfavorables, combinades amb un baix nivell d’estudis, augmenten el risc de patir malalties i hospitalitzacions. Afecten el benestar del vell, ja que dificulten el seu accés a serveis socials i de salut i, per tant, la satisfacció de les seves necessitats.
7. Comorbiditat
És la presencia de diverses malalties cròniques alhora en una mateixa persona. Genera consum de fàrmacs i de recursos sanitaris i es correlaciona amb la pèrdua d’autonomia i amb la mortalitat.
8. Morbiditat
És l’alta incidència i prevalença de malalties cròniques que augmenta a partir dels 74 anys, sobretot en relació amb el grup d’adults grans (65-74), amb un inevitable augment en el consum de fàrmacs i de recursos sanitaris.
9. Deteriorament cognitiu lleuger (DCL)
És una disminució de les funcions cognitives superior a la que correspondria a un envelliment normal, tot i que no prou severa per diagnosticar una demència. S’estima que aproximadament el 15 % de les persones diagnosticades amb un DCL evolucionen cap a una demència després d’un any.
10. Problemes de salut
Els problemes de salut, tant les malalties com les síndromes geriàtriques descrites en l’apartat anterior, són un factor de risc per patir un deteriorament funcional i per a l’aparició d’algunes malalties.
11. Subjeccions
En alguns problemes de salut, com ara les demències, és habitual fer servir algun mètode de subjecció per evitar caigudes i accidents de la persona. De vegades les subjeccions es proposen com una mesura per evitar problemes. Però, de fet, suposen un clar inconvenient i poden afectar greument la salut i la qualitat de vida de les persones que hi estan sotmeses. Els dispositius que comporten una limitació física poden generar una pèrdua d’autonomia i afectar la dignitat i l’autoestima de la persona gran. Alguns problemes derivats de l’ús de subjeccions són: úlceres per pressió, incontinència, atròfia muscular, aïllament social, tristesa i agressivitat.
Es poden dividir en subjeccions físiques, que és qualsevol mètode que aplicat a una persona limita la llibertat de moviments, l’activitat física i el normal accés a qualsevol part del cos, i subjeccions químiques, que és l’ús de sedants i tranquil·litzants per controlar una conducta inadequada o molesta (agressivitat, deambulació, etc.) per a la qual, normalment, hi ha un tractament menys agressiu. En la majoria dels casos, les subjeccions es poden evitar si els cuidadors, les organitzacions i els centres estan ben assessorats i formats.
Algunes intervencions que minimitzen l’ús de subjeccions són una bona adequació de l’ambient, que ha de ser segur i acollidor perquè la persona s’hi pugui moure sense problemes, una programació d’activitats adequada a cada persona i una bona formació dels cuidadors, perquè tinguin una actitud correcta i sàpiguen respondre a les necessitats de la persona.
Reduir i eliminar en la mesura que sigui possible les subjeccions és un objectiu que han de tenir totes les institucions, així com utilitzar-les, si són imprescindibles, de manera limitada i poc restrictiva. Quan a una persona se la subjecta perquè és imprescindible, cal prevenir les possibles conseqüències negatives aplicant la normativa sobre la matèria.
Guia per a gent gran i familiars (cast)
12. Soledat
És l’estat emocional afectiu que experimenta una persona quan no té companyia i la seva xarxa social i familiar és pobra i de poca qualitat. Pot ser transitòria o permanent i no sempre és un sentiment desagradable, ja que de vegades és una situació buscada. Algunes persones pateixen una soledat subjectiva, que s’anomena així perquè la persona té aquest sentiment tot i estar envoltada d’altres persones. És un problema que pot passar desapercebut, perquè d’entrada no representa cap risc per a la persona que el pateix, però si es cronifica pot provocar manifestacions poc desitjades com ara pèrdua de la gana, aïllament social, apatia, irritabilitat, depressió o nerviosisme. La soledat no desitjada apareix sovint quan les persones grans es queden soles, perquè no tenen família, la família viu lluny o hi ha conflictes familiars.
13. Aïllament social
Diferents estudis realitzats per l’OMS demostren que les persones que participen en grups socials mantenen un estat de salut més bo que les que estan aïllades socialment. L’aïllament social és un factor de risc per patir deteriorament cognitiu, problemes de conducta, etc. És important establir relacions personals, saber plantar cara a la soledat i prevenir-la.
14. Manca de suport social
Quan les relacions socials són inexistents i pobres, hi ha el risc que la persona sigui marginada. Aquesta xarxa de suport insuficient es relaciona amb un augment de les malalties físiques i de les consultes psiquiàtriques i psicològiques. És necessari evitar aquesta situació, que desemboca en l’aïllament, i potenciar tot allò que integra la persona a la comunitat i fa que comparteixi els seus interessos i preocupacions.
15. Pèrdues
L’adult gran pot viure la jubilació com una pèrdua i els canvis individuals, familiars, socials i econòmics que comporta poden resultar-li estressants. A partir dels 75 anys les pèrdues de persones significatives solen ser més freqüents que en qualsevol altra etapa de la vida. Conèixer el procés de dol i elaborar-lo buscant el suport d’altres persones i expressant sentiments i emocions, afavoreix que es pugui afrontar i superar.
16. Problemes amb els fills
Sentir que els fills estan sans i són feliços és una de les situacions més valorades en la vellesa. Les malalties i els problemes dels descendents es viuen amb gran tristesa, i minven la disposició a afrontar la vellesa amb serenitat i expectatives positives.
17. Rol de cuidador
A més de col·laborar a cuidar els néts, cada vegada són més els adults grans que cuiden la seva parella o els seus pares. Exercir aquest rol és una opció generalment gratificant, però també pot resultar esgotadora físicament i psíquicament.
18. Ansietat
L’ansietat en la vellesa és menys comuna que en altres etapes del cicle vital. Se sol presentar amb una agitació nerviosa relacionada amb pors justificades, com les d’estar sol, morir o patir pèrdues i separacions. Les manifestacions de l’ansietat són el mal humor, la irritabilitat, les conductes agressives i les queixes físiques, amb tremolors, fatiga o trastorns del son. És important fer-ne una valoració integral i actuar per millorar l’autoestima i la dignitat de la persona. Això es pot aconseguir a través d’intervencions farmacològiques dosificades correctament i a través d’intervencions no farmacològiques, com ara les teràpies de suport, la participació en activitats de grup o les tècniques de relaxació, que eviten l’aïllament social.
19. Estrès
Quan no es respon amb conductes adequades als canvis ambientals externs i interns que es produeixen en la vellesa, l’estrès passa a ser una constant amb conseqüències per a la salut i el benestar de les persones.
20. Violència de gènere
La discriminació de les dones velles i els estereotips socials fan que les dones grans siguin més susceptibles de patir maltractaments. El fet de ser viudes o solteres, estar aïllades socialment, tenir més de 75 anys i no tenir autonomia física, emocional i econòmica són factors que fan que la dona tingui més possibilitats de ser víctima de la violència de gènere.
21. Maltractaments
Els maltractaments als vells són una realitat poc coneguda. La persona gran pot ser objecte de maltractaments tant a casa seva com en una residència. És difícil que la mateixa persona gran els denunciï, sobretot quan vénen dels seus familiars i cuidadors. Els maltractaments inclouen, a més de possibles danys físics, la negligència, la manipulació econòmica o un tracte infantil.
22. Edatisme
L'edatisme és la paraula que s'utilitza per descriure els estereotips, els prejudicis i la discriminació contra nosaltres mateixos o contra altres persones, en funció de l'edat. Està present a les nostres institucions, a les nostres relacions i a cada un de nosaltres. Està molt estès, ja que segons l'Organització Mundial de la Salut (OMS) una de cada dues persones a tot el món són edatistes contra les persones grans.
L'edatisme se superposa amb altres formes de discriminació, com les relacionades amb el gènere, la raça i la discapacitat. Per tots aquests motius, combatre l'edatisme i neutralitzar-ne els efectes és una de les estratègies proposades per l'OMS per afavorir l'envelliment saludable i assolir els objectius de la Dècada d'Envelliment Saludable 2020-2030.
Efectes de l'edatisme en les persones grans
Malauradament, trobem diversos efectes de l'edatisme en les persones grans i tots ells són negatius o perjudicials per a les persones que els pateixen. Aquests efectes són:
- S'associa amb menor esperança de vida, salut física i mental més deficient, recuperació més lenta de la discapacitat i deteriorament cognitiu.
- Produeix humiliació, ansietat, impotència, pèrdua d'autoestima o depressió.
- Redueix la qualitat de vida de les persones grans, augmenta l'aïllament social i la solitud,
- Restringeix la capacitat d'expressar la sexualitat i pot augmentar el risc de violència i abús.
- Contribueix a la pobresa i la inseguretat econòmica de les persones a la vellesa.
Estratègies per neutralitzar l’edatisme
Segons Informe Mundial sobre l'Edatisme publicat per l'Organització Mundial de la Salut, i altres organitzacions de l'ONU, hi ha tres estratègies per combatre l'edatisme, totes complementaries: Establir polítiques i legislació, desenvolupar activitats educatives i fer Intervencions Intergeneracionals.
- Les polítiques i la legislació permeten combatre la discriminació i la desigualtat per motius d'edat i protegir els drets humans de totes les persones i a tot arreu. Es poden utilitzar per reduir o eliminar l'edatisme a qualsevol grup etari. Hi ha diversos mecanismes per aplicar i supervisar l'aplicació de les polítiques i les lleis, com les institucions de defensa dels drets humans, els tribunals, els defensors dels drets i els organismes que promouen l'adopció de tractats.
- Les intervencions educatives són un dels mètodes més eficaços per reduir l'edatisme cap a la gent gran. Poden ser: poden ser: manuals que transmeten informació, coneixements i habilitats, activitats de conscienciació.
- L'objectiu de les intervencions intergeneracionals és promoure la interacció entre generacions diferents. Poden reduir eficaçment l'edatisme cap a la gent gran, i es preveu que també ho puguin fer amb la discriminació cap a la població jove. Les intervencions que combinen l'educació i la interacció entre generacions modifiquen amb una eficàcia lleugerament més gran les actituds de les persones que les intervencions intergeneracionals aplicades aïlladament.
Uneix-te al moviment: Ayuda a crear #AWorld4AllAges
23. Fumar
La Societat Espanyola de Geriatria i Gerontologia (SEGG) destaca que deixar de fumar en la vellesa augmenta l’esperança de vida i redueix la pèrdua d’autonomia tant física com psíquica. Deixar de fumar és bo per a la salut a qualsevol edat. Però el vell, per característiques pròpies de l’envelliment com ara els canvis fisiològics o la fragilitat, té més risc d’emmalaltir per culpa del consum del tabac. En la vellesa abandonar aquest hàbit nociu pot comportar els següents beneficis: evitar o reduir el risc de malalties com les cardiopaties, el càncer i les malalties respiratòries; estabilitzar malalties instaurades com la MPOC; allargar la vida, i permetre un funcionament amb menys restriccions.
Consells de salut davant el tabaquisme
24. Consum d’alcohol
Els problemes que provoca el consum d’alcohol no són específics d’aquesta etapa del cicle vital. A mesura que la persona envelleix sembla que és més sensible als efectes de l’alcohol. Abusar de l’alcohol deteriora sempre la funció hepàtica, però l’envelliment fisiològic fa que es toleri pitjor i n’augmenta la toxicitat secundària, amb el consegüent risc de confusió transitòria, accidents i caigudes. Altres complicacions que es poden derivar del consum abusiu és un empitjorament de la tensió arterial i de la diabetis. També pot alterar els efectes de les medicines, que en barrejar-se amb l’alcohol poden ser perilloses i fins i tot mortals. Socialment, provoca problemes de soledat i aïllament. Les persones grans que abusen de l’alcohol poden beneficiar-se dels mateixos tractaments que els joves.
25. Consum d’altres drogues
El consum sense prescripció de drogues, enteses com a substàncies que poden provocar dependència, estimulació o depressió del sistema nerviós central, amb conseqüències físiques en la conducta, en la percepció i en la consciència, no és recomanable en cap etapa de la vida. En la vellesa augmenta el risc de tenir accidents i provoca fragilitat, aïllament social i solitud.
26. Polimedicació
És important conèixer els fàrmacs i la seva influència en l’estat de salut de les persones. A causa del mateix envelliment fisiològic, les reaccions adverses als medicaments en les persones velles poden ser més perilloses.
27. Hipertensió arterial
La hipertensió arterial constitueix el primer factor de risc de la malaltia cerebrovascular, i un dels principals de la malaltia coronària en qualsevol grup d’edat, encara que és especialment rellevant en les persones grans, ja que la incidència de la hipertensió arterial augmenta amb l’edat.
28. Obesitat
El sobrepès i l’obesitat és un factor de risc de malalties com la hipertensió arterial, la diabetis i les malalties vasculars. La dificultat per moure’s pot fer disminuir l’autoestima i reduir les relacions socials.
És important que, almenys una vegada a l’any, amidin i pesin la persona gran per poder obtenir l’anomenat índex de massa corporal (IMC) a través de la fórmula IMC = pes / talla x talla (el pes en quilograms i la talla en metres). Si el resultat se situa entre 18,5 i 25, el pes és el correcte. Per sota de 18,5 significa desnutrició; per sobre de 25, sobrepès; i si és superior a 30, es qualifica d’obesitat.
Consells de salut davant el sobrepès i l'obesitat
29. Augment de la pressió intraocular
L’augment de la pressió intraocular és una de les manifestacions del glaucoma. La seva típica falta de simptomatologia fa que moltes vegades es vagi massa tard a la consulta del metge, amb la qual cosa es pot produir una pèrdua de visió total. Per això és recomanable una revisió anual ordinària de la pressió intraocular que ajudi a detectar precoçment aquesta malaltia i permeti tractar-la eficaçment.
30. Exposició a factors ambientals
L’impacte de l’exposició a temperatures extremes està molt relacionat amb l’envelliment fisiològic i la presència de malalties subjacents.
L’exposició a temperatures ambientals elevades o baixes pot provocar una resposta insuficient del sistema termoregulador. Si la temperatura és elevada, les conseqüències poden ser rampes, deshidratació, insolació i cop de calor. En el cas d’exposició a baixes temperatures, la disminució de la resposta fisiològica pot produir hipotèrmia.
31. Exposició a sorolls
Durant l’envelliment es poden produir pèrdues auditives de diferent grau, però l’excessiva exposició a sorolls, sobretot al nocturn en zones urbanes, és una causa cada vegada més freqüent de sordesa.
32. Exposició a radiacions ionitzants
L’acumulació de radiacions en l’organisme té efectes negatius per a la salut. No són innòcues i, en cas de no ser controlades, poden arribar a ser un factor de risc per a l’aparició de certs processos cancerosos. Les radiacions ionitzants rebudes amb finalitats diagnòstiques (radiografies) i terapèutiques (radioteràpia) són les més habituals en la població en general.
33. Agents biològics
S’entén per agents biològics els microorganismes susceptibles d’originar qualsevol tipus d’infecció, al·lèrgia o toxicitat. Les persones que corren més risc de contreure una malaltia derivada del contacte amb un agent biològic són les que tenen contacte amb animals o productes animals que no segueixen els controls veterinaris indicats, i les que quan els manipulen no segueixen els hàbits higiènics necessaris.
 Comentaris
Comentaris
Llistat
Enllaços d'interès
Fonts d'interès general
- Audiovisual: T’acompanyem a ser gran (COIB)
- CatSalut. Recomanacions per a l’abordatge terapèutic dels trastorns mentals en persones grans institucionalitzades
- Casal rock
- Dossiers temàtics Gent Gran. DIXIT
- Formació per a cuidadors, familiars o no professionals de malalts d'alzheimer
- Grupo nacional para el estudio y asesoramiento de úlceras por presión y heridas crónicas. GNEAUPP
- Imserso
- Portal Medline
- Societat espanyola de geriatria i gerontologia
- Societat espanyola d’infermeria geriàtrica i gerontològica
- Revista seixanta i més
Associacions / grups d'ajuda mútua
Blocs
Bibliografia
Bibliografia consultada
- Abizaortés JJ. Detección y prevención de la fragilidad: una nueva perspectiva de prevención de la dependencia en las personas mayores.
Med Clin (Barc). En premsa. 2009. - Burgueño Torijano A. Guía para personas mayores y familiares. Uso de sujeciones físicas y químicas con personas mayores y enfermos de alzheimer [Internet].
Madrid: Fundación Iberdrola; 2005 [accés 23 de març de 2010]. Disponible a: http://ceoma.org/wp-content/uploads/2014/06/04_guia_para_personas_mayores.pdf - Carnevali Doris L, Patrick M. Editors. Enfermería Geriatrica.
Vol. I i II. Madrid: Mc Graw-Hill. Interamericana; 1996. - Cassià M J. Pot tornar a néixer una persona gran?
Barcelona: Editorial Claret; 1992. p.8-12. - Crespo Maraver MC, Bayés A. Consejos sobre psicología para pacientes con enfermedad de Parkinson y sus familiares [Internet].
[accés 20 de març de 2010]. Disponible a: http://www.parkinsonblanes.org/psicologia.pdf - de la Vega Cotarelo R, Zambrano Toribio A. coordinadors. La Circunvalación del hipocampo
[Seu Web]. 2001 [actualitzada 4 de setembre de 2007; accés febrer de 2010]. Escala de deterioro Global (GDS) de Reisberg. Disponible a: http://www.hipocampo.org/reisberg.asp - de la Vega Cotarelo R, Zambrano Toribio A. coordinadors. La Circunvalación del hipocampo
[Seu Web]. 2001 [actualitzada 4 de setembre de 2007; accés febrer de 2010]. Escala de Lawton y Brody. Disponible a: http://www.hipocampo.org/lawton-brody.asp - de la Vega Cotarelo R, Zambrano Toribio A. coordinadors. La Circunvalación del hipocampo
[Seu Web]. 2001 [actualitzada 4 de setembre de 2007; accés febrer de 2010]. Índice de Barthel. Disponible a:http://www.hipocampo.org/Barthel.asp - Encuesta Nacional de Salud 2011 - 2012 [Internet].
Madrid: Instituto Nacional de Estadística, Ministerio de Sanidad, Servicios Sociales e Igualdad; 2013 [accés 25 de juny de 2015] . Disponible a: http://www.ine.es/prensa/np770.pdf - Fericgla JM. Envejecer. Una antropología de la ancianidad.
Barcelona: Anthropos, Editorial del Hombre; 1992. p 17-65. - Fernández Alonso MC, Grupo de Salud Mental del PAPPS. Malos tratos a los ancianos [disponible a Internet]. Barcelona: Sociedad Española en Medicina familiar y comunitaria SEMFYC
[accés maig 2010).Disponible a: http://www.semfyc.es/pfw_files/cma/Informacion/modulo/documentos/ancianos.pdf p 3-9 - Fernández Conde A, Vázquez Sánchez E. El sueño en el anciano. Atención de enfermería [Diponible a Internet]. Enferm glob. 2007
[accés abril 2010]; (10): p 8. Disponible a: http://revistas.um.es/eglobal/article/view/205 - Flaquer L. El destino de la familia.
Barcelona: Ariel; 1998. p 130-157. - Fortin J. Considérations éthiques reliées aux soins des personnes âgée. A: Lauzon S, Adam E, directors. La Personne âgée et ses besoins: interventions infirmières.
Saint-Laurent: Éditions du Renouveau pédagogique; 1996. p.761-780. - Lauzon S, Adam E (diretora). La personne âgée et ses besoins. Interventions infirmières.
Saint-Laurent (Québec): ERPI; 1996. p 20-23, 29-32, 43-47, 198-202, 256-275, 345-360, 450-463. Bibliografia consultada - Grupo Nacional para el Estudio y Asesoramiento en Ulceras por Presión y Heridas Crónicas (GNEAUPP). Clasificación-Estadiaje de las Úlceras por Presión [monografia a Internet].
Logroño: úlceras.net; 2003 . - López Mongil R, López Trigo J A, Castrodeza Sanz FJ, Tamames S, León-Colombo T. Prevalencia de demencia en pacientes institucionalizados: estudio RESYDEM.
Rev Esp Geriatr Gerontol: 2009; 44(1): 5-11. - MAPFRE CAJA SALUD. Canal Salud [Seu web].
Madrid: MAPFRE Internet SA; [accés gener 2010]. Canal Salud Mayores. Disponible a: http://www.mapfre.com/salud/es/cinformativo/salud-mayores.shtml - Moya Bernal A, Barbero Gutierrez J. coordinadors. Malos tratos a personas mayores.Guía de actuación [Internet].
Madrid: IMSERSO; 2005 [accés 29 de gener de 2015]. Disponible a: http://www.riicotec.org/InterPresent1/groups/imserso/documents/binario/31001malostratos.pdf - Pàmies T. L’aventura d’envellir.
Barcelona: Empúries; 2001. p 19-23. - Pérez Diaz J. La madurez de masas [Internet].Madrid: IMSERSO, Ministerio de Trabajo y Asuntos Sociales; 2003
[accés gener 2010]. Disponible a:http://www.eumed.net/cursecon/libreria/MadurezMasas.pdf p. 161-209. - Portal mayores. Portal especializado en gerontologia y geriatria [Seu Web].
Madrid: IMSERSO, CSIC; 2001 [actualització 2 de juny de 2010; accés 7 de juny de 2010]. Area envejecimiento. Disponible a: http://envejecimiento.csic.es/index.html - Portillo Vega MC. La vida después de un ICTUS para pacientes y familiares [Internet]. Pamplona: Escuela Universitaria de Enfermería. Clínica universitaria.
Universidad de Navarra; 2010 [accés març 2010]. Disponible a: www.cun.es/media/pdf/ictus.pdf - Organización Mundial de la Salud. Declaración de Toronto para la prevención global del maltrato de las persona mayores [Disponible a Internet].
Ginebra: Organización Mundial de la salud; 2002 [accés abril 2010]. Disponible a: http://www.who.int/ageing/projects/elder_abuse/alc_toronto_declaration_es.pdf - Yuste Marco A, Bruguera Villagrasa R (coordinadors). Maltractaments a la gent gran: un problema invisible [Disponible a Internet].
Barcelona: Col·legi Oficial de Metges de Barcelona; 2005 [accés 7 de juny de 2010]. Disponible a: http://www.comb.cat/cat/comb/publicacions/bonapraxi/praxi20.pdf
Edatisme
- Stallard JM, Decker IM, Bunnell, J. Health Care for the Elderly: A Social Obligation. Nursing Forum. 2002;37(2);5-15. https://doi.org/10.1111/j.1744-6198.2002. tb01192.x
- Macías González L, Vives Barceló M. Edatisme: en una societat edatista tots hi estam implicats. Anuari de l'envelliment. Illes Balears.2021;141-156
- Ribera Casado JM. Una década para el envejecimiento saludable. 2020-2030. An RANM. 2021;138(03): 214–220. DOI: 10.32440/ ar.2021.138.03.rev02
- Organización Mundial de la Salud (2021). Informe Mundial sobre el Edadismo. https://www.who.int/es/teams/social-determinants-of-health/demographic-change-and-healthy-ageing/combatting-ageism/global-report-on-ageism
Bibliografia recomanada
- Alcantara R. Qui estima els vells?.Saragossa: Buala; 1997.
- Araya A, Piwonka MA. Cuidados de enfermeria en el adulto mayor. A: Apartat IV Otros aspectos en el manejo clínico del Adulto Mayor. A: Marín Larraín PP. Editor. Manual de geriatria y gerontología año 2000 [Disponible a Internet]. Chile: Pontificia Universidad Católica de Chile; 2000 [accés 8 de juny de 2010]. Disponible a:http://escuela.med.puc.cl/publ/manualgeriatria/PDF/CuidadosEnfermeria.pdf
- Barbero Gutiérrez J. Informe portal mayores número 53. La muerte de un ser querido. Duelo y adaptación en las personas mayores [Internet].
Madrid: IMSERSO, CSIC; 2003 [accés 7 de juny de 2010]. Disponible a: http://envejecimiento.csic.es/documentos/documentos/barbero-muerte-01.pdf - Brody EM. Women-in-the-middle: Their parent care years.
New York: Springer Publishing Company; 2004. - Dotte P. Método de movilización de los pacientes: ergomotricidad en el ámbito assistencial. Barcelona: Elsevier Masson; 2010.
- Informe de la Segunda Asamblea Mundial sobre el Envejecimiento
Madrid, 8 a 12 de abril de 2002 [disponible a Internet]. New York: Naciones Unidas; 2002 [accés desembre de 2009]. A/CONF.197/9. Disponible a: http://inmayores.mides.gub.uy/innovaportal/file/1625/1/Plan%20Internacional%20de%20Madrid%20sobre%20Envejecimiento%2C%202002.pdf - Martín Lesende I. Informe portal mayores número 44. Anciano de riesgo en el medio comunitario. Planificación de cuidados en Atención Primaria [Internet].
Madrid: IMSERSO, CSIC; 2006 [accés 7 de juny de 2010]. Disponible a: http://www.imsersomayores.csic.es/documentos/documentos/martin-anciano-01.pdf - San Román T. Vejez y cultura hacia los límites del sistema.
Barcelona: Fundación Caja de Pensiones; 1990.

Carmen Fernández Ferrín
Infermera. Va ser Professora Emèrita de l’Escola d’Infermeria de la Universitat de Barcelona. La Carmen va morir l’agost del 2013 però la seva aportació i expertesa infermera continuaran sempre presents a la Infermera virtual.
Va ser experta en el model conceptual de Virginia Henderson, es va interessar pel desenvolupament disciplinari de la infermeria, especialment per tot el que està relacionat amb la seva construcció teòrica. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles.
Formà part de la direcció científica de la Infermera virtual i, com a tal, va participar en la definició dels conceptes nuclears que emmarquen la filosofia del web, assessorà pel que fa a la seva construcció i en el disseny de l’estructura de les fitxes. També participà en la selecció dels temes a abordar, en la revisió, des del punt de vista disciplinari, dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo al web.


Gisel Fontanet Cornudella
Màster en educació per a la salut (UDL). Postgrau en Infermeria psicosocial i salut mental (UB).
Actualment és gestora de desenvolupament de persones de la Unitat de Gestió del Coneixement de la Fundació Sanitària Mollet. Membre del Consell Assessor Fundació TICSALUT 2014-2017, del grup @MWC_nursing, entre d'altres.
Fins l'abril de 2015 va ser adjunta a la Direcció de Programes del COIB, tenint a càrrec la direcció i coordinació del projecte Infermera virtual. Fins desembre de 2016 va gestionar la direcció de l'elaboració i el manteniment dels continguts pel que fa al seu vessant estructural i pedagògic. Considera que les tecnologies de la informació i de la comunicació (TIC) i Internet, i en general, la xarxa 2.0 són un canal de comunicació i interacció amb i per als ciutadans, amb un gran potencial per a la promoció de l'autonomia i independència de les persones en el control i millora de la seva salut, com a complement de l'atenció presencial i continuïtat de les cures, en tant que és un mitjà a través del qual la persona poc a poc expressa les seves necessitats, desitjos o inquietuds. Aquesta informació és cabdal per conèixer el subjecte de l’educació i en el tenir cura.
Des de 1998, la seva activitat professional es desenvolupa en el marc de la promoció i l'educació per a la salut. Va ser coordinadora i infermera assistencial durant 6 anys de la una Unitat Crohn-colitis de l'Hospital Vall d'Hebron, una unitat d’educació per a la salut en l’atenció a persones afectades d’un problema de salut crònic, on va intercalar de forma pionera l’atenció presencial i virtual. Ha anat centrant la seva línia de treball en el desenvolupament de projectes en el camp de la tecnologia de la informació i la comunicació (TIC), en l’àmbit de la salut.
És autora de diverses publicacions, tant en el registre escrit com en l’audiovisual, i de documents d’opinió referents a la promoció i educació per a la salut. Ha col·laborat i ha participat en diverses jornades, espais de debat i estudis de recerca, entre altres, relacionats amb l’aplicació de les TIC en l’àmbit de la salut. Ha iniciat línies de treball en el marc de la promoció i educació per a la salut a l’escola, com a context d’exercici de la infermera. Va ser membre fundador del grup Innovació i Tecnologia del COIB @itcoib.


Mª Teresa Luis Rodrigo
Infermera. Professora Emèrita de l'Escola d'Infermeria de la Universitat de Barcelona. S’ha interessat des de fa anys en el desenvolupament i la utilització de les terminologies infermeres (de diagnòstics, d’intervencions i de resultats) des d’una concepció disciplinària de les cures. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles en diverses revistes científiques.
Fins desembre de 2016 va formar part de la direcció científica i disciplinària de la Infermera virtual i, com a tal, va participar en l'elaboració dels conceptes nuclears que guien el contingut de la web, va assessorar pel que fa a la seva construcció i en la selecció dels temes a abordar, d'igual manera, va col·laborar, sempre des de la perspectiva científica i disciplinària, en la revisió dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo a la web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Rosalia Santesmases Masana
Doctora en Recerca i Salut (Universitat Internacional de Catalunya. 2017). Màster Oficial (Universitari en Phoenix EM Dynamics of Healthand Welfare. Universitat Autònoma de Barcelona. 2008-2010). Diploma de Postgrau en Salut Comunitària (EUI Terrassa.Universitat Autònoma de Barcelona) 1998-2000.
Experiència assistencial com a infermera familiar i comunitària en Equips d’ Atenció Primària de l’Institut Català de la Salut (1997-2015).
Professor lector a l’Escola Universitària d’infermeria de l’Hospital de la Santa Creu i Sant Pau (Universitat Autònoma de Barcelona).
Des de febrer 2015 fins a l’actualitat Coordinació de Qualitat i responsable àrea Infermeria i comunitària.

Clara Boter Fernández
Diplomada en infermeria (UVic, 1996) i en podologia (UB, 2005), i llicenciada en documentació (UB, 2011). Postgraduada en psicogeriatria (UAB, 2000). Màster en medicina clínica preventiva i promoció de la salut (UB, 2004). Infermera assistencial en l'àmbit sociosanitari (2002-2008) i en l’àmbit d’atenció primària a l'Institut Català de la Salut. Des de 2010, treballa en temes de promoció i d’educació per a la salut relacionats amb la informació sobre salut de qualitat a Internet.


Montserrat Suriñach Pérez
Diplomada en infermeria (1989) i llicenciada en antropologia social i cultural (2003). Postgraduada en rehabilitació cognitiva (ISEP, 2003). Treballa com a professora a l’escola d’infermeria de la Fundació Universitària del Bages, i com a professora associada de l’assignatura d’infermeria gerontològica a la Universitat de Barcelona a ambdós llocs des del curs 2010-2011. Ha estat Infermera assistencial en l’àmbit sociosanitari a l’Hospital Sant Jaume de Manlleu (1990-2005), dinamitzadora del programa Xarxa d’Espais de Dia del Consorci per a la Promoció dels Municipis del Lluçanès (2007-09); Infermera del programa Viure a Casa de l’Ajuntament de Vic (2006-08); professora col·laboradora en el màster d’infermeria gerontològica i geriàtrica de l’Escola Universitària d’Infermeria de Sant Pau; docent col·laboradora en cursos de formació ocupacional en l’àmbit de la vellesa; col·laboradora del programa “Cuidem als que cuiden”, de la Creu Roja de Vic (2008-09) i responsable de les vacances organitzades per l’AVAN, per a malalts i cuidadors.


 Guardant valoració...
Guardant valoració... 


