Consulta els tutorials
Informació pràctica
Estructura i funció del cos humàpP@)
Pel que fa a estructura i funció del cos humà, el sistema més directament relacionat amb aquesta malaltia és el:
- Sistema cardiovascular
La persona, home o dona, de qualsevol edat o condició, és un ésser multidimensional integrat, únic i singular, de necessitats característiques, i capaç d’actuar deliberadament per assolir les fites que es proposa, d’assumir la responsabilitat de la seva pròpia vida i del seu propi benestar, i de relacionar-se amb si mateix i amb el seu ambient en la direcció que ha escollit.
La idea de ser multidimensional integrat inclou les dimensions biològica, psicològica, social i espiritual, totes les quals experimenten processos de desenvolupament i s’influencien mútuament. Cadascuna de les dimensions en què es descriu la persona es troba en relació permanent i simultània amb les altres, formant un tot en el qual cap de les quatre es pot reduir o subordinar a una altra, ni pot ser considerada de forma aïllada. Per tant, davant de qualsevol situació, la persona respon com un tot amb una afectació variable de les seves quatre dimensions. Cada dimensió comporta una sèrie de processos, alguns dels quals són automàtics o inconscients i d’altres, per contra, són controlats o intencionats.
Tenint sempre en ment aquest concepte de persona, i només amb finalitats didàctiques, es poden estudiar aïlladament les modificacions o alteracions d’alguns dels processos de la dimensió biofisiològica (estructura i funció del cos humà) en diverses situacions.
Com es manifestapP@)
La dificultat per part del cor de rebre i expulsar la sang dóna lloc a una síndrome o conjunt de signes i símptomes que es deriven, d’una banda, de la congestió i la retenció de la sang als vasos propers al cor, als pulmons i altres òrgans i, de l’altra, de la dificultat dels ventricles per expulsar una quantitat de sang suficient en cada batec. Les manifestacions clíniques poden variar depenent de factors com l’edat, la gravetat i l’evolució del trastorn cardíac, la causa o els factors desencadenants i les cavitats afectades. Les manifestacions clíniques comunes presents en la persona amb insuficiència cardíaca es mostren a la taula següent:
| Signes i símptomes de congestió | Signes i símptomes d'un volum de sang insuficient als òrgans |
|---|---|
|
|
Com es diagnosticapP@)
Per poder obtenir un diagnòstic definitiu d’insuficiència cardíaca caldrà reunir i integrar dades procedents de l’entrevista, l’exploració física (signes i símptomes que presenti la persona) i les proves complementàries que sol·liciti el metge dirigides a l’estudi del funcionament del cor. No obstant això, l’assoliment del diagnòstic no és suficient per si mateix i ha de ser complementat amb el coneixement concret de la causa, atès que, malgrat que les mesures generals de tractament són comunes en tots els casos, determinades causes poden ser corregides amb tractaments quirúrgics específics.
1. L’entrevista (anamnesi) i l’exploració física
Per mitjà de l’entrevista i l’exploració física, es fa un recull dels factors de risc d’IC i de les manifestacions clíniques que presenta la persona. El metge observa l’estat general (pes, pressió arterial, ritme del cor, nombre de batecs per minut –freqüència cardíaca–, característiques del pols i estat nutricional) i examina l’estat de la pell (hidratació, temperatura o presència d’edemes) i el tòrax (nombre de respiracions per minut o freqüència respiratòria). Es fa una palpació del fetge per veure si ha augmentat de mida i s’ausculta el cor per discernir si se sent algun so no habitual que indiqui signes de sobrecàrrega o baixa distensió dels ventricles, com ara el tercer soroll cardíac, també denominat ritme de galop (aquesta denominació ve donada perquè aquest soroll recorda la cadència del galop d’un cavall). Posteriorment, s’ausculten també els pulmons per determinar si hi ha algun so, com ara les raneres crepitants (so semblant al de la sal saltant damunt el foc o al soroll d’un ble de cabells quan es frega entre els dits a prop de l’orella), que indiqui la presència d’aigua als alvèols pulmonars o a la pleura. Finalment, es comparen els resultats obtinguts amb la classificació establerta segons els criteris de Framingham, que subdivideixen els signes, els símptomes i els resultats d’algunes proves complementàries en criteris majors i menors. Per sospitar de diagnòstic d’IC, la persona ha de reunir 2 criteris majors o un criteri major i dos de menors.
| Criteris de Framingham | Criteris Majors | Criteris Menors |
|---|---|---|
| Signes | Pressió venosa augmentada Ingurgitació jugular Reflux hepatojugular |
Edema mal·leolar Hepatomegàlia (augment de la mida del fetge) |
| Símptomes | Dispnea paroxística nocturna | Dispnea d’esforç Tos nocturna |
| Auscultació | Raneres crepitants Ritme de galop o 3r soroll |
Taquicàrdia > 120 batecs/min |
| Radiografia de tórax | Edema agut de pulmó Cardiomegàlia, és a dir, augment de la mida del cor. |
Vessament pleural (líquid a la capa que envolta els pulmons) |
| Tractament | Pèrdua de pes > 4,5 kg després de 5 dies de tractament | |
2. Proves diagnòstiques
Per confirmar o excloure el diagnòstic d’IC és necessari fer les següents proves diagnòstiques. Per a algunes d’aquestes proves, caldrà signar un consentiment informat.
2.1 Electrocardiograma (ECG), 2.2 Radiografia de tòrax, 2.3 Analítica de sang, 2.4 Ecocardiograma.
2.1 Electrocardiograma (ECG)
L’electrocardiograma permet conèixer el funcionament elèctric del cor (freqüència i ritme) i detectar l’existència d’arítmies o diagnosticar un trastorn per falta d’irrigació al múscul cardíac (cardiopatia isquèmica, lesió coronària). És un procediment no invasiu. Es col·loquen uns pegats sobre la pell, un a cada extremitat i sis sobre la cara anterior del tòrax, units a uns cables (elèctrodes) que copsaran les diferències de voltatge entre el cor i cada elèctrode. No requereix cap preparació prèvia a excepció de retirar els objectes metàl·lics (rellotges, polseres) que puguin interferir en la lectura. En algun cas, si la persona té molt de pèl, per aconseguir la bona adherència dels elèctrodes s’haurà de rasurar la pell. Habitualment l’ECG d’una persona amb IC presenta canvis respecte al considerat normal.
2.2 Radiografia de tòrax
De tòrax permet observar la mida i l’estat dels pulmons, així com la mida del cor. En cas d’IC, el cor habitualment tindrà una mida superior a la normal (cardiomegàlia). La radiografia de tòrax és útil per detectar si existeix congestió pulmonar, acumulació de líquid a la pleura i per descartar o confirmar l’existència d’infecció pulmonar o d’altres trastorns pulmonars que puguin ser la causa de la dispnea.
2.3 Analítica de sang
L’analítica de sang requereix que la persona estigui en dejú i inclou diferents determinacions:
- Hemograma: Dóna informació sobre el recompte de cèl·lules sanguínies (glòbuls vermells, blancs i plaquetes) i ajuda a detectar la presència d’anèmia o infecció.
- Bioquímica: Dóna informació sobre el nivell de determinats minerals o electròlits a la sang imprescindibles per al bon funcionament elèctric i mecànic del cor, i sobre marcadors específics (hormones, proteïnes) que informen del funcionament d’altres òrgans i de l’activitat muscular del cor.
- Electròlits a la sang: És especialment rellevant obtenir informació sobre la quantitat de sodi, potassi i calci a la sang.
- Marcadors de funcionament d’altres òrgans: Cal obtenir informació sobre els nivells a la sang de glucosa, colesterol i triglicèrids, així com dels marcadors de la funció renal (urea, creatinina, filtrat glomerular), i fer proves de funcionament hepàtic i determinació d’hormones tiroïdals.
- Marcadors específics cardíacs: Es distingeixen marcadors de dos tipus:
- Pèptids natriurètics o marcadors d’estirament muscular: Els pèptids natriurètics (pèptid natriurètic tipus b (BNP) i N-terminal pro-BNP) són hormones alliberades per les cèl·lules musculars de les aurícules cardíaques com a resposta a l’estirament i la distensió del miocardi (múscul cardíac) i les grans artèries. En la persona amb IC els ventricles es troben sotmesos a un major estirament muscular per compensar la dificultat de bombeig o per poder superar un excés de resistència, com en el cas d’hipertensió arterial. Quant més estirament muscular es produeix, més pèptids natriurètics se secreten i, per tant, més quantitat se n’acumula a la sang. En la IC, els valors de BNP i NT pro-BNP a la sang són elevats respecte dels valors habituals. La determinació de la seva concentració es considera un marcador cabdal, tant per poder establir el diagnòstic diferencial inicial com en el maneig de la persona amb IC establerta.
- Marcadors de patiment i dany del múscul del cor: Si la IC es desenvolupa com a conseqüència d’una lesió coronària (infart), és habitual la determinació de marcadors de dany i mort de cèl·lules musculars, com les troponines I o T. Un increment de la quantitat de troponines a la sang indica dany i lesió muscular per manca d’irrigació a una zona del cor.
- Coagulació: Dóna informació sobre el temps de coagulació de la sang i de si és el normal, superior o inferior.
2.4 Ecocardiograma
L’ecocardiograma proporciona gran informació respecte a la possible causa de la IC. És un procediment que no implica radiació i es basa en l’emissió, mitjançant un aparell anomenat transductor, d’ultrasons que xoquen i reboten en els teixits corporals. El transductor captura les ones que reboten i les transforma en imatges (ecografia). L’estudi ecocardiogràfic permet conèixer l’estructura del cor (volum, geometria, gruix de la paret muscular, anatomia de les vàlvules) i la seva funció (moviment i distensió de les aurícules i els ventricles, funcionament de les vàlvules i fluxos de sang). Amb l’ecocardiograma es pot fer un càlcul estimat de quin és el percentatge de sang que els ventricles són capaços de bombar per poder definir més clarament el diagnòstic fisiopatològic. Si el ventricle esquerre bomba menys del 45 % de la sang que li arriba, indica l’existència d’IC amb fracció d'ejecció reduïda o disfunció sistòlica en diferents graus (lleugera, moderada o severa). Si el ventricle bomba més del 45 % de la sang que li arriba, indica l’existència d’IC amb funció sistòlica preservada o fracció d’ejecció preservada. (La fracció d'ejecció es refereix al volum de sang expulsat pel ventricle en cada contracció ventricular en comparació al volum total del ventricle.) En aquest cas, caldria fer més proves per determinar si la causa de la disfunció es troba en el moment de la diàstole o relaxació dels ventricles (IC diastòlica). L’ecocardiograma es pot dur a terme a través de la pell del tòrax (ecocardiografia transtoràcica) o a través de l’esòfag (ecocardiografia transesofàgica). L’ecocardiografia transesofàgica es recomana en persones en què la visualització del cor a través de la pell és difícil (obesitat), en trastorns valvulars complexos, en trastorns cardíacs congènits o per descartar la presència de trombes a l’aurícula esquerra. Per a l’ecocardiografia transtoràcica no es requereix cap preparació especial, però per a la realització de l’ecocardiografia transesofàgica és imprescindible el dejú i és necessari signar prèviament un consentiment informat, ja que pot requerir anestèsia general. Un altre estudi ecocardiogràfic freqüent és l’ecocardiografia d’estrès. En aquest cas se sotmet a la persona a una situació d’exercici intens o s’administren fàrmacs que incrementen l’activitat cardíaca i es visualitza el funcionament del cor en resposta a aquesta activitat. És molt útil per diagnosticar la disfunció quan la causa és una cardiopatia isquèmica.
Encara que les proves diagnostiques descrites es consideren de rutina o ordinàries per determinar el diagnòstic d’IC, el metge pot sol·licitar més proves addicionals per complementar el diagnòstic.
Finalment, el metge reunirà totes les dades relatives a la simptomatologia (diagnòstic clínic), al funcionament del cor (diagnòstic fisiopatològic), a les causes i els factors de risc (diagnòstic etiològic) i a la limitació clínica a l’exercici (diagnòstic funcional NYHA) per confirmar o descartar el diagnòstic final d’IC.
Tractament pP@)
La IC és un trastorn de salut crònic que pot tractar-se i/o millorar-se amb l’establiment d’un tractament mèdic farmacològic acurat i l’adopció d’uns hàbits de vida saludables que cal integrar i incorporar com una part fonamental de l’estratègia terapèutica.
Els objectius del tractament aniran dirigits a controlar la simptomatologia, prevenir les descompensacions, alentir la progressió de la malaltia i augmentar la qualitat de vida perquè la persona mantingui una vida com més normalitzada possible d’acord a les seves circumstàncies concretes.
L’estratègia terapèutica serà diferent en funció de la causa que hagi desencadenat la IC i de la rapidesa en la seva aparició, però, en conjunt, el tractament inclourà:
En tots els casos: 1. Tractament farmacològic, 2. Tractament no farmacològic: Adopció d’hàbits de vida saludables.
Depenent de la causa i l’evolució: 3. Tractament quirúrgic, 4. Implantació de dispositius elèctrics cardíacs.
1. Tractament farmacològic
El tractament mèdic habitual en persones amb IC té com a objectiu reduir la congestió i la sobrecàrrega del cor, i millorar la força de contracció dels ventricles, fet que minimitza l’esforç que aquests han d’executar per adaptar-se als requeriments de l’organisme. Aquests efectes es veuran reflectits en la persona en una millor tolerància a l’activitat, millora de la respiració i millora en la irrigació dels teixits. És important aclarir que el tractament no serà el mateix per a totes les persones i que s’individualitzarà d’acord amb el tipus d’IC, el seu estadi, la presència de signes i símptomes, la resposta a la incorporació d’un determinat medicament o l’aparició d’efectes secundaris. D’altra banda, cal remarcar que possiblement el tractament farmacològic, un cop establert, s’haurà de mantenir de per vida, amb modificacions en funció de l’evolució del trastorn.
El tractament farmacològic a persones amb IC pot incloure els grups de fàrmacs següents: 1.1 IECAS, 1.2 ARA II, 1.3 Betablocadors o blocadors d'adrenoreceptors ß, 1.4 Diürètics, 1.5 Antagonistes de l'aldosterona, 1.6 Ivabradina, 1.7 Vasodilatadors, 1.8 Glucòsids cardiotònics, 1.9 Altres fàrmacs
1.1 IECAS: Inhibidors de l’enzim convertidor de l’angiotensina (captopril, enalapril, ramipril, lisinopril, trandolapril, perindopril, quinapril, benazepril, cilazapril, fosinopril):
Els IECAS relaxen la musculatura de les artèries i, en conseqüència, redueixen la pressió arterial i milloren la funció del ventricle, ja que aquest troba menys resistència per buidar-se.
Els IECAS anul·len els efectes d’una hormona produïda de manera natural pels ronyons anomenada angiotensina II. Quan l’angiotensina II uneix els seus receptors als vasos arterials, indueix la contracció de la musculatura de les artèries i, per tant, l’estrenyiment del seu diàmetre provoca un increment de resistència al pas de la sang i, conseqüentment, un augment de la pressió arterial. A més, l’angiotensina II també estimula les glàndules suprarenals per produir aldosterona, una hormona que afavoreix la retenció de sal. En la persona amb IC aquests efectes no són desitjables. Els fàrmacs IECAS, com que anul·len la producció de l’angiotensina II, eviten el seu efecte vasoconstrictor i estimulador de la producció d’aldosterona.
Efectes secundaris: A causa de la reducció de la pressió arterial poden aparèixer episodis de mareig. Per evitar-ho és possible que el metge prescrigui la primera dosi a la nit. S’ha de vigilar la seva administració en persones amb trastorns de la funció renal, ja que l’administració d’IECAS pot empitjorar la funció del ronyó, motiu pel qual és necessari fer controls analítics regulars que determinin els valors d’urea, creatinina i potassi a la sang. Altres efectes secundaris són la tos seca i les alteracions del gust.
Recomanacions:
- Cal mantenir un control regular i freqüent de la pressió arterial (PA), especialment abans de prendre la medicació.
- Per reduir la sensació de mareig, es poden adoptar un seguit de recomanacions o estratègies com:
- No fer canvis sobtats de posició.
- Al matí, és preferible treure primer les cames del llit i mantenir-se durant un minut en posició asseguda i, posteriorment, en un segon moment, posar-se dret.
- Si la persona nota mareig després de prendre la medicació, cal comunicar-ho a l'equip de salut.
- En cas de tos seca persistent, també cal consultar l’equip de salut, que valorarà la conveniència de modificar el tractament.
- Cal seguir els controls analítics, com a mínim semestrals, establerts per l’equip de salut.
1.2 ARA II: Antagonistes dels receptors de l’angiotensina (losartan, valsartan, candesartan):
Aquests fàrmacs també redueixen la pressió arterial i milloren la funció del ventricle, però per un mecanisme d’acció diferent al dels IECAS. En el cas dels ARA II, sí que es produeix angiotensina II, però els fàrmacs actuen bloquejant els receptors de l’angiotensina II situats als vasos arterials. Com que els receptors estan bloquejats pel fàrmac, l’angiotensina natural no pot unir-s’hi i, per tant, no pot exercir la seva funció vasoconstrictora i d’augment de la pressió arterial, ni estimular les glàndules suprarenals per produir aldosterona, una hormona que afavoreix la retenció de sal. Els efectes dels ARAII i els IECAS són molt similars, per això els primers es reserven per a persones amb intolerància als IECAS.
Efectes secundaris: Com a principals efectes secundaris, poden ocasionar hipotensió, mareig, alteracions del gust i trastorns en la funció renal, motiu pel qual és necessari controlar regularment la funció del ronyó i els nivells de potassi a la sang. A diferència dels IECAS, no produeixen tos.
Recomanacions:
- Cal mantenir un control regular i freqüent de la pressió arterial (PA), especialment abans de prendre la medicació.
- Per reduir la sensació de mareig, es poden adoptar un seguit de recomanacions o estratègies com:
- No fer canvis sobtats de posició.
- Al matí, és preferible treure primer les cames del llit i mantenir-se durant un minut en posició asseguda i, posteriorment, en un segon moment, posar-se dret.
- Si la persona nota mareig després de prendre la medicació, cal comunicar-ho a l'equip de salut.
- Cal seguir els controls analítics, com a mínim semestrals, establerts per l’equip de salut.
1.3 Betablocadors o blocadors d'adrenoreceptors ß (també anomenats blocadors β o blocadors β-adrenèrgics) (bisoprolol, carvedilol, metoprolol, nebivolol):
Els betablocadors disminueixen la freqüència cardíaca, és a dir, el nombre de vegades que el cor batega per minut, i la pressió arterial. La reducció de la freqüència cardíaca permet que el cor vagi més lent i que tingui més temps per omplir-se de sang. En general, la resposta és més gran en homes joves i de raça blanca, i disminueix la seva eficàcia en persones grans i de raça negra.
Efectes secundaris: Els efectes secundaris més habituals són la hipotensió amb mareig, especialment amb els canvis de posició (hipotensió ortostàtica), l’empitjorament de l’asma, l’alentiment excessiu del ritme cardíac (bradicàrdia), el cansament (disminució de la tolerància a l’esforç), la fredor de mans i peus, les alteracions de la libido i, ocasionalment, els canvis en l’estat d’ànim amb depressió. Un efecte secundari freqüent és un agreujament temporal dels signes i símptomes de la IC en persones amb grau III-IV de la classificació funcional de la NYHA, especialment relacionat amb el cansament i la intolerància als esforços. Per aquesta raó, les dosis inicials que es pauten són baixes i progressivament es van incrementant, en funció de la resposta i la tolerància de la persona.
Recomanacions:
- Cal mantenir un control regular i freqüent de la freqüència cardíaca, especialment abans de prendre aquest fàrmac. Si la freqüència és molt baixa (inferior a 50 batecs per minut) i hi ha sensació de mareig, cal consultar l’equip de salut abans de prendre la medicació.
- Cal mantenir un control regular i freqüent de la pressió arterial (PA), especialment abans de prendre la medicació.
- S’ha de vigilar l’aparició de signes i símptomes de congestió a l’inici del tractament, com ara l’augment de pes, l’increment de la dispnea, dels edemes i de l’astènia, o la sensació de fatiga. Cal consultar-ho a l’equip de salut per anar ajustant la dosi del fàrmac.
- Per reduir la sensació de mareig, es poden adoptar un seguit de recomanacions o estratègies com:
- No fer canvis sobtats de posició.
- Al matí, és preferible treure primer les cames del llit i mantenir-se durant un minut en posició asseguda i, posteriorment, en un segon moment, posar-se dret.
- Si la persona nota mareig després de prendre la medicació, ho ha de comunicar a l'equip de salut.
- Cal seguir els controls de visites programades, com a mínim semestrals, establerts per l’equip de salut.
1.4 Diürètics (furosemida, torasemida, hidroclorotiazida, clortalidona):
Els diürètics augmenten la quantitat d’orina que la persona emet durant el dia. Ajuden els ronyons a expulsar aigua i minerals, i col·laboren en l’eliminació del líquid retingut, motiu pel qual milloren la simptomatologia derivada de la congestió, com els edemes o la dificultat respiratòria. Hi ha diferents tipus de diürètics segons en quina part del ronyó actuen i segons els electròlits (sodi, potassi) que eliminen.
- Diürètics de la nansa (furosemida, torasemida, bumetanida, piretanida): Aquests fàrmacs ajuden a fer que els edemes es redueixin i el pulmó es descongestioni. A més d’aigua, també provoquen l’excreció de minerals com el sodi, el potassi i el clor, que són imprescindibles per al bon funcionament del cor i de l’organisme, motiu pel qual, en ocasions, la prescripció d’aquest tipus de diürètics s’acompanya de la prescripció de suplements minerals de potassi. És preferible que es prenguin al matí, per poder descansar millor després a la nit sense la necessitat d’anar amb freqüència al lavabo.
- Diürètics tiazídics (hidroclorotiazida): Estan indicats en combinació amb els diürètics de la nansa en casos d’edemes persistents. Com els diürètics de la nansa, és preferible prendre’ls al matí per evitar haver d’orinar durant la nit. Generalment s’administren en una dosi única diària.
Efectes secundaris: A causa de la pèrdua de líquid en forma d’orina, el principal efecte secundari de tots els diürètics és la baixada de la pressió arterial, que freqüentment es manifesta en forma de mareig amb els canvis de posició. També és freqüent la deshidratació i la disminució dels nivells de sodi i potassi a la sang, causada per un excés de la seva excreció. A més, en els diürètics de la nansa, un altre efecte secundari és l’aparició d’hiperuricèmia (increment del nivell d’àcid úric a la sang) i d’atacs aguts de gota. Per evitar o prevenir l’aparició d’aquests efectes és necessari fer determinacions analítiques regulars dels nivells de sodi, potassi i àcid úric a la sang.
Recomanacions:
- Cal mantenir un control regular i freqüent de la pressió arterial (PA), especialment abans de prendre la medicació.
- S’ha de prendre la medicació al matí, per evitar haver d’anar al bany durant la nit.
- S’ha d’associar la presa del diürètic amb el suplement de potassi, si escau.
- Per reduir la sensació de mareig, es poden adoptar un seguit de recomanacions o estratègies com:
- No fer canvis sobtats de posició.
- Al matí, és preferible treure primer les cames del llit i mantenir-se durant un minut en posició asseguda i, posteriorment, en un segon moment, posar-se dret.
- Si la persona nota mareig després de prendre la medicació, cal comunicar-ho a l’equip de salut.
- Cal estar alerta per detectar precoçment els signes i símptomes de deshidratació, com l’augment de la sensació de set, la llengua seca o el mareig.
- Cal seguir els controls analítics, com a mínim semestrals, establerts per l’equip de salut.
1.5 Antagonistes de l'aldosterona o diürètics estalviadors de potassi (espironolactona, eplerenona):
Els antagonistes de l’aldosterona s’oposen a l’efecte d’una hormona anomenada aldosterona, produïda de manera natural per les glàndules suprarenals i què té per funció fer que els ronyons retinguin aigua i sal. Aquesta acció de bloqueig de l'aldosterona provoca un increment en l’eliminació d’aigua i sal a través de l'orina, però sense la pèrdua addicional de potassi que causen els diürètics de la nansa, motiu pel qual no es requereix administrar cap tipus de suplement. Tanmateix, l’efecte diürètic és més feble que amb els diürètics de la nansa (furosemida) i més a llarg termini. Però l’interès principal d'aquest grup de fàrmacs rau no tant en el seu efecte diürètic com en el benefici que s'ha evidenciat en les persones amb IC més avançada (classificació funcional NYHA III-IV) i/o amb disfunció sistòlica severa. Amb l’ús d’aquest tipus de fàrmacs, les modificacions més habituals causades per la IC en la forma del cor (hipertròfia, fibrosi del miocardi, etc.) es produeixen més lentament i això retarda la progressió de la malaltia. S’ha demostrat que la prescripció d’aquests fàrmacs en estadis avançats de la IC associats al tractament habitual de la persona amb IECAS o ARAII i betablocadors redueix els episodis de descompensació i de reingrés, i incrementa la supervivència. A l’inici del tractament, s’ha de controlar la funció del ronyó per comprovar que no acumula potassi en excés, fet que obligaria a la retirada del tractament, ja que un nivell elevat de potassi a la sang pot ocasionar arítmies greus.
Efectes secundaris: Pel seu efecte de retenció de potassi, es fa necessari controlar regularment el nivell d’aquest element a la sang. Està contraindicada la seva prescripció en cas d’insuficiència renal o hiperpotassèmia (nivell de potassi a la sang superior al normal). Un altre efecte secundari molt ocasional de l’espironolactona és l’aparició de ginecomàstia (augment patològic d’una o ambdues mames en els homes).
Recomanacions:
- Cal mantenir un control regular i freqüent de la pressió arterial (PA), especialment abans de prendre la medicació.
- S’ha de prendre la medicació al matí, per evitar en la mesura del possible haver d’anar al lavabo durant la nit.
- Per reduir la sensació de mareig, es poden adoptar un seguit de recomanacions o estratègies com:
- No fer canvis sobtats de posició.
- Al matí, és preferible treure primer les cames del llit i mantenir-se durant un minut en posició asseguda i, posteriorment, en un segon moment, posar-se dret.
- Si la persona nota mareig després de prendre la medicació, ho ha de comunicar a l'equip de salut.
- Cal seguir els controls analítics, com a mínim semestrals, establerts per l’equip de salut.
1.6 Ivabradina
La ivabradina és un fàrmac que alenteix la freqüència cardíaca del nòdul sinusal, que és on s'originen els impulsos elèctrics que provoquen la contracció del cor. Està indicada per a persones amb un ritme sinusal amb freqüències cardíaques superiors a 70 batecs per minut i amb disfunció sistòlica del ventricle esquerre, i en què, malgrat el tractament amb IECAS, diürètics i betablocadors, la funció del ventricle no millora (tipus d’IC II-IV de la classificació de la NYHA). La ivabradina no té efecte en cas d'arítmies. Les dosis s'ajustaran individualment en funció de la resposta sobre la freqüència cardíaca.
Efectes secundaris. Els efectes secundaris principals de la ivabradina són un alentiment excessiu de la freqüència cardíaca (bradicàrdia), mareig i alteracions visuals en forma de fosfens (impressió lluminosa produïda en la retina per una causa altra que la llum, especialment comprimint el glòbul de l’ull) o visió borrosa.
Recomanacions:
- Cal mantenir un control regular i freqüent de la freqüència cardíaca, especialment abans de prendre aquest fàrmac. Si la freqüència és molt baixa (menys de 50 batecs per minut) amb sensació de mareig, cal consultar l’equip de salut abans de prendre la medicació.
- Cal mantenir un control regular i freqüent de la pressió arterial (PA), especialment abans de prendre aquest fàrmac.
- Aquest fàrmac s'ha de prendre al matí amb l'esmorzar i a la nit amb el sopar. Cal tenir en compte que interacciona amb el suc d’aranja; per tant, no s’han de barrejar.
- En cas de patir alteracions visuals, no s’ha de conduir, sobretot a la nit i en situacions en què hi hagi canvis sobtats en la intensitat de la llum.
1.7 Vasodilatadors (hidralazina, dinitrat d'isosorbida):
Els vasodilatadors actuen directament sobre el diàmetre de les artèries i les venes, relaxen la seva musculatura i les mantenen dilatades i obertes. Aquest efecte produeix una reducció de la pressió arterial i disminueix la resistència que el cor ha de vèncer per buidar-se i fer passar la sang a través dels vasos. Com que la sang flueix millor, arriba més fàcilment als òrgans i es milloren els signes i símptomes.
Efectes secundaris: L’efecte secundari principal dels vasodilatadors és la hipotensió arterial i el mareig. Altres efectes també freqüents són la cefalea (mal de cap), les sufocacions, les palpitacions i la congestió nasal.
Recomanacions:
- Cal mantenir un control regular i freqüent de la pressió arterial (PA), especialment abans de prendre la medicació.
- Per reduir la sensació de mareig, es poden adoptar un seguit de recomanacions o estratègies com:
- No fer canvis sobtats de posició.
- Al matí, és preferible treure primer les cames del llit i mantenir-se durant un minut en posició asseguda i, posteriorment, en un segon moment, posar-se dret.
- Si la persona nota mareig després de prendre la medicació, ho ha de comunicar a l'equip de salut.
1.8 Glucòsids cardiotònics o digitàlics (digoxina):
La digoxina incrementa la força de contracció del cor, provoca que el batec sigui més efectiu i que es bombi més volum de sang en cada batec. La digoxina també té un efecte antiarítmic, ja que ajuda a reduir l'excitabilitat elèctrica del cor perquè el fa bategar més lentament. Per aquesta raó, la digoxina està indicada especialment en persones amb IC amb trastorns irregulars i ràpids del ritme cardíac, ja que ajuda a disminuir la velocitat de l'arítmia.
Efectes secundaris: Aquest fàrmac pot arribar a ser tòxic si no es controlen bé els seus nivells a la sang (digoxinèmia), encara que, en general, la dosi letal està entre 5 i 10 vegades la dosi mínima efectiva. Són més susceptibles a la intoxicació digitàlica les persones grans i les persones amb hipòxia, hipercalcèmia o insuficiència renal. Per tal d’evitar-ho, habitualment el metge pauta un descans regular de dos dies a la setmana sense prendre digoxina. Cal tenir en compte, però, que els nivells de potassi baixos a la sang incrementen la probabilitat de toxicitat de la digoxina, fet pel qual és important que tant la persona que la pren com la família reconeguin els signes i símptomes d’intoxicació, especialment si també es prenen diürètics. La intoxicació per digoxina es manifesta amb nàusees, vòmits, inapetència, sufocacions, mareig, alteracions de la visió (visió borrosa, pampallugues de colors), mal de cap, trastorns de la funció del ronyó i arítmies greus amb alentiment del ritme del cor (per bloqueig de la conducció elèctrica entre les aurícules i els ventricles). El metge establirà uns controls de digoxinèmia regulars per ajustar la dosi als marges terapèutics desitjables.
Recomanacions:
- Cal mantenir un control regular i freqüent de la freqüència cardíaca, especialment abans de prendre aquest fàrmac. Si la freqüència és molt baixa (inferior a 50 batecs per minut) i es té sensació de mareig, s’ha de consultar amb l’equip de salut abans de prendre’l.
- S’ha de seguir escrupolosament la pauta prescrita per a la medicació, respectant els dies de descans indicats.
- Si s'oblida una dosi, cal prendre-la tan aviat com es recordi, llevat que sigui l'hora de la següent presa. En aquest cas, cal prendre la dosi habitual, sense tractar en cap cas de compensar l'oblit amb una dosi doble.
- Cal mantenir un control regular i freqüent de la pressió arterial (PA), especialment abans de prendre la medicació.
- Per reduir la sensació de mareig, es poden adoptar un seguit de recomanacions o estratègies com:
- No fer canvis sobtats de posició.
- Al matí, és preferible treure primer les cames del llit i mantenir-se durant un minut en posició asseguda i, posteriorment, en un segon moment, posar-se dret.
- Si la persona nota mareig després de prendre la medicació, ho ha de comunicar a l'equip de salut.
- Cal seguir els controls analítics, com a mínim semestrals, establerts per l’equip de salut.
1.9 Altres fàrmacs
- Antiarítmics (amiodarona, sotalol):
En la persona amb IC, són freqüents els trastorns del ritme cardíac, fet pel qual és possible que estiguin indicats, a més dels fàrmacs habituals, altres fàrmacs antiarítmics. Els antiarítmics ajuden a controlar o revertir els ritmes cardíacs anòmals. Hi ha diferents classes d’antiarítmics en funció del seu mecanisme d’acció i no tots estan indicats en les persones amb IC, ja que alguns (com els antagonistes del calci) poden agreujar l’edema als turmells. - Anticoagulants (acenocumarol, warfarina, heparina, enoxaparina, bemiparina):
Els anticoagulants inhibeixen la formació de coàguls als vasos sanguinis i, per tant, redueixen el risc d’oclusió de les artèries o la presència d’un coàgul dins del cor. Estan especialment indicats si la causa de la IC ha estat un infart agut de miocardi i en cas de fibril·lació auricular. Pel seu risc hemorràgic, cal controlar la dosificació, amb determinacions analítiques freqüents de la sang, per tal de mantenir en cada persona el temps de coagulació desitjat. És molt important comunicar sempre que es vagi al metge que es prenen anticoagulants, especialment abans d’una intervenció quirúrgica. - Antiagregants plaquetaris (àcid acetilsalicílic antitrombòtic, clopidogrel, ticlopidina):
Els antiagregants plaquetaris eviten que les plaquetes s’adhereixin i creïn una xarxa precursora dels coàguls sanguinis, i redueixen el risc d’oclusió de les artèries. Aquests fàrmacs estan especialment indicats si la causa de la IC ha estat un infart agut de miocardi o si la persona presenta un elevat nombre de factors de risc coronari. Els efectes secundaris principals d’aquests fàrmacs són l’hemorràgia i la irritació de l’estómac. - Estatines (atorvastatina, simvastatina, pravastatina, fluvastatina, lovastatina, rosuvastatina, pitavastatina):
Les estatines redueixen els nivells de colesterol a la sang i estan indicades especialment en les persones amb IC en què la causa ha estat una cardiopatia isquèmica. El colesterol és un important factor de risc que intervé en la formació de plaques de greix que obstrueixen el diàmetre de les artèries i causen una disminució del flux sanguini als òrgans i, entre ells, especialment al cor. En cas d'IC no secundària a cardiopatia isquèmica, el benefici sobre la prevenció, rehospitalització i mortalitat no està provat. Com a efecte secundari principal és freqüent l’aparició de dolors musculars (miàlgies).
2. Tractament no farmacològic: Adopció d'hàbits de vida saludables
El tractament no farmacològic recomanat a les persones amb IC és tant o més important que el tractament farmacològic. Dins dels anomenats hàbits de vida saludables s’inclou la dieta, la pràctica d’exercici físic regular i el control i la prevenció dels factors de risc cardiovasculars. El manteniment d’aquests hàbits, junt amb el coneixement, per part de la persona, de la IC i del seu maneig, es consideren una part fonamental de l’èxit en el tractament de la malaltia, amb una gran repercussió i impacte sobre els símptomes, la capacitat funcional, la qualitat de vida i la morbiditat.
2.1 Dieta en la insuficiència cardíaca, 2.2 Exercici i activitat física, 2.3 Controls dels factors de risc.
2.1. Dieta en la insuficiència cardíaca:
La dieta en la IC és molt similar a una dieta equilibrada cardiosaludable. Ha d’incloure una alta aportació de fibra vegetal, en forma de fruites i verdures, i el consum de cereals, tubercles i llegums, peix, carn magra, ous i greixos insaturats com l’oli d’oliva.
Tanmateix, a aquestes recomanacions, se n’hi ha d’afegir d'altres d’específiques per la IC que se centren a mantenir un pes corporal adequat que no comporti una càrrega de treball excessiva per al cor, el control en el consum de líquids i la reducció en el consum de sal, greixos saturats i colesterol.
- Manteniment d'un pes saludable.
El nombre total de calories recomanades per a una persona amb IC variarà en funció de l’edat, l’etapa del cicle vital, el pes i l’activitat física.
El sobrepès i l'obesitat incrementen el risc cardiovascular, la pressió arterial i el treball que ha d’exercir el cor. Per tant, l’objectiu principal de la dieta, per a totes les persones i molt especialment en la persona amb sobrepès, serà intentar assolir un pes saludable.
No obstant això, l’increment de pes, especialment si és sobtat i ràpid (com per exemple l’augment de 2-3 kg en 3 dies), s’associa més a un increment en la retenció de líquids que no pas a menjar en excés, i és un signe a vigilar, ja que el cor haurà de treballar més per fer front a la sobrecàrrega hídrica.
D’altra banda, en estadis més avançats de la malaltia és possible que la persona perdi pes i s’aprimi. Generalment, l’aquest aprimament involuntari s’associa a un mecanisme d’estalvi del cos quan la funció del cor està molt deteriorada. Pot arribar a la caquèxia (estat d’extrema desnutrició). Com més deprimida està la funció del cor, menor quantitat d'oxigen i nutrients reben tots els teixits del cos; així, progressivament, es va perdent massa muscular en un intent de reduir el metabolisme corporal i sotmetre el cor a poc treball. Paradoxalment, l’aprimament també s’associa a la manca d’activitat física —per la pèrdua de massa muscular— i a la fatiga en realitzar un esforç. Un altre factor que pot contribuir a la pèrdua de pes és l'arribada de menor quantitat d'oxigen als budells i, en conseqüència, la inflamació i la malabsorció intestinal, és a dir, la incapacitat per absorbir sucres, greixos, proteïnes o vitamines dels aliments, fet que, a més, pot comportar una absorció general insuficient dels aliment. En cas d’aprimament, el metge pot prescriure una dieta rica en calories i proteïnes en forma de suplements nutricionals.
- Reducció del consum de líquids.
La restricció de líquids es considera una mesura efectiva per evitar la congestió pulmonar, l'ascites i l’increment dels edemes. Les persones amb IC no haurien de sobrepassar una ingesta d’entre 1,5 i 2 litres de líquid al dia, especialment en cas de presència de signes i símptomes i si els nivells de sodi a la sang són baixos. La restricció inclou no només l’aigua sinó totes les presentacions líquides com sucs, llet, cafè, te, begudes gasoses, brous, iogurts líquids, gelatines, glaçons, fruites amb un alt contingut en aigua com ara la síndria, i l’aigua que es pren amb la medicació.
- Reducció del consum de sal.
El sodi (Na) és un mineral que, unit al clor en forma de sal, està present en molts aliments (llet, pa, conserves) en quantitat variable. El 70-80 % del total de la ingesta de sodi està amagat en els aliments processats. No obstant això, la presentació més comuna del sodi és en forma de sal de cuina (clorur sòdic). El sodi es requereix en petites dosis, però un increment del seu consum en forma de sal afavoreix la retenció de líquids, que es manifesta en forma d’edemes a les cames o en forma d’ofec (dispnea) al pulmó, i en l’augment del treball del cor. A més, un excés en el consum incrementa la sensació de set i la necessitat de més hidratació, fet que seria contraproduent en la persona amb IC.
La reducció en el consum de sal és una mesura recomanada en persones amb IC classe III-IV de la classificació de la NYHA que presenten signes i símptomes per prevenir la retenció de líquids, i molt especialment dirigida a les persones amb IC en què la causa ha estat la hipertensió arterial.
La ingesta de sodi recomanada (tant en forma de sal comú com la present en els aliments) en la persona amb IC no hauria de sobrepassar els 2-3 g/dia. Cal tenir present que 5 grams de sal comuna (ClNa) equivalen a 2 grams de sodi (Na).
Per reduir el consum de sal es recomana adoptar i mantenir les estratègies següents:- Retirar el saler de taula.
- Cuinar sense sal i sense salses precuinades.
- Evitar aliments amb un alt contingut de sal com:
- Embotits (xoriço, llonganissa, mortadel·la, salsitxes, salsitxes de Frankfurt, etc.).
- Aliments precuinats, congelats, enllaunats o processats.
- Pernil dolç (tipus York) i pernil salat.
- Formatge curat, mantegues salades.
- Dauets de brou (Avecrem, Starlux, etc.).
- Aperitius i snacks (patates xips, anxoves, olives, fruita seca).
- Begudes gasoses (soda).
- Sucs de fruites envasats.
- Salaons (bacallà), aliments fumats.
- Pa i torrades tipus biscota amb sal.
- Salses que no es fan a casa (quètxup, salsa de soja, salsa Worcester, etc.).
- Fer servir condiments alternatius potenciadors del sabor:
Font: Societat Catalana de Medicina Familiar i Comunitària. Grup de Treball en HTA. Guia pràctica d'hipertensió arterial per a l'atenció primària. 3a edició. Barcelona. EdiDe, 2005, p. 117 - Modificar les formes de cocció.
Una altra manera de preservar el sabor dels aliments és substituir les formes de cocció convencionals per d’altres que mantinguin el seu sabor com les coccions al vapor, a la planxa o els estofats. A l’hora de bullir es recomana fer servir menys quantitat d’aigua i afegir als brous més quantitat i varietat de verdures per potenciar més el sabor. - Comprovar a l’etiqueta dels aliments el seu contingut de sal.
- Increment del consum de potassi.
El potassi (K) és un mineral fonamental per al bon funcionament cardíac i ha de mantenir-se en uns rangs terapèutics estrets. Freqüentment l’administració de diürètics incrementa l’eliminació de potassi i per això se n’ha de complementar l’aportació. És per aquesta raó que s’aconsella incrementar el consum de potassi a la dieta, sempre que la persona no pateixi cap trastorn renal que dificulti l’eliminació d’aquest mineral.
Entre els aliments que contenen potassi, hi ha les verdures, com ara els espinacs o els tomàquets; les fruites, com les cireres, el plàtan, les taronges, les prunes, la síndria o el meló, les panses, els dàtils, i també els pèsols, les patates i el peix. - Reducció del consum de greixos saturats i colesterol.
Un excés en el consum de greixos saturats i colesterol incrementa el risc de malaltia coronària per la formació de plaques de greix i altres substàncies que es dipositen a les artèries i dificulten el pas i l’arribada de la sang cap als òrgans. A més, els aliments amb un alt contingut de greix acostumen a ser els més hipercalòrics.
Els greixos ingerits amb la dieta es classifiquen en greixos poliinsaturats (de textura líquida, com l’oli d’oliva), greixos monosaturats (com l’oli de gira-sol, l’oli de coco o l’oli de palma) i greixos saturats (de textura cremosa o sòlida, com les mantegues, el llard, la nata o el greix dels formatges i la llet).
La persona amb IC ha de reduir el consum de greixos saturats i colesterol, presents en aliments com:- Llet sencera i productes làctics sencers: iogurts, formatges curats, formatge de cabra, flams i natilles.
- Làctics amb un alt contingut de greix: nata, mantega, gelats cremosos, crema de llet.
- Llard.
- Rovells d’ou.
- Pastisseria industrial.
- Embotits.
- Aperitius i snacks.
- Vísceres i patés.
- Carns vermelles (porc, xai, ànec, bou).
- Oli de coco i de palma.
- Salses amb ou i mantega, com ara beixamel o maionesa.
Es recomana substituir els làctics sencers per productes desnatats, menjar formatge fresc o baix en greix, com la mozzarella o el mató sense sal, fer truites amb dues clares d’ou i un rovell, retirar la pell del pollastre, treure el greix visible de la carn, prendre peix blau, menjar un grapat de fruita seca a la setmana, consumir aliments amb un contingut alt de fibra, reduir el consum d'alcohol, cuinar exclusivament amb oli d’oliva i preferentment a la planxa, al vapor, al forn o al microones, en lloc de fregits.
2.2 Exercici i activitat física:
La pràctica d’exercici físic lleuger en la persona amb IC millora el funcionament del cor, redueix la fatiga i incrementa la capacitat per dur a terme les activitats diàries. A més, amb l’exercici físic s’aconsegueixen altres beneficis, com mantenir el pes corporal, controlar les xifres de pressió arterial, reduir les xifres de colesterol, millorar la circulació a les cames, evitar problemes articulars, prevenir el restrenyiment, reduir l’estrès, millorar l’autoestima i estimular el sistema immunitari.
És recomanable que la persona amb IC faci una activitat física lleugera, amb una freqüència habitual de 3 cops per setmana, adaptada al nivell de tolerància i fatiga. Es recomanen exercicis aeròbics com caminar, nedar o anar amb bicicleta. Per contra, es desaconsellen exercicis anaeròbics com fer abdominals o aixecar peses. S’ha de tenir en compte que a la mínima alteració (mareig, palpitacions, dolor toràcic) s’ha d’aturar immediatament l’activitat. En cas de descompensació de la IC es recomana fer repòs fins que la situació s’estabilitzi.
L’activitat física i problemes de salut cardiovasculars
2.3 Control dels factors de risc:
- Reducció o abandonament de l’hàbit tabàquic.
El tabac és un conegut factor de risc cardiovascular. La nicotina té un potent efecte vasoconstrictor, és a dir, reductor del diàmetre de les artèries i les venes, que repercuteix en un increment de la pressió arterial i de la freqüència cardíaca. A més, el tabac disminueix la disponibilitat d’oxigen dels teixits perquè les molècules d’hemoglobina de la sang tenen una major afinitat pel monòxid de carboni (present en el tabac) que per l’oxigen, per la qual cosa augmenta la carboxihemoglobina a la sang. Per tant, el consum de tabac no només redueix el diàmetre d’artèries i venes i fa més difícil l’arribada de la sang als òrgans i teixits, sinó que la sang que arriba és més pobra en oxigen. En la persona amb IC, s’ha demostrat que l’abandonament del consum de tabac es relaciona amb una reducció de la morbiditat i la mortalitat.
- Com deixar de fumar
- Reducció o supressió del consum d’alcohol.
L’alcohol té un efecte depressor cardíac, s’associa a un increment en les xifres de pressió arterial i incrementa el risc de patir trastorns elèctrics en forma d’arítmies. En les persona amb IC, el consum d’alcohol hauria de limitar-se a 10-20 g/dia (1-2 gots de vi al dia). Tanmateix, en la persona en què la causa de la IC ha estat una miocardiopatia alcohòlica, el consum d’alcohol s’hauria de suprimir totalment.
- Reducció del consum de begudes excitants (cafè, te, cola).
Les begudes excitants com el cafè, el te o les coles contenen substàncies com la cafeïna o la teïna que provoquen un increment de la freqüència cardíaca i redueixen el diàmetre de les artèries i les venes, cosa que sotmet el cor a una major resistència. En les persones amb IC, es recomana substituir aquestes begudes per begudes sense cafeïna o sense teïna.
- Reducció de l’estrès psíquic o les situacions d’alt nerviosisme.
L’estrès i el ritme de vida accelerat provoquen que el cor hagi de treballar intensament, fet que repercuteix sobre la simptomatologia. S’han d’evitar les situacions estressants, les pors intenses, els conflictes familiars que puguin agreujar la situació de salut.
- Control de la pressió arterial.
La hipertensió arterial és un factor de risc coronari i una de les principals causes de miocardiopatia hipertròfica. Un control adient i mantingut de les xifres de pressió arterial, amb medicació, amb l’establiment d’hàbits de vida adients (reducció en el consum de sal, manteniment d’exercici físic moderat), o amb totes dues coses, redueix el risc de desenvolupament i/o agreujament de la IC. Idealment s’haurien de mantenir xifres inferiors a 140/90 mmHg, o inferiors a 130/80 mmHg en persones amb diabetis. A més, la persona, en la mesura del possible, hauria de ser autònoma en el control regular de la tensió arterial.
- Control dels nivells de glucosa en persones amb diabetis.
Una diabetis no controlada accelera l’aparició i el desenvolupament de la IC. Un control regular i mantingut de les xifres de glucosa, amb l’establiment d’hàbits de vida adients (dieta i pràctica regular d’exercici físic moderat) i/o medicació, redueix el risc de desenvolupament i/o agreujament de la IC. En la persona amb diabetis, aquest control és fonamental per poder actuar sobre aquest factor de risc.
Consells de salut per a les persones amb diabetis - Vacunació contra la grip i la pneumònia.
En la mesura del possible cal evitar les infeccions respiratòries com la grip, els refredats o la pneumònia, que incrementen el treball cardíac i poden actuar com a factors precipitants de descompensació de la IC. S’han d’evitar els canvis bruscos de temperatura, el contacte amb persones infectades, les aglomeracions de gent i cal vacunar-se anualment de la grip i el pneumococ.
3. Tractament quirúrgic: Cirurgia cardiaca
El tractament quirúrgic en la persona amb IC inclou la cirurgia cardiovascular de reparació o substitució d’artèries o vàlvules del cor i el trasplantament cardíac.
3.1 Revascularització coronària, 3.2 Reparació o substitució d’una vàlvula del cor, 3.3 Trasplantament cardíac.
3.1. Revascularització coronària.
Si la causa de la IC ha estat l’obstrucció d’una artèria coronària, pot estar indicada la revascularització. En aquests cas, l’artèria tapada es pot reobrir, ja sigui mitjançant tècniques percutànies o cirurgia major.
En el primer cas, es tracta d'inserir un baló (angioplàstia) o una malla metàl·lica (stent) que provoquen una expansió de l'artèria i la deixen permeable al pas de la sang.
La tècnica consisteix en una injecció d'anestèsia local, generalment a l'engonal o al canell, per introduir en una artèria (generalment la femoral o la radial) un catèter guia que, seguit i guiat radiològicament a través d'un monitor, mostrarà com avança pel vas fins a arribar a l'artèria coronària que s’ha fet massa estreta. Un cop s'ha arribat a la lesió, s'infla el baló, que està incorporat al catèter, durant uns segons i seguidament es desinfla. En el cas de l'stent, va muntat al voltant del baló, que en inflar-se l’expandeix i l’adhereix a la paret de l’artèria. Posteriorment, es retira el catèter i es fa una arteriografia de comprovació per visualitzar que efectivament l'artèria s’ha obert.
En moltes ocasions, aquesta tècnica terapèutica es fa alhora que el cateterisme cardíac diagnòstic, en el qual es constata l’obstrucció d’una o més artèries coronàries. 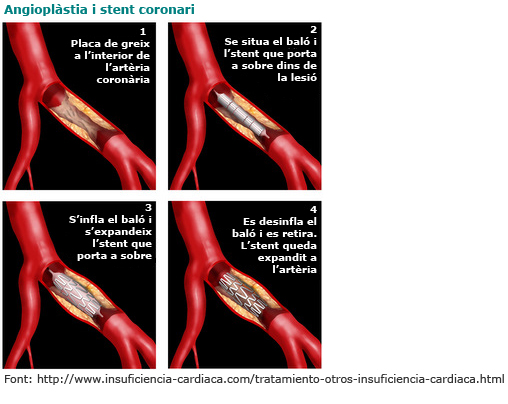
En el cas de la cirurgia major, s’estableix una derivació a manera de pont (bypass) que permet el pas de la sang des d’un punt anterior a l’obstrucció coronària a un altre de posterior, i que redirigeix i garanteix el flux de sang a la part del cor afectada. Generalment el pont o bypass es fa utilitzant venes o artèries de la pròpia persona i, quan això no és possible, s’usa material sintètic. 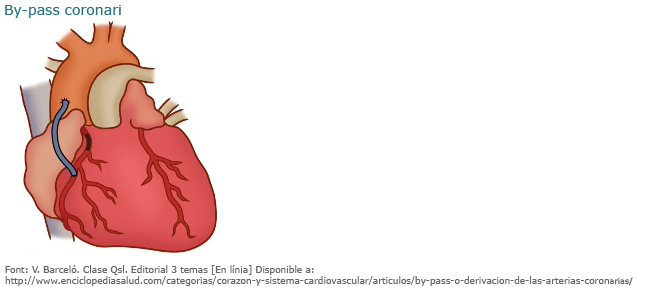
3.2. Reparació o substitució d’una vàlvula del cor
Aquest tractament només està indicat en els casos en què la causa que ha desenvolupat la IC és un trastorn valvular ja sigui congènit (de naixement) o adquirit com a conseqüència d’una altra malaltia. Amb el tractament quirúrgic de reparació o substitució valvular (generalment la vàlvula mitral o l'aòrtica) s’intenta prevenir futurs episodis de descompensació i millorar el pronòstic a llarg termini. Els principals trastorns valvulars s’associen a situacions en què les vàlvules no tanquen bé i la sang reflueix cap a les aurícules (regurgitació) o, per contra, no s’obren suficientment i el pas de sang s’estreny i es fa difícil (estenosi). En aquests casos, es pot reparar la vàlvula afectada o substituir-la per una altra (pròtesi) que pot ser mecànica o sintètica (vàlvula artificial), o biològica, és a dir, vàlvules procedents d’animals com ara el porc. El cirurgià és qui pren la decisió de fer el recanvi valvular per cirurgia oberta o per via percutània a través d'un catèter, tenint en compte l'edat de la persona, la qualitat de vida i la presència de símptomes, encara que la persona segueixi un tractament farmacològic correcte i tingui uns hàbits de vida saludables. Les persones intervingudes de cirurgia valvular generalment hauran de prendre medicació anticoagulant per evitar la formació de coàguls sobre la vàlvula nova i evitar la trombosi. En el cas de vàlvules artificials, el tractament anticoagulant ha de mantenir-se tota la vida, però en el cas de vàlvules biològiques només els tres primers mesos.
3.3. Trasplantament cardíac
Una alternativa per a algunes persones amb una IC molt evolucionada, quan el tractament farmacològic i el canvi d’hàbits de vida no aconsegueixen millorar la situació, és el trasplantament de cor. El cardiòleg, en funció de l’edat i la situació general de salut de la persona i la possibilitat o no de seguir l'intens tractament farmacològic que es requereix després del trasplantament, determinarà si és candidata a trasplantament i, en el cas de ser-ho, prendrà les mesures adients perquè estigui en el millor estat físic i psicològic possible per afrontar el trasplantament.
4. Implantació de dispositius elèctrics cardíacs
Una de les complicacions principals de la IC a mesura que evoluciona són els trastorns del ritme cardíac (arítmies). Un cor que no rep l’oxigen i els nutrients necessaris per funcionar correctament és un cor amb una alta probabilitat de patir arítmies greus. En la persona amb IC les arítmies agreugen la malaltia i poden ser causa de descompensació i reingrés, així com de mort sobtada. A més, els fàrmacs com la digoxina o els betablocadors alenteixen el ritme cardíac i també poden ser causa d’arítmies per alentiment excessiu o per bloqueig en la conducció dels impulsos elèctrics des de les aurícules als ventricles. En la persona amb IC avançada que presenta trastorns del ritme cardíac està indicada la implantació de dispositius elèctrics que ajuden a mantenir un ritme cardíac regular i a revertir arítmies potencialment greus. Els dispositius elèctrics cardíacs són petits aparells metàl·lics que es col·loquen amb anestèsia local a sota de la pell a l’alçada de la clavícula i que envien impulsos elèctrics per provocar una contracció cardíaca d’acord a les necessitats de la persona. Quan estan en funcionament no són dolorosos i disposen de bateries de llarga durada, malgrat que requereixen controls ambulatoris anuals. Els dispositius que es poden implantar són:
- Marcapassos: Es col·loquen quan la freqüència cardíaca està molt alentida o hi ha una dificultat en la transmissió de l’impuls elèctric des de les aurícules als ventricles. La majoria funcionen a demanda, és a dir, només quan la persona ho necessita. En aquest cas, el marcapassos detecta la freqüència cardíaca de la persona i, quan és inferior a la freqüència mínima prefixada, envia un impuls elèctric per iniciar una contracció. En funció de la càmera cardíaca que estigui en contacte amb l’elèctrode es produirà la contracció auricular, ventricular o totes dues.
- Desfibril·ladors automàtics implantables (DAI): En aquest cas, el dispositiu, molt similar a un marcapassos, detecta l’activitat elèctrica del cor i en el moment en què es produeix una arítmia greu, deixa anar una descàrrega elèctrica denominada desfibril·lació. Aquesta descàrrega interromp momentàniament l’activitat elèctrica del cor i permet que aquest reprengui la seva activitat habitual. Es col·loquen preventivament en persones de risc que han patit un episodi d’arítmia greu amb mort sobtada i s’han recuperat, i en aquelles amb episodis repetits d’arítmies greus associats a mareig i síncope.
- Tractament de resincronització cardíaca (TRC): Aquests dispositius estan indicats quan els ventricles dret i esquerre no es contrauen alhora, sinó que un ho fa amb retard respecte de l’altre, cosa que afecta la coordinació i l’eficàcia de la contracció. El dispositiu de TRC emet sincrònicament impulsos elèctrics als dos ventricles perquè, a més de controlar la freqüència cardíaca com un marcapassos, els dos ventricles bateguin alhora. Estan recomanats en persones amb IC avançada (classe funcional II-IV de la classificació de la NYHA), amb ritme sinual, presència de símptomes malgrat un tractament farmacològic òptim i descoordinació entre ventricles confirmada en el resultat de les proves diagnòstiques. En cas d'arítmia auricular, el benefici del tractament amb TRC encara no està àmpliament demostrat. A més, al TRC, amb funció de marcapassos, també se li pot afegir la funció de desfibril·lador. En aquest cas, es tracta d’un dispositiu de resincronització associat a desfibril·lador. S’ha demostrat que la implantació d’un dispositiu de TRC millora la simptomatologia, redueix els reingressos i redueix la mortalitat.
Les persones portadores de dispositius elèctrics implantables han de seguir una sèrie de recomanacions i precaucions.
Control de la situació de salutpP@)
Per tal que la persona amb insuficiència cardíaca (IC) porti una vida el més normal possible i assoleixi el màxim nivell d’independència en la seva autocura, és imprescindible que es faci responsable del control i del coneixement de la seva situació de salut, de la medicació que pren i s’impliqui activament en aquest procés. L’autocura es defineix com el conjunt d’accions dutes a terme per la pròpia persona dirigides al manteniment de l’estat de salut, a l’evitació de comportaments i accions que puguin donar lloc a un empitjorament de la situació, i a la detecció precoç dels signes i símptomes que puguin indicar una descompensació de la malaltia.
Per establir un bon control de la situació de salut és necessari que la persona assoleixi: 1. Les fonts d'informació, 2. Coneixement de la malaltia, 3. Coneixement dels fàrmacs i dels objectius del tractament farmacològic, 4. Adopció i manteniment d’hàbits de vida saludables, 5. Conductes de prevenció i habilitats a adquirir, 6. Saber si existeixen associacions de malalts amb IC i grups d'ajuda que poden assessorar i compartir amb la persona dubtes i experiències.
L’equip de salut ha de mantenir una relació estreta amb la persona i proporcionar-li els coneixements adients envers la medicació, el seu maneig i el tractament no farmacològic. L’assistència a programes d’educació ha demostrat una millora notable en l’adhesió al tractament farmacològic i no farmacològic de persones amb IC, la qual cosa redueix la mortalitat i millora la qualitat de vida.
1. Les fonts d'informació
Vivim en una època en què disposem d’informació abundant. La informació sobre la malaltia de la insuficiència cardíaca pot ser complexa i confusa. La manera de trobar informació precisa i actualitzada es fent servir fonts fiables i prestigioses, com ara les revistes especialitzades, els centres i les organitzacions especialitzades en insuficiència cardíaca i les pàgines web respectives, les organitzacions de professionals de la salut, així com les agències governamentals. És d’especial importància que les fonts d’informació d’internet que s’utilitzen siguin segures i de qualitat i en aquest sentit existeixen per a tots els públics, instruments de suport fàcils d’utilitzar com el qüestionari per avaluar pàgines Webs sanitàries segons criteris europeus, que ajuden a discriminar si una font és fiable o no.
2. Coneixement de la malaltia
Per poder assumir la importància de la seva situació de salut i responsabilitzar-se de les seves pròpies cures, la persona ha de ser capaç d’explicar amb les seves paraules:
- Què és la insuficiència cardíaca i per què es produeix.
- Quina ha estat la causa en el seu cas.
- Quins són els símptomes que presenta o pot presentar en el curs de la seva evolució.
3. Coneixement dels fàrmacs i dels objectius del tractament farmacològic
Per poder gestionar la medicació, la persona amb IC ha de disposar d’informació relativa als fàrmacs i als objectius del tractament farmacològic, és a dir, ha de ser capaç d’explicar amb les seves paraules:
- Quins fàrmacs pren, les dosis i l'horari de consum preferent, els efectes desitjables, els efectes adversos, les interaccions amb altres fàrmacs que pren o d'ús comú i com actuar en cas d’oblit o o d’haver doblat la dosi.
- La importància de:
- No deixar de prendre mai la medicació indicada, fins i tot si s’alleugen els símptomes.
- No modificar les dosis o deixar de prendre la medicació en cas d’aparició d’altres trastorns de salut.
- Consultar sempre el metge en cas que un altre especialista hagi prescrit una medicació nova.
- Disposar d'una llista amb el nom genèric i comercial de tots els medicaments que pren, la dosi, la via d'administració i la freqüència o horari. S’ha d’actualitzar aquesta llista quan hi hagi qualsevol modificació.
- Que els beneficis inicials del tractament farmacològic amb el temps poden ser insuficients i es poden requerir modificacions en les dosi o canvis de medicació.
- Que hi ha medicaments que poden agreujar la simptomatologia de la IC i, per tant, cal evitar-los. En són un exemple els antiinflamatoris no esteroïdals, els corticoides, els antidepressius tricíclics, els antagonistes del calci i alguns antiarítmics.
4. Adopció i manteniment d’hàbits de vida saludables
- Adopció d’hàbits de vida saludables
5. Conductes de prevenció i habilitats a adquirir
5.1 Evitar l'increment de pes, 5.2 Reconèixer els signes i símptomes que poden suggerir una descompensació de la IC, 5.3 Prendre el pols i controlar la freqüència cardíaca, 5.4 Controlar regularment i amb freqüència la pressió arterial, 5.5 Controlar regularment i freqüentment el nivell de glucosa en la persona amb diabetis.
5.1 Evitar l’increment de pes.
Una manera de saber si l’organisme està retenint líquid o, d’altra banda, si la resposta als diürètics és insuficient és dur a terme un autocontrol de pes regular, com a mínim tres cops per setmana. L’excés de líquid que no s’elimina s’acumula en forma d’edema i incrementa el pes corporal total. Portar un registre regular de pes ajuda a detectar les modificacions i les oscil·lacions setmanals i a poder actuar tant en cas d’una pèrdua de líquids excessiva com insuficient. 
5.2 Reconèixer els signes i símptomes que poden suggerir una descompensació de la IC.
La persona amb IC ha d’aprendre a identificar i reconèixer precoçment els següents signes i símptomes indicatius de descompensació i consultar l’equip de salut en cas que apareguin:
- Un increment ràpid del pes corporal (més de 2-3 kg en 3 dies). És una conseqüència de la retenció excessiva de líquids.
- Un augment de la inflor de les cames i dels peus (edemes generalitzats). La persona pot detectar que li costa col·locar-se les sabates o que al final del dia els turmells estan inflats o més inflats del que és habitual.
- Un increment de la dificultat per respirar o un augment de falta d’alè (dispnea de mínim esforç o repòs). La persona pot detectar que es fatiga i li falta l’aire en fer esforços que anteriorment podia dur a terme sense problemes o, fins i tot, que li manca l’alè en repòs.
- Una disminució de la quantitat d’orina habitual o un augment de l’emissió nocturna d’orina (nictúria). La posició horitzontal afavoreix la millora de la perfusió al ronyó i augmenta la producció d’orina i, per tant, l’aparició de nictúria, que obliga la persona a aixecar-se més vegades a la nit amb ganes d’orinar.
- Alteracions del son, sensació de manca d’aire en posició horitzontal o necessitat de dormir amb més coixins (ortopnea). La persona pot detectar que necessita més coixins per descansar a la nit o que es desperta amb sensació d’ofec.
- La presència de tos persistent. La tos és una conseqüència de la retenció de líquids als pulmons. S’ha de diferenciar entre una tos seca, més habitual com a efecte secundari del tractament amb IECAS, i una tos amb flegma de coloració verdosa (que pot indicar infecció respiratòria) o de color rosat i espumosa (que pot ser una manifestació d’edema pulmonar).
- Un cansament generalitzat. La persona pot detectar que es cansa amb més freqüència i que la fatiga s’ha incrementat quan fa activitats que abans no li comportaven tant cansament.
- Mareig. La sensació de mareig és conseqüència del fet que al cervell no li arriba sang suficient. La persona pot detectar mareig amb els canvis bruscos de posició. És important recordar que el mareig no només és un signe de descompensació sinó que també pot succeir com a efecte secundari dels fàrmacs prescrits per a la IC, com els IECAS, els ARAII, els diürètics, els betablocadors, la ivabradina o els vasodilatadors.
- El tractament farmacològic en la IC. - Palpitacions. La persona pot detectar que el cor batega més ràpidament, com si li fes salts, o de manera irregular. A vegades es manifesta com una sensació estranya al pit. Les palpitacions es poden acompanyar de sensació de mareig.
- Dolor toràcic. L’aparició de dolor al pit o als braços és un símptoma greu que pot indicar un episodi d’angina de pit o infart de miocardi. Si la persona detecta aquest símptoma ha de sol·licitar immediatament ajuda mèdica.
- Inapetència i nàusees. La persona pot detectar sensació d’estar tipa, de molèsties gàstriques, digestions difícils, pèrdua de la sensació de gana i nàusees. Aquests símptomes poden ser conseqüència de congestió de líquid a l’abdomen.
5.3 Prendre el pols i controlar la freqüència cardíaca.
La persona amb IC hauria de conèixer la tècnica d’autopalpació del pols per aprendre a identificar alteracions en la regularitat i la freqüència dels batecs cardíacs, així com la seva intensitat. 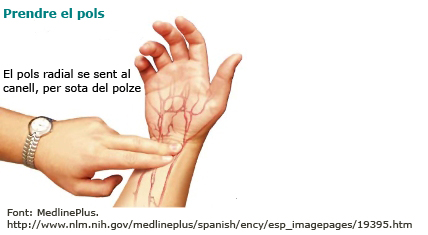
Per poder prendre el pols d’una manera accessible, la persona haurà de seguir les següents recomanacions:
- Fer-ho sempre en una situació relaxada i mai després d’haver menjat, haver fet un exercici intens o quan tingui ganes d’orinar.
- Reposar asseguts com a mínim 5 minuts abans de fer-ho, en un ambient tranquil, sense sorolls i amb una temperatura agradable.
- Mantenir una postura còmoda, recolzant l’esquena i sense creuar les cames. Deixar-ho per a més tard en cas de dolor o en situacions d’estrès.
- Evitar el consum de cafè, d’alcohol o de tabac, com a mínim entre 30 minuts i una hora abans de prendre el pols.
- Localitzar una artèria accessible, com per exemple l’artèria radial, situada a la cara anterior del canell per sota del polze.
- Aplicar dos dits, preferentment els dits índex i del mig de la mà contrària i pressionar perquè l’artèria es mantingui sobre l’ós. La pressió ha de ser suficient perquè es pugui percebre el pols però no massa forta per evitar l’oclusió i restringir el pas de sang cap a la mà.
- No fer servir el polze, ja que el seu propi batec podria confondre’s amb el pols radial.
- Fer servir un rellotge que marqui els segons.
- Mantenir la pressió durant 30 segons mentre es compten els batecs, valorant si entre un i l’altre hi ha un interval de temps similar. Passats els 30 segons, multiplicar el resultat per dos per obtenir la freqüència cardíaca total en un minut.
- Si es detecta algun tipus d’irregularitat, allargar la mesura fins a 60 segons.
- Anotar les xifres obtingudes en una llibreta de control i registrar la regularitat o irregularitat.
- Prendre el pols sempre a la mateixa hora i preferentment al matí abans de prendre la medicació antiarítmica.
- Si el cor batega molt lentament (menys de 50 batecs per minut) i la persona té sensació de mareig, consultar l’equip de salut abans de prendre l’antiarítmic.
- En cas de notar palpitacions o de tenir la sensació que el cor batega més de pressa, prendre el pols i identificar a la llibreta els signes acompanyants.
5.4 Controlar regularment i amb freqüència la pressió arterial.
Per portar un control regular de la pressió arterial (PA), a banda dels controls establerts per l’equip de salut, la persona hauria de poder fer controls més regulars (com a mínim setmanals), especialment si pren medicació per baixar la pressió arterial. Aquests controls es poden fer a les farmàcies o bé es pot disposar d’un aparell electrònic automàtic per fer l’automesura al braç o al canell allà on es vulgui.
Si aquest és el cas, la persona hauria de conèixer quin és el procediment i les recomanacions per obtenir una mesura correcta.
Per dur a terme de manera correcta la mesura de la pressió arterial (PA) s’han de seguir les següents recomanacions de la Societat Espanyola d’Hipertensió.
- Prendre la PA sempre abans de prendre la medicació.
- Prendre la PA en el braç que aporti les xifres de pressió més altes. Aquest es considera el braç de control. Per identificar-lo, inicialment s’ha de mesurar la PA en els dos braços i escollir la més alta.
- Fer-ho sempre en una situació relaxada i mai després d’haver menjat, haver fet un exercici intens o amb ganes d’orinar.
- Reposar assegut com a mínim 5 minuts abans de fer-ho, en un ambient tranquil, sense sorolls i amb una temperatura agradable.
- Mantenir una postura còmoda, recolzant l’esquena i sense creuar les cames.
- Evitar mesurar la pressió en cas de dolor o en situacions d’estrès.
- Evitar el consum de cafè, d’alcohol o de tabac, com a mínim una hora abans de prendre la PA.
- Retirar la roba del braç en el qual es farà la mesura. Evitar que la roba sigui massa ajustada o exerceixi un efecte de torniquet sobre el braç.
- Col·locar el braçal 2-3 cm per sobre de la flexura del colze i col·locar el braç en extensió, recolzat sobre una taula a l’alçada del cor.
- Seleccionar un maneguí d’una mida adequada al braç, en què la banda pneumàtica cobreixi el 80 % del perímetre del braç i tingui una longitud que cobreixi dues terceres parts del braç. Un maneguí massa gran donarà xifres més baixes de les reals i un maneguí massa petit donarà xifres més altes.
- Seguir les instruccions del fabricant de l’equip o les explicacions que hagi donat l’equip de salut.
- Evitar moure el braç mentre es fa la mesura.
- Anotar les xifres obtingudes corresponents a la pressió arterial sistòlica o màxima (PAS), a la pressió arterial diastòlica o mínima (PAD) i a la freqüència cardíaca (FC) en una llibreta de control. Registrar l'hora exacta de l'autocontrol i l'hora de la presa de l’antihipertensiu, el diürètic o el vasodilatador.
- En cas de pols irregular, s’han de repetir les lectures, de 3 a 5 vegades, amb un interval de com a mínim 2 minuts entre dues lectures.
- Comprovar l’exactitud de l’equip de mesura domiciliari comparant-lo amb el de la consulta de l’equip de salut i seguir les recomanacions del fabricant per al seu manteniment regular.

Pots descarregar-te aquesta infografia aquí.
5.5 Controlar regularment i freqüentment el nivell de glucosa en la persona amb diabetis.
- L’autocontrol i l’autoanàlisi en la diabetis
6. Saber que existeixen associacions de malalts amb IC i grups d’ajuda que poden assessorar i compartir amb la persona dubtes i experiències
En aquest sentit es recomana:
- Unitats monogràfiques: Als hospitals existeixen unitats i professionals amb equips multidisciplinaris (infermeres, metges, dietistes, fisioterapeutes, treballadors socials) centrats exclusivament en el tractament i la cura de la persona amb IC. La seva especialització pretén oferir una atenció continuada i integral de la persona amb IC i la seva família. A les unitats d’insuficiència cardíaca es duen a terme programes de formació en autocura. Com a exemple d’aquests programes, destaca el programa pacient expert (PPE), desenvolupat a Catalunya a les institucions de l'Institut Català de la Salut (ICS), en què una persona amb IC amb bona adhesió al tractament i capaç de responsabilitzar-se activament en la seva autocura actua com a educador d’altres persones amb IC. En aquest programa, el professional sanitari fa d’observador i només intervé en cas necessari. L’experiència és positiva, ja que la persona amb IC te el reflex d’una altra que ha experimentat en primera persona els mateixos signes i símptomes, i és capaç d’autocuidar-se.
- Associacions de malalts i grups d’ajuda: Entramats socials a qui la persona amb IC es pot adreçar com a font de suport. La seva ajuda se centra a resoldre les necessitats, els dubtes i a compartir experiències d’un col·lectiu de persones afectades per un mateix trastorn de salut.
- Corsnous. Associació de Trasplantats Cardíacs i Pacients amb Insuficiència Cardíaca.
- Tacec.net. Trasplantats Associats del Cor a Catalunya.
- Fundació Espanyola del Cor.
- Gestió dels certificats del grau de discapacitat. Les persones amb una malaltia crònica que presenten un grau variable de dificultat per dur a terme les activitats de la vida quotidiana poden sol·licitar un certificat del grau de discapacitat, que a Espanya concedeix el departament de serveis socials de cada comunitat autònoma. És un document que expressa en percentatges el grau de limitació o de disminució que té cada persona per desenvolupar qualsevol activitat de la vida quotidiana. A partir d’un grau de disminució igual o superior a un 33 %, l’administració posa a disposició de la persona un conjunt de recursos dirigits a millorar la seva qualitat de vida. Com a exemple de recursos, hi ha les deduccions en la declaració de renda, els beneficis per a les empreses que contractin persones amb un certificat de disminució o les ajudes per a l’adquisició d’habitatges de protecció oficial. Per a més informació o gestió del certificat de disminució, cal dirigir-se al departament de serveis socials de l’ajuntament corresponent al lloc de residència.
Insuficiència cardíaca en les etapes del cicle vitalpP@)
1. IC en nounats i lactants, 2. IC en la infància i l'adolescència, 3. IC en l'adult, 4. IC en la vellesa.
1. Insuficiència cardíaca en nounats i lactants.
L’aparició d’IC en nounats i lactants generalment es produeix durant els tres primers mesos de vida. Les causes més habituals són l’existència d’un trastorn congènit, és a dir, la presència d’una cardiopatia en néixer (creixement inadequat de les càmeres cardíaques, comunicacions entre aurícules i ventricles o entre les bandes esquerres i dretes del cor, trastorns adquirits del miocardi per infeccions o medicaments i arítmies cardíaques). Tanmateix, el seu diagnòstic és difícil, ja que les manifestacions clíniques es poden confondre amb determinats quadres respiratoris. Durant el primer any de vida, la IC es pot manifestar en el lactant com a una dificultat per ingerir aliments, amb un creixement i un desenvolupament no adequats, amb respiració augmentada i profunda, sudoració important, irritabilitat i infeccions pulmonars de repetició. Són freqüents els signes de dificultat respiratòria amb aleteig del nas, la utilització dels músculs de les costelles i la coloració blavosa de la pell. En els nadons, l’edema es localitza amb major preferència a la cara i al dors de la mà que a la resta del cos i és difícil observar la dilatació de les venes del coll ja que a aquesta edat el coll és curt.
2. Insuficiència cardíaca en la infància i l’adolescència.
En nens escolars i adolescents les principals causes d’IC són la descompensació de cardiopaties ja existents, arítmies, infeccions (febre reumàtica, miocarditis, pericarditis), malalties inflamatòries generals (malalties del col·lagen, malaltia de Kawasaki) i la disfunció del múscul cardíac, generalment com a complicació posterior a la cirurgia. En aquesta etapa, els signes i símptomes són similars als de l’adult, amb un paper destacat de la dispnea d’esforç, l’ortopnea, la dispnea paroxística nocturna, la intolerància a l’exercici i els edemes amb hepatomegàlia.
Pautes per afrontar els problemes de salut crònics en la infància
Pautes per afrontar els problemes de salut crònics en l’adolescència
Consells de salut en la infància
Consells de salut en l’adolescència
3. Insuficiència cardíaca en l’adult.
Les causes d’IC en l’adult poden ser variades, malgrat que en la majoria de casos es manifesta com una IC aguda amb disfunció del ventricle esquerre posterior, amb un quadre de cardiopatia isquèmica o amb hipertensió arterial. Tanmateix, també es pot donar el cas de persones amb IC crònica per miocardiopatia que presentin major limitació a l’activitat que durant l’etapa adolescent i en què es plantegi en aquest moment la possibilitat d’un trasplantament.
Consells de salut en l’adultesa
4. Insuficiència cardíaca en la vellesa.
Aquesta és l'etapa del cicle vital en què la IC té una major incidència. Generalment està causada per la hipertensió o per factors de risc cardiovascular. Són habituals en aquests casos les descompensacions produïdes per infeccions respiratòries o per inadequació del tractament farmacològic habitual. A més, els canvis en el nivell d’autocura i autonomia poden dificultar el seguiment i control de la situació de salut.
Consells de salut en la vellesa
Situacions de vida relacionadespP@)
1. Insuficiència cardíaca en l'embaràs, 2. Insuficiència cardíaca i viatges, 3. Insuficiència cardíaca i sexualitat.
1. Insuficiència cardíaca en l’embaràs
L’embaràs implica una càrrega sobreafegida per al cor que pot agreujar la simptomatologia d’una IC establerta. Amb l’embaràs, el volum de sang s’incrementa i la llum dels vasos s’eixampla. A més, per causes hormonals, es produeix més retenció de líquids. Aquests mecanismes es deuen a un augment de les necessitats metabòliques i d’oxigen produït per la presència del fetus. En la dona amb IC la planificació de l’embaràs s’hauria de fer conjuntament amb el cardiòleg, després d’haver valorat els riscos potencials. A més, la majoria dels fàrmacs indicats en el tractament de la IC estan contraindicats en l’embaràs.
L’embaràs per si sol no dóna origen a IC, excepte en els casos en què se superposa a altres situacions que també impliquen un increment de les necessitats cardiovasculars.
Tanmateix, hi ha dones que durant l’últim trimestre de l’embaràs i fins a cinc o sis mesos després del part desenvolupen una insuficiència cardíaca de causa no coneguda, amb dilatació del cor, augment de la seva mida (cardiomegàlia) i amb presència de signes i símptomes d’insuficiència cardíaca. A aquest quadre se’l denomina miocardiopatia puerperal o miocardiopatia peripartum i, malgrat que es tracta d’un trastorn molt infreqüent, s’associa amb més freqüència a dones que han tingut més d’un part (multípares), dones de raça negra i a partir dels 30 anys. El pronòstic es relaciona amb la normalització o no de la mesura del cor després del part. En qualsevol cas, si la dona ha desenvolupat la miocardiopatia, es desaconsellen futurs embarassos.
Consells de salut en l’embaràs
Consells de salut en el part
2. Insuficiència cardíaca i viatges
Qualsevol esforç físic intens i perllongat, com l’enrenou d’un viatge, pot precipitar una descompensació de la IC. És important planificar el viatge amb antelació, sense que suposi un estrès físic i psíquic sobreafegit. Cal disposar de tota la medicació en quantitat suficient i seguir una sèrie de recomanacions a l’hora de viatjar.
Cal tenir en compte que viatjar a països o zones amb alçades superiors a 1500 metres sobre el nivell del mar o a zones amb climes humits i tropicals també pot precipitar canvis en els signes i símptomes d’una
IC estabilitzada.
Els viatges en avió, pel fet de ser més curts, sempre són preferibles als viatges llargs en altres mitjans de transport.
En cas d’una IC en estadis molt avançats la limitació a l’activitat física pot dificultar el plantejament d’un viatge.
Viatjar saludablement
3. Insuficiència cardíaca i sexualitat
El manteniment de l’activitat sexual és una preocupació freqüent en la persona amb IC. La por a un episodi d’isquèmia, als efectes d’una medicació com els betablocadors o els trastorns en l’estat d’ànim poden dificultar el manteniment de relacions sexuals satisfactòries.
La persona ha de saber que pot mantenir una activitat sexual regular sense incidències, sempre que sigui capaç de mantenir una activitat física regular i moderada sense l’aparició de simptomatologia cardiovascular, com ara ofec, palpitacions o dolor toràcic. És infreqüent l’aparició d’aquests símptomes durant les relacions sexuals si no apareixen mentre es practica esport. Tanmateix, en persones amb IC evolucionada (classificació funcional de la NYHA III-IV), una activitat sexual intensa pot precipitar símptomes de descompensació. És recomanable comunicar a l'equip de salut aquestes preocupacions i qualsevol disfunció que es presenti.
Problemes de salut relacionatspP@)
Els principals problemes de salut o complicacions potencials associades a la Insuficiència cardíaca (IC) tenen relació amb la progressió o la descompensació de la pròpia malaltia o amb el tractament farmacològic.
- Problemes de salut relacionats amb la malaltia
- Problemes de salut relacionats amb el tractament farmacològic
- Situacions que poden desencadenar una descompensació de la IC
1. Problemes de salut relacionats amb la malaltia
1.1 Edema agut de pulmó
És l’acumulació de líquid al pulmó com a conseqüència de la incapacitat del ventricle esquerre de bombar a un ritme adequat la sang que rep, cosa que fa que la sang s’estanqui als pulmons i dificulti l’intercanvi d'oxigen i de diòxid de carboni. Es manifesta amb signes i símptomes d’ofec, dificultat per dormir en posició horitzontal, pressió alta, taquicàrdia, edemes i tos amb escuma rosada. L’edema agut de pulmó és una de les principals causes d’ingrés hospitalari per descompensació de la IC. Durant l’ingrés habitualment s’administren dosi altes de diürètics per ajudar a eliminar el líquid retingut, vasodilatadors i ajuda externa per respirar millor durant unes hores, amb una mascareta connectada a un aparell de ventilació que suplirà part de l’esforç que la persona hauria de fer per respirar (VMNI: ventilació mecànica no invasiva).
1.2 Xoc cardiogènic
És la forma aguda més greu de fallada del cor. Es tracta d’una situació en què els teixits de l’organisme no reben la sang amb els nutrients i l’oxigen necessaris per poder dur a terme les seves funcions com a conseqüència de la incapacitat de bombeig del cor. Aquest dèficit d’oxigen altera el metabolisme normal de l’organisme i indueix a fracàs en altres òrgans del cos. La persona presenta taquicàrdia amb pressió arterial molt baixa, pell freda, humida i pàl·lida, poca producció d’orina i té sensació de gravetat (sensació que alguna cosa no va bé, semblant a la de mort imminent) . Es tracta d’una situació greu que requereix ingrés hospitalari i vigilància intensiva.
1.3 Emergència hipertensiva
És l’elevació brusca de les xifres de pressió arterial, que en la persona amb IC generalment s’acompanya de signes de congestió pulmonar. Si no es corregeix, la tensió alta pot acabar afectant a òrgans vitals com el cervell, el ronyó o el cor, o la vista, i posar en perill la vida de la persona. Requereix control i tractament intensiu de la pressió arterial per normalitzar-la i evitar les lesions associades.
1.4 Arítmies greus
És l’alteració de la freqüència i/o la regularitat del ritme cardíac causada per una fallada del sistema de conducció elèctrica del cor com a conseqüència de l’evolució de la malaltia. Les arítmies més habituals són les irregulars i ràpides, com la fibril·lació auricular, i altres més greus, com les taquicàrdies ventriculars i la fibril·lació ventricular amb mort sobtada. És important que la persona aprengui a prendre’s el pols i sigui capaç d’identificar si és ràpid o lent, i regular o irregular, així com d’associar les arítmies a altres manifestacions com palpitacions o mareig. En el cas de la fibril·lació auricular el metge inicialment intentarà descartar una causa que no tingui a veure amb el cor, com una alteració dels electròlits sanguinis, un augment de secreció de la hormona tiroïdal (hipertiroïdisme), infeccions o isquèmia del miocardi. Si es descarten aquestes causes, es valorarà la necessitat d’afegir fàrmacs antiarítmics al tractament habitual per tal que la freqüència cardíaca torni a tenir un ritme regular, o per alentir-la i evitar que repercuteixi en el funcionament dels òrgans. Si malgrat les mesures la persona pateix episodis freqüents d’arítmies greus, caldrà avaluar la possibilitat d’implantar un dispositiu elèctric subcutani.
2. Problemes de salut relacionats amb el tractament farmacològic
2.1 Hipotensió ortostàtica
És una de les complicacions principals associada als fàrmacs, especialment diürètics, IECAS, ARA II i vasodilatadors. La hipotensió ortostàtica generalment es presenta en forma de mareig, sensació de calor amb sudoració i visió borrosa. En alguns casos, el descens de la pressió arterial disminueix l'arribada de sang al cervell i pot provocar la pèrdua momentània de consciència en forma de síncope. En cas que aparegui, és molt important identificar si aquesta sensació de mareig es repeteix a hores similars i si coincideix amb la presa d’algun fàrmac antihipertensiu, diürètic o vasodilatador, i cal consultar el metge per ajustar les dosis de fàrmac o modificar l’horari.
En el moment d’aparició de la sensació de mareig es recomana:
- Estirar-se al llit o a terra, amb els peus elevats per damunt de l’alçada del cor, amb l’ajuda d’un coixí o de qualsevol altre objecte que faci el fet, per afavorir el retorn de sang cap al cor i al cervell.
- Si no és possible estirar-se, seure inclinat cap endavant fins que el cap quedi entre les cames.
- Quan hagi millorat la sensació de mareig, canviar de posició molt lentament mentre s’inspira profundament, passant d’estar ajagut a estar assegut i, finalment, posar-se dret.
2.2 Deshidratació
És una complicació freqüent associada al consum de diürètics. Es manifesta també com a mareig per pressió arterial baixa, però generalment s’acompanya de sensació de set, llengua seca i pell seca. En cas que aparegui, cal consultar el metge per ajustar les dosis de fàrmac.
2.3 Arítmies
És l’alteració de la freqüència i/o la regularitat del ritme cardíac, en aquest cas provocada per l’efecte dels fàrmacs. La digoxina, els betablocadors i la ivabradina provoquen que el cor bategui més lentament i doni lloc a arítmies lentes. Moltes vegades aquestes arítmies es manifesten en forma de síncope i la persona es mareja per pressió baixa a conseqüència de l’arítmia. La persona ha d'aprendre a identificar quina és la freqüència cardíaca a partir de la presa del pols arterial.
2.4 Intoxicació
La digoxina és un fàrmac que presenta nivells terapèutics estrets. Si el nivell de digoxina a la sang és excessiu, pot esdevenir tòxica, motiu pel qual és fonamental establir controls analítics segons indiqui el metge responsable. Si el fàrmac s’acumula a la sang pot ser a causa d’un excés en la dosi (per exemple, no s’ha mantingut el descans recomanat) o per problemes del fetge o dels ronyons que dificulten el metabolisme i l’eliminació del fàrmac a través de l’orina. En cas d’intoxicació per digoxina, la persona presentarà trastorns visuals, com ara visió doble o borrosa, acolorida de verd o d’anells de llum; alteracions gàstriques, com nàusees, vòmits, diarrees o dolor abdominal; alteracions del ritme cardíac, i alteracions neurològiques, com mal de cap, son excessiva o insomni i feblesa muscular. En cada cas, el metge responsable avaluarà la necessitat d’ajustar les dosis o col·locar un dispositiu elèctric implantable. La persona que pren digoxina ha de saber prendre’s el pols i aprendre a identificar la regularitat i la freqüència dels batecs del cor, així com conèixer quines són les manifestacions d'intoxicació digitàlica, ja que d’aquesta forma serà capaç d’identificar precoçment els signes i símptomes que l’acompanyen per poder comunicar-ho i cercar ajuda per resoldre-ho.
3. Situacions que poden desencadenar una descompensació de la IC
Factors i conductes de protecciópP@)
Les persones amb factors de risc de patir una IC poden adoptar i mantenir un seguit de conductes de protecció que les ajudin a prevenir-ne i retardar-ne l’aparició, mentre que aquelles que ja la pateixen poden prevenir i retardar l’aparició i l’evolució de complicacions mitjançant l’adopció i el manteniment d’un seguit de:
1. Factors i conductes de protecció associats a la malaltia i 2. Factors i conductes de protecció associats amb el control de la situació de salut.
1. Factors i conductes de protecció associats a la malaltia
Cal diferenciar entre els factors per prevenir la IC i les conductes per evitar els principals problemes de salut associats a la malaltia.
1.1 Conductes de protecció de la IC
Tot i que la cardiopatia isquèmica o lesió coronària és la principal causa de la IC, per prevenir el seu desenvolupament en persones de risc és molt important la promoció de certs hàbits saludables.
- Evitar el tabaquisme.
- Prendre una dieta cardiosaludable que inclogui verdures i fruites, cereals, patates, llegums, carns magres, peix, ous i greixos insaturats com l’oli d’oliva.
- Mantenir una activitat física regular.
- Reduir el consum d’alcohol i begudes excitants.
- Evitar les situacions d’estrès.
1.2 Conductes de protecció relacionades amb els principals problemes de salut associats a la malaltia
Un cop instaurada la IC, per prevenir l’aparició de complicacions associades a la malaltia i al tractament, és recomanable que la persona adopti les mesures següents com a factors de protecció:
- Controlar l’aportació de líquids, sense sobrepassar 1,5-2 l/dia.
- Controlar l’aportació de sodi, sense sobrepassar els 2-3 g/dia.
- Identificar els signes i els símptomes de sobrecàrrega de líquids, com l’ofec, l’ortopnea, l’increment dels edemes, la tos o esput amb escuma rosada, etc.
- Aprendre la tècnica de palpació del pols i posar-la en pràctica especialment en cas de palpitacions, arítmies o mareig. Aprendre a identificar modificacions en la regularitat i la freqüència cardíaques (pols ràpid, superior a 100 batecs per minut, o pols lent, per sota de 60 batecs per minut).
- Prendre’s la pressió arterial de manera regular. Establir controls freqüents especialment davant la incorporació d’un nou fàrmac antihipertensiu o en cas d’episodis freqüents de mareig.
- Conèixer el tractament farmacològic i els principals efectes secundaris que poden derivar-se de la seva administració.
2. Factors i conductes de protecció associats amb el control de la situació de salut
La persona amb IC, per dur un control correcte de la situació de salut i ser independent en l’autocontrol de la malaltia, hauria de:
- Responsabilitzar-se i participar activament en el control de la malaltia.
El coneixement de la malaltia i del tractament que la persona segueix és fonamental per identificar a temps qualsevol nou signe o situació que pugui suggerir una descompensació i poder comunicar-ho a l’equip de salut. L’adhesió i el compliment del tractament farmacològic és un dels principals factors de protecció per prevenir descompensacions relacionades amb el tractament. - Adoptar hàbits de vida saludables.
Per al control de la situació de salut és molt important adoptar hàbits de vida saludables. És recomanable que la persona adopti les mesures següents:
- Abandonar l’hàbit tabàquic.
- Mantenir una dieta equilibrada i variada que inclogui aliments amb fibra (fruites, verdures, cereals integrals i llegums), carns magres, peix, ous i oli d’oliva.
- Controlar l’aportació de líquids, sense sobrepassar 1,5-2 l /dia.
- Controlar l’aportació de sodi, sense sobrepassar els 2-3 g/ dia.
- Incrementar l’aportació de potassi consumint aliments com nous, plàtans, bledes, carabasses, pastanagues, patates i alvocats, entre d'altres.
- Prevenir el sobrepès i l’obesitat fent una dieta equilibrada i reduint el consum de greixos saturats i colesterol.
- Evitar el consum d’alcohol.
- Evitar el consum de substàncies estimulants com el cafè, el te o les coles.
- Incloure en la vida diària un programa d’activitat física moderada i regular dins les possibilitats individuals. Caminar és el millor exercici.
- Controlar l’estrès i evitar les situacions emocionals extremes.
- Vacunar-se contra la grip i el pneumococ.
- Evitar canvis bruscos de temperatura.
- Establir conductes de prevenció i habilitats.
És recomanable establir les conductes de prevenció i habilitats següents:- Aprendre a reconèixer els signes i símptomes que poden suggerir una descompensació, com la dispnea davant de petits esforços o en repòs, la tos, l’increment dels edemes, l’ortopnea, un cansament superior a l’habitual, etc.).
- Controlar regularment el pols i la freqüència cardíaca. Aprendre la tècnica per prendre’s el pols.
- Establir controls regulars de pressió arterial.
- En la persona amb diabetis, mantenir un bon control del nivell de glicèmia seguint el tractament prescrit.
- En la persona amb hiperlipèmia, mantenir un bon control del nivell de colesterol a la sang adoptant una dieta baixa en greixos saturats i colesterol, i rica en fibra i estanols vegetals, així com mantenir el tractament farmacològic hipolipemiant prescrit, si escau.
- Evitar l’automedicació amb fàrmacs com AINES, comprimits efervescents, corticoides, antidepressius tricíclics o antagonistes del calci.
- Fonts d’informació acreditades i rigoroses
Qualsevol dubte o inquietud ha de ser resolta. Per fer-ho, la persona disposa de recursos d’informació al seu abast que poden ajudar a resoldre les qüestions que li sorgeixin i a aprofundir en el coneixement de la situació de salut. És d’especial importància que les fonts d’informació d’Internet que es consultin siguin segures i de qualitat. En aquest sentit, hi ha instruments de suport fàcils d’utilitzar per a tots els públics, com el qüestionari per avaluar pàgines web sanitàries segons criteris europeus, que ajuden a discriminar si una font és fiable o no.
Tanmateix, qualsevol dubte o modificació en els hàbits de vida hauria de ser consultada i contrastada amb l’equip de salut habitual.
- Controlar i evitar els factors i conductes de risc que es relacionen amb el trastorn de salut.
- Identificar la xarxa de recursos personals, familiars i socialsque cada persona pugui necessitar i utilitzar-la.
Factors i conductes de riscpP@)
- Factors de risc d'IC.
- Factors i conductes de risc relacionats amb la descompensació de la IC crònica.
1. Factors de risc d’IC
S’han identificat una sèrie de factors de risc (modificables i no modificables) associats que incrementen la probabilitat que es desenvolupi la IC, entre els quals hi ha:
- Factors no modificables:
- Edat superior a 70 anys.
- Predisposició genètica: antecedents familiars, valvulopaties congènites (problemes de les vàlvules cardíaques existents des del naixement).
- Factors modificables i controlables (factors en què la persona pot incidir i reduir el risc que representen, ja sigui suprimint-los o controlant-los):
- Consum de tabac.
- Hipertensió arterial.
- Diabetis mellitus.
- Dislipèmia.
- Obesitat.
- Consum excessiu d’alcohol.
- Estrès.
- Altres: Cardiopatia isquèmica, hipertròfia ventricular esquerra, arítmies, exposició a agents cardiotòxics, malalties reumàtiques, infeccions bacterianes o virals, anèmia i hipertiroïdisme.
2. Factors i conductes de risc relacionats amb la descompensació de la IC crònica
Un cop diagnosticada la IC, hi ha factors precipitants que poden provocar la descompensació d’una IC crònica. Els principals es relacionen amb un control i un seguiment inadequats de les pautes terapèutiques recomanades (tant farmacològiques com d’hàbits de vida), amb la presència o intercurrència d’altres trastorns de salut o amb el propi curs evolutiu de la malaltia.
2.1 Seguiment inadequat de les pautes terapèutiques higienicodietètiques recomanades com:
- Ingesta excessiva de sal (més de 2-3 g/dia de sodi).
- Ingesta excessiva de líquids (més de 1,5-2 l/dia)
- Hipertensió arterial no controlada (superior a 140/90mmHg, o a 130/80mmHg en persones amb diabetis).
- Excessos físics i emocionals.
- Consum de substàncies tòxiques legals (alcohol, tabac) i il·legals (cocaïna).
Es recomana l’adopció d’hàbits de vida saludables relacionats amb la dieta, com el manteniment d’un pes saludable, la reducció del consum de sal, o amb l’exercici i l’activitat física.
2.2 Factors relacionats amb el tractament farmacològic:
- Tractament insuficient, incompliment del tractament (no es respecta estrictament la posologia) o manca d’adhesió al tractament (no es pren mai).
- Ingesta de determinats fàrmacs com: antiinflamatoris no esteroïdals (AINES), comprimits efervescents, corticoides, antiarítmics, antidepressius tricíclics i determinats fàrmacs per reduir la pressió, com els antagonistes del calci.
- Intoxicació per digital, és a dir, l'aparició de signes i símptomes adversos derivats d'una quantitat excessiva de digital a la sang. La digoxina és un fàrmac antiarítmic que requereix un control acurat i un descans setmanal en la presa per evitar que s’acumuli a la sang, ja que té un marge terapèutic molt estret i pot esdevenir tòxic. Que el fàrmac s’acumuli a la sang pot ser a causa d’un excés en la dosi (per exemple, no s’ha mantingut el descans recomanat) o per trastorns hepàtics i/o renals que dificultin el metabolisme i l’eliminació del fàrmac a través de l’orina.
En cas d’intoxicació per digoxina la persona presentarà:
- Trastorns visuals, com visió doble o borrosa, acolorida de verd o amb anells de llum.
- Alteracions gàstriques, com nàusees, vòmits, diarrees o dolor abdominal.
- Alteracions del ritme cardíac.
- Alteracions neurològiques, com mal de cap, son excessiva o insomni i feblesa muscular.
Per prevenir-ho és important:- Seguir estrictament les recomanacions prescrites quant a l’administració i al descans.
- Prendre’s el pols diàriament per detectar si el cor batega molt lentament.
- Saber identificar els signes i els símptomes que poden suggerir intoxicació.
- Sotmetre’s als controls analítics regulars de digoxina a la sang recomanats per l’equip de salut.
2.3 Presència o desenvolupament d’altres trastorns de salut.
Altres trastorns que poden influir en una descompensació de la IC crònica són:
- Malalties intercurrents, com ara infeccions, sobretot respiratòries.
- Episodis d’isquèmia cardíaca (infart agut de miocardi o angina de pit).
- Arítmies: fibril·lació auricular ràpida o bradicàrdia severa (alentiment del cor), acompanyada o no de bloqueig.
- Insuficiència renal.
- Crisis hipertensives.
- Anèmia.
- Trastorns del funcionament de la tiroides.
- Embolisme pulmonar.
- Exacerbació de malalties pulmonars cròniques.
- Intervencions quirúrgiques.
- Accidents vasculars cerebrals.
Repercussions personals, familiars i socials P@)
Qualsevol trastorn de salut crònic implica modificacions en la vida personal, familiar i social que cal identificar i gestionar adequadament. La limitació en l’activitat física influeix en la dinàmica personal, laboral, familiar, en l’establiment de les relacions socials i en la manera de divertir-se. A més, aquesta reducció en l’energia necessària per afrontar el dia o els quadres de descompensació que poden requerir ingrés hospitalari poden tenir conseqüències sobre l’estat d’ànim i la percepció de la pròpia salut. Les respostes i estratègies que cada persona adopti (recursos d’ajuda personal, possibilitat de treballar des de casa, grups de suport, activitats de lleure que no impliquin esforç físic...) seran fonamentals per minimitzar les repercussions de la IC sobre la vida de la persona i les persones que l’envolten.
És important seguir les recomanacions en el control de la situació de salut, tant per a la millora de la qualitat de vida de la persona afectada com de l’entorn familiar.
Informació general
Descripció pP@)
La funció principal del cor és bombar la sang a la resta dels òrgans del cos per proporcionar-los l’oxigen i els nutrients necessaris per dur a terme les seves funcions. Tant en condicions de repòs com en condicions d’activitat intensa, en què es necessita que bombi més sang per adaptar-se a un increment de les demandes, el cor ha de respondre sense dificultats. La insuficiència cardíaca (IC) és una situació en què, al cor, li costa bombar la sang que rep a un ritme adequat i, en conseqüència, és incapaç de satisfer totalment les necessitats d’oxigen i nutrients dels teixits de l’organisme. Inicialment, això passa quan ha d’enfrontar esdeveniments que li comporten una sobrecàrrega de treball (activitat física, pujar escales, infeccions) i, posteriorment, també en repòs.
Quan el cos detecta que el cor no bomba la quantitat de sang suficient d’acord amb les seves necessitats, allibera un conjunt de substàncies (hormones, mediadors químics) per compensar aquesta incapacitat.
Conjuntament, es posen en marxa mecanismes de compensació com:
- Augmentar el nombre de batecs per minut (el cor batega més ràpid).
- Estrènyer el diàmetre de les artèries per redistribuir la sang cap als òrgans importants.
- Estrènyer el diàmetre de les venes per incrementar el retorn de la sang cap al cor.
- Retenir líquid per part dels ronyons.
- Estirar més les fibres musculars del miocardi.
- Incrementar el nombre de cèl·lules musculars cardíaques perquè el cor pugui bategar amb més força.
Tanmateix, aquests mecanismes de compensació tenen limitacions i arriba un moment en què no aconsegueixen millorar el treball total que ha d’exercir el cor. Tot això dóna lloc a l’aparició progressiva d’uns determinats signes i símptomes característics de la IC.
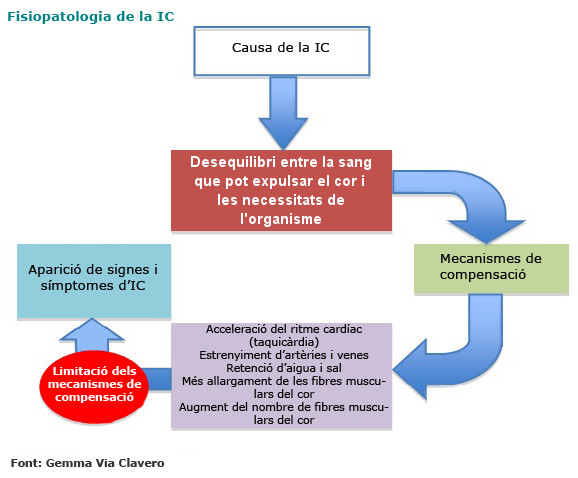
La Societat Europea de Cardiologia defineix la insuficiència cardíaca com a una síndrome, és a dir, un conjunt de signes i símptomes, d’una banda, derivats de la congestió i la retenció de líquids i, de l’altra, derivats de l’arribada insuficient de sang i nutrients als òrgans i teixits, acompanyats d’una alteració estructural o funcional del cor en situació de repòs.
En síntesi, la insuficiència cardíaca és el conjunt de manifestacions que es desenvolupen en un escenari en què el cor és incapaç, en major o menor mesura, d’executar el seu treball de manera proporcional a les necessitats de l’organisme.
Història pP@)
La història de la IC forma part de la història de la cardiologia, dels coneixements relacionats amb l’anatomia, la fisiologia i les funcions del cor, les diferents patologies i tractaments i, finalment, els mètodes complementaris de diagnòstic que han permès conèixer el funcionament del cor i ajudar al diagnòstic precoç dels trastorns cardíacs.
Ja els egipcis van descriure un tipus de malaltia que es caracteritzava per la “producció de líquid on el cor sura, s’enfonsa i es desplaça”, referència que recorda al diagnòstic de la IC. A l’antiga Grècia, la filosofia i el pensament influencien la interpretació que es fa sobre l’estructura i les funcions del cor com a òrgan central del cos i de l’ànima, i com a centre escalfador de la sang. El metge grec que més va aportar a la història de la cardiologia va ser Galè de Pèrgam (130 dC), amb la descripció de les diferències estructurals entre artèries i venes, la demostració que per les artèries circulava sang i no aire (pneuma), com fins al moment s’afirmava, i una descripció inicial de les vàlvules del cor. No obstant això, Galè mantenia la tesi que l’envà entre els ventricles era porós i la sang circulava lliurement entre les cavitats cardíaques. No serà fins al segle XVI que es comença a estudiar de manera més concreta la funció cardíaca i el sistema circulatori, amb figures com Andreas Vesal, anatomista flamenc del segle XVI, i Marcello Malpighi, anatomista i biòleg italià del segle XVII. A mitjans del segle XVI, l’any 1553, el teòleg i científic espanyol Miquel Servet planteja per primera vegada l’existència d’una circulació menor i s’estableix una primera teoria sobre la circulació major per part del metge, filòsof i botànic italià Andrea Cesalpino.
Gràcies a l’aportació d’aquests i d’altres científics, s’aclareix la divisió del cor en cavitats dretes i esquerres, separades per un envà impermeable, i la presència de vàlvules cardíaques unidireccionals que impedeixen que la sang retorni cap a la vena cava o els pulmons. Gairebé setanta anys després, el metge anglès William Harvey serà qui finalment unificarà les dues xarxes circulatòries en el cor, definit com a òrgan motor d’impulsió de la sang. Va plasmar els seus descobriments en el seu llibre Exercitatio anatomica de motu cordis et sanguinis in animalibus, és a dir, “Del moviment del cor i la sang dels animals” (1628) i, fins a dia d’avui, és considerat com el pare de la circulació.
Durant els segles XVII i XVIII, i amb els coneixements anatòmics i fisiològics més assentats, s’incrementa la producció de textos sobre patologia cardíaca. El francès Jean-Nicolas Corvisart, metge personal de l’emperador Napoleó Bonaparte, descriu la diferència entre la hipertrofia (engrandiment de la paret dels ventricles pel creixement de les fibres musculars) i la dilatació del cor (augment del múscul cardíac, que s’ha estirat i deformat, i que no és capaç de recuperar la forma original). L’any 1749 el metge francès Jean-Baptiste Sénac publica el Tractat sobre l’estructura del cor, el seu funcionament i les seves malalties, que es va utilitzar com a llibre de referència fins al segle XIX i en el qual es descriu per primer cop el conjunt de manifestacions clíniques de la insuficiència cardíaca congestiva. Entre finals del segle XIX i principis del XX destaquen personatges com el metge francès Pierre Charles Potain, que va descriure el ritme de galop (ritme cardíac amb una cadència especial que recorda el galop d'un cavall) o el tercer soroll cardíac, signe que entre d’altres caracteritza la IC. Durant el segle XX s’incrementa l’interès per la classificació i el diagnòstic de la IC, amb teories com la classificació de la IC en anterògrada i retrògrada l’any 1902 per part del cardiòleg escocès Sir James Mackenzie (teoria que ja havia estat exposada pel cardiòleg anglès James Hope l’any 1832). Cal destacar la descripció que l’any 1933 exposa el cardiòleg britànic Thomas Lewis al seu text Malalties del cor, sobre el problema que implica per a la pràctica cardiològica el diagnòstic i la valoració de la IC. Diu textualment:
“És impossible realitzar un estudi complet de la bibliografia relativa a les malalties del cor sense adonar-se que el veritable problema rau en què el cor és incapaç en major o menor mesura d’executar el seu treball [...] El centre de la pràctica cardiològica és reconèixer els primers símptomes de la IC i diferenciar entre els seus graus.[...] El metge ha de plantejar-se dues preguntes fonamentals. Primera: és el cor capaç de dur a terme el seu treball en condicions de repòs? Segona: quina és la reserva funcional del cor? En gairebé tots els casos aquestes dues preguntes es poden respondre mitjançant els recursos senzills de l’interrogatori clínic i l’exploració física.” (Font: Braunwald, E).
Ja immersos en ple segle XX i en relació amb el tractament quirúrgic, la possibilitat d’intervenir el cor aïllat de la circulació sanguínia a partir del 1952, amb l’aparició de la primera màquina cor-pulmó, va permetre operar persones amb malalties valvulars i substituir les vàlvules amb èxit i, uns anys més tard, l’any 1967, la reparació de vasos coronaris amb una oclusió. En aquest mateix any, quan el cirurgià sud-africà Christiaan Neethling Barnard duu a terme el primer trasplantament de cor entre humans, s’obre la porta a l’esperança a moltes persones amb IC.
Però si hi ha un episodi que realment ha fet avançar en la història de la IC és el del descobriment d’herbes amb propietats cardiotòniques. Ja en el Tractat del cor del Papir d’Ebers, de l’època assiriobabilònica (1500 aC), se cita l’escil·la, una variant de ceba indicada per als “estats edematosos i la hidropesia” (estat de retenció de líquids als teixits). En aquest tractat s’adverteix que cal una administració acurada en funció de la resposta de la persona pel perill que comporta, advertència que fa pensar que ja es coneixia el seu risc tòxic. El bulb de l’escil·la, com l’estrofantina (extreta de la planta coneguda com a estrofant) i, posteriorment, les fulles de digital (Digitalis purpurea) s’utilitzaran en malalts de cor pel seu efecte diürètic i cardíac (per la regulació del pols). L’any 1785 el metge anglès William Withering va investigar la causa de la milloria d’una malalta amb un “cor feble” a qui va augurar un diagnòstic infaust i que, després de prendre una infusió tradicional amb més de 20 herbes preparades per una remeiera local amb fama de guarir casos en què els metges fracassaven, va millorar espectacularment. Withering va descobrir que la substància responsable de la millora era la fulla de la didalera o Digitalis purpurea, substància que en forma de digital encara s’administra actualment a persones amb IC. Withering va publicar el seu treball al text An account of the foxglove and some of its medical uses, que conté informes sobre proves clíniques i notes sobre la toxicitat de la digital. Els estudis posteriors en relació amb la digital, un glucòsid cardiotònic (fàrmac que incrementa la força de contracció del cor), se centren a aclarir científicament les seves funcions i a assolir una presentació i una posologia que reduís els seus riscos. L’any 1888 el fisiòleg i farmacòleg anglès Sydney Ringer indica les següents accions beneficioses de la digital: “fortificar l’acció del cor afeblit, disminuir la força dels batecs del cor que funciona amb massa energia, disminuir la freqüència dels batecs cardíacs, corregir l’acció irregular del cor i augmentar la seva tonicitat”.
Per últim, no s’ha de menysprear la importància del desenvolupament dels mètodes complementaris de diagnòstic. Proves diagnòstiques com ara els raigs X, descoberts l’any 1895 pel físic alemany Wilhelm Röntgen; l’electrocardiografia, inventada pel fisiòleg holandès Willem Einthoven l’any 1907, que ha permès obtenir un traçat de l’activitat elèctrica del cor i identificar irregularitats en el ritme i les zones lesionades; l’ecografia i posteriorment les proves invasives com la ventriculografia o la coronariografia, que permeten visualitzar imatges en temps real de l’anatomia i les funcions de les cavitats cardíaques i les artèries coronàries, han contribuït a avançar en la identificació i el tractament precoç de les persones amb IC.
EtiologiapP@)
Les causes que es relacionen amb l’aparició d’insuficiència cardíaca són:
1. Cardiopatia isquèmica o lesió coronària, 2. Hipertensió arterial, 3. Anomalies de les vàlvules cardíaques o valvulopaties, 4. Malalties musculars cardíaques o miocardiopaties. 5. Arítmies o alteracions de la conducció elèctrica del cor, 6. Malalties congènites del cor, 7. Diabetis, 8. Consum excessiu d’alcohol, 9. Consum de drogues il·legals i altres tòxics, 10. Altres situacions o trastorns que causen una sobrecàrrega de volum al cor
1. Cardiopatia isquèmica o lesió coronària
És la causa més freqüent. Es produeix una obstrucció en forma de trombe en una o més de les artèries que irriguen el cor (artèries coronàries) que impedeix l’arribada de sang a una zona més o menys extensa del múscul cardíac. La cardiopatia isquèmica pot manifestar-se com a una angina de pit o un infart agut de miocardi. Les persones que han patit un infart agut de miocardi, especialment si ha afectat un ventricle, poden desenvolupar una IC, ja que la cicatriu que es forma a la zona afectada per l’infart és teixit fibrós que no té capacitat de contracció. En conseqüència, el cor ha de mantenir la mateixa activitat amb menys massa muscular. Per compensar la pèrdua de múscul funcional, la resta de miocardi ha de bombar amb més força i, amb el temps, pot donar lloc a una miocardiopatia dilatada i a insuficiència cardíaca.
2. Hipertensió arterial
Quan les artèries estan rígides i han perdut elasticitat, costa més fer-hi passar la sang a través: ofereixen una major resistència i es necessita més pressió per distendre-les. Aquesta major resistència o hipertensió, especialment si és mantinguda i de llarga durada, imposa al cor un esforç sobreafegit per poder bombar la sang cap als vasos. Amb el temps, la paret muscular del cor augmenta de gruix, és a dir, s’hipertrofia i es restringeix el moviment dels ventricles i pot arribar a desenvolupar una miocardiopatia hipertròfica o restrictiva, causada per la hipertensió i la subsegüent insuficiència cardíaca.
| Categoria | Sistòlica | Diastòlica | |
|---|---|---|---|
| Òptima | <> | i | <> |
| Normal | 120-129 | i/o | 80-84 |
| En el límit alt de la normalitat | 130-139 | i/o | 85-89 |
| Hipertensió arterial de grau 1 | 140-159 | i/o | 90-99 |
| Hipertensió arterial de grau 2 | 160-179 | i/o | 100-109 |
| Hipertensió arterial de grau 3 | > 180 | i/o | > 110 |
| Hipertensió sistòlica aïllada | > 140 | i | <> |
Font: Grup de treball per al maneig de la hipertensió arterial de la European Society of Hypertension (ESH) i la European Society of Cardilogy (ESC). Guía de 2007 para el manejo de la hipertensión arterial. Journal of Hypertension. 2007, 25: 1105-1187
3. Anomalies de les vàlvules cardíaques o valvulopaties
Les valvulopaties són trastorns que afecten les vàlvules del cor (vàlvula mitral, tricúspide, aòrtica i pulmonar) i, en conseqüència, la funció dels ventricles. Es classifiquen, segons les causes, en valvulopaties congènites, és dir, les presents en el moment de néixer, o valvulopaties adquirides al llarg de la vida per altres trastorns de salut (per exemple, després d’una febre reumàtica).
Les anomalies valvulars més habituals que poden predisposar al desenvolupament d’una IC estan relacionades amb la seva capacitat d’obertura i de tancament. Seguint aquesta classificació podem trobar:
- Trastorns per estenosi (estrenyiment): Trastorns causats per vàlvules amb un orifici de pas de sang molt estret, en què la circulació de la sang es troba dificultada entre les aurícules i els ventricles o entre els ventricles i les artèries en surten.
- Trastorns per insuficiència o regurgitació: Trastorns causats per vàlvules que no tanquen bé i en què, en el moment de contracció dels ventricles, hi ha un reflux o retorn de sang cap a les aurícules que no hi hauria de ser.
Amb el temps, els trastorns valvulars provoquen canvis anatòmics i en la funció dels ventricles, ja que estan exposats a més treball i poden donar lloc a miocardiopatia i a la subsegüent insuficiència cardíaca.
4. Malalties musculars cardíaques o miocardiopaties
Les miocardiopaties són trastorns que afecten fonamentalment el múscul cardíac o miocardi. Dificulten la funció correcta dels ventricles i més concretament la funció del ventricle esquerre. Es classifiquen, segons les causes, en dues categories:
- Miocardiopaties primàries: Miocardiopaties en què el trastorn muscular afecta només el miocardi i cap altra estructura cardíaca. Generalment són de causa desconeguda i no una conseqüència de trastorns en altres òrgans.
- Miocardiopaties secundàries o adquirides: Miocardiopaties que es produeixen com a conseqüència d’altres malalties o de trastorns en altres òrgans i que són adquirides durant el cicle vital de la persona. Dins d’aquest subgrup, distingim entre causes d’origen cardiovascular (cardiopatia isquèmica, hipertensió, valvulopaties), infecciós (miocarditis) o metabòlic, trastorns per infiltració (per exemple, l’amiloïdosi, que consisteix en el dipòsit d’una proteïna denominada amiloide en els vasos i en determinats òrgans, entre ells el cor, on s’infiltra en la seva estructura i la fa més rígida i amb menys capacitat de distensió), trastorns neuromusculars, reaccions tòxiques per alcohol, radiacions o fàrmacs i la miocardiopatia puerperal o peripart.
Tanmateix, moltes vegades és difícil establir la causa que ha produït el trastorn muscular del cor i s’estableix una nova classificació basada en la manera com afecta concretament la funció del ventricle esquerre i en el quadre clínic que presenta la persona. Així, podem classificar les miocardiopaties en tres categories:
- Miocardiopatia dilatada: En aquesta categoria s’inclouen els trastorns del múscul cardíac que provoquen que els ventricles estiguin més dilatats i estirats (com una goma elàstica que ja no recupera la forma). Com que el múscul “s’ha donat”, perd la capacitat de contraure’s amb eficàcia i això afecta la funció de contracció o funció sistòlica. Aquest procés de dilatació és progressiu, i els signes i símptomes d’insuficiència cardíaca apareixen després de mesos o fins i tot anys d’iniciar-se el trastorn muscular.
- Miocardiopatia restrictiva: En aquesta categoria s’inclouen les miocardiopaties en què el múscul cardíac està rígid per infiltracions de proteïnes, nòduls o cicatrius que dificulten l’ompliment dels ventricles, i té poca capacitat de moviment, la qual cosa afecta la funció de relaxació i ompliment o funció diastòlica.
- Miocardiopatia hipertròfica: En aquesta categoria s’inclouen les miocardiopaties en què la paret del múscul cardíac s’ha engrossit de manera desproporcionada sense augment de la cavitat dels ventricles. El múscul hipertrofiat és menys distendible i aquest fet afecta també la funció d’ompliment o funció diastòlica.
5. Arítmies o trastorns de la conducció elèctrica del cor
El cor es contrau quan rep un estímul elèctric adequat per fer-ho. Si el cor batega molt ràpidament (taquicàrdia) o de manera irregular (per exemple, fibril·lació auricular ràpida) entre batec i batec, no disposa del temps suficient per omplir del tot els ventricles i bombar suficient sang a la resta de teixits.
6. Malalties congènites del cor
Malalties cardíaques que ja existien en el moment del naixement i que poden afectar el múscul, les vàlvules o les càmeres cardíaques.
7. Diabetis
La diabetis incrementa, fins a quatre vegades en els homes i fins a vuit en les dones, el risc d’aparició d’insuficiència cardíaca respecte de les persones sense diabetis, per dues raons. En primer lloc, perquè una de les seves complicacions tardanes, la vasculopatia diabètica, afavoreix el desenvolupament de cardiopatia isquèmica i, en segon lloc, perquè els canvis metabòlics que se succeeixen amb la diabetis provoquen un dany directe a la cèl·lula muscular del cor (miocardiopatia diabètica).
8. Consum excessiu d’alcohol
El consum excessiu d’alcohol afecta el sistema cardiovascular, fonamentalment en forma d’hipertensió arterial, arteriosclerosi i arítmies. A més, l’alcohol provoca un dany directe sobre el miocardi, ja que produeix trastorns en la contracció dels ventricles (per l’acció de l’etanol sobre la musculatura), que indueix disfunció i dóna lloc al que es coneix com a miocardiopatia alcohòlica.
9. Consum de drogues il·legals i altres tòxics
A més de les drogues legals com l'alcohol, hi ha altres drogues il·legals i toxines que poden provocar lesió o dany al múscul cardíac i afectar-ne la contracció, el que fa evolucionar cap a la insuficiència de l’òrgan. D’entre les diverses drogues, la que causa major lesió és la cocaïna. Aquesta droga cocaïna produeix un estrenyiment de la llum dels vasos arterials (vasoconstricció) i, en conseqüència, de les artèries coronàries que incrementa el risc d’isquèmia cardíaca, d’arítmies i de mort sobtada. A més, la cocaïna produeix un major increment en la producció de certes substàncies endògenes (catecolamines) que fan que el cor bategui més ràpid i amb més força, i bloqueja la seva recaptació per part de les neurones, fet que provoca que aquestes substàncies amb efecte estimulador cardíac romanguin més temps a la sang exercint la seva acció. Aquest excés de catecolamines provocat per l’acció de la cocaïna és el que provoca una dilatació de les fibres musculars del miocardi que acabarà induint una miocardiopatia dilatada.
Altres tòxics o drogues que poden induir IC són fàrmacs com ara els calciantagonistes, els citostàtics i els antiarítmics, i dipòsits d’elements minerals com el cobalt, el mercuri o l’arsènic.
10. Altres situacions o trastorns que causen una sobrecàrrega de volum al cor com:
Altres causes d’IC són les infeccions generalitzades o les infeccions pulmonars, les embòlies pulmonars, la malaltia pulmonar obstructiva crònica (MPOC), l’asma, les afectacions del tiroides, la insuficiència renal, l’anèmia greu i l’embaràs.
Tenint en compte que les principals causes d’IC són la lesió coronària i la pressió alta, s’han identificat una sèrie de factors de risc associats que incrementen la probabilitat que es desenvolupi la IC. La persistència d’aquests factors de risc al llarg de la vida, sense exercir cap mesura preventiva o de control i modificació del risc, és el que determina que la probabilitat de desenvolupar una IC augmenti amb l’edat. Tanmateix, en cap cas, s’ha d’interpretar que la IC sigui un trastorn associat a la vellesa, ja que no totes les persones tenen el mateix risc de desenvolupar-la.
És important dir que a vegades la causa no és aïllada i que en moltes ocasions les diferents etiologies i factors de risc poden interactuar entre ells. Aquest fet serà primordial posteriorment, a l’hora d’establir i de planificar l’estratègia de tractament mèdic i les cures infermeres.
Epidemiologia pP@)
La insuficiència cardíaca és un important trastorn de la salut i constitueix una de les causes més freqüents d’hospitalització en persones de més de 75 anys. A Espanya, i en general a la major part dels països europeus, el cost sanitari generat per la IC és força alt i consumeix al voltant d’un 2 % del pressupost sanitari públic, especialment com a conseqüència del cost que comporten els reingressos hospitalaris en persones amb descompensació.
A Europa afecta aproximadament a 15 milions de persones. S’assumeix que entorn d’un 1-2 % de la població general està diagnosticada d’IC, amb un 8,2 % de casos nous per any en persones entre els 65 i els 74 anys. La seva prevalença, és a dir, el nombre de persones que tenen IC respecte al total de la població, se situa entre el 2-3 % en adults, però la seva freqüència s’incrementa amb l’edat, fins a arribar al 10-20 % en persones de més de 75 anys. Per sexes, la prevalença es modifica al llarg de l’etapa vital. En adults joves, és més habitual en homes, a causa de la major incidència de malaltia coronària, però en edats avançades la prevalença és similar en els dos sexes.
La IC és responsable del 5 % del total d’ingressos hospitalaris a Europa. A Espanya, i segons les darreres xifres publicades per l’Institut Nacional d’Estadística, la insuficiència cardíaca va ser la causa de més de 980.000 estades hospitalàries anuals amb una mitjana d’ingrés de 8,5 dies per estada. Es pot predir que l’any posterior al diagnòstic, un 40 % reingressaran com a mínim una vegada i un 15 % ho faran fins a dues vegades.
En relació amb la supervivència, l’estimació d’expectativa de vida després de quatre anys del diagnòstic és del 50 %. (Font: European Society of Cardiology. European Heart Survey)
TipuspP@)
La insuficiència cardíaca pot classificar-se d’acord amb diversos criteris.
1. Segons la rapidesa d’aparició dels símptomes; 2. Segons la capacitat funcional (Classificació de la New York Heart Association - NYHA); 3. Segons la fisiopatologia; 4. Segons els canvis en l’estructura i la funció dels ventricles. (Classificació de l’American Heart Association - ACA/AHA); 5. Segons la localització o part del cor que afecta.
1. Segons la rapidesa d’aparició dels símptomes
Es classifica en Insuficiència cardíaca aguda o crònica. Tanmateix, no s’ha de confondre el terme agut amb agreujament, severitat o descompensació. Els termes agut o crònic fan referència a un indicador de temps (inici ràpid o lent) i no a un indicador de severitat o empitjorament.
- Insuficiència cardíaca aguda (ICA) ex novo: Insuficiència cardíaca en què els simptomes apareixen per primera vegada i de forma sobtada, en una persona sense símptomes previs i, per tant, que no ha tingut temps de posar en marxa els mecanismes de compensació (per exemple, a conseqüència d’un infart, d’arítmies greus, del trencament d’una vàlvula del cor).
- Insuficiència cardíaca crònica (ICC): Insuficiència cardíaca en què l’aparició dels símptomes és progressiva en el temps i permet posar en marxa els mecanismes de compensació.
Tanmateix, l’evolució d’una ICC no és lineal i contínua, sinó més aviat amb daltabaixos en què es combinen èpoques d’estabilitat amb èpoques d’agreujament dels símptomes o descompensació. Per això en la ICC es poden alternar dues situacions:- Insuficiència cardíaca crònica estabilitzada i compensada: El seguiment del tractament prescrit, tant pel que fa a la medicació com als hàbits de vida permeten mantenir els signes i símptomes controlats i sense variacions durant un mes com a mínim i el cor és capaç de mantenir una funció adient a les demandes.
- Insuficiència cardíaca crònica descompensada: El tractament prescrit resulta insuficient, els hàbits de vida són inadequats o es produeix qualsevol circumstància aguda que sobrecarrega el cor i produeix canvis en els signes i símptomes que requereixen un tractament urgent. Les principals manifestacions d’una descompensació de la ICC són la dificultat respiratòria amb ofec, un increment sobtat de la pressió arterial o un infart agut de miocardi.
2. Segons la capacitat funcional.
L’Associació Cardiològica de Nova York (New York Heart Association - NYHA), basant-se en l’aparició de símptomes que limiten la capacitat de fer exercici, ha establert una classificació funcional en quatre estadis:
- NYHA I: La persona no té símptomes, l’activitat física no es veu limitada i les activitats quotidianes no provoquen ni fatiga excessiva, ni palpitacions, ni sensació de manca d'alè, ni dolor anginós.
- NYHA II: Insuficiència cardíaca lleu. Persona confortable en repòs però amb una lleugera limitació en l’activitat física que es manifesta amb fatiga, palpitacions o falta d’alè (per exemple, en pujar escales) o dolor anginós.
- NYHA III: Insuficiència cardíaca moderada. La persona se sent bé en repòs però nota amb una marcada limitació en l’activitat física. Una activitat física menor de l’habitual provoca fatiga, palpitacions, sensació de manca d'alè o dolor anginós (per exemple, la manca d’alè en caminar per un terreny pla).
- NYHA IV: Insuficiència cardíaca severa. Els símptomes d'insuficiència cardíaca (fatiga i sensació de manca d'alè) estan presents fins i tot en repòs. La persona no és capaç de fer cap activitat física sense sentir malestar.
3. Segons la fisiopatologia
És a dir, segons com afecta la IC a la funció del cor. Per establir aquesta classificació cal fer una ecografia cardíaca o ecocardiograma. Es classifica en:
- Insuficiència cardíaca sistòlica, disfunció sistòlica o insuficiència cardíaca amb fracció d'ejecció reduïda: La dificultat es concentra principalment en el moment de la contracció dels ventricles o sístole. Indica que el ventricle és incapaç d’expulsar suficient quantitat de sang.
- Insuficiència cardíaca amb funció sistòlica preservada o fracció d’ejecció preservada: El ventricle manté una contracció suficient i la dificultat es concentra principalment en el moment de la relaxació dels ventricles o diàstole. Indica que el ventricle no pot rebre i omplir-se de tota la sang que prové de les aurícules.
4. Segons els canvis en l’estructura i funció dels ventricles.
Classificació de l’American College of Cardiology i l’American Heart Association (ACA/AHA).
- Estadi A: Persona sense IC però amb un risc alt de desenvolupar-ne. No s’identifiquen canvis ni anomalies estructurals o funcionals en el cor ni tampoc hi ha signes ni símptomes. Per exemple, es pot donar en persones amb factors de risc com ara hipertensió, diabetis mellitus, alcoholisme, abús de drogues o història familiar de miocardiopatia.
- Estadi B: Persona sense signes ni símptomes però amb canvis estructurals al cor que s’associen amb el desenvolupament d’IC. Per exemple, es pot donar en persones que han patit un infart agut de miocardi, que tenen una dilatació del ventricle esquerre o una valvulopatia.
- Estadi C: Persona que presenta signes i símptomes d’IC associada a un trastorn cardíac estructural de base. Per exemple, es pot donar en persones amb dispnea o fatiga amb afectació en la funció sistòlica diagnosticada per ecografia, o en persones amb tractament instaurat i amb la simptomatologia controlada.
- Estadi D: Persona que presenta modificacions estructurals cardíaques molt avançades amb símptomes molt evidents d’IC, tot i estar prenent el tractament farmacològic adient a la seva situació. Per exemple, es pot donar en persones amb símptomes malgrat el tractament farmacològic que requereixen ingressos hospitalaris freqüents, en persones en llista d’espera de trasplantament cardíac, en persones amb assistència circulatòria externa, etc.
L’existència de modificacions estructurals o funcionals en el cor, encara que no hi hagi simptomatologia, es considera precursora del futur desenvolupament d’una insuficiència cardíaca.
5. Segons la localització o part del cor que afecta.
Tradicionalment, la IC s’havia classificat segons la part del cor afectada per la dificultat de bombeig, en IC dreta, esquerra o global i congestiva. Actualment, el que determina l’orientació terapèutica és la velocitat o temps d'aparició del trastorn i la manera com afecta clínicament a la resta d’òrgans —que dependrà de si la funció del ventricle esquerre està reduïda o preservada— i a la realització de les activitats de la vida diària. El terme IC congestiva es refereix als casos en què hi ha una acumulació excessiva de líquid amb signes i símptomes de retenció d'aigua i sodi.
Consells de la infermera
RespirarpP@)
L’abandonament del tabac és la mesura més recomanada per tal de reduir un dels principals factors de risc cardiovascular i millorar la respiració. Hi ha programes de deshabituació que ajuden a fer que l’abandonament del tabac impliqui una menor sensació de privació, amb l’ajuda de pegats o xiclets de nicotina. És recomanable consultar amb l’equip de salut per tenir ajuda i assessorament en aquesta decisió.
En la persona amb IC poden aparèixer signes i símptomes respiratoris com a efecte secundari de la medicació o com a signe de descompensació (sensació de dispnea en activitats que abans no suposaven ofec, agreujament de l’ortopnea, episodis de dispnea nocturna amb tos, tos amb escuma rosada).
En aquest sentit es recomana:
- Consultar al metge si apareix tos persistent després de la introducció de nous fàrmacs com els inhibidors de l’enzim convertidor de l’angiotensina (IECAS), atès que la tos irritativa i seca és un dels efectes adversos d’aquest grup de fàrmacs.
- Consultar al metge si apareix tos nocturna en episodis bruscos que desperten la persona, o dificultat i ofec per dormir en posició horitzontal (ortopnea). Aquests són signes que indiquen un increment de la congestió pulmonar i, per tant, una descompensació.
- Per millorar la ventilació en situació de repòs es poden fer servir tècniques de relaxació i respiració profunda. Es poden fer exercicis de respiració toràcica o abdominal i sospirs (respiracions profundes) de manera periòdica durant el dia, la qual cosa incrementarà la ventilació de les zones pulmonars posteriors i més inferiors.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits de vida saludables en relació amb l’activitat de la vida diària de:
Respirar
Menjar i beurepP@)
La persona amb insuficiència cardíaca ha de mantenir una dieta equilibrada, saludable i adaptada a la presència d’altres factors de risc que pugui presentar, així com a l’edat, a l’estil de vida i a l’activitat.
En aquest sentit es recomana:
- Assegurar els recursos energètics suficients adaptats a l’edat, al cicle vital, a l’activitat i a l’estil de vida.
- Seguir les recomanacions dietètiques relacionades amb l’alimentació i la IC.
- Tenir en compte un seguit de recomanacions per limitar la quantitat de líquids, especialment quan hi hagi sensació de set:
- Fer servir tasses petites en lloc de tasses grans.
- Xuclar un glaçó de gel.
- Beure líquids molt calents o molt freds, atès que es triga més temps a prendre’ls.
- Fer i xuclar polos de camamilla amb llimona.
- Afegir suc de llimona al te o a l’aigua mineral.
- Xuclar caramels de llimona o mastegar xiclet.
- Mullar els llavis amb turundes xopes amb suc de llimona o glicerina.
- Pesar-se cada dia (manteniment d’un pes saludable).
- És preferible pesar-se sempre a la mateixa hora i amb la mateixa roba, per exemple, al matí després d’aixecar-se, després d’haver orinat, i abans d’esmorzar i vestir-se.
- Fer servir sempre la mateixa bàscula.
- Registrar el pes diari en una llibreta per analitzar l’evolució setmanal.
- Consultar el metge sempre que es detecti una modificació sobtada del pes corporal (per exemple 2-3 kg en 3 dies).
- Prendre begudes descafeïnades o desteïnades, per evitar l’efecte vasoconstrictor i estimulant cardíac de la cafeïna i la teïna.
- Prendre begudes sense gas i sucs de fruita fresca en comptes de begudes gasoses i sucs preparats, que contenen sal.
- Si menjar requereix un sobreesforç i apareix dispnea i fatiga, es recomana:
- Fraccionar la ingesta diària en sis àpats: esmorzar, menjar alguna cosa mig matí, dinar, berenar, sopar i tornar a menjar una mica abans d’anar a dormir.
- Modificar la textura i forma de cocció dels aliments. S'aconsellen sopes, cremes o consomés i aliments bullits o al vapor, més fàcils d’ingerir i de pair.
- En el cas de celebracions o sopars informals, cal controlar la ingesta excessiva de sal en forma d’aperitius.
- Reduir la ingesta d’alcohol.
- Si la persona és diabètica, seguir les recomanacions dietètiques relacionades amb l’alimentació i la diabetis.
- Si la persona presenta obesitat o sobrepès, seguir les recomanacions generals per a una alimentació saludable.
- Si la persona presenta aprimament i pèrdua progressiva de pes, es recomana:
- Incrementar el nombre de calories i proteïnes.
- Afegir a la dieta algun suplement hiperproteic per esmorzar i berenar.
- Si la persona presenta dislipèmia, seguir les pautes relacionades amb l’alimentació i les dislipèmies, i també les recomanacions generals d'adoptar una dieta saludable de tipus mediterrani i evitar el sobrepès.
Les recomanacions específiques en cas de dislipèmia són:- Reduir el consum de greixos saturats i colesterol.
- Consumir llet i productes làctics desnatats, i evitar el consum de nata, mantegues, llard, pastisseria industrial (croissants, magdalenes, Donuts, xurros) o postres elaborades amb làctics sencers o ou.
- Evitar el consum de salses elaborades amb mantega, llet o rovell d'ou, com la beixamel o la maionesa.
- Evitar el consum d’aperitius com les patates fregides, les cotnes i els menjars precuinats.
- Triar carns blanques com el pollastre, el gall dindi o el conill. Es poden menjar carns magres (porc, be o vedella) sempre que es retiri el greix visible. Les racions han de ser inferiors a 150 g de carn. Estan desaconsellats els embotits, les vísceres, les hamburgueses, les salsitxes, l’ànec i els patés.
- Fer servir oli d’oliva per cuinar o amanir i evitar altres tipus d’oli com el de coco, palma, gira-sol, colza, blat de moro, llavors de raïm, sèsam o de pinyolada.
- Cuinar preferentment els aliments bullits, al vapor o a la planxa, i evitar els fregits en la mesura del possible.
- Consumir diàriament aliments amb un alt contingut en fibra (25-30 g/dia), en forma de verdures i hortalisses, fruites, llegums i productes integrals. El menú ha d’incloure un mínim de dues o tres racions diàries de fruita i verdura. Els farinacis (cereals i pa) han de ser preferentment integrals.
- Consumir entre 1 i 5 racions de fruita seca sense closca per setmana, en substitució de greixos saturats. Una ració equival a 7 nous o 24 ametlles o avellanes.
- Consumir peix un mínim de 3 cops per setmana, preferentment peix blau (sardina, verat, salmó, tonyina), pel seu alt contingut en greixos omega-3.
- Reduir el consum de rovells d'ou a un màxim de tres per setmana.
- Consumir 1-2 g/dia d'estanols i esterols vegetals, presents en determinats aliments com alguns iogurts (Danacol, Benecol), ja que aquestes substàncies redueixen l'absorció de colesterol.
- Limitar el consum d'alcohol a un got de vi negre amb els àpats principals (màxim 2 gots/dia).
- Respecte a les formes de cocció, s’aconsella tenir preferència per les coccions la planxa, al vapor, bullir, al forn o microones i evitar els fregits, especialment els arrebossats.
- Reduir el consum de greixos saturats i colesterol.
- Adaptar l’aportació dietètica a les necessitats específiques relacionades amb altres situacions de vida que es puguin donar simultàniament, com l’embaràs, i a les pròpies de l’etapa del cicle vital de cada persona.
- Sol·licitar sempre que es consideri necessari el consell o l’assessorament dels professionals de l’equip de salut.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits de vida saludables en relació amb l’activitat de la vida diària de:
Menjar i beure
Moure's i mantenir una postura corporal correcta pP@)
En la persona amb insuficiència cardíaca, l’activitat física lleugera sempre serà preferible a la inactivitat, excepte en períodes de descompensació. La dispnea, inicialment amb els esforços però posteriorment també en repòs, és un dels símptomes que més pot dificultar les activitats de la vida diària.
L’activitat física davant els problemes de salut cardiovasculars.
Planificació de l’activitat física. En aquest sentit es recomana:
- Identificar les dificultats associades al manteniment d’una activitat física regular, com l'aparició de símptomes mentre es practica l'activitat física, la manca de companyia, de temps o de voluntat. Conèixer les dificultats ajudarà a poder dirigir les actuacions a seguir per part de la persona i l'equip de salut per tal de reduir-les i afavorir l'inici de l'activitat física.
- Planificar amb l’equip de salut i el cardiòleg el tipus, la intensitat, la freqüència i la durada de l’activitat física més adient per a cada persona.
- Fer activitats aeròbiques com caminar, nedar, anar amb bicicleta, ioga o tai-txi, i evitar les anaeròbiques com els exercicis abdominals o l’aixecament de peses. És a dir que la persona mentre realitza l'exercici ha de poder parlar; s’han d’evitar els exercicis que requereixin molta força.
- Elaborar un programa gradual d’increment progressiu de l’activitat física. Per exemple, inicialment caminar 15 minuts 3 dies per setmana, i anar incrementant la intensitat i la durada progressivament sense arribar a esgotar-se (30 minuts 3-4 cops per setmana).
- Escollir una activitat que diverteixi la persona, ja que serà més fàcil ser regular. Sempre és bona idea sortir acompanyat.
- Programar l’activitat física sempre a la mateixa hora. Això estableix un hàbit que és més difícil de trencar.
- Reunir el material necessari. Fer servir un calçat i una roba còmodes i adients a la activitat que es farà.
- Fer sempre exercicis d’escalfament abans d’iniciar l’activitat física, i d’estirament un cop finalitzada.
- Vigilar la resposta física a l’activitat. Aturar-la immediatament si apareixen símptomes d’ofec, taquicàrdia, palpitacions, mareig, dolor toràcic, sudoració freda o cansament excessiu.
- Evitar la pràctica d’exercici físic després dels àpats.
- Evitar esports competitius o esports de contacte.
- Participar en programes de rehabilitació específics per a persona amb IC.
En cas d’intolerància a l’activitat es recomana:
- Programar les activitats d’una en una, intercalar-hi períodes de descans i distribuir les més pesades al llarg de la setmana.
- Adaptar les activitats al nivell de tolerància i energia, i distribuir-les al llarg del dia.
- No desenvolupar dues activitats que requereixin un alt nivell d’esforç en un curt espai de temps.
- Aprofitar les activitats domèstiques quotidianes com a exercici físic, com anar a comprar el pa, el diari, o baixar de l’autobús una parada abans.
- Evitar fer activitats que requereixin un alt nivell d’esforç després dels àpats.
- Prioritzar les activitats imprescindibles respecte d’aquelles més prescindibles.
- Reconèixer i sol·licitar el suport i l’ajuda de recursos personals i socials a l’abast que puguin facilitar les activitats que requereixen esforç físic quan no es tingui la suficient força física (disposar d’una persona que ajudi en les activitats d’autocura com el bany o vestir-se, buscar dispositius d’ajuda a la deambulació, etc.).
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits de vida saludables en relació amb l’activitat de la vida diària de:
Reposar i dormirpP@)
La persona amb insuficiència cardíaca ha d’aprendre a gestionar els períodes de descans i a gaudir del repòs. Quan hi ha signes i símptomes de la malaltia són freqüents les alteracions en el patró del son. És possible que la persona no descansi bé a la nit en posició totalment horitzontal, ja que en aquesta posició els pulmons tendeixen a congestionar-se més. D’altra banda, la posició horitzontal també afavoreix la millora de la perfusió al ronyó, cosa que augmenta la producció d'orina i causa nictúria (augment de les miccions durant la nit), que obliga la persona a aixecar-se del llit i trencar el son continuat. L'angoixa, la incertesa pel futur i la depressió són factors que poden provocar alteracions del son amb insomni. En la persona obesa també poden ser freqüents les apnees centrals (episodis repetitius d’absència de respiració mentre la persona dorm, ja que el cervell no envia senyals als músculs que controlen la respiració), que, associades amb la IC, encara redueixen més l'aportació d'oxigen als teixits. Per aquestes raons, la persona amb IC pot arrossegar un cansament durant el dia que dificulti les activitats diürnes fins i tot es poden presentar episodis de somnolència diürna amb hipersòmnia (trastorn del mecanisme del son, caracteritzat per un son excessiu, constant i involuntari).
En aquest sentit es recomana:
- Dormir com a mínim vuit hores diàries.
- Adaptar el capçal del llit incorporant-la lleugerament mitjançant falques o coixins per no haver de dormir en posició totalment horitzontal.
- Prendre la majoria de líquids al matí i reduir-ne el consum al llarg de la tarda per tal de reduir les miccions durant la nit. Tanmateix, abans d’anar a dormir es recomana prendre un got de llet o una infusió sense teïna, que ajudaran a induir el son.
- Prendre un bany calent abans d’anar a dormir.
- No anar a dormir amb l’estómac massa ple o amb sensació de gana.
- Alternar períodes d’activitat amb períodes de repòs per recuperar l’energia. És aconsellable descansar com a mínim entre 30 minuts i una hora després dels àpats principals del dia. La persona pot descansar fent una migdiada o simplement asseguda mentre fa la digestió.
- Limitar els estímuls ambientals (llum, soroll, temperatura de l’habitació) per facilitar la relaxació i el descans.
- Abans d'anar a dormir fer activitats que no requereixin un alt nivell de concentració i que indueixin la relaxació, com llegir, escoltar la ràdio o practicar exercicis i tècniques de relaxació.
- Si el son no és reparador, cal consultar l’equip de salut per considerar la possibilitat d’un tractament farmacològic que afavoreixi el descans.
- En cas d’inflor als peus i a les cames, descansar amb els peus elevats per sobre del nivell del cor per ajudar al retorn de la sang cap al cor. En períodes de descompensació en què els edemes i la dispnea empitjoren, pot ser necessari combinar l'elevació del capçal del llit amb l’ús de coixins per aixecar les cames. Durant el dia es pot aprofitar el repòs al sofà o a una butaca per mantenir les cames aixecades sobre un tamboret o un reposapeus i, posteriorment, a la nit incorporar més el capçal per facilitar la respiració.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits de vida saludables en relació amb l’activitat de la vida diària de:
Reposar i dormir
EliminarpP@)
En la persona amb insuficiència cardíaca, per la presència de manifestacions clíniques i l’efecte de la medicació diürètica, el patró d’eliminació urinària pot estar molt alterat.
En aquest sentit es recomana:
- Prendre la medicació diürètica en el moment del dia que impliqui menor impacte per a l’estil de vida de cada persona, habitualment al matí, conjuntament amb el suplement de potassi, si escau.
- Beure la major part dels líquids recomanats al matí. Limitar la ingesta a partir de 2-3 hores abans d’anar a dormir.
- Evitar la ingestió de begudes irritants de la bufeta i amb efecte diürètic com el cafè, les coles i el te, i la xocolata.
- Pesar-se cada setmana per comprovar que no hi ha un increment de pes sobtat atribuïble a un increment en la retenció de líquids i, per tant, a una disminució en la seva eliminació.
En la persona amb IC, el patró d’eliminació intestinal no s’hauria de veure afectat per la pròpia malaltia. Tanmateix, si l’hàbit deposicional no és l’habitual i normal per a la persona, caldrà adoptar les recomanacions específiques d’alimentació en cas de diarrea o de restrenyiment, així com consultar l’equip de salut.
Diarrea:
- Suprimir la ingesta d’aliments làctics i dels seus derivats.
- Reduir la ingesta d’aliments rics en fibra: llegums, fruites i verdures.
- Prendre aliments astringents com arròs bullit, purés de pastanaga o patata, plàtan triturat, poma al forn o ratllada, o codonyat.
- Substituir el pa per pa torrat.
- Incrementar la ingesta de líquids (aigua o infusions) sense sobrepassar les recomanacions de l’equip de salut.
- Evitar el consum d’estimulants intestinals com el cafè, el cacau o l’alcohol.
- Evitar els aliments molt condimentats, especialment amb pebre.
Restrenyiment:
Cal evitar el restrenyiment en la mesura del possible, ja que la dificultat en l’evacuació requereix un increment d’energia i un consum d’oxigen superior. Es recomana, com a mesura habitual, incrementar el consum de fibra diari per mantenir el ritme deposicional. A més, s’aconsella seguir les mesures següents:
- Incrementar la ingesta d’aliments amb un alt contingut en fibra: fruites crues (pruna, kiwi) o amb pell, verdures de fulla verda, llegums, productes integrals (cereals, pa), segó.
- Consumir aliments amb un alt contingut en bífidus (iogurts amb bífidus).
- Fomentar la ingesta de líquids sense sobrepassar el màxim recomanat per l’equip de salut.
- Practicar l’exercici físic recomanat en IC de manera regular.
- Evitar l'esforç excessiu en la defecació.
- Si amb aquestes mesures persisteix el restrenyiment, cal consultar amb l’equip de salut perquè valori la prescripció de laxants.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits de vida saludables en relació amb l’activitat de la vida diària de:
Eliminar
Evitar perills i prevenir riscs pP@)
La millor manera de prevenir riscos i evitar perills és fer-se responsable i independent en el bon control de l’estat de salut. Les recomanacions per evitar perills estan relacionades tant amb el trastorn propi de salut com amb el coneixement del tractament farmacològic i de les recomanacions específiques per a les persones portadores de dispositius elèctrics implantables.
Recomanacions relacionades amb el trastorn de salut:
- Acudir a les revisions periòdiques indicades per l’equip de salut i el cardiòleg responsable.
- Fer servir fonts d’informació acreditades que ampliïn els coneixements envers la malaltia i ajudin a prendre decisions.
- Contrastar aquesta informació amb l’equip de salut abans d’iniciar un canvi i sempre que sorgeixin dubtes.
- Aprendre a identificar els signes i símptomes que indiquin situacions de risc, com les infeccions respiratòries, i prendre les mesures recomanades per fer-hi front de manera responsable i efectiva. Quan apareguin, comunicar-ho a l’equip de salut.
- Adquirir habilitat en la tècnica de prendre’s la pressió arterial i prendre’s el pols, i fer-ho especialment abans de prendre la medicació antihipertensiva o antiarítmica.
- Potenciar els factors de protecció i evitar els factors de risc que puguin precipitar una descompensació.
- Vacunar-se anualment contra la grip.
- Utilitzar tots els recursos a l’abast (associacions de malalts, unitats específiques a l’hospital) per incrementar els coneixements, compartir les experiències i incrementar les relacions socials.
Recomanacions en relació amb el tractament farmacològic:
- Conèixer la medicació que es pren (nom genèric i comercial), quina acció té, quan s’ha de prendre, quins són els seus efectes secundaris i els signes i els símptomes que poden indicar toxicitat, i com actuar en cada cas. Si és necessari, disposar d’un horari diari o setmanal que indiqui quan s’ha de prendre cada pastilla i quan s’ha de descansar.
- El mareig és un dels efectes secundaris més habituals relacionats amb l’administració de fàrmacs que fan abaixar la pressió arterial, amb el subsegüent risc de caigudes i lesions. Per prevenir-ho es recomana:
- No fer canvis sobtats de posició, fer-los lentament mentre s’inspira profundament a través del nas.
- Al matí, és preferible treure primer les cames del llit i mantenir-se durant un minut en posició asseguda i, posteriorment, en un segon moment, posar-se dret.
- Si hi ha mareig, cal estirar-se a terra i aixecar els peus per sobre el nivell del cor per afavorir el retorn de la sang cap al cor. Si no és possible estirar-se, cal asseure's i col·locar el cap entre els genolls.
- Si hi ha mareig després de prendre la medicació, cal comunicar-ho al metge.
- Consultar a l’equip de salut en tot moment qualsevol dubte relacionat amb el maneig de la medicació o l’aparició de signes i símptomes no coneguts o identificats. Per exemple: què fer en oblidar-se un dia de prendre un determinat fàrmac o en equivocar la dosi.
- En cas de nictúria —augment de la freqüència de miccions durant la nit, que pot arribar a ser major que durant el dia—, s'aconsella tenir una llum tènue a l'habitació per poder anar al bany amb seguretat.
- Fer coneixedor a l’equip de salut de les prescripcions o canvis en el tractament farmacològic per part del cardiòleg i viceversa, per evitar duplicitats o coincidència de medicaments amb efecte similar. Portar sempre a sobre el llistat de medicaments on consti la medicació, la dosi, la via d’administració i la freqüència o horari. Actualitzar el llistat davant qualsevol modificació.
- Establir un hàbit per a la presa de la medicació, sempre a la mateixa hora.
- Preparar la medicació en el moment de prendre-la.
- Prendre sempre la medicació prescrita, fins i tot quan no es presentin símptomes.
- Tenir present que determinats fàrmacs habituals en el tractament per als refredats o els dolors musculars i articulars, com els antiinflamatoris, els corticoides i els comprimits efervescents, poden agreujar la simptomatologia de la IC.
- No acumular a casa, en cap cas, medicació que ja no es prengui o que estigui caducada; portar-la als contenidors específics que hi ha a les farmàcies.
Recomanacions a les persones portadores de dispositius elèctrics implantables:
- Informar qualsevol metge, fins i tot el dentista, de l’existència del dispositiu.
- Portar sempre a sobre un distintiu o targeta d’identificació del dispositiu.
- Informar al personal corresponent d’aeroports i arcs de seguretat d’edificis oficials de l’existència del dispositiu, ja que la influència de determinats aparells pot alterar-ne la funció.
- Avisar en cas d’haver de sotmetre’s a qualsevol prova o estudi diagnòstic, especialment en el cas d’una ressonància magnètica nuclear.
- Evitar la utilització de dispositius mòbils propers al generador o a la bateria.
- Evitar l'ús de tirants i altres pressions sobre la zona on estigui implantat el generador. Si apareix un hematoma a la zona, consultar l’equip de salut.
- Es poden utilitzar normalment els electrodomèstics: ràdio, assecador, TV, microones, etc.
- Els dispositius sense fil, com ara els dispositius wi-fi, Bluetooth o WAN, funcionen per mitjà d’ones de ràdio que poden afectar el funcionament del dispositiu elèctric implantable. Es recomanable consultar en cada cas les possibilitats d'ús.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits de vida saludables en relació amb l’activitat de la vida diària de:
Evitar perills i prevenir riscos
Comunicar-se i interaccionar socialmentpP@)
La dispnea, la fatiga i l'estat d'ànim són els factors que més afecten la comunicació de la persona amb IC. El caràcter crònic de la malaltia i la seva evolució cap a la intolerància als esforços dificulta el manteniment de relacions socials fora del nucli familiar habitual i pot afavorir l’aparició de sentiments de solitud, tristor, aïllament i problemes psicològics, com la depressió o els sentiments d’impotència i baixa autoestima. L’aparició de depressió s’associa a un increment de la mortalitat i la morbiditat.
En aquest sentit es recomana:
- Comunicar a les persones més properes els sentiments envers la malaltia i el que representa per al manteniment de les relacions socials.
- Adaptar les relacions socials al nivell d’energia. Convocar reunions d’amics a casa, fer jocs de taula.
- Comentar a l’equip de salut els sentiments d’impotència o depressió per poder iniciar precoçment un tractament farmacològic si escau.
- Contactar i participar, segons les necessitats i desitjos de cada persona, amb les unitats monogràfiques dels hospitals o les associacions i grups d’ajuda mútua.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits de vida saludables en relació amb l’activitat de la vida diària de:
Comunicar-se i interaccionar socialment
Treballar i divertir-sepP@)
L’activitat laboral i les activitats d’oci comporten una font important d’interaccions socials. Tant el treball com les diversions s’han d’integrar en l’estil de vida de la persona amb insuficiència cardíaca i s’han d’evitar, en la mesura del possible, les situacions que comportin una sobrecàrrega afegida d’estrès i angoixa, que implicarien una sobrecàrrega de treball per al cor. La persona amb IC ha de cercar estratègies de reducció de l’estrès o mètodes de relaxació que l’ajudin a gestionar de manera adequada les emocions.
En aquest sentit es recomana:
En l’àmbit laboral:
- Desenvolupar una activitat laboral que no requereixi un gran esforç físic. Són preferibles les activitats que intercalen períodes de descans amb períodes d’activitat.
- Sol·licitar un torn laboral estable.
- Acceptar les situacions que no es poden canviar. Ser positius.
- Aprendre a dir no.
- Evitar en la mesura del possible les situacions desagradables o que generin conflicte.
- Prendre’s el temps necessari per fer cada activitat sense sentir-se pressionat per haver d’acabar-la.
- Disposar, quan sigui necessari, dels beneficis que garanteix un certificat de disminució i que comporten un pacte entre treballador i empresari: hores per anar al metge, etc.
- Gestionar la baixa laboral si hi ha descompensacions.
- Gestionar els certificats de discapacitat si escau.
En relació a l’oci i la diversió:
- Practicar aficions que realment interessin a cadascú, com manualitats, pintura, cuina, música, lectura o activitats relacionades amb Internet.
- Disposar de tots els recursos personals i socials per anar a aquells esdeveniments culturals que realment interessin.
- Evitar els espectacles amb grans aglomeracions de gent.
- Planificar les sortides sempre en companyia.
- En cas de viatjar, consultar l’equip de salut sobre la medicació que es necessita i la prevenció segons el lloc geogràfic (vacunes).
En relació a l’activitat sexual:
- Quan sigui necessari, fer canvis o modificacions en relació amb l’activitat sexual per reduir la fatiga i els sentiments de temor envers la pràctica del sexe. Evitar postures que requereixin un sobreesforç.
- Discutir l’efecte del trastorn cardíac i la medicació sobre la sexualitat amb la parella i l’equip de salut.
- Manifestar les pors, fer preguntes i plantejar dubtes a l’equip de salut.
- No tenir sensació de pressa. Es recomana disposar de temps i sentir-se relaxat.
- Evitar mantenir relacions sexuals després d’àpats copiosos.
- Aturar l’activitat en cas de mareig, palpitacions o qualsevol sensació estranya no habitual i que resulti incòmoda.
- En persones amb simptomatologia es recomana evitar l’esforç físic i decantar-se per altres formes d’afecte com petons, abraçades o carícies.
- Explorar formes alternatives al coit per donar i rebre plaer que siguin acceptables per a la persona i la seva parella.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Treballar i divertir-se
Tòpics i conductes erròniespP@)
La insuficiència cardíaca no és un trastorn de la vellesa.
Si bé la prevalença de la insuficiència cardíaca s’incrementa a partir dels 65 anys, no es tracta d’un trastorn associat a l’envelliment natural. No totes les persones desenvoluparan IC, i només aquelles amb factors de risc cardiovascular o que presentin una causa probable de desenvolupar IC estaran en major risc perquè aparegui. Tanmateix, la prevenció és la millor manera per evitar-la.
La persona amb IC ha de fer exercici.
Una de les bases del tractament és la pràctica habitual d’exercici físic lleuger i moderat dins les possibilitats de la persona. L’activitat física ajuda a fer que el cor estigui més nodrit i bategui amb més força, fet que repercutirà en la millora dels símptomes. Com en tot, és fonamental trobar l’equilibri i mantenir l’activitat física sense arribar a sentir fatiga, dificultat respiratòria, palpitacions o dolor al pit.
No tothom respon igual a la reducció de sal en la dieta.
La resposta a la reducció de sal en la dieta és molt individual i no tothom respon de la mateixa manera. Hi ha persones més sensibles i d’altres que són resistents, especialment si la reducció de sal persegueix assolir una reducció en les xifres de pressió arterial. Al voltant d’un 50 % de les persones seran poc sensibles a aquesta mesura, tot i que sí que s’ha establert que la reducció en el consum de sal potencia l’eficàcia de gairebé tots els fàrmacs antihipertensius.
La dieta amb baix contingut en sal no té per què ser insípida i monòtona.
Hi ha altres condiments i potenciadors del sabor que es poden utilitzar per amanir els plats sense que la cuina hagi de ser insípida i monòtona, així com formes de cocció alternatives que mantenen més el gust dels aliments, com les coccions al vapor o bullir amb menys quantitat d’aigua.
La insuficiència cardíaca no millora amb la presa de plantes medicinals.
Si bé és cert que la digital original prové de la planta Digitalis purpurea i que aquesta va ser la base del tractament de la IC des del seu descobriment, no hi ha cap estudi científic que certifiqui que els signes i símptomes de la IC puguin millorar amb la presa de plantes medicinals. A més, algunes substàncies que formen part d’herbes o de productes medicinals vegetals, com el ginseng, els metabòlits de l’efedrina i d’altres, interfereixen activament amb els fàrmacs indicats per a la IC i poden causar efectes no desitjats.
 Comentaris
Comentaris
Llistat
Somos unas estudiantes de primero de Enfermería que estamos haciendo un trabajo sobre el Trastorno del Espectro Autista. Nos gustaría saber si nos puedes facilitar información.
Saludos,
Nadia
Desde el departamento de biblioteca del COIB se pondrán en contacto para darte información al respecto.
Saludos
Enllaços d'interès
Associacions / Grups d'ajuda mútua
- Aepovac
Associació Espanyola de portadors de vàlvules cardíaques i anticoagulats - Apacor
Associació de pacients coronaris - Associació cor i vida.
Associació de pares de nens amb cardiopaties congènites - Corsnous.
Associació de trasplantats cardíacs i pacients amb insuficiència cardíaca - Fetco.
Federació Espanyola de trasplantats de cor - Menudos corazones
Fundació d'ajuda a nens i joves amb problemes de cor - Tacec. net
Trasplantats associats de cor en Catalunya
Societats professionals
- AEEC. Associació Espanyola d'Infermeria en Cardiologia
- Fundació Espanyola del Cor. Societat Espanyola de Cardiologia
- European Society of Cardiology
- Societat Espanyola de Cardiologia (SEC)
Bibliografia
Bibliografia consultada
- Fauci AS, Braunwald E, Kasper DL, Hauser SL, Longo DL, Jameson L el al, editors. Harrison: principios de medicina interna.
17a ed. México: McGraw-Hill Interamericana; 2009. - García Calabozo R, Goicolea de Oro A, Gómez Pérez MP, Hernández Madrid A, Lorente Carreño D, Martínez Ferrer J et al. Guía del paciente portador de marcapasos [Internet].
Madrid: Agencia Española de Medicamentos, Productos Sanitarios Sección de Estimulación Cardiaca, Sociedad Española de Cardiología; 2007. Disponible a:www.marcapasossec.org/pdf_doc/Libro_paciente_2008.pdf - González Fernández B, Comín Colet J, Lupon J. La insuficiencia cardiaca. Guía práctica para el paciente y su entorno [Internet]. Barcelona: Dirección General de Evaluación y Planificación.
Generalitat de Catalunya, Departament de Salut; 2008 [accés 4 de novembre de 2010]. Disponible a:www.gencat.cat/salut/depsalut/html/es/dir92/iccast08.pdf - Libby P, Bonow RO, Zipes DP, Mann D, Braunwald E. Braunwald. Tratado de Cardiología. Texto de medicina cardiovascular.
8ª ed. Madrid: Elsevier; 2009. -
McMurray John J.V. et al. The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J. [Internet] 2012 Oct. [accés 23 de novembre de 2014]; 33, 1787-1847. Disponible a: http://eurheartj.oxfordjournals.org/content/ehj/33/14/1787.full.pdf
- Swearingen PL, directora. Manual de enfermería médico-quirúrgica: intervenciones enfermeras y tratamientos interdisciplinarios.
6a ed. Madrid: Elsevier; 2008. - Verdú Rotellar JM, Pacheco Huergo V, Amado Guirado E, Esgueva de Haro N, López Pareja N, Alemany Vilches L et al. Guies de pràctica clínica. Insuficiència cardíaca [Internet].
Barcelona: Institut Català de la Salut, 2008. [accés 27 de setembre de 2011]. Disponible a:http://www.gencat.cat/ics/professionals/guies/docs/guia_insuficiencia_cardiaca.pdf
Bibliografia recomanada
-
Heart Failure Association (HFA) de la European Society of Cardiology (ESC). Heart Failure Matters (2007) "La insuficiencia cardíaca. Información práctica para los pacientes, las familias y los cuidadores" en heartfailurematters.org [En línea] disponible en http://www.heartfailurematters.org/ES [darrer accés 8 de desembre 2014]
- Insuficiència cardíaca. Consells per a pacients [Seu web].
Barcelona: Institut Català de la salut, Generalitat de Catalunya. [Accés 5 de desembre de 2010]. Disponible a:http://www.gencat.cat/ics/usuaris/campanyes/insuficiencia-cardiaca/index.html - García Calabozo R, Goicolea de Oro A, Gómez Pérez MP, Hernández Madrid A, Lorente Carreño D, Martínez Ferrer J et al. Guía del paciente portador de marcapasos [Internet].
Agencia Española de Medicamentos y Productos Sanitarios, Sección de Estimulación Cardiaca; 2007 [accés 23 de setembre de 2011]. Disponible a: www.marcapasossec.org/pdf_doc/Libro_paciente_2008.pdf

Mª Teresa Luis Rodrigo
Infermera. Professora Emèrita de l'Escola d'Infermeria de la Universitat de Barcelona. S’ha interessat des de fa anys en el desenvolupament i la utilització de les terminologies infermeres (de diagnòstics, d’intervencions i de resultats) des d’una concepció disciplinària de les cures. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles en diverses revistes científiques.
Fins desembre de 2016 va formar part de la direcció científica i disciplinària de la Infermera virtual i, com a tal, va participar en l'elaboració dels conceptes nuclears que guien el contingut de la web, va assessorar pel que fa a la seva construcció i en la selecció dels temes a abordar, d'igual manera, va col·laborar, sempre des de la perspectiva científica i disciplinària, en la revisió dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo a la web.


Gisel Fontanet Cornudella
Màster en educació per a la salut (UDL). Postgrau en Infermeria psicosocial i salut mental (UB).
Actualment és gestora de desenvolupament de persones de la Unitat de Gestió del Coneixement de la Fundació Sanitària Mollet. Membre del Consell Assessor Fundació TICSALUT 2014-2017, del grup @MWC_nursing, entre d'altres.
Fins l'abril de 2015 va ser adjunta a la Direcció de Programes del COIB, tenint a càrrec la direcció i coordinació del projecte Infermera virtual. Fins desembre de 2016 va gestionar la direcció de l'elaboració i el manteniment dels continguts pel que fa al seu vessant estructural i pedagògic. Considera que les tecnologies de la informació i de la comunicació (TIC) i Internet, i en general, la xarxa 2.0 són un canal de comunicació i interacció amb i per als ciutadans, amb un gran potencial per a la promoció de l'autonomia i independència de les persones en el control i millora de la seva salut, com a complement de l'atenció presencial i continuïtat de les cures, en tant que és un mitjà a través del qual la persona poc a poc expressa les seves necessitats, desitjos o inquietuds. Aquesta informació és cabdal per conèixer el subjecte de l’educació i en el tenir cura.
Des de 1998, la seva activitat professional es desenvolupa en el marc de la promoció i l'educació per a la salut. Va ser coordinadora i infermera assistencial durant 6 anys de la una Unitat Crohn-colitis de l'Hospital Vall d'Hebron, una unitat d’educació per a la salut en l’atenció a persones afectades d’un problema de salut crònic, on va intercalar de forma pionera l’atenció presencial i virtual. Ha anat centrant la seva línia de treball en el desenvolupament de projectes en el camp de la tecnologia de la informació i la comunicació (TIC), en l’àmbit de la salut.
És autora de diverses publicacions, tant en el registre escrit com en l’audiovisual, i de documents d’opinió referents a la promoció i educació per a la salut. Ha col·laborat i ha participat en diverses jornades, espais de debat i estudis de recerca, entre altres, relacionats amb l’aplicació de les TIC en l’àmbit de la salut. Ha iniciat línies de treball en el marc de la promoció i educació per a la salut a l’escola, com a context d’exercici de la infermera. Va ser membre fundador del grup Innovació i Tecnologia del COIB @itcoib.


Carmen Fernández Ferrín
Infermera. Va ser Professora Emèrita de l’Escola d’Infermeria de la Universitat de Barcelona. La Carmen va morir l’agost del 2013 però la seva aportació i expertesa infermera continuaran sempre presents a la Infermera virtual.
Va ser experta en el model conceptual de Virginia Henderson, es va interessar pel desenvolupament disciplinari de la infermeria, especialment per tot el que està relacionat amb la seva construcció teòrica. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles.
Formà part de la direcció científica de la Infermera virtual i, com a tal, va participar en la definició dels conceptes nuclears que emmarquen la filosofia del web, assessorà pel que fa a la seva construcció i en el disseny de l’estructura de les fitxes. També participà en la selecció dels temes a abordar, en la revisió, des del punt de vista disciplinari, dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo al web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Gemma Via Clavero
Diplomada en infermeria (UB) i llicenciada en humanitats (UOC). Actualment exerceix com a infermera assistencial a la unitat de cures intensives de l’Hospital Universitari de Bellvitge i com a professora associada al Departament d’Infermeria Fonamental i Medicoquirúrgica de l’EUI de la UB, en l’assignatura Infermeria Clínica I. És docent col·laboradora en diferents mestratges de la UB i cursos de formació per a infermeria.


 Guardant valoració...
Guardant valoració... 


