Consulta els tutorials
Informació general
Descripció pP@)
La funció principal del cor és bombar la sang a la resta dels òrgans del cos per proporcionar-los l’oxigen i els nutrients necessaris per dur a terme les seves funcions. Tant en condicions de repòs com en condicions d’activitat intensa, en què es necessita que bombi més sang per adaptar-se a un increment de les demandes, el cor ha de respondre sense dificultats. La insuficiència cardíaca (IC) és una situació en què, al cor, li costa bombar la sang que rep a un ritme adequat i, en conseqüència, és incapaç de satisfer totalment les necessitats d’oxigen i nutrients dels teixits de l’organisme. Inicialment, això passa quan ha d’enfrontar esdeveniments que li comporten una sobrecàrrega de treball (activitat física, pujar escales, infeccions) i, posteriorment, també en repòs.
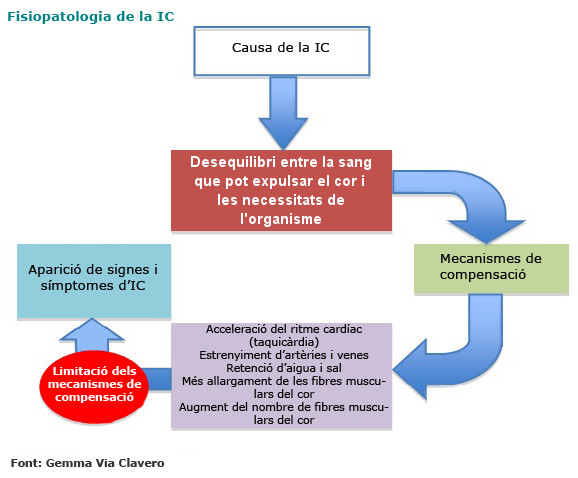
Quan el cos detecta que el cor no bomba la quantitat de sang suficient d’acord amb les seves necessitats, allibera un conjunt de substàncies (hormones, mediadors químics) per compensar aquesta incapacitat.
Conjuntament, es posen en marxa mecanismes de compensació com:
- Augmentar el nombre de batecs per minut (el cor batega més ràpid).
- Estrènyer el diàmetre de les artèries per redistribuir la sang cap als òrgans importants.
- Estrènyer el diàmetre de les venes per incrementar el retorn de la sang cap al cor.
- Retenir líquid per part dels ronyons.
- Estirar més les fibres musculars del miocardi.
- Incrementar el nombre de cèl·lules musculars cardíaques perquè el cor pugui bategar amb més força.
Tanmateix, aquests mecanismes de compensació tenen limitacions i arriba un moment en què no aconsegueixen millorar el treball total que ha d’exercir el cor. Tot això dóna lloc a l’aparició progressiva d’uns determinats signes i símptomes característics de la IC.
La Societat Europea de Cardiologia defineix la insuficiència cardíaca com a una síndrome, és a dir, un conjunt de signes i símptomes, d’una banda, derivats de la congestió i la retenció de líquids i, de l’altra, derivats de l’arribada insuficient de sang i nutrients als òrgans i teixits, acompanyats d’una alteració estructural o funcional del cor en situació de repòs.
En síntesi, la insuficiència cardíaca és el conjunt de manifestacions que es desenvolupen en un escenari en què el cor és incapaç, en major o menor mesura, d’executar el seu treball de manera proporcional a les necessitats de l’organisme.
Història pP@)
La història de la IC forma part de la història de la cardiologia, dels coneixements relacionats amb l’anatomia, la fisiologia i les funcions del cor, les diferents patologies i tractaments i, finalment, els mètodes complementaris de diagnòstic que han permès conèixer el funcionament del cor i ajudar al diagnòstic precoç dels trastorns cardíacs.
Ja els egipcis van descriure un tipus de malaltia que es caracteritzava per la “producció de líquid on el cor sura, s’enfonsa i es desplaça”, referència que recorda al diagnòstic de la IC. A l’antiga Grècia, la filosofia i el pensament influencien la interpretació que es fa sobre l’estructura i les funcions del cor com a òrgan central del cos i de l’ànima, i com a centre escalfador de la sang. El metge grec que més va aportar a la història de la cardiologia va ser Galè de Pèrgam (130 dC), amb la descripció de les diferències estructurals entre artèries i venes, la demostració que per les artèries circulava sang i no aire (pneuma), com fins al moment s’afirmava, i una descripció inicial de les vàlvules del cor. No obstant això, Galè mantenia la tesi que l’envà entre els ventricles era porós i la sang circulava lliurement entre les cavitats cardíaques. No serà fins al segle XVI que es comença a estudiar de manera més concreta la funció cardíaca i el sistema circulatori, amb figures com Andreas Vesal, anatomista flamenc del segle XVI, i Marcello Malpighi, anatomista i biòleg italià del segle XVII. A mitjans del segle XVI, l’any 1553, el teòleg i científic espanyol Miquel Servet planteja per primera vegada l’existència d’una circulació menor i s’estableix una primera teoria sobre la circulació major per part del metge, filòsof i botànic italià Andrea Cesalpino.
Gràcies a l’aportació d’aquests i d’altres científics, s’aclareix la divisió del cor en cavitats dretes i esquerres, separades per un envà impermeable, i la presència de vàlvules cardíaques unidireccionals que impedeixen que la sang retorni cap a la vena cava o els pulmons. Gairebé setanta anys després, el metge anglès William Harvey serà qui finalment unificarà les dues xarxes circulatòries en el cor, definit com a òrgan motor d’impulsió de la sang. Va plasmar els seus descobriments en el seu llibre Exercitatio anatomica de motu cordis et sanguinis in animalibus, és a dir, “Del moviment del cor i la sang dels animals” (1628) i, fins a dia d’avui, és considerat com el pare de la circulació.
Durant els segles XVII i XVIII, i amb els coneixements anatòmics i fisiològics més assentats, s’incrementa la producció de textos sobre patologia cardíaca. El francès Jean-Nicolas Corvisart, metge personal de l’emperador Napoleó Bonaparte, descriu la diferència entre la hipertrofia (engrandiment de la paret dels ventricles pel creixement de les fibres musculars) i la dilatació del cor (augment del múscul cardíac, que s’ha estirat i deformat, i que no és capaç de recuperar la forma original). L’any 1749 el metge francès Jean-Baptiste Sénac publica el Tractat sobre l’estructura del cor, el seu funcionament i les seves malalties, que es va utilitzar com a llibre de referència fins al segle XIX i en el qual es descriu per primer cop el conjunt de manifestacions clíniques de la insuficiència cardíaca congestiva. Entre finals del segle XIX i principis del XX destaquen personatges com el metge francès Pierre Charles Potain, que va descriure el ritme de galop (ritme cardíac amb una cadència especial que recorda el galop d'un cavall) o el tercer soroll cardíac, signe que entre d’altres caracteritza la IC. Durant el segle XX s’incrementa l’interès per la classificació i el diagnòstic de la IC, amb teories com la classificació de la IC en anterògrada i retrògrada l’any 1902 per part del cardiòleg escocès Sir James Mackenzie (teoria que ja havia estat exposada pel cardiòleg anglès James Hope l’any 1832). Cal destacar la descripció que l’any 1933 exposa el cardiòleg britànic Thomas Lewis al seu text Malalties del cor, sobre el problema que implica per a la pràctica cardiològica el diagnòstic i la valoració de la IC. Diu textualment:
“És impossible realitzar un estudi complet de la bibliografia relativa a les malalties del cor sense adonar-se que el veritable problema rau en què el cor és incapaç en major o menor mesura d’executar el seu treball [...] El centre de la pràctica cardiològica és reconèixer els primers símptomes de la IC i diferenciar entre els seus graus.[...] El metge ha de plantejar-se dues preguntes fonamentals. Primera: és el cor capaç de dur a terme el seu treball en condicions de repòs? Segona: quina és la reserva funcional del cor? En gairebé tots els casos aquestes dues preguntes es poden respondre mitjançant els recursos senzills de l’interrogatori clínic i l’exploració física.” (Font: Braunwald, E).
Ja immersos en ple segle XX i en relació amb el tractament quirúrgic, la possibilitat d’intervenir el cor aïllat de la circulació sanguínia a partir del 1952, amb l’aparició de la primera màquina cor-pulmó, va permetre operar persones amb malalties valvulars i substituir les vàlvules amb èxit i, uns anys més tard, l’any 1967, la reparació de vasos coronaris amb una oclusió. En aquest mateix any, quan el cirurgià sud-africà Christiaan Neethling Barnard duu a terme el primer trasplantament de cor entre humans, s’obre la porta a l’esperança a moltes persones amb IC.
Però si hi ha un episodi que realment ha fet avançar en la història de la IC és el del descobriment d’herbes amb propietats cardiotòniques. Ja en el Tractat del cor del Papir d’Ebers, de l’època assiriobabilònica (1500 aC), se cita l’escil·la, una variant de ceba indicada per als “estats edematosos i la hidropesia” (estat de retenció de líquids als teixits). En aquest tractat s’adverteix que cal una administració acurada en funció de la resposta de la persona pel perill que comporta, advertència que fa pensar que ja es coneixia el seu risc tòxic. El bulb de l’escil·la, com l’estrofantina (extreta de la planta coneguda com a estrofant) i, posteriorment, les fulles de digital (Digitalis purpurea) s’utilitzaran en malalts de cor pel seu efecte diürètic i cardíac (per la regulació del pols). L’any 1785 el metge anglès William Withering va investigar la causa de la milloria d’una malalta amb un “cor feble” a qui va augurar un diagnòstic infaust i que, després de prendre una infusió tradicional amb més de 20 herbes preparades per una remeiera local amb fama de guarir casos en què els metges fracassaven, va millorar espectacularment. Withering va descobrir que la substància responsable de la millora era la fulla de la didalera o Digitalis purpurea, substància que en forma de digital encara s’administra actualment a persones amb IC. Withering va publicar el seu treball al text An account of the foxglove and some of its medical uses, que conté informes sobre proves clíniques i notes sobre la toxicitat de la digital. Els estudis posteriors en relació amb la digital, un glucòsid cardiotònic (fàrmac que incrementa la força de contracció del cor), se centren a aclarir científicament les seves funcions i a assolir una presentació i una posologia que reduís els seus riscos. L’any 1888 el fisiòleg i farmacòleg anglès Sydney Ringer indica les següents accions beneficioses de la digital: “fortificar l’acció del cor afeblit, disminuir la força dels batecs del cor que funciona amb massa energia, disminuir la freqüència dels batecs cardíacs, corregir l’acció irregular del cor i augmentar la seva tonicitat”.
Per últim, no s’ha de menysprear la importància del desenvolupament dels mètodes complementaris de diagnòstic. Proves diagnòstiques com ara els raigs X, descoberts l’any 1895 pel físic alemany Wilhelm Röntgen; l’electrocardiografia, inventada pel fisiòleg holandès Willem Einthoven l’any 1907, que ha permès obtenir un traçat de l’activitat elèctrica del cor i identificar irregularitats en el ritme i les zones lesionades; l’ecografia i posteriorment les proves invasives com la ventriculografia o la coronariografia, que permeten visualitzar imatges en temps real de l’anatomia i les funcions de les cavitats cardíaques i les artèries coronàries, han contribuït a avançar en la identificació i el tractament precoç de les persones amb IC.
EtiologiapP@)
Les causes que es relacionen amb l’aparició d’insuficiència cardíaca són:
1. Cardiopatia isquèmica o lesió coronària, 2. Hipertensió arterial, 3. Anomalies de les vàlvules cardíaques o valvulopaties, 4. Malalties musculars cardíaques o miocardiopaties. 5. Arítmies o alteracions de la conducció elèctrica del cor, 6. Malalties congènites del cor, 7. Diabetis, 8. Consum excessiu d’alcohol, 9. Consum de drogues il·legals i altres tòxics, 10. Altres situacions o trastorns que causen una sobrecàrrega de volum al cor
1. Cardiopatia isquèmica o lesió coronària
És la causa més freqüent. Es produeix una obstrucció en forma de trombe en una o més de les artèries que irriguen el cor (artèries coronàries) que impedeix l’arribada de sang a una zona més o menys extensa del múscul cardíac. La cardiopatia isquèmica pot manifestar-se com a una angina de pit o un infart agut de miocardi. Les persones que han patit un infart agut de miocardi, especialment si ha afectat un ventricle, poden desenvolupar una IC, ja que la cicatriu que es forma a la zona afectada per l’infart és teixit fibrós que no té capacitat de contracció. En conseqüència, el cor ha de mantenir la mateixa activitat amb menys massa muscular. Per compensar la pèrdua de múscul funcional, la resta de miocardi ha de bombar amb més força i, amb el temps, pot donar lloc a una miocardiopatia dilatada i a insuficiència cardíaca.
2. Hipertensió arterial
Quan les artèries estan rígides i han perdut elasticitat, costa més fer-hi passar la sang a través: ofereixen una major resistència i es necessita més pressió per distendre-les. Aquesta major resistència o hipertensió, especialment si és mantinguda i de llarga durada, imposa al cor un esforç sobreafegit per poder bombar la sang cap als vasos. Amb el temps, la paret muscular del cor augmenta de gruix, és a dir, s’hipertrofia i es restringeix el moviment dels ventricles i pot arribar a desenvolupar una miocardiopatia hipertròfica o restrictiva, causada per la hipertensió i la subsegüent insuficiència cardíaca.
| Categoria | Sistòlica | Diastòlica | |
|---|---|---|---|
| Òptima | <> | i | <> |
| Normal | 120-129 | i/o | 80-84 |
| En el límit alt de la normalitat | 130-139 | i/o | 85-89 |
| Hipertensió arterial de grau 1 | 140-159 | i/o | 90-99 |
| Hipertensió arterial de grau 2 | 160-179 | i/o | 100-109 |
| Hipertensió arterial de grau 3 | > 180 | i/o | > 110 |
| Hipertensió sistòlica aïllada | > 140 | i | <> |
Font: Grup de treball per al maneig de la hipertensió arterial de la European Society of Hypertension (ESH) i la European Society of Cardilogy (ESC). Guía de 2007 para el manejo de la hipertensión arterial. Journal of Hypertension. 2007, 25: 1105-1187
3. Anomalies de les vàlvules cardíaques o valvulopaties
Les valvulopaties són trastorns que afecten les vàlvules del cor (vàlvula mitral, tricúspide, aòrtica i pulmonar) i, en conseqüència, la funció dels ventricles. Es classifiquen, segons les causes, en valvulopaties congènites, és dir, les presents en el moment de néixer, o valvulopaties adquirides al llarg de la vida per altres trastorns de salut (per exemple, després d’una febre reumàtica).
Les anomalies valvulars més habituals que poden predisposar al desenvolupament d’una IC estan relacionades amb la seva capacitat d’obertura i de tancament. Seguint aquesta classificació podem trobar:
- Trastorns per estenosi (estrenyiment): Trastorns causats per vàlvules amb un orifici de pas de sang molt estret, en què la circulació de la sang es troba dificultada entre les aurícules i els ventricles o entre els ventricles i les artèries en surten.
- Trastorns per insuficiència o regurgitació: Trastorns causats per vàlvules que no tanquen bé i en què, en el moment de contracció dels ventricles, hi ha un reflux o retorn de sang cap a les aurícules que no hi hauria de ser.
Amb el temps, els trastorns valvulars provoquen canvis anatòmics i en la funció dels ventricles, ja que estan exposats a més treball i poden donar lloc a miocardiopatia i a la subsegüent insuficiència cardíaca.
4. Malalties musculars cardíaques o miocardiopaties
Les miocardiopaties són trastorns que afecten fonamentalment el múscul cardíac o miocardi. Dificulten la funció correcta dels ventricles i més concretament la funció del ventricle esquerre. Es classifiquen, segons les causes, en dues categories:
- Miocardiopaties primàries: Miocardiopaties en què el trastorn muscular afecta només el miocardi i cap altra estructura cardíaca. Generalment són de causa desconeguda i no una conseqüència de trastorns en altres òrgans.
- Miocardiopaties secundàries o adquirides: Miocardiopaties que es produeixen com a conseqüència d’altres malalties o de trastorns en altres òrgans i que són adquirides durant el cicle vital de la persona. Dins d’aquest subgrup, distingim entre causes d’origen cardiovascular (cardiopatia isquèmica, hipertensió, valvulopaties), infecciós (miocarditis) o metabòlic, trastorns per infiltració (per exemple, l’amiloïdosi, que consisteix en el dipòsit d’una proteïna denominada amiloide en els vasos i en determinats òrgans, entre ells el cor, on s’infiltra en la seva estructura i la fa més rígida i amb menys capacitat de distensió), trastorns neuromusculars, reaccions tòxiques per alcohol, radiacions o fàrmacs i la miocardiopatia puerperal o peripart.
Tanmateix, moltes vegades és difícil establir la causa que ha produït el trastorn muscular del cor i s’estableix una nova classificació basada en la manera com afecta concretament la funció del ventricle esquerre i en el quadre clínic que presenta la persona. Així, podem classificar les miocardiopaties en tres categories:
- Miocardiopatia dilatada: En aquesta categoria s’inclouen els trastorns del múscul cardíac que provoquen que els ventricles estiguin més dilatats i estirats (com una goma elàstica que ja no recupera la forma). Com que el múscul “s’ha donat”, perd la capacitat de contraure’s amb eficàcia i això afecta la funció de contracció o funció sistòlica. Aquest procés de dilatació és progressiu, i els signes i símptomes d’insuficiència cardíaca apareixen després de mesos o fins i tot anys d’iniciar-se el trastorn muscular.
- Miocardiopatia restrictiva: En aquesta categoria s’inclouen les miocardiopaties en què el múscul cardíac està rígid per infiltracions de proteïnes, nòduls o cicatrius que dificulten l’ompliment dels ventricles, i té poca capacitat de moviment, la qual cosa afecta la funció de relaxació i ompliment o funció diastòlica.
- Miocardiopatia hipertròfica: En aquesta categoria s’inclouen les miocardiopaties en què la paret del múscul cardíac s’ha engrossit de manera desproporcionada sense augment de la cavitat dels ventricles. El múscul hipertrofiat és menys distendible i aquest fet afecta també la funció d’ompliment o funció diastòlica.
5. Arítmies o trastorns de la conducció elèctrica del cor
El cor es contrau quan rep un estímul elèctric adequat per fer-ho. Si el cor batega molt ràpidament (taquicàrdia) o de manera irregular (per exemple, fibril·lació auricular ràpida) entre batec i batec, no disposa del temps suficient per omplir del tot els ventricles i bombar suficient sang a la resta de teixits.
6. Malalties congènites del cor
Malalties cardíaques que ja existien en el moment del naixement i que poden afectar el múscul, les vàlvules o les càmeres cardíaques.
7. Diabetis
La diabetis incrementa, fins a quatre vegades en els homes i fins a vuit en les dones, el risc d’aparició d’insuficiència cardíaca respecte de les persones sense diabetis, per dues raons. En primer lloc, perquè una de les seves complicacions tardanes, la vasculopatia diabètica, afavoreix el desenvolupament de cardiopatia isquèmica i, en segon lloc, perquè els canvis metabòlics que se succeeixen amb la diabetis provoquen un dany directe a la cèl·lula muscular del cor (miocardiopatia diabètica).
8. Consum excessiu d’alcohol
El consum excessiu d’alcohol afecta el sistema cardiovascular, fonamentalment en forma d’hipertensió arterial, arteriosclerosi i arítmies. A més, l’alcohol provoca un dany directe sobre el miocardi, ja que produeix trastorns en la contracció dels ventricles (per l’acció de l’etanol sobre la musculatura), que indueix disfunció i dóna lloc al que es coneix com a miocardiopatia alcohòlica.
9. Consum de drogues il·legals i altres tòxics
A més de les drogues legals com l'alcohol, hi ha altres drogues il·legals i toxines que poden provocar lesió o dany al múscul cardíac i afectar-ne la contracció, el que fa evolucionar cap a la insuficiència de l’òrgan. D’entre les diverses drogues, la que causa major lesió és la cocaïna. Aquesta droga cocaïna produeix un estrenyiment de la llum dels vasos arterials (vasoconstricció) i, en conseqüència, de les artèries coronàries que incrementa el risc d’isquèmia cardíaca, d’arítmies i de mort sobtada. A més, la cocaïna produeix un major increment en la producció de certes substàncies endògenes (catecolamines) que fan que el cor bategui més ràpid i amb més força, i bloqueja la seva recaptació per part de les neurones, fet que provoca que aquestes substàncies amb efecte estimulador cardíac romanguin més temps a la sang exercint la seva acció. Aquest excés de catecolamines provocat per l’acció de la cocaïna és el que provoca una dilatació de les fibres musculars del miocardi que acabarà induint una miocardiopatia dilatada.
Altres tòxics o drogues que poden induir IC són fàrmacs com ara els calciantagonistes, els citostàtics i els antiarítmics, i dipòsits d’elements minerals com el cobalt, el mercuri o l’arsènic.
10. Altres situacions o trastorns que causen una sobrecàrrega de volum al cor com:
Altres causes d’IC són les infeccions generalitzades o les infeccions pulmonars, les embòlies pulmonars, la malaltia pulmonar obstructiva crònica (MPOC), l’asma, les afectacions del tiroides, la insuficiència renal, l’anèmia greu i l’embaràs.
Tenint en compte que les principals causes d’IC són la lesió coronària i la pressió alta, s’han identificat una sèrie de factors de risc associats que incrementen la probabilitat que es desenvolupi la IC. La persistència d’aquests factors de risc al llarg de la vida, sense exercir cap mesura preventiva o de control i modificació del risc, és el que determina que la probabilitat de desenvolupar una IC augmenti amb l’edat. Tanmateix, en cap cas, s’ha d’interpretar que la IC sigui un trastorn associat a la vellesa, ja que no totes les persones tenen el mateix risc de desenvolupar-la.
És important dir que a vegades la causa no és aïllada i que en moltes ocasions les diferents etiologies i factors de risc poden interactuar entre ells. Aquest fet serà primordial posteriorment, a l’hora d’establir i de planificar l’estratègia de tractament mèdic i les cures infermeres.
Epidemiologia pP@)
La insuficiència cardíaca és un important trastorn de la salut i constitueix una de les causes més freqüents d’hospitalització en persones de més de 75 anys. A Espanya, i en general a la major part dels països europeus, el cost sanitari generat per la IC és força alt i consumeix al voltant d’un 2 % del pressupost sanitari públic, especialment com a conseqüència del cost que comporten els reingressos hospitalaris en persones amb descompensació.
A Europa afecta aproximadament a 15 milions de persones. S’assumeix que entorn d’un 1-2 % de la població general està diagnosticada d’IC, amb un 8,2 % de casos nous per any en persones entre els 65 i els 74 anys. La seva prevalença, és a dir, el nombre de persones que tenen IC respecte al total de la població, se situa entre el 2-3 % en adults, però la seva freqüència s’incrementa amb l’edat, fins a arribar al 10-20 % en persones de més de 75 anys. Per sexes, la prevalença es modifica al llarg de l’etapa vital. En adults joves, és més habitual en homes, a causa de la major incidència de malaltia coronària, però en edats avançades la prevalença és similar en els dos sexes.
La IC és responsable del 5 % del total d’ingressos hospitalaris a Europa. A Espanya, i segons les darreres xifres publicades per l’Institut Nacional d’Estadística, la insuficiència cardíaca va ser la causa de més de 980.000 estades hospitalàries anuals amb una mitjana d’ingrés de 8,5 dies per estada. Es pot predir que l’any posterior al diagnòstic, un 40 % reingressaran com a mínim una vegada i un 15 % ho faran fins a dues vegades.
En relació amb la supervivència, l’estimació d’expectativa de vida després de quatre anys del diagnòstic és del 50 %. (Font: European Society of Cardiology. European Heart Survey)
TipuspP@)
La insuficiència cardíaca pot classificar-se d’acord amb diversos criteris.
1. Segons la rapidesa d’aparició dels símptomes; 2. Segons la capacitat funcional (Classificació de la New York Heart Association - NYHA); 3. Segons la fisiopatologia; 4. Segons els canvis en l’estructura i la funció dels ventricles. (Classificació de l’American Heart Association - ACA/AHA); 5. Segons la localització o part del cor que afecta.
1. Segons la rapidesa d’aparició dels símptomes
Es classifica en Insuficiència cardíaca aguda o crònica. Tanmateix, no s’ha de confondre el terme agut amb agreujament, severitat o descompensació. Els termes agut o crònic fan referència a un indicador de temps (inici ràpid o lent) i no a un indicador de severitat o empitjorament.
- Insuficiència cardíaca aguda (ICA) ex novo: Insuficiència cardíaca en què els simptomes apareixen per primera vegada i de forma sobtada, en una persona sense símptomes previs i, per tant, que no ha tingut temps de posar en marxa els mecanismes de compensació (per exemple, a conseqüència d’un infart, d’arítmies greus, del trencament d’una vàlvula del cor).
- Insuficiència cardíaca crònica (ICC): Insuficiència cardíaca en què l’aparició dels símptomes és progressiva en el temps i permet posar en marxa els mecanismes de compensació.
Tanmateix, l’evolució d’una ICC no és lineal i contínua, sinó més aviat amb daltabaixos en què es combinen èpoques d’estabilitat amb èpoques d’agreujament dels símptomes o descompensació. Per això en la ICC es poden alternar dues situacions:- Insuficiència cardíaca crònica estabilitzada i compensada: El seguiment del tractament prescrit, tant pel que fa a la medicació com als hàbits de vida permeten mantenir els signes i símptomes controlats i sense variacions durant un mes com a mínim i el cor és capaç de mantenir una funció adient a les demandes.
- Insuficiència cardíaca crònica descompensada: El tractament prescrit resulta insuficient, els hàbits de vida són inadequats o es produeix qualsevol circumstància aguda que sobrecarrega el cor i produeix canvis en els signes i símptomes que requereixen un tractament urgent. Les principals manifestacions d’una descompensació de la ICC són la dificultat respiratòria amb ofec, un increment sobtat de la pressió arterial o un infart agut de miocardi.
2. Segons la capacitat funcional.
L’Associació Cardiològica de Nova York (New York Heart Association - NYHA), basant-se en l’aparició de símptomes que limiten la capacitat de fer exercici, ha establert una classificació funcional en quatre estadis:
- NYHA I: La persona no té símptomes, l’activitat física no es veu limitada i les activitats quotidianes no provoquen ni fatiga excessiva, ni palpitacions, ni sensació de manca d'alè, ni dolor anginós.
- NYHA II: Insuficiència cardíaca lleu. Persona confortable en repòs però amb una lleugera limitació en l’activitat física que es manifesta amb fatiga, palpitacions o falta d’alè (per exemple, en pujar escales) o dolor anginós.
- NYHA III: Insuficiència cardíaca moderada. La persona se sent bé en repòs però nota amb una marcada limitació en l’activitat física. Una activitat física menor de l’habitual provoca fatiga, palpitacions, sensació de manca d'alè o dolor anginós (per exemple, la manca d’alè en caminar per un terreny pla).
- NYHA IV: Insuficiència cardíaca severa. Els símptomes d'insuficiència cardíaca (fatiga i sensació de manca d'alè) estan presents fins i tot en repòs. La persona no és capaç de fer cap activitat física sense sentir malestar.
3. Segons la fisiopatologia
És a dir, segons com afecta la IC a la funció del cor. Per establir aquesta classificació cal fer una ecografia cardíaca o ecocardiograma. Es classifica en:
- Insuficiència cardíaca sistòlica, disfunció sistòlica o insuficiència cardíaca amb fracció d'ejecció reduïda: La dificultat es concentra principalment en el moment de la contracció dels ventricles o sístole. Indica que el ventricle és incapaç d’expulsar suficient quantitat de sang.
- Insuficiència cardíaca amb funció sistòlica preservada o fracció d’ejecció preservada: El ventricle manté una contracció suficient i la dificultat es concentra principalment en el moment de la relaxació dels ventricles o diàstole. Indica que el ventricle no pot rebre i omplir-se de tota la sang que prové de les aurícules.
4. Segons els canvis en l’estructura i funció dels ventricles.
Classificació de l’American College of Cardiology i l’American Heart Association (ACA/AHA).
- Estadi A: Persona sense IC però amb un risc alt de desenvolupar-ne. No s’identifiquen canvis ni anomalies estructurals o funcionals en el cor ni tampoc hi ha signes ni símptomes. Per exemple, es pot donar en persones amb factors de risc com ara hipertensió, diabetis mellitus, alcoholisme, abús de drogues o història familiar de miocardiopatia.
- Estadi B: Persona sense signes ni símptomes però amb canvis estructurals al cor que s’associen amb el desenvolupament d’IC. Per exemple, es pot donar en persones que han patit un infart agut de miocardi, que tenen una dilatació del ventricle esquerre o una valvulopatia.
- Estadi C: Persona que presenta signes i símptomes d’IC associada a un trastorn cardíac estructural de base. Per exemple, es pot donar en persones amb dispnea o fatiga amb afectació en la funció sistòlica diagnosticada per ecografia, o en persones amb tractament instaurat i amb la simptomatologia controlada.
- Estadi D: Persona que presenta modificacions estructurals cardíaques molt avançades amb símptomes molt evidents d’IC, tot i estar prenent el tractament farmacològic adient a la seva situació. Per exemple, es pot donar en persones amb símptomes malgrat el tractament farmacològic que requereixen ingressos hospitalaris freqüents, en persones en llista d’espera de trasplantament cardíac, en persones amb assistència circulatòria externa, etc.
L’existència de modificacions estructurals o funcionals en el cor, encara que no hi hagi simptomatologia, es considera precursora del futur desenvolupament d’una insuficiència cardíaca.
5. Segons la localització o part del cor que afecta.
Tradicionalment, la IC s’havia classificat segons la part del cor afectada per la dificultat de bombeig, en IC dreta, esquerra o global i congestiva. Actualment, el que determina l’orientació terapèutica és la velocitat o temps d'aparició del trastorn i la manera com afecta clínicament a la resta d’òrgans —que dependrà de si la funció del ventricle esquerre està reduïda o preservada— i a la realització de les activitats de la vida diària. El terme IC congestiva es refereix als casos en què hi ha una acumulació excessiva de líquid amb signes i símptomes de retenció d'aigua i sodi.
 Comentaris
Comentaris
Llistat
Somos unas estudiantes de primero de Enfermería que estamos haciendo un trabajo sobre el Trastorno del Espectro Autista. Nos gustaría saber si nos puedes facilitar información.
Saludos,
Nadia
Desde el departamento de biblioteca del COIB se pondrán en contacto para darte información al respecto.
Saludos
Enllaços d'interès
Associacions / Grups d'ajuda mútua
- Aepovac
Associació Espanyola de portadors de vàlvules cardíaques i anticoagulats - Apacor
Associació de pacients coronaris - Associació cor i vida.
Associació de pares de nens amb cardiopaties congènites - Corsnous.
Associació de trasplantats cardíacs i pacients amb insuficiència cardíaca - Fetco.
Federació Espanyola de trasplantats de cor - Menudos corazones
Fundació d'ajuda a nens i joves amb problemes de cor - Tacec. net
Trasplantats associats de cor en Catalunya
Societats professionals
- AEEC. Associació Espanyola d'Infermeria en Cardiologia
- Fundació Espanyola del Cor. Societat Espanyola de Cardiologia
- European Society of Cardiology
- Societat Espanyola de Cardiologia (SEC)
Bibliografia
Bibliografia consultada
- Fauci AS, Braunwald E, Kasper DL, Hauser SL, Longo DL, Jameson L el al, editors. Harrison: principios de medicina interna.
17a ed. México: McGraw-Hill Interamericana; 2009. - García Calabozo R, Goicolea de Oro A, Gómez Pérez MP, Hernández Madrid A, Lorente Carreño D, Martínez Ferrer J et al. Guía del paciente portador de marcapasos [Internet].
Madrid: Agencia Española de Medicamentos, Productos Sanitarios Sección de Estimulación Cardiaca, Sociedad Española de Cardiología; 2007. Disponible a:www.marcapasossec.org/pdf_doc/Libro_paciente_2008.pdf - González Fernández B, Comín Colet J, Lupon J. La insuficiencia cardiaca. Guía práctica para el paciente y su entorno [Internet]. Barcelona: Dirección General de Evaluación y Planificación.
Generalitat de Catalunya, Departament de Salut; 2008 [accés 4 de novembre de 2010]. Disponible a:www.gencat.cat/salut/depsalut/html/es/dir92/iccast08.pdf - Libby P, Bonow RO, Zipes DP, Mann D, Braunwald E. Braunwald. Tratado de Cardiología. Texto de medicina cardiovascular.
8ª ed. Madrid: Elsevier; 2009. -
McMurray John J.V. et al. The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J. [Internet] 2012 Oct. [accés 23 de novembre de 2014]; 33, 1787-1847. Disponible a: http://eurheartj.oxfordjournals.org/content/ehj/33/14/1787.full.pdf
- Swearingen PL, directora. Manual de enfermería médico-quirúrgica: intervenciones enfermeras y tratamientos interdisciplinarios.
6a ed. Madrid: Elsevier; 2008. - Verdú Rotellar JM, Pacheco Huergo V, Amado Guirado E, Esgueva de Haro N, López Pareja N, Alemany Vilches L et al. Guies de pràctica clínica. Insuficiència cardíaca [Internet].
Barcelona: Institut Català de la Salut, 2008. [accés 27 de setembre de 2011]. Disponible a:http://www.gencat.cat/ics/professionals/guies/docs/guia_insuficiencia_cardiaca.pdf
Bibliografia recomanada
-
Heart Failure Association (HFA) de la European Society of Cardiology (ESC). Heart Failure Matters (2007) "La insuficiencia cardíaca. Información práctica para los pacientes, las familias y los cuidadores" en heartfailurematters.org [En línea] disponible en http://www.heartfailurematters.org/ES [darrer accés 8 de desembre 2014]
- Insuficiència cardíaca. Consells per a pacients [Seu web].
Barcelona: Institut Català de la salut, Generalitat de Catalunya. [Accés 5 de desembre de 2010]. Disponible a:http://www.gencat.cat/ics/usuaris/campanyes/insuficiencia-cardiaca/index.html - García Calabozo R, Goicolea de Oro A, Gómez Pérez MP, Hernández Madrid A, Lorente Carreño D, Martínez Ferrer J et al. Guía del paciente portador de marcapasos [Internet].
Agencia Española de Medicamentos y Productos Sanitarios, Sección de Estimulación Cardiaca; 2007 [accés 23 de setembre de 2011]. Disponible a: www.marcapasossec.org/pdf_doc/Libro_paciente_2008.pdf

Mª Teresa Luis Rodrigo
Infermera. Professora Emèrita de l'Escola d'Infermeria de la Universitat de Barcelona. S’ha interessat des de fa anys en el desenvolupament i la utilització de les terminologies infermeres (de diagnòstics, d’intervencions i de resultats) des d’una concepció disciplinària de les cures. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles en diverses revistes científiques.
Fins desembre de 2016 va formar part de la direcció científica i disciplinària de la Infermera virtual i, com a tal, va participar en l'elaboració dels conceptes nuclears que guien el contingut de la web, va assessorar pel que fa a la seva construcció i en la selecció dels temes a abordar, d'igual manera, va col·laborar, sempre des de la perspectiva científica i disciplinària, en la revisió dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo a la web.


Gisel Fontanet Cornudella
Màster en educació per a la salut (UDL). Postgrau en Infermeria psicosocial i salut mental (UB).
Actualment és gestora de desenvolupament de persones de la Unitat de Gestió del Coneixement de la Fundació Sanitària Mollet. Membre del Consell Assessor Fundació TICSALUT 2014-2017, del grup @MWC_nursing, entre d'altres.
Fins l'abril de 2015 va ser adjunta a la Direcció de Programes del COIB, tenint a càrrec la direcció i coordinació del projecte Infermera virtual. Fins desembre de 2016 va gestionar la direcció de l'elaboració i el manteniment dels continguts pel que fa al seu vessant estructural i pedagògic. Considera que les tecnologies de la informació i de la comunicació (TIC) i Internet, i en general, la xarxa 2.0 són un canal de comunicació i interacció amb i per als ciutadans, amb un gran potencial per a la promoció de l'autonomia i independència de les persones en el control i millora de la seva salut, com a complement de l'atenció presencial i continuïtat de les cures, en tant que és un mitjà a través del qual la persona poc a poc expressa les seves necessitats, desitjos o inquietuds. Aquesta informació és cabdal per conèixer el subjecte de l’educació i en el tenir cura.
Des de 1998, la seva activitat professional es desenvolupa en el marc de la promoció i l'educació per a la salut. Va ser coordinadora i infermera assistencial durant 6 anys de la una Unitat Crohn-colitis de l'Hospital Vall d'Hebron, una unitat d’educació per a la salut en l’atenció a persones afectades d’un problema de salut crònic, on va intercalar de forma pionera l’atenció presencial i virtual. Ha anat centrant la seva línia de treball en el desenvolupament de projectes en el camp de la tecnologia de la informació i la comunicació (TIC), en l’àmbit de la salut.
És autora de diverses publicacions, tant en el registre escrit com en l’audiovisual, i de documents d’opinió referents a la promoció i educació per a la salut. Ha col·laborat i ha participat en diverses jornades, espais de debat i estudis de recerca, entre altres, relacionats amb l’aplicació de les TIC en l’àmbit de la salut. Ha iniciat línies de treball en el marc de la promoció i educació per a la salut a l’escola, com a context d’exercici de la infermera. Va ser membre fundador del grup Innovació i Tecnologia del COIB @itcoib.


Carmen Fernández Ferrín
Infermera. Va ser Professora Emèrita de l’Escola d’Infermeria de la Universitat de Barcelona. La Carmen va morir l’agost del 2013 però la seva aportació i expertesa infermera continuaran sempre presents a la Infermera virtual.
Va ser experta en el model conceptual de Virginia Henderson, es va interessar pel desenvolupament disciplinari de la infermeria, especialment per tot el que està relacionat amb la seva construcció teòrica. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles.
Formà part de la direcció científica de la Infermera virtual i, com a tal, va participar en la definició dels conceptes nuclears que emmarquen la filosofia del web, assessorà pel que fa a la seva construcció i en el disseny de l’estructura de les fitxes. També participà en la selecció dels temes a abordar, en la revisió, des del punt de vista disciplinari, dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo al web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Gemma Via Clavero
Diplomada en infermeria (UB) i llicenciada en humanitats (UOC). Actualment exerceix com a infermera assistencial a la unitat de cures intensives de l’Hospital Universitari de Bellvitge i com a professora associada al Departament d’Infermeria Fonamental i Medicoquirúrgica de l’EUI de la UB, en l’assignatura Infermeria Clínica I. És docent col·laboradora en diferents mestratges de la UB i cursos de formació per a infermeria.

 Guardant valoració...
Guardant valoració... 


