Consulta los tutoriales
Información práctica
Estructura y función del cuerpo humanopP@)
Por lo que a estructura y función del cuerpo humano se refiere, el sistema más directamente relacionado con esta enfermedad es el:
- Sistema cardiovascular
La persona, hombre o mujer, de cualquier edad o condición, es un ser multidimensional integrado, único y singular, de necesidades características, y capaz de actuar deliberadamente para conseguir los hitos que se propone, de asumir la responsabilidad de su propia vida y de su propio bienestar, y de relacionarse consigo mismo y con su ambiente en la dirección que ha escogido.
La idea de ser multidimensional integrado incluye las dimensiones biológica, psicológica, social y espiritual; todas ellas experimentan procesos de desarrollo y se influencian mutuamente. Cada una de las dimensiones en que se describe la persona se encuentra en relación permanente y simultánea con las otras, formando un todo en el que ninguna de las cuatro se puede reducir o subordinar a otra, ni puede ser considerada de forma aislada. Por lo tanto, ante cualquier situación, la persona responde como un todo con una afectación variable de sus cuatro dimensiones. Cada dimensión comporta una serie de procesos; algunos son automáticos o inconscientes y otros, por el contrario, son controlados o intencionados.
Teniendo siempre en mente este concepto de persona, y sólo con finalidades didácticas, se pueden estudiar aisladamente las modificaciones o alteraciones de algunos de los procesos de la dimensión biofisiológica (estructura y función del cuerpo humano) en diversas situaciones.
Cómo se manifiestapP@)
La dificultad por parte del corazón de recibir y expulsar la sangre da lugar a un síndrome o conjunto de signos y síntomas que se derivan, por un lado, de la congestión y la retención de la sangre en los vasos cercanos al corazón, a los pulmones y otros órganos y, por el otro, de la dificultad de los ventrículos para expulsar una cantidad de sangre suficiente en cada latido. Las manifestaciones clínicas pueden variar dependiendo de factores como la edad, la gravedad y la evolución del trastorno cardíaco, la causa o los factores desencadenantes y las cavidades afectadas. Las manifestaciones clínicas comunes presentes en la persona con insuficiencia cardíaca se muestran en la tabla siguiente:
| Signos y síntomas de congestión | Signos y síntomas de un volúmen de sangre insuficiente en los órganos |
|---|---|
|
|
Cómo se diagnosticapP@)
Para poder obtener un diagnóstico definitivo de insuficiencia cardíaca se deberán reunir e integrar datos procedentes de la entrevista, la exploración física (signos y síntomas que presente la persona) y las pruebas complementarias que solicite el médico dirigidas al estudio del funcionamiento del corazón. No obstante, la consecución del diagnóstico no es suficiente por si mismo y tiene que ser complementado con el conocimiento concreto de la causa, dado que, aunque las medidas generales de tratamiento son comunes en todos los casos, determinadas causas pueden ser corregidas con tratamientos quirúrgicos específicos.
1. La entrevista (anamnesis) y la exploración física
Por medio de la entrevista y la exploración física, se recogen los factores de riesgo de IC y las manifestaciones clínicas que presenta la persona. El médico observa el estado general (peso, presión arterial, ritmo del corazón, número de latidos por minuto –frecuencia cardíaca–, características del pulso y estado nutricional) y examina el estado de la piel (hidratación, temperatura o presencia de edemas) y el tórax (número de respiraciones por minuto o frecuencia respiratoria). Se hace una palpación del hígado para ver si ha aumentado de tamaño y se ausculta el corazón para discernir si se oye algún sonido no habitual que indique signos de sobrecarga o baja distensión de los ventrículos, como el tercer ruido cardíaco, también denominado ritmo de galope (esta denominación viene dada porque este ruido recuerda la cadencia del galope de un caballo). Posteriormente, se auscultan también los pulmones para determinar si hay algún sonido, como los estertores crepitantes (sonido parecido al de la sal saltando encima del fuego o al ruido de un mechón de cabellos cuando se friega entre los dedos cerca del oído), que indique la presencia de agua en los alvéolos pulmonares o en la pleura. Finalmente, se comparan los resultados obtenidos con la clasificación establecida según los criterios de Framingham, que subdividen los signos, los síntomas y los resultados de algunas pruebas complementarias en criterios mayores y menores. Para sospechar de diagnóstico de IC, la persona tiene que reunir 2 criterios mayores o un criterio mayor y dos menores.
| Criterios de Framingham | Criterios mayores | Criterios menores |
|---|---|---|
| Signos | Presión venosa aumentada Ingurgitación yugular Reflujo hepatoyugular |
Edema maleolar Hepatomegalia (aumento del tamaño del hígado) |
| Síntomas | Disnea paroxística nocturna | Disnea de esfuerzo Tos nocturna |
| Auscultación | Estertores crepitantes Ritmo de galope o tercer ruido |
Taquicardia > 120 latidos/min |
| Radiografía de Tórax | Edema agudo de pulmón |
2. Pruebas diagnósticas
Para confirmar o excluir el diagnóstico de IC es necesario hacer las siguientes pruebas diagnósticas. Para algunas de estas pruebas, se deberá firmar un consentimiento informado. (link recursos pedagógicos/ética y derecho/consentimiento informado)
2.1 Electrocardiograma (ECG), 2.2 Radiografía de tórax, 2.3 Analítica de sangre, 2.4 Ecocardiograma
2.1 Electrocardiograma (ECG)
El electrocardiograma permite conocer el funcionamiento eléctrico del corazón (frecuencia y ritmo) y detectar la existencia de arritmias o diagnosticar un trastorno por falta de irrigación en el músculo cardíaco (cardiopatía isquémica, lesión coronaria). Es un procedimiento no invasivo. Se colocan unos parches sobre la piel, uno en cada extremidad y seis sobre la cara anterior del tórax, unidos a unos cables (electrodos) que captarán las diferencias de voltaje entre el corazón y cada electrodo. No requiere ninguna preparación previa a excepción de retirar los objetos metálicos (relojes, pulseras) que puedan interferir en la lectura. En algún caso, si la persona tiene mucho pelo, para conseguir la buena adherencia de los electrodos se deberá rasurar la piel. Habitualmente el ECG de una persona con IC presenta cambios respecto al considerado normal.
2.2 Radiografía de tórax
La radiografía de tórax permite observar el tamaño y el estado de los pulmones, así como el tamaño del corazón. En caso de IC, el corazón habitualmente tendrá un tamaño superior al normal (cardiomegalia). La radiografía de tórax es útil para detectar si existe congestión pulmonar, acumulación de líquido en la pleura y para descartar o confirmar la existencia de infección pulmonar o de otros trastornos pulmonares que puedan ser la causa de la disnea.
2.3 Analítica de sangre
La analítica de sangre requiere que la persona esté en ayunas e incluye diferentes determinaciones:
- Hemograma: Da información sobre el recuento de células sanguíneas (glóbulos rojos, blancos y plaquetas) y ayuda a detectar la presencia de anemia o infección.
- Bioquímica: Da información sobre el nivel de determinados minerales o electrolitos en la sangre imprescindibles para el buen funcionamiento eléctrico y mecánico del corazón, y sobre marcadores específicos (hormonas, proteínas) que informan del funcionamiento de otros órganos y de la actividad muscular del corazón.
- Electrolitos en la sangre: Es especialmente relevante obtener información sobre la cantidad de sodio, potasio y calcio en la sangre.
- Marcadores de funcionamiento de otros órganos: Es necesario obtener información sobre los niveles en la sangre de glucosa, colesterol y triglicéridos, así como de los marcadores de la función renal (urea, creatinina, filtrado glomerular), y hacer pruebas de funcionamiento hepático y determinación de hormonas tiroideas.
- Marcadores específicos cardíacos: Se distinguen marcadores de dos tipos:
- Péptidos natriuréticos o marcadores de estiramiento muscular: Los péptidos natriuréticos (péptido natriurético tipo b (BNP) y N-terminal pro-BNP) son hormonas liberadas por las células musculares de las aurículas cardíacas como respuesta al estiramiento y la distensión del miocardio (músculo cardíaco) y las grandes arterias. En la persona con IC los ventrículos se encuentran sometidos a un mayor estiramiento muscular para compensar la dificultad de bombeo o para poder superar un exceso de resistencia, como en el caso de hipertensión arterial. Cuanto más estiramiento muscular se produce, más péptidos natriuréticos se secretan y, por lo tanto, más cantidad de ellos se acumula en la sangre. En la IC, los valores de BNP y pro-BNP en la sangre son elevados respecto a los valores habituales. La determinación de su concentración se considera un marcador capital, tanto para poder establecer el diagnóstico diferencial inicial como en el manejo de la persona con IC establecida.
- Marcadores de sufrimiento y daño del músculo del corazón: Si la IC se desarrolla como consecuencia de una lesión coronaria (infarto), es habitual la determinación de marcadores de daño y muerte de células musculares, como las troponinas Y o T. Un incremento de la cantidad de troponinas en la sangre indica daño y lesión muscular por falta de irrigación en una zona del corazón.
- Coagulación: Da información sobre el tiempo de coagulación de la sangre y de si éste es el normal, superior o inferior.
2.4 Ecocardiograma
El ecocardiograma proporciona gran información respecto a la posible causa de la IC. Es un procedimiento que no implica radiación y se basa en la emisión, mediante un aparato llamado transductor, de ultrasonidos que chocan y rebotan en los tejidos corporales. El transductor captura las ondas que rebotan y las transforma en imágenes (ecografía). El estudio ecocardiográfico permite conocer la estructura del corazón (volumen, geometría, grosor de la pared muscular, anatomía de las válvulas) y su función (movimiento y distensión de las aurículas y los ventrículos, funcionamiento de las válvulas y flujos de sangre). Con el ecocardiograma se puede hacer un cálculo estimado de cuál es el tanto por ciento de sangre que los ventrículos son capaces de bombear para poder definir más claramente el diagnóstico fisiopatológico. Si el ventrículo izquierdo bombea menos del 45 % de la sangre que le llega, indica la existencia de IC sistólica o disfunción sistólica en diferentes grados (ligera, moderada o severa). Si el ventrículo bombea más del 45 % de la sangre que le llega, indica la existencia de IC con función sistólica preservada o fracción de eyección preservada. (La fracción de eyección se refiere al volumen de sangre expulsado por el ventrículo en cada contracción ventricular en comparación al volumen total del ventrículo.) En este caso, sería necesario hacer más pruebas para determinar si la causa de la disfunción se encuentra en el momento de la diástole o relajación de los ventrículos (IC diastólica). El ecocardiograma se puede llevar a cabo a través de la piel del tórax (ecocardiografía transtorácica) o a través del esófago (ecocardiografía transesofágica).La ecocardiografía transesofágica se recomienda en personas en que la visualización del corazón a través de la piel es difícil (obesidad), en trastornos valvulares complejos, en trastornos cardíacos congénitos o para descartar la presencia de trombos en la aurícula izquierda. Para la ecocardiografía transtorácica no se requiere ninguna preparación especial, pero para la realización de la ecocardiografía transesofágica es imprescindible el ayuno y es necesario firmar previamente un consentimiento informado, ya que puede requerir anestesia general. Otro estudio ecocardiográfico frecuente es la ecocardiografía de estrés. En este caso se somete a la persona a una situación de ejercicio intenso o se administran fármacos que incrementan la actividad cardíaca y se visualiza el funcionamiento del corazón en respuesta a esta actividad. Es muy útil para diagnosticar la disfunción cuando la causa es una cardiopatía isquémica.
Aunque las pruebas diagnosticas descritas se consideran de rutina o ordinarias para determinar el diagnóstico de IC, el médico puede solicitar más pruebas adicionales para complementar el diagnóstico.
Finalmente, el médico reunirá todos los datos relativos a la sintomatología (diagnóstico clínico), al funcionamiento del corazón (diagnóstico fisiopatológico), a las causas y los factores de riesgo (diagnóstico etiológico) y a la limitación clínica al ejercicio (diagnóstico funcional NYHA) para confirmar o descartar el diagnóstico final de IC.
TratamientopP@)
La IC es un trastorno de salud crónico que puede tratarse y/o mejorarse con el establecimiento de un tratamiento médico farmacológico apropiado y la adopción de unos hábitos de vida saludables que es necesario integrar e incorporar como una parte fundamental de la estrategia terapéutica.
Los objetivos del tratamiento irán dirigidos a controlar la sintomatología, prevenir las descompensaciones, ralentizar la progresión de la enfermedad y aumentar la calidad de vida para que la persona mantenga una vida lo más normalizada posible de acuerdo a sus circunstancias concretas.
La estrategia terapéutica será diferente en función de la causa que haya desencadenado la IC y de la rapidez en su aparición, pero, en conjunto, el tratamiento incluirá:
En todos los casos: 1. Tratamiento farmacológico, 2. Tratamiento no farmacológico: Adopción de hábitos de vida saludables.
Dependiendo de la causa y la evolución: 3. Tratamiento quirúrgico, 4. Implantación de dispositivos eléctricos cardíacos.
1. Tratamiento farmacológico
El tratamiento médico habitual en personas con IC tiene como objetivo reducir la congestión y la sobrecarga del corazón, y mejorar la fuerza de contracción de los ventrículos, lo que minimiza el esfuerzo que éstos han de ejecutar para adaptarse a los requerimientos del organismo. Estos efectos se verán reflejados en la persona en una mejor tolerancia a la actividad, mejora de la respiración y mejora en la irrigación de los tejidos. Es importante aclarar que el tratamiento no será el mismo para todas las personas y que se individualizará de acuerdo con el tipo de IC, su estadio, la presencia de signos y síntomas, la respuesta a la incorporación de un determinado medicamento o la aparición de efectos secundarios. Por otro lado, hay que remarcar que posiblemente el tratamiento farmacológico, una vez establecido, se tendrá que mantener de por vida, con modificaciones en función de la evolución del trastorno.
El tratamiento farmacológico en personas con IC puede incluir los grupos de fármacos siguientes: 1.1 IECAS, 1.2 ARA II, 1.3 Betabloqueantes o bloqueantes β-adrenérgicos, 1.4 Diuréticos, 1.5 Antagonistas de la aldosterona, 1.6 Ivabradina, 1.7 Vasodilatadores, 1.8 Glucósidos cardiotónicos, 1.9 Otros fármacos.
1.1 IECAS: Inhibidores de la enzima convertidora de la angiotensina (captopril, enalapril, ramipril, lisinopril, trandolapril, perindopril, quinapril, benazepril, cilazapril, fosinopril)
Los IECAS relajan la musculatura de las arterias y, en consecuencia, reducen la presión arterial y mejoran la función del ventrículo, ya que éste encuentra menos resistencia para vaciarse.
Los IECAS anulan los efectos de una hormona producida naturalmente por los riñones llamada angiotensina II. Cuando la angiotensina II une sus receptores a los vasos arteriales, induce la contracción de la musculatura de las arterias y, por lo tanto, el estrechamiento de su diámetro provoca un incremento de resistencia al paso de la sangre y, consecuentemente, un aumento de la presión arterial. Además, la angiotensina II también estimula las glándulas suprarrenales para producir aldosterona, una hormona que favorece la retención de sal. En la persona con IC estos efectos no son deseables. Los fármacos IECAS, como anulan la producción de la angiotensina II, evitan su efecto vasoconstrictor y estimulador de la producción de aldosterona.
Efectos secundarios: Debido a la reducción de la presión arterial pueden aparecer episodios de mareo. Para evitarlo es posible que el médico prescriba la primera dosis por la noche. Se ha de vigilar su administración en personas con trastornos de la función renal, ya que la administración de IECAS puede empeorar la función del riñón, motivo por el que es necesario hacer controles analíticos regulares que determinen los valores de urea, creatinina y potasio en la sangre. Otros efectos secundarios son la tos seca y las alteraciones del sabor.
Recomendaciones:
- Debe mantenerse un control regular y frecuente de la presión arterial (PA), especialmente antes de tomar la medicación.
- Para reducir la sensación de mareo, se pueden adoptar una serie de recomendaciones o estrategias como:
- No hacer cambios súbitos de posición.
- Por la mañana, es preferible sacar primero las piernas de la cama y mantenerse durante un minuto en posición sentada y, posteriormente, en un segundo momento, ponerse de pie.
- Si la persona nota mareo después de tomar la medicación, debe comunicarlo al equipo de salud.
- En caso de tos seca persistente, también debe consultarse al equipo de salud, que valorará la conveniencia de modificar el tratamiento.
- Deben seguirse los controles analíticos, como mínimo semestrales, establecidos por el equipo de salud.
1.2 ARA II: Antagonistas de los receptores de la angiotensina (losartan, valsartan, candesartan)
Estos fármacos también reducen la presión arterial y mejoran la función del ventrículo, pero por un mecanismo de acción diferente al de los IECAS. En el caso de los ARA II, sí que se produce angiotensina II, pero los fármacos actúan bloqueando los receptores de la angiotensina II situados en los vasos arteriales. Como los receptores están bloqueados por el fármaco, la angiotensina natural no puede unirse a ellos y, por lo tanto, no puede ejercer su función vasoconstrictora y de aumento de la presión arterial, ni estimular las glándulas suprarrenales para producir aldosterona, una hormona que favorece la retención de sal. Los efectos de los ARAII y los IECAS son muy similares, por ello los primeros se reservan para personas con intolerancia a los IECAS.
Efectos secundarios: Como principales efectos secundarios, pueden ocasionar hipotensión, mareo, alteraciones del sabor y trastornos en la función renal, motivo por el que es necesario controlar regularmente la función del riñón y los niveles de potasio en la sangre. A diferencia de los IECAS, no producen tos.
Recomendaciones:
- Debe mantenerse un control regular y frecuente de la presión arterial (PA), especialmente antes de tomar la medicación.
- Para reducir la sensación de mareo, se pueden adoptar una serie de recomendaciones o estrategias como:
- No hacer cambios súbitos de posición.
- Por la mañana, es preferible sacar primero las piernas de la cama y mantenerse durante un minuto en posición sentada y, posteriormente, en un segundo momento, ponerse de pie.
- Si la persona nota mareo después de tomar la medicación, ha de comunicarlo al equipo de salud.
- Deben seguirse los controles analíticos, como mínimo semestrales, establecidos por el equipo de salud.
1.3 Betabloqueantes o bloqueantes β-adrenérgicos (bisoprolol, carvedilol, metoprolol, nebivolol)
Los betabloqueantes disminuyen la frecuencia cardíaca, es decir, el número de veces que el corazón late por minuto, y la presión arterial. La reducción de la frecuencia cardíaca permite que el corazón vaya más lento y que tenga más tiempo parar llenarse de sangre. En general, la respuesta es mayor en hombres jóvenes y de raza blanca, y disminuye su eficacia en personas mayores y de raza negra.
Efectos secundarios: Los efectos secundarios más habituales son la hipotensión con mareo, especialmente con los cambios de posición (hipotensión ortostática), el empeoramiento del asma, el enlentecimiento excesivo del ritmo cardíaco (bradicardia), el cansancio (disminución de la tolerancia al esfuerzo), la frialdad de manos y pies, las alteraciones de la libido y, ocasionalmente, los cambios en el estado de ánimo con depresión. Un efecto secundario frecuente es un agravamiento temporal de los signos y síntomas de la IC en personas con grado III-IV de la clasificación funcional de la NYHA, especialmente relacionado con el cansancio y la intolerancia a los esfuerzos. Por esta razón, las dosis iniciales que se pautan son bajas y progresivamente se van incrementando, en función de la respuesta y la tolerancia de la persona.
Recomendaciones:
- Debe mantenerse un control regular y frecuente de la frecuencia cardíaca, especialmente antes de tomar este fármaco. Si la frecuencia es muy baja (inferior a 50 latidos por minuto) y hay sensación de mareo, debe consultarse al equipo de salud antes de tomar la medicación.
- Debe mantenerse un control regular y frecuente de la presión arterial (PA), especialmente antes de tomar la medicación.
- Se ha de vigilar la aparición de signos y síntomas de congestión al inicio del tratamiento, como el aumento de peso, el incremento de la disnea, de los edemas y de la astenia, o la sensación de fatiga. Deben consultarse al equipo de salud para ir ajustando la dosis del fármaco.
- Para reducir la sensación de mareo, se pueden adoptar una serie de recomendaciones o estrategias como:
- No hacer cambios súbitos de posición.
- Por la mañana, es preferible sacar primero las piernas de la cama y mantenerse durante un minuto en posición sentada y, posteriormente, en un segundo momento, ponerse de pie.
- Si la persona nota mareo después de tomar la medicación, lo ha de comunicar al equipo de salud.
- Deben seguirse los controles de visitas programadas, como mínimo semestrales, establecidos por el equipo de salud.
1.4 Diuréticos (furosemida, torasemida, hidroclorotiazida, clortalidona)
Los diuréticos aumentan la cantidad de orina que la persona emite durante el día. Ayudan a los riñones a expulsar agua y minerales, y colaboran en la eliminación del líquido retenido, motivo por el que mejoran la sintomatología derivada de la congestión, como los edemas o la dificultad respiratoria. Hay diferentes tipo de diuréticos según en qué parte del riñón actúan y según los electrolitos (sodio, potasio) que eliminan.
- Diuréticos del asa (furosemida, torasemida, bumetanida, piretanida): Estos fármacos ayudan a hacer que los edemas se reduzcan y el pulmón se descongestione. Además de agua, también provocan la excreción de minerales como el sodio, el potasio y el cloro, que son imprescindibles para el buen funcionamiento del corazón y del organismo, motivo por el que, en ocasiones, la prescripción de este tipo de diuréticos se acompaña de la prescripción de suplementos minerales de potasio. Es preferible que se tomen por la mañana, para poder descansar mejor después por la noche sin la necesidad de ir con frecuencia al baño.
- Diuréticos tiazídicos (hidroclorotiazida): Están indicados en combinación con los diuréticos del asa en casos de edemas persistentes. Como los diuréticos del asa, es preferible tomarlos por la mañana para evitar tener que orinar durante la noche. Generalmente se administran en una dosis única diaria.
Efectos secundarios: Debido a la pérdida de líquido en forma de orina, el principal efecto secundario de todos los diuréticos es la bajada de la presión arterial, que frecuentemente se manifiesta en forma de mareo con los cambios de posición. También es frecuente la deshidratación y la disminución de los niveles de sodio y potasio en la sangre, causada por un exceso de su excreción. Además, en los diuréticos del asa, otro efecto secundario es la aparición de hiperuricemia (incremento del nivel de ácido úrico en la sangre) y de ataques agudos de gota. Para evitar o prevenir la aparición de estos efectos es necesario hacer determinaciones analíticas regulares de los niveles de sodio, potasio y ácido úrico en la sangre.
Recomendaciones:
- Debe mantenerse un control regular y frecuente de la presión arterial (PA), especialmente antes de tomar la medicación.
- Se ha de tomar la medicación por la mañana, para evitar tener que ir al baño durante la noche.
- Se ha de asociar la toma del diurético con el suplemento de potasio, si conviene.
- Para reducir la sensación de mareo, se pueden adoptar una serie de recomendaciones o estrategias como:
- No hacer cambios súbitos de posición.
- Por la mañana, es preferible sacar primero las piernas de la cama y mantenerse durante un minuto en posición sentada y, posteriormente, en un segundo momento, ponerse de pie.
- Si la persona nota mareo después de tomar la medicación, ha de comunicarlo al equipo de salud.
- Hay que estar atento para detectar precozmente los signos y síntomas de deshidratación, como el aumento de la sensación de sed, la lengua seca o el mareo.
- Deben seguirse los controles analíticos, como mínimo semestrales, establecidos por el equipo de salud.
1.5 Antagonistas de la aldosterona o diuréticos ahorradores de potasio (espironolactona, eplerenona)
Los antagonistas de la aldosterona se oponen al efecto de una hormona llamada aldosterona, producida de manera natural por las glándulas suprarrenales y que tiene por función hacer que los riñones retengan agua y sal. Esta acción de bloqueo de la aldosterona provoca un incremento en la eliminación de agua y sal a través de la orina, pero sin la pérdida adicional de potasio que causan los diuréticos del asa, motivo por el que no se requiere administrar ningún tipo de suplemento. Sin duda, el efecto diurético es más débil que con los diuréticos del asa (furosemida) y más a largo plazo. Pero el interés principal de este grupo de fármacos recae no tanto en su efecto diurético como en el beneficio que se ha evidenciado en las personas con IC más avanzada (clasificación funcional NYHA III-IV) y/o con disfunción sistólica severa. Con el uso de estos fármacos, las modificaciones más habituales causadas por la IC en la forma del corazón (hipertrofia, fibrosis del miocardio, fibrosis del miocardio, etc.) se producen más lentamente y esto retrasa la progresión de la enfermedad. Se ha demostrado que la prescripción de estos fármacos en estadios avanzados de la IC asociados al tratamiento habitual de la persona con IECAS o ARAII y betabloqueantes reduce los episodios de descompensación y de reingreso, e incrementa la supervivencia. Al inicio del tratamiento, se ha de controlar la función del riñón para comprobar que no acumula potasio en exceso, hecho que obligaría a la retirada del tratamiento, ya que un nivel elevado de potasio en la sangre puede ocasionar arritmias graves.
Efectos secundarios: Por su efecto de retención de potasio, se hace necesario controlar regularmente el nivel de este elemento en la sangre. Está contraindicada su prescripción en caso de insuficiencia renal o hiperpotasemia (nivel de potasio en la sangre superior al normal). Otro efecto secundario muy ocasional de la espironolactona es la aparición de ginecomastia (aumento patológico de una o ambas mamas en los hombres).
Recomendaciones:
- Debe mantenerse un control regular y frecuente de la presión arterial (PA), especialmente antes de tomar la medicación.
- Se ha de tomar la medicación por la mañana, para evitar en la medida de lo posible tener que ir al baño durante la noche.
- Para reducir la sensación de mareo, se pueden adoptar una serie de recomendaciones o estrategias como:
- No hacer cambios súbitos de posición.
- Por la mañana, es preferible sacar primero las piernas de la cama y mantenerse durante un minuto en posición sentada y, posteriormente, en un segundo momento, ponerse de pie.
- Si la persona nota mareo después de tomar la medicación, lo ha de comunicar al equipo de salud.
- Deben seguirse los controles analíticos, como mínimo semestrales, establecidos por el equipo de salud.
1.6 Ivabradina
La ivabradina es un fármaco que ralentiza la frecuencia cardíaca del nódulo sinusal, que es donde se originan los impulsos eléctricos que provocan la contracción del corazón. Está indicada para personas con un ritmo sinusal con frecuencias cardíacas superiores a 70 latidos por minuto y con disfunción sistólica del ventrículo izquierdo, y en que, a pesar del tratamiento con IECAS, diuréticos y betabloqueantes, la función del ventrículo no mejora (tipos de IC II-IV de la clasificación de la NYHA). La ivabradina no tiene efecto en caso de arritmias. Las dosis se ajustarán individualmente en función de la respuesta sobre la frecuencia cardíaca.
Efectos secundarios. Los efectos secundarios principales de la ivabradina son una excesiva ralentización de la frecuencia cardíaca (bradicardia), mareo y alteraciones visuales en forma de fosfenos (impresión luminosa producida en la retina por una causa otra que luz, especialmente comprimiendo el glóbulo del ojo) o visión borrosa.
Recomendaciones
- Mantener un control regular y frecuente de la frecuencia cardiaca, especialmente antes de tomar este fármaco. Si la frecuencia es muy baja (menos de 50 latidos por minuto) con sensación del mareo, hay que consultar al equipo de salud antes de tomar la medicación.
- Mantener un control regular y frecuente de la presión arterial (PA), especialmente antes de tomar este fármaco.
- Este fármaco se debe tomar por la mañana con el desayuno y por la noche con la cena. Hay que tener en cuenta que interacciona con el zumo de pomelo; por lo tanto, no deben mezclarse.
- En caso de sufrir alteraciones visuales, no se debe conducir, sobre todo por la noche y en situaciones en que haya cambios repentinos en la intensidad de la luz.
1.7 Vasodilatadores (hidralazina, dinitrato de isosorbida)
Los vasodilatadores actúan directamente sobre el diámetro de las arterias y las venas, relajan su musculatura y las mantienen dilatadas y abiertas. Este efecto produce una reducción de la presión arterial y disminuye la resistencia que el corazón tiene que vencer para vaciarse y hacer pasar la sangre a través de los vasos. Como la sangre fluye mejor, llega más fácilmente a los órganos y se mejoran los signos y síntomas.
Efectos secundarios: El efecto secundario principal de los vasodilatadores es la hipotensión arterial y el mareo. Otros efectos también frecuentes son la cefalea (dolor de cabeza), los sofocos, las palpitaciones y la congestión nasal.
Recomendaciones:
- Debe mantenerse un control regular y frecuente de la presión arterial (PA), especialmente antes de tomar la medicación.
- Para reducir la sensación de mareo, se pueden adoptar una serie de recomendaciones o estrategias como:
- No hacer cambios súbitos de posición.
- Por la mañana, es preferible sacar primero las piernas de la cama y mantenerse durante un minuto en posición sentada y, posteriormente, en un segundo momento, ponerse de pie.
- Si la persona nota mareo después de tomar la medicación, lo tiene que comunicar al equipo de salud.
1.8 Glucósidos cardiotónicos o digitálicos (digoxina)
La digoxina incrementa la fuerza de contracción del corazón, provoca que el latido sea más efectivo y que se bombee más volumen de sangre en cada latido. La digoxina también tiene un efecto antiarrítmico, ya que ayuda a reducir la excitabilidad eléctrica del corazón porque lo hace latir más lentamente. Por esta razón, la digoxina está indicada especialmente en personas con IC con trastornos irregulares y rápidos del ritmo cardíaco, ya que ayuda a disminuir la velocidad de la arritmia.
Efectos secundarios: Este fármaco puede llegar a ser tóxico si no se controlan bien sus niveles en la sangre (digoxinemia), aunque, en general, la dosis letal está entre 5 y 10 veces la dosis mínima efectiva. Son más susceptibles a la intoxicación digitálica las personas mayores y las personas con hipoxia, hipercalcemia o insuficiencia renal. Para evitarlo, habitualmente el médico pauta un descanso regular de dos días a la semana sin tomar digoxina. Debe tenerse en cuenta, además, que los niveles de potasio bajos en la sangre incrementan la probabilidad de toxicidad de la digoxina, hecho por el que es importante que tanto la persona que la toma como la familia reconozcan los signos y síntomas de intoxicación, especialmente si también se toman diuréticos. La intoxicación por digoxina se manifiesta con náuseas, vómitos, inapetencia, sofocos, mareo, alteraciones de la visión (visión borrosa, destellos de colores), dolor de cabeza, trastornos de la función del riñón y arritmias graves con enlentecimiento del ritmo del corazón (por bloqueo de la conducción eléctrica entre las aurículas y los ventrículos). El médico establecerá unos controles de digoxinemia regulares para ajustar la dosis a los márgenes terapéuticos deseables.
Recomendaciones:
- Debe mantenerse un control regular y frecuente de la frecuencia cardíaca, especialmente antes de tomar este fármaco. Si la frecuencia es muy baja (inferior a 50 latidos por minuto) y se tiene sensación de mareo, se ha de consultar con el equipo de salud antes de tomarlo.
- Se ha de seguir escrupulosamente la pauta prescrita para la medicación, respetando los días de descanso indicados.
- Si se olvida una dosis, debe tomarse tan pronto como se recuerde, excepto si ya es la hora de la siguiente toma. En este caso, se ha de tomar la dosis habitual, sin tratar en ningún caso de compensar el olvido con una dosis doble.
- Debe mantenerse un control regular y frecuente de la presión arterial (PA), especialmente antes de tomar la medicación.
- Para reducir la sensación de mareo, se pueden adoptar una serie de recomendaciones o estrategias como:
- No hacer cambios súbitos de posición.
- Por la mañana, es preferible sacar primero las piernas de la cama y mantenerse durante un minuto en posición sentada y, posteriormente, en un segundo momento, ponerse de pie.
- Si la persona nota mareo después de tomar la medicación, lo tiene que comunicar al equipo de salud.
- Deben seguirse los controles analíticos, como mínimo semestrales, establecidos por el equipo de salud.
1.9 Otros fármacos
- Antiarrítmicos (amiodarona, sotalol):
En la persona con IC, son frecuentes los trastornos del ritmo cardíaco, hecho por el que es posible que estén indicados, además de los fármacos habituales, otros fármacos antiarrítmicos. Los antiarrítmicos ayudan a controlar o revertir los ritmos cardíacos anómalos. Hay diferentes clases de antiarrítmicos en función de su mecanismo de acción y no todos están indicados en las personas con IC, ya que algunos (como los antagonistas del calcio) pueden agravar el edema en los tobillos.
- Anticoagulantes (acenocumarol, warfarina, heparina, enoxaparina, bemiparina):
Los anticoagulantes inhiben la formación de coágulos en los vasos sanguíneos y, por lo tanto, reducen el riesgo de oclusión de las arterias o la presencia de un coágulo dentro del corazón. Están especialmente indicados si la causa de la IC ha sido un infarto agudo de miocardio y en caso de fibrilación auricular (glosario). Por su riesgo hemorrágico, debe controlarse la dosificación, con determinaciones analíticas frecuentes de la sangre, para mantener en cada persona el tiempo de coagulación deseado. Es muy importante comunicar siempre que se vaya al médico que se toman anticoagulantes, especialmente antes de una intervención quirúrgica.
- Antiagregantes plaquetarios (ácido acetilsalicílico antitrombótico, clopidogrel, ticlopidina):
Los antiagregantes plaquetarios evitan que las plaquetas se adhieran y creen una red precursora de los coágulos sanguíneos, y reducen el riesgo de oclusión de las arterias. Estos fármacos están especialmente indicados si la causa de la IC ha sido un infarto agudo de miocardio o si la persona presenta un elevado número de factores de riesgo coronario. Los efectos secundarios principales de estos fármacos son la hemorragia y la irritación del estómago.
- Estatinas (atorvastatina, simvastatina, pravastatina, fluvastatina, lovastatina, rosuvastatina, pitavastatina):
Las estatinas reducen los niveles de colesterol en la sangre y están indicadas especialmente en las personas con IC en que la causa ha sido una cardiopatía isquémica. El colesterol es un importante factor de riesgo que interviene en la formación de placas de grasa que obstruyen el diámetro de las arterias y causan disminución del flujo sanguíneo a los órganos y, entre ellos, especialmente al corazón. En el caso de IC no secundaria a cardiopatía isquémica, el beneficio sobre la prevención, rehospitalización y mortalidad no está probado. Como efecto secundario principal es frecuente la aparición de dolores musculares (mialgias).
2.- Tratamiento no farmacológico: Adopción de hábitos de vida saludables
El tratamiento no farmacológico recomendado a las personas con IC es tanto o más importante que el tratamiento farmacológico. Dentro de los llamados hábitos de vida saludables se incluye la dieta, la práctica de ejercicio físico regular y el control y la prevención de los factores de riesgo cardiovasculares. El mantenimiento de estos hábitos, junto con el conocimiento, por parte de la persona, de la IC y de su manejo, se consideran una parte fundamental del éxito en el tratamiento de la enfermedad, con una gran repercusión e impacto sobre los síntomas, la capacidad funcional, la calidad de vida y la morbilidad.
2.1 Dieta en la insuficiencia cardíaca, 2.2 Ejercicio y actividad física, 2.3 Control de los factores de riesgo.
2.1. Dieta en la insuficiencia cardíaca
La dieta en la IC es muy similar a una dieta equilibrada cardiosaludable. Debe incluir una alta aportación de fibra vegetal, en forma de frutas y verduras, y el consumo de cereales, tubérculos y legumbres, pescado, carne magra, huevos y grasas insaturadas como el aceite de oliva.
Desde luego, a estas recomendaciones, hay que añadir otras específicas para la IC que se centran en mantener un peso corporal adecuado que no comporte una carga de trabajo excesiva para el corazón, el control en el consumo de líquidos y la reducción en el consumo de sal, grasas saturadas y colesterol.
- Mantenimiento de un peso saludable.
El número total de calorías recomendadas para una persona con IC variará en función de la edad, la etapa del ciclo vital, su peso y su actividad física.
El sobrepeso y la obesidad incrementan el riesgo cardiovascular, la presión arterial y el trabajo que tiene que ejercer el corazón. Por lo tanto, el objetivo principal de la dieta, para todas las personas y muy especialmente en la persona con sobrepeso, será intentar conseguir un peso saludable.
No obstante, el incremento de peso, especialmente si es repentino y rápido (como por ejemplo el aumento de 2-3 kg en 3 días), se asocia más a un incremento en la retención de líquidos que no a comer en exceso, y es un signo que se ha de vigilar, ya que el corazón deberá trabajar más para hacer frente a la sobrecarga hídrica.
Por otro lado, en estadios más avanzados de la enfermedad es posible que la persona pierda peso y se adelgace. Generalmente, este adelgazamiento involuntario se asocia a un mecanismo de ahorro del cuerpo cuando la función del corazón está muy deteriorada. Puede llegar a la caquexia (estado de extrema desnutrición). Cuanto más deprimida está la función del corazón, menor cantidad de oxígeno y nutrientes reciben todos los tejidos del cuerpo; así, progresivamente, se va perdiendo masa muscular en un intento de reducir el metabolismo corporal y someter el corazón a poco trabajo. Paradójicamente, el adelgazamiento también se asocia a la falta de actividad física —por la pérdida de masa muscular— y a la fatiga al realizar un esfuerzo. Otro factor que puede contribuir a la pérdida de peso es la llegada de menor cantidad de oxígeno a los intestinos y, en consecuencia, la inflamación y la malabsorción intestinal, es decir, la incapacidad para absorber azúcares, grasas, proteínas o vitaminas de los alimentos, que, además, puede comportar una absorción general insuficiente de los alimentos. En caso de adelgazamiento, el médico puede prescribir una dieta rica en calorías y proteínas en forma de suplementos nutricionales. - Reducción del consumo de líquidos.
La restricción de líquidos se considera una medida efectiva para evitar la congestión pulmonar, la ascitis y el incremento de los edemas. Las personas con IC no deberían sobrepasar una ingesta de entre 1,5 y 2 litros de líquido al día, especialmente en caso de presencia de signos y síntomas y si los niveles de sodio en la sangre son bajos. La restricción incluye no sólo el agua sino todas las presentaciones líquidas como zumos, leche, café, te, bebidas gaseosas, caldos, yogures líquidos, gelatinas, cubitos de hielo, frutas con un alto contenido en agua como la sandía, y el agua que se toma con la medicación. - Reducción del consumo de sal.
El sodio (Na) es un mineral que, unido al cloro en forma de sal, está presente en muchos alimentos (leche, pan, conservas) en cantidad variable. El 70-80 % del total de la ingesta de sodio está escondido en los alimentos procesados. No obstante, la presentación más común del sodio es en forma de sal de cocina (cloruro sódico). El sodio se requiere en pequeñas dosis, pero un incremento de su consumo en forma de sal favorece la retención de líquidos, que se manifiesta en forma de edemas en las piernas o en forma de ahogo (disnea) en el pulmón, y en el aumento del trabajo del corazón. Además, un exceso en su consumo incrementa la sensación de sed y la necesidad de más hidratación, hecho que sería contraproducente en la persona con IC.
La reducción en el consumo de sal es una medida recomendada en personas con IC clase III-IV de la clasificación de la NYHA que presentan signos y síntomas para prevenir la retención de líquidos, y muy especialmente dirigida a las personas con IC en que la causa ha sido la hipertensión arterial.
La ingesta de sodio recomendada (tanto en forma de sal común como la presente en los alimentos) en la persona con IC no debería sobrepasar los 2-3 g/día. Debe tenerse presente que 5 gramos de sal común (ClNa) equivalen a 2 gramos de sodio (Na).
Para reducir el consumo de sal se recomienda adoptar y mantener las estrategias siguientes: - Retirar el salero de la mesa.
- Cocinar sin sal y sin salsas precocinadas.
- Evitar alimentos con un alto contenido de sal como:
- Embutidos (chorizo, salchichón, mortadela, salchichas, salchichas de Frankfurt, etc.).
- Alimentos precocinados, congelados, enlatados o procesados.
- Jamón en dulce (tipo York) y jamón serrano.
- Queso curado, mantequillas saladas.
- Daditos de caldo (Avecrem, Starlux, etc.).
- Aperitivos y snacks (patatas chips, anchoas, aceitunas, fruta seca).
- Bebidas gaseosas (soda).
- Zumos de frutas envasados.
- Salazones (bacalao), alimentos ahumados.
- Pan con sal.
- Salsas que no se han preparado en (ketchup, salsa de soja, salsa Worcester, etc.).
- Utilizar condimentos alternativos potenciadores del sabor:
Fuente: Societat Catalana de Medicina Familiar i Comunitària. Grup de Treball en HTA. Guia pràctica d'hipertensió arterial per a l'atenció primària. 3a edició. Barcelona. EdiDe, 2005, p. 117 - Aceites aromatizados.
- Limón.
- Ajo.
- Perejil.
- Hierbas aromáticas: estragón, orégano, romero, eneldo.
- Vinagre.

- Modificar las formas de cocción.
Otra manera de preservar el sabor de los alimentos es sustituir las formas de cocción convencionales por otras que mantengan su sabor como las cocciones al vapor, a la plancha o los estofados. A la hora de hervir se recomienda usar menos cantidad de agua y añadir a los caldos más cantidad y variedad de verduras para potenciar más el sabor. - Comprobar en la etiqueta de los alimentos su contenido de sal.
- Incremento del consumo de potasio.
El potasio (K) es un mineral fundamental para el buen funcionamiento cardíaco y ha de mantenerse en unos rangos terapéuticos estrechos. Frecuentemente la administración de diuréticos incrementa la eliminación de potasio y por ello hay que complementar su aportación. Es por esta razón que se aconseja incrementar el consumo de potasio en la dieta, siempre que la persona no sufra ningún trastorno renal que dificulte la eliminación de este mineral.
Entre los alimentos que contienen potasio, están las verduras, como las espinacas o los tomates; las frutas, como las cerezas, el plátano, las naranjas, las ciruelas, la sandía o el melón, las pasas, los dátiles, y también los guisantes, las patatas y el pescado. - Reducción del consumo de grasas saturadas y colesterol.
Un exceso en el consumo de grasas saturadas y colesterol incrementa el riesgo de enfermedad coronaria por la formación de placas de grasa y otras sustancias que se depositan en las arterias, y dificultan el paso y la llegada de la sangre hacia los órganos. Además, los alimentos con un alto contenido de grasa acostumbran a ser los más hipercalóricos.
Las grasas ingeridas con la dieta se clasifican en grasas poliinsaturadas (de textura líquida, como el aceite de oliva), grasas monosaturadas (como el aceite de girasol, el aceite de coco o el aceite de palma) y grasas saturadas (de textura cremosa o sólida, como las mantequillas, la manteca de cerdo, la nata o la grasa de los quesos y la leche).
La persona con IC tiene que reducir el consumo de grasas saturadas y colesterol, presentes en alimentos como: - Leche entera y productos lácteos enteros: yogures, quesos curados, queso de cabra, flan y natillas.
- Lácteos con un alto contenido de grasa: nata, mantequilla, helados cremosos, crema de leche.
- Manteca de cerdo.
- Yemas de huevo.
- Bollería industrial.
- Embutidos.
- Aperitivos y snacks.
- Vísceras y patés.
- Carnes rojas (cerdo, cordero, pato, buey).
- Aceite de coco y de palma.
- Salsas con huevo y mantequilla, como bechamel o mayonesa
Se recomienda sustituir los lácteos enteros por productos desnatados, comer queso fresco o bajo en grasa, como la mozzarella o el requesón sin sal, hacer tortillas con dos claras de huevo y una sola yema, retirar la piel del pollo, sacar la grasa visible de la carne, tomar pescado azul, comer un puñado de frutos secos a la semana, consumir alimentos con un contenido alto de fibra, reducir el consumo de alcohol, cocinar exclusivamente con aceite de oliva y preferentemente a la plancha, al vapor, al horno o al microondas, en lugar de los fritos.
2.2 Ejercicio y actividad física
La práctica de ejercicio físico ligero en la persona con IC mejora el funcionamiento del corazón, reduce la fatiga e incrementa la capacidad para llevar a cabo las actividades diarias. Además, con el ejercicio físico se consiguen otros beneficios, como mantener el peso corporal, controlar las cifras de presión arterial, reducir las cifras de colesterol, mejorar la circulación en las piernas, evitar problemas articulares, prevenir el estreñimiento, reducir el estrés, mejorar la autoestima y estimular el sistema inmunitario.
Es recomendable que la persona con IC haga una actividad física ligera, con una frecuencia habitual de 3 veces por semana, adaptada al nivel de tolerancia y fatiga. Se recomiendan ejercicios aeróbicos como caminar, nadar o ir en bicicleta. Por el contrario, se desaconsejan ejercicios anaeróbicos como hacer abdominales o levantar pesas. Se ha de tener en cuenta que a la mínima alteración (mareo, palpitaciones, dolor torácico) se ha de para inmediatamente la actividad. En caso de descompensación de la IC se recomienda hacer reposo hasta que la situación se estabilice.
La actividad física y problemas de salud cardiovasculares
2.3 Control de los factores de riesgo
- Reducción o abandono del hábito tabáquico.
El tabaco es un conocido factor de riesgo cardiovascular. La nicotina tiene un potente efecto vasoconstrictor, es decir, reductor del diámetro de las arterias y las venas, que repercute en un incremento de la presión arterial y de la frecuencia cardíaca. Además, el tabaco disminuye la disponibilidad de oxígeno de los tejidos porque las moléculas de hemoglobina de la sangre tienen una mayor afinidad por el monóxido de carbono (presente en el tabaco) que por el oxígeno, por lo que aumenta la carboxihemoglobina (glosario) en la sangre. Por lo tanto, el consumo de tabaco no sólo reduce el diámetro de arterias y venas y hace más difícil la llegada de la sangre a los órganos y tejidos, sino que la sangre que llega es más pobre en oxígeno. En la persona con IC, se ha demostrado que el abandono del consumo de tabaco se relaciona con una reducción de la morbididad y la mortalidad.
Cómo dejar de fumar - Reducción o supresión del consumo de alcohol.
El alcohol tiene un efecto depresor cardíaco, se asocia a un incremento en las cifras de presión arterial e incrementa el riesgo de sufrir trastornos eléctricos en forma de arritmias. En las persona con IC, el consumo de alcohol debería limitarse a 10-20 g/día (1-2 vasos de vino al día). Sin duda, en la persona en que la causa de la IC ha sido una miocardiopatía alcohólica, el consumo de alcohol se debería suprimir totalmente. - Reducción del consumo de bebidas excitantes (café, te, cola).
Las bebidas excitantes como el café, el te o las colas contienen sustancias como la cafeína o la teína que provocan un incremento de la frecuencia cardíaca y reducen el diámetro de las arterias y las venas, cosa que somete al corazón a una mayor resistencia. En las personas con IC, se recomienda sustituir estas bebidas por bebidas sin cafeína o sin teína. - Reducción del estrés psíquico o de las situaciones de alto nerviosismo.
El estrés y el ritmo de vida acelerado provocan que el corazón tenga que trabajar intensamente, hecho que repercute sobre la sintomatología. Se han de evitar las situaciones estresantes, los miedos intensos, los conflictos familiares que puedan agravar la situación de salud. - Control de la presión arterial.
La hipertensión arterial es un factor de riesgo coronario y una de las principales causas de miocardiopatía hipertrófica. Un control adecuado y mantenido de las cifras de presión arterial, con medicación, con el establecimiento de hábitos de vida adecuados (reducción en el consumo de sal, mantenimiento de ejercicio físico moderado), o con ambas cosas, reduce el riesgo de desarrollo y/o agravamiento de la IC. Idealmente se deberían mantener cifras inferiores a 140/90 mmHg, o inferiores a 30/80 mmHg en personas con diabetes. Además, la persona, en la medida de lo posible, debería ser autónoma en el control regular de la tensión arterial. - Control de los niveles de glucosa en personas con diabetes.
Una diabetes no controlada acelera la aparición y el desarrollo de la IC. Un control regular y mantenido de las cifras de glucosa, con el establecimiento de hábitos de vida adecuados (dieta y práctica regular de ejercicio físico moderado) y/o medicación, reduce el riesgo de desarrollo y/o agravamiento de la IC. En la persona con diabetes, este control es fundamental para poder actuar sobre este factor de riesgo.
Consejos de salud para las personas con diabetes - Vacunación contra la gripe y la neumonía.
En la medida de lo posible, se deben evitar las infecciones respiratorias como la gripe, los resfriados o la neumonía, que incrementan el trabajo cardíaco y pueden actuar como factores precipitantes de descompensación de la IC. Se han de evitar los cambios bruscos de temperatura, el contacto con personas infectadas, las aglomeraciones de gente y hay que vacunarse anualmente de la gripe y el neumococo.
3. Tratamiento quirúrgico: Cirugía cardíaca
El tratamiento quirúrgico en la persona con IC incluye la cirugía cardiovascular de reparación o sustitución de arterias o válvulas del corazón y el trasplante cardíaco.
3.1 Revascularización coronaria, 3.2 Reparación o sustitución de una válvula del corazón, 3.3 Trasplante cardíaco.
3.1. Revascularización coronaria
Si la causa de la IC ha sido la obstrucción de una arteria coronaria, puede estar indicada la revascularización. En estos caso, la arteria tapada se puede reabrir, ya sea mediante técnicas percutáneas o cirugía mayor.
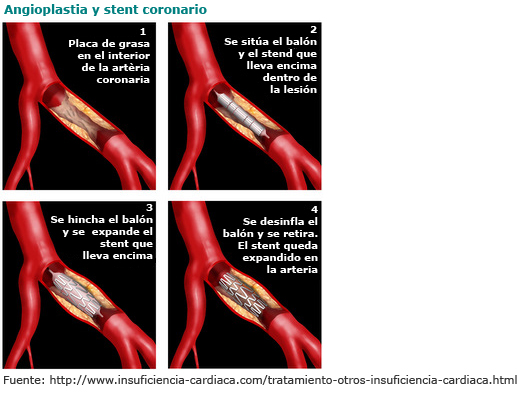
En el primer caso, se trata de inserir un balón (angioplastia) o una malla metálica (stent) que provocan una expansión de la arteria y la dejan permeable al paso de la sangre.
La técnica consiste en una inyección de anestesia local, generalmente en la ingle o la muñeca, para introducir en una arteria (generalmente la femoral o la radial) un catéter guía que, seguido y guiado radiológicamente a través de un monitor, mostrará cómo avanza por el vaso hasta llegar a la arteria coronaria que se ha hecho más estrecha. En muchas ocasiones, esta técnica terapéutica se hace al mismo tiempo que el cateterismo cardíaco diagnóstico, en el que se constata la obstrucción de una o más arterias coronarias.
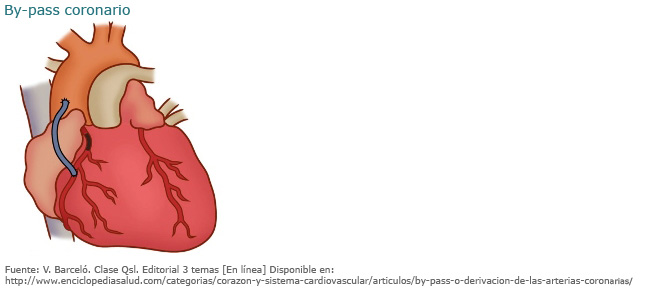
En el caso de la cirugía mayor, se establece una derivación a manera de puente (bypass) que permite el paso de la sangre desde un punto anterior a la obstrucción coronaria a otro posterior, y que redirige y garantiza el flujo de sangre a la parte del corazón afectada. Generalmente el puente o bypass se hace utilizando venas o arterias de la propia persona y, cuando esto no es posible, se usa material sintético.
3.2. Reparación o sustitución de una válvula del corazón
Este tratamiento sólo está indicado en los casos en que la causa que ha desarrollado la IC es un trastorno valvular, ya sea congénito (de nacimiento) o adquirido como consecuencia de otra enfermedad. Con el tratamiento quirúrgico de reparación o sustitución valvular (generalmente la válvula mitral o la aórtica) se intenta prevenir futuros episodios de descompensación y mejorar el pronóstico a largo plazo. Los principales trastornos valvulares se asocian a situaciones en que las válvulas no cierran bien y la sangre refluye hacia las aurículas (regurgitación) o, por el contrario, no se abren suficientemente y el paso de sangre se estrecha y se hace difícil (estenosin). En estos casos, se puede reparar la válvula afectada o sustituirla por otra (prótesis) que puede ser mecánica o sintética (válvula artificial), o biológica, es decir, válvulas procedentes de animales, como por ejemplo el cerdo. El cirujano es quien toma la decisión de hacer el recambio valvular a través de cirugía abierta o vía percutánea a través de un catéter, teniendo en cuenta la edad de la persona, la calidad de vida y la presencia de síntomas, aunque la persona siga un tratamiento farmacológico correcto y tenga unos hábitos de vida saludables. Las personas intervenidas de cirugía valvular generalmente deberán tomar medicación anticoagulante para evitar la formación de coágulos sobre la válvula nueva y evitar la trombosis. En el caso de válvulas artificiales, el tratamiento anticoagulante ha de mantenerse tota la vida, pero en el caso de válvulas biológicas sólo los tres primeros meses.
3.3. Trasplante cardíaco
Una alternativa para algunas personas con una IC muy evolucionada, cuando el tratamiento farmacológico y el cambio de hábitos de vida no consiguen mejorar la situación, es el trasplante de corazón. El cardiólogo, en función de la edad, la situación general de salud de la persona y la posibilidad o no de seguir el intenso tratamiento farmacológico que se requiere después del trasplante, determinará si es candidata a trasplante y, en el caso de serlo, tomará las medidas adecuadas para que esté en el mejor estado físico y psicológico posible para afrontar el trasplante.
4. Implantación de dispositivos eléctricos cardíacos
Una de las complicaciones principales de la IC a medida que evoluciona son los trastornos del ritmo cardíaco (arritmias). Un corazón que no recibe el oxígeno y los nutrientes necesarios para funcionar correctamente es un corazón con una alta probabilidad de sufrir arritmias graves. En la persona con IC las arritmias agravan la enfermedad y pueden ser causa de descompensación y reingreso, así como de muerte súbita. Además, los fármacos como la digoxina o los betabloqueantes ralentizan el ritmo cardíaco y también pueden ser causa de arritmias por enlentecimiento excesivo o por bloqueo en la conducción de los impulsos eléctricos desde las aurículas a los ventrículos. En la persona con IC avanzada que presenta trastornos del ritmo cardíaco está indicada la implantación de dispositivos eléctricos que ayudan a mantener un ritmo cardíaco regular y a revertir arritmias potencialmente graves. Los dispositivos eléctricos cardíacos son pequeños aparatos metálicos que se colocan con anestesia local bajo la piel a la altura de la clavícula y que envían impulsos eléctricos para provocar una contracción cardíaca de acuerdo con las necesidades de la persona. Cuando están en funcionamiento no son dolorosos y disponen de baterías de larga duración, aunque requieren controles ambulatorios anuales. Los dispositivos que se pueden implantar son:
- Marcapasos: Se colocan cuando la frecuencia cardíaca está muy enlentecida o hay una dificultad en la transmisión del impulso eléctrico desde las aurículas a los ventrículos. La mayoría funcionan a demanda, es decir, sólo cuando la persona lo necesita. En este caso, el marcapasos detecta la frecuencia cardíaca de la persona y, cuando es inferior a la frecuencia mínima prefijada, envía un impulso eléctrico para iniciar una contracción. En función de la cámara cardíaca que esté en contacto con el electrodo se producirá la contracción auricular, la ventricular o ambas.
- Desfibriladores automáticos implantables (DAI): En este caso, el dispositivo, muy similar a un marcapasos, detecta la actividad eléctrica del corazón y en el momento en que se produce una arritmia grave, emite una descarga eléctrica denominada desfibrilación. Esta descarga interrumpe momentáneamente la actividad eléctrica del corazón y permite que este retome su actividad habitual. Se colocan preventivamente en personas de riesgo que han sufrido un episodio de arritmia grave con muerte súbita y se han recuperado, y en aquéllas con episodios repetidos de arritmias graves asociados a mareo y síncope.
- Tratamiento de resincronización cardíaca (TRC): Estos dispositivos están indicados cuando los ventrículos derecho e izquierdo no se contraen al mismo tiempo, sino que uno lo hace con retraso respecto al otro, cosa que afecta a la coordinación y la eficacia de la contracción. El dispositivo de TRC emite sincrónicamente impulsos eléctricos a los dos ventrículos para que, además de controlar la frecuencia cardíaca como un marcapasos, los dos ventrículos latan al mismo tiempo. Están recomendados en personas con IC avanzada (clase funcional II-IV de la clasificación de la NYHA), con ritmo sinusal presencia de síntomas a pesar de un tratamiento farmacológico óptimo y descoordinación entre ventrículos confirmada en el resultado de las pruebas diagnósticas. En caso de arritmia auricular, el beneficio del tratamiento con TRC aún no está ampliamente demostrado. Además, al TRC, con función de marcapasos, también se le puede añadir la función de desfibrilador. En este caso, se trata de un dispositivo de resincronización asociado a desfibrilador. Se ha demostrado que la implantación de un dispositivo de TRC mejora la sintomatología, reduce los reingresos y reduce la mortalidad.
Las personas portadoras de dispositivos eléctricos implantables han de seguir una serie de recomendaciones y precauciones.
Control de la situación de saludpP@)
Con el fin de que la persona con insuficiencia cardíaca (IC) lleve vida lo más normal posible y consiga el máximo nivel de independencia en su autocuidado, es imprescindible que se haga responsable del control y del conocimiento de su situación de salud, de la medicación que toma y se implique activamente en este proceso. El autocuidado se define como el conjunto de acciones llevadas a cabo por la propia persona dirigidas al mantenimiento del estado de salud, a la evitación de comportamientos y acciones que puedan dar lugar a un empeoramiento de la situación, y a la detección precoz de los signos y síntomas que puedan indicar una descompensación de la enfermedad.
Para establecer un buen control de la situación de salud es necesario que la persona consiga: 1. Las fuentes de información, 2. Conocimiento de la enfermedad, 3. Conocimiento de los fármacos y de los objetivos del tratamiento farmacológico, 4. Adopción y mantenimiento de hábitos de vida saludables, 5. Conductas de prevención y habilidades a adquirir, 6. Saber que existen asociaciones de enfermos con IC y grupos de ayuda que pueden asesorar y compartir con la persona dudas y experiencias.
El equipo de salud ha de mantener una relación estrecha con la persona y proporcionarle los conocimientos adecuados en cuanto a la medicación, su manejo y el tratamiento no farmacológico. La asistencia a programas de educación ha demostrado una mejora notable en la adhesión al tratamiento farmacológico y no farmacológico de personas con IC, cosa que reduce la mortalidad y mejora la calidad de vida.
1. Las fuentes de información
Vivimos en una época en qué disponemos de información abundante. La información sobre la enfermedad de la insuficiencia cardíaca puede ser compleja y confusa. La manera de encontrar información precisa y actualizada es usando fuentes fidedignas y prestigiosas, como revistas especializadas, centros y organizaciones especializadas en insuficiencia cardíaca y sus respectivas páginas web, organizaciones de profesionales de la salud, así como agencias gubernamentales. Es de especial importancia que las fuentes de información de Internet que se utilicen sean seguras y de calidad y en este sentido existen para todos los públicos, instrumentos de apoyo fáciles de utilizar, como el cuestionario para evaluar páginas Webs sanitarias según criterios europeos que ayudan a discriminar si una fuente es fiable o no.
2. Conocimiento de la enfermedad
Para poder asumir la importancia de su situación de salud (glosario) y responsabilizarse de sus propios cuidados, la persona ha de ser capaz de explicar con sus palabras:
- Qué es la insuficiencia cardíaca y por qué se produce.
- Cuál ha sido la causa en su caso.
- Cuáles son los síntomas que presenta o puede presentar en el curso de su evolución.
3. Conocimiento de los fármacos y de los objetivos del tratamiento farmacológico
Para poder gestionar la medicación, la persona con IC debe disponer de información relativa a los fármacos y a los objetivos del tratamiento farmacológico, es decir, ha de ser capaz de explicar con sus palabras:
- Qué fármacos toma, las dosis y el horario de consumo preferente, los efectos deseables, los efectos adversos las interacciones con otros fármacos que tome o de uso común y cómo actuar en caso de olvido o de haber doblado la dosis.
- La importancia de:
- No dejar de tomar nunca la medicación indicada, incluso si se alivian los síntomas.
- No modificar las dosis o dejar de tomar la medicación en caso de aparición de otros trastornos de salud.
- Consultar siempre al médico en caso de que otro especialista haya prescrito una medicación nueva.
- Disponer de una lista con el nombre genérico y comercial de todos los medicamentos que toma, la dosis, la vía de administración y la frecuencia u horario. Se debe actualizar esta lista cuando haya cualquier modificación.
- Que los beneficios iniciales del tratamiento farmacológico con el tiempo pueden ser insuficientes y se pueden requerir modificaciones en las dosis o cambios de medicación.
- Que hay medicamentos que pueden agravar la sintomatología de la IC y, por lo tanto, se deben evitar. Son un ejemplo de ello los antiinflamatorios no esteroideos, los corticoides, los antidepresivos triciclitos, los antagonistas del calcio y algunos antiarrítmicos.
4. Adopción y mantenimiento de hábitos de vida saludables
- Adopción de hábitos de vida saludables
5. Conductas de prevención y habilidades a adquirir
5.1 Evitar el incremento de peso, 5.2 Reconocer los signos y síntomas que pueden sugerir una descompensación de la IC, 5.3 Tomar el pulso y controlar la frecuencia cardíaca, 5.4 Controlar regularmente y con frecuencia la presión arterial, 5.5 Controlar regularmente y frecuentemente el nivel de glucosa en la persona con diabetes.
5.1 Evitar el incremento de peso.
Una manera de saber si el organismo está reteniendo líquido o, por otro lado, si la respuesta a los diuréticos es insuficiente es llevar a cabo un autocontrol de peso regular, como mínimo tres veces por semana. El exceso de líquido que no se elimina se acumula en forma de edema e incrementa el peso corporal total. Llevar un registro regular de peso ayuda a detectar las modificaciones y las oscilaciones semanales y a poder actuar tanto en caso de una pérdida de líquidos excesiva como insuficiente. 
5.2 Reconocer los signos y síntomas que pueden sugerir una descompensación de la IC.
La persona con IC ha de aprender a identificar y reconocer precozmente los siguientes signos y síntomas indicativos de descompensación y consultar el equipo de salud en caso que aparezcan:
- Un incremento rápido del peso corporal (más de 2-3 kg en 3 días). Es una consecuencia de la retención excesiva de líquidos.
- Un aumento de la hinchazón de las piernas y de los pies (edemas generalizados). La persona puede detectar que le cuesta colocarse los zapatos o que al final del día tiene los tobillos hinchados o más hinchados de lo habitual.
- Un incremento de la dificultad para respirar o un aumento de falta de aliento (disnea de mínimo esfuerzo o reposo). La persona puede detectar que se fatiga y que le falta el aire al hacer esfuerzos que anteriormente podía llevar a cabo sin problemas o, incluso, que le falta aliento en reposo.
- Una disminución de la cantidad de orina habitual o un aumento de la emisión nocturna de orina (nicturia). La posición horizontal favorece la mejora de la perfusión al riñón y aumenta la producción de orina y, por lo tanto, la aparición de nicturia, que obliga a la persona a levantarse más veces por la noche con ganas de orinar.
- Alteraciones del sueño, sensación de falta de aire en posición horizontal o necesidad de dormir con más almohadas (ortopnea). La persona puede detectar que necesita más almohadas para descansar por la noche o que se despierta con sensación de ahogo.
- La presencia de tos persistente. La tos es una consecuencia de la retención de líquidos en los pulmones. Se ha de diferenciar entre una tos seca, más habitual como efecto secundario del tratamiento con IECAS, y una tos con flema de coloración verdosa (que puede indicar infección respiratoria) o de color rosado y espumosa (que puede ser una manifestación de edema pulmonar).
- Un cansancio generalizado. La persona puede detectar que se cansa con más frecuencia y que la fatiga se ha incrementado cuando hace actividades que antes no le conllevaban tanto cansancio.
- Mareo. La sensación de mareo es consecuencia de que al cerebro no le llega sangre suficiente. La persona puede detectar mareo con los cambios bruscos de posición. Es importante recordar que el mareo no sólo es un signo de descompensación sino que también puede darse como efecto secundario de los fármacos prescritos para la IC, como los IECAS, los ARAII, los diuréticos, los betabloqueantes, la ivabradina o los vasodilatadores.
- El tratamiento farmacológico en la IC. - Palpitaciones. La persona puede detectar que el corazón late más rápidamente, como si le diera saltos, o de manera irregular. A veces se manifiesta como una sensación extraña en el pecho. Las palpitaciones se pueden acompañar de sensación de mareo.
- Dolor torácico. La aparición de dolor en el pecho o en los brazos es un síntoma grave que puede indicar un episodio de angina de pecho o infarto de miocardio. Si la persona detecta este síntoma tiene que solicitar inmediatamente ayuda médica.
- Inapetencia y náuseas. La persona puede sentir saciedad, molestias gástricas, digestiones difíciles, pérdida de la sensación de apetito y náuseas. Estos síntomas pueden ser consecuencia de congestión de líquido en el abdomen.
5.3 Tomar el pulso y controlar la frecuencia cardíaca.
La persona con IC debería conocer la técnica de autopalpación del pulso para aprender a identificar alteraciones en la regularidad y la frecuencia de los latidos cardíacos, así como su intensidad. 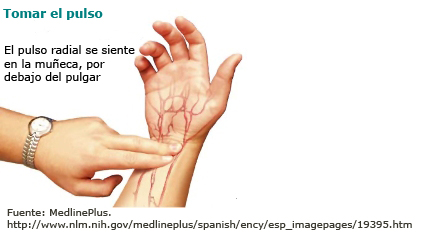
Para poder medir el pulso de una manera accesible, la persona deberá seguir las siguientes recomendaciones:
- Proceder a la medición siempre en una situación relajada y nunca después de haber comido, haber hecho un ejercicio intenso o cuando tenga ganas de orinar.
- Reposar en posición sentada como mínimo 5 minutos antes de proceder a la medición, en un ambiente tranquilo, sin ruidos y con una temperatura agradable.
- Mantener una postura cómoda, apoyando la espalda y sin cruzar las piernas. Posponer la medición en caso de dolor o en situaciones de estrés.
- Evitar el consumo de café, alcohol o tabaco, como mínimo entre 30 minutos y una hora antes de tomar el pulso.
- Localizar una arteria accesible, como por ejemplo la arteria radial, situada en la cara anterior de la muñeca por debajo del pulgar.
- Aplicar dos dedos, preferentemente los dedos índice y corazón de la mano contraria, y presionar para que la arteria se mantenga sobre el hueso. La presión ha de ser suficiente para que se pueda percibir el pulso pero no demasiado fuerte para evitar la oclusión y restringir el paso de sangre hacia la mano.
- No usar el pulgar, ya que su propio latido podría confundirse con el pulso radial.
- Utilizar un reloj que marque los segundos.
- Mantener la presión durante 30 segundos mientras se cuentan los latidos, valorando si entre uno y otro hay un intervalo de tiempo similar. Pasados los 30 segundos, multiplicar el resultado por dos para obtener la frecuencia cardíaca total en un minuto.
- Si se detecta algún tipo de irregularidad, alargar la medición hasta 60 segundos.
- Anotar las cifras obtenidas en una libreta de control y registrar la regularidad o irregularidad.
- Tomar el pulso siempre a la misma hora y preferentemente por la mañana antes de tomar la medicación antiarrítmica.
- Si el corazón late muy lentamente (menos de 50 latidos por minuto) y la persona tiene sensación de mareo, consultar al equipo de salud antes de tomar el antiarrítmico.
- En caso de notar palpitaciones o de tener la sensación de que el corazón late más deprisa, tomar el pulso e identificar en la libreta los signos acompañantes.
5.4 Controlar regularmente y con frecuencia la presión arterial.
Para llevar un control regular de la presión arterial (PA), a parte de los controles establecidos por el equipo de salud, la persona debería poder hacer controles más regulares (como a mínimo semanales), especialmente si toma medicación para bajar la presión arterial. Estos controles se pueden hacer en las farmacias o bien se puede disponer de un aparato electrónico automático para hacer la automedición en el brazo o la muñeca allá donde se quiera.
Si este es el caso, la persona debería conocer cuál es el procedimiento y las recomendaciones para obtener una medición correcta.
Para llevar a cabo de manera correcta la medición de la presión arterial (PA) se han de seguir las siguientes recomendaciones de la Sociedad Española de Hipertensión.
- Tomar la PA siempre antes de tomar la medicación.
- Tomar la PA en el brazo que aporte las cifras de presión más altas. Éste se considera el brazo de control. Para identificarlo, inicialmente se ha de medir la PA en los dos brazos y escoger la más alta.
- Proceder a la medición siempre en una situación relajada y nunca después de haber comido, haber hecho un ejercicio intenso o con ganas de orinar.
- Reposar en posición sentada como mínimo 5 minutos antes de proceder a la medición, en un ambiente tranquilo, sin ruidos y con una temperatura agradable.
- Mantener una postura cómoda, apoyando la espalda y sin cruzar las piernas.
- Evitar medir la presión en caso de dolor o en situaciones de estrés.
- Evitar el consumo de café, alcohol o tabaco, como mínimo una hora antes de tomar la PA.
- Retirar la ropa del brazo en el que se hará la medición. Evitar que la ropa sea demasiado ajustada o ejerza un efecto de torniquete sobre el brazo.
- Colocar el brazal 2-3 cm por encima de la flexura del codo y colocar el brazo en extensión, apoyado sobre una mesa a la altura del corazón.
- Seleccionar un manguito de un tamaño adecuado al brazo, en el que la banda neumática cubra el 80 % del perímetro del brazo y tenga una longitud que cubra dos terceras partes del brazo. Un manguito demasiado grande dará cifras más bajas de las reales y un manguito demasiado pequeño dará cifras más altas.
- Seguir las instrucciones del fabricante del equipo o las explicaciones que haya dado el equipo de salud.
- Evitar mover el brazo mientras se hace la medición.
- Anotar las cifras obtenidas correspondientes a la presión arterial sistólica o máxima (PAS), a la presión arterial diastólica o mínima (PAD) y a la frecuencia cardíaca (FC) en una libreta de control. Registrar la hora exacta del autocontrol y la hora de la toma del antihipertensivo, el diurético o vasodilatador.
- En caso de pulso irregular, se han de repetir las lecturas, de 3 a 5 veces, con un intervalo de como mínimo 2 minutos entre dos lecturas.
- Comprobar la exactitud del equipo de medición domiciliario comparándolo con el de la consulta del equipo de salud y seguir las recomendaciones del fabricante para su mantenimiento regular.

Puedes descargarte esta infografía aquí.
5.5 Controlar regularmente y frecuentemente el nivel de glucosa en la persona con diabetes.
- El autocontrol y la autoanálisis en la diabetes
6. Saber que existen asociaciones de enfermos con IC y grupos de ayuda que pueden asesorar y compartir con la persona dudas y experiencias
En este sentido se recomienda:
- Unidades monográficas: En los hospitales existen unidades y profesionales con equipos multidisciplinarios (enfermeras, médicos, dietistas, fisioterapeutas, trabajadores sociales) centrados exclusivamente en el tratamiento y el cuidado de la persona con IC. Su especialización pretende ofrecer una atención continuada e integral de la persona con IC y su familia. En las unidades de insuficiencia cardíaca se llevan a cabo programas de formación en autocuidado. Como ejemplo de estos programes, destaca el programa paciente experto (PPE), desarrollado en Cataluña en las instituciones del Instituto Catalán de la Salud (ICS), en que una persona con IC con buena adhesión al tratamiento y capaz de responsabilizarse activamente en su autocuidado actúa como educador de otras personas con IC. En este programa, el profesional sanitario hace el papel de observador y sólo interviene en caso necesario. La experiencia es positiva, ya que la persona con IC tiene el reflejo de otra que ha experimentado en primera persona los mismos signos y síntomas, y es capaz de autocuidarse.
- Asociaciones de enfermos y grupos de ayuda: Entramados sociales a los que la persona con IC se puede dirigir como fuente de apoyo. Su ayuda se centra en resolver las necesidades, las dudas y en compartir experiencias de un colectivo de personas afectadas por un mismo trastorno de salud.
- Corsnous. Asociación de Trasplantados Cardíacos y Pacientes con Insuficiencia Cardíaca.
- Tacec.net. Trasplantados Asociados del Corazón en Cataluña.
- Fundación Española del Corazón.
- Gestión de los certificados del grado de discapacidad. Las personas con una enfermedad crónica que presentan un grado variable de dificultad para llevar a cabo las actividades de la vida cotidiana pueden solicitar un certificado de del grado de discapacidad, que en España concede el departamento de servicios sociales de cada comunidad autónoma. Es un documento que expresa en porcentajes el grado de limitación o de disminución que tiene cada persona para desarrollar cualquier actividad de la vida cotidiana. A partir de un grado de disminución igual o superior a un 33 %, la administración pone a disposición de la persona un conjunto de recursos dirigidos a mejorar su calidad de vida. Como ejemplo de recursos, hay las deducciones en la declaración de renta, los beneficios para las empresas que contraten personas con un certificado de disminución o las ayudas para la adquisición de viviendas de protección oficial. Para más información o gestión del certificado de disminución, la persona debe dirigirse al departamento de servicios sociales del ayuntamiento correspondiente al lugar de residencia.
Insuficiencia cardíaca en las etapas del ciclo vitalpP@)
1. IC en neonatos y lactantes, 2. IC en la infancia y la adolescencia, 3. IC en el adulto, 4. IC en la vejez
1. Insuficiencia cardíaca en neonatos y lactantes.
La aparición de IC en neonatos y lactantes generalmente se produce durante los tres primeros meses de vida. Las causas más habituales son la existencia de un trastorno congénito, es decir, la presencia de una cardiopatía al nacer (crecimiento inadecuado de las cámaras cardíacas, comunicaciones entre aurículas y ventrículos o entre los lados izquierdos y derechos del corazón, trastornos adquiridos del miocardio por infecciones o medicamentos y arritmias cardíacas). Sin duda, su diagnóstico es difícil, ya que las manifestaciones clínicas se pueden confundir con determinados cuadros respiratorios. Durante el primer año de vida, la IC se puede manifestar en el lactante como una dificultad para ingerir alimentos, con un crecimiento y un desarrollo no adecuados, con respiración aumentada y profunda, sudoración importante, irritabilidad e infecciones pulmonares de repetición. Son frecuentes los signos de dificultad respiratoria con aleteo de la nariz, la utilización de los músculos de las costillas y la coloración azulada de la piel. En los recién nacidos, el edema se localiza con mayor preferencia en la cara y en el dorso de la mano que en el resto del cuerpo y es difícil observar la dilatación de las venas del cuello ya que en esta edad el cuello es corto.
2. Insuficiencia cardíaca en la infancia y la adolescencia.
En niños escolares y adolescentes las principales causas de IC son la descompensación de cardiopatías ya existentes, arritmias, infecciones (fiebre reumática, miocarditis, pericarditis), enfermedades inflamatorias generales (enfermedades del colágeno, enfermedad de Kawasaki) y la disfunción del músculo cardíaco, generalmente como complicación posterior a la cirugía. En esta etapa, los signos y síntomas son similares a los del adulto, con un papel destacado de la disnea de esfuerzo, la ortopnea, la disnea paroxística nocturna, la intolerancia al ejercicio y los edemas con hepatomegalia.
Pautas para afrontar los problemas de salud crónicos en la infancia
Pautas para afrontar los problemas de salud crónicos en la adolescencia
Consejos de salud en la infancia
Consejos de salud en la adolescencia
3. Insuficiencia cardíaca en el adulto.
Las causas de IC en el adulto pueden ser variadas, aunque en la mayoría de casos se manifiesta como una IC aguda con disfunción del ventrículo izquierdo posterior, con un cuadro de cardiopatía isquémica o con hipertensión arterial. Sin duda, también se puede dar el caso de personas con IC crónica por miocardiopatía que presenten mayor limitación en la actividad que durante la etapa adolescente y en que se plantee en este momento la posibilidad de un trasplante.
Consejos de salud en la adultez
4. Insuficiencia cardíaca en la vejez.
Esta es la etapa del ciclo vital en que la IC tiene una mayor incidencia. Generalmente está causada por la hipertensión o por factores de riesgo cardiovascular. Son habituales en estos casos las descompensaciones producidas por infecciones respiratorias o por inadecuación del tratamiento farmacológico habitual. Además, los cambios en el nivel de autocuidado y autonomía pueden dificultar el seguimiento y el control de la situación de salud.
Consejos de salud en la vejez
Situaciones de vida relacionadaspP@)
1. Insuficiencia cardíaca en el embarazo, 2. Insuficiencia cardíaca y viajes, 3. Insuficiencia cardíaca y sexualidad.
1. Insuficiencia cardíaca en el embarazo
El embarazo implica una carga sobreañadida para el corazón que puede agravar la sintomatología de una IC establecida. Con el embarazo, el volumen de sangre se incrementa y la luz de los vasos se ensancha. Además, por causas hormonales, se produce más retención de líquidos. Estos mecanismos se deben a un aumento de las necesidades metabólicas y de oxígeno producido por la presencia del feto. En la mujer con IC la planificación del embarazo se debería hacer conjuntamente con el cardiólogo, después de haber valorado sus riesgos potenciales. Además, la mayoría de los fármacos indicados en el tratamiento de la IC están contraindicados en el embarazo.
El embarazo por si solo no da origen a IC, excepto en los casos en que éste se superpone a otras situaciones que también implican un incremento de las necesidades cardiovasculares.
Sin duda, hay mujeres que durante el último trimestre del embarazo y hasta cinco o seis meses después del parto desarrollan una insuficiencia cardíaca de causa no conocida, con dilatación del corazón, aumento de su tamaño (cardiomegalia) y con presencia de signos y síntomas de insuficiencia cardíaca. A este cuadro se le denomina miocardiopatía puerperal o miocardiopatía peripartum y, aunque se trata de un trastorno muy infrecuente, se asocia con más frecuencia a mujeres que han tenido más de un parto (multíparas), mujeres de raza negra y a partir de los 30 años. El pronóstico se relaciona con la normalización o no del tamaño del corazón después del parto. En cualquier caso, si la mujer ha desarrollado la miocardiopatía, se desaconsejan futuros embarazos.
Consejos de salud en el embarazo
Consejos de salud en el parto
2. Insuficiencia cardíaca y viajes
Cualquier esfuerzo físico intenso y prolongado, como el ajetreo de un viaje, puede precipitar una descompensación de la IC. Es importante planificar el viaje con antelación, sin que suponga un estrés físico y psíquico sobreañadido. Se ha de disponer de toda la medicación en cantidad suficiente y seguir una serie de recomendaciones a la hora de viajar.
Debe tenerse en cuenta que viajar a países o zonas con alturas superiores a 1500 metros sobre el nivel del mar o a zonas con climas húmedos y tropicales también puede precipitar cambios en los signos y síntomas de una IC estabilizada.
Los viajes en avión, por el hecho de ser más cortos, siempre son preferibles a los viajes largos en otros medios de transporte.
En caso de una IC en estadios muy avanzadas la limitación en la actividad física puede dificultar el planteamiento de un viaje.
Viajar saludablemente
3. Insuficiencia cardíaca y sexualidad
El mantenimiento de la actividad sexual es una preocupación frecuente en la persona con IC. El miedo a un episodio de isquemia, a los efectos de una medicación como los betabloqueantes o los trastornos en el estado de ánimo pueden dificultar el mantenimiento de relaciones sexuales satisfactorias.
La persona ha de saber que puede mantener una actividad sexual regular sin incidencias, siempre que sea capaz de mantener una actividad física regular y moderada sin la aparición de sintomatología cardiovascular, como ahogo, palpitaciones o dolor torácico. Es infrecuente la aparición de estos síntomas durante las relaciones sexuales si no aparecen mientras se practica deporte. Desde luego, en personas con IC evolucionada (clasificación funcional de la NYHA III-IV), una actividad sexual intensa puede precipitar síntomas de descompensación. Es recomendable comunicar al equipo de salud estas preocupaciones y cualquier disfunción que se presente.
Problemas de salud relacionadospP@)
Los principales problemas de salud o complicaciones potenciales asociadas a la Insuficiencia cardíaca (IC) tienen relación con la progresión o la descompensación de la propia enfermedad o con el tratamiento farmacológico.
- Problemas de salud relacionados con la enfermedad
- Problemas de salud relacionados con el tratamiento farmacológico
- Situaciones que pueden desencadenar una descompensación de la IC
1. Problemas de salud relacionados con la enfermedad
1.1 Edema agudo de pulmón
Es la acumulación de líquido en el pulmón como consecuencia de la incapacidad del ventrículo izquierdo de bombear a un ritmo adecuado la sangre que recibe, cosa que hace que la sangre se estanque en los pulmones y dificulte el intercambio de oxígeno y de dióxido de carbono. Se manifiesta con signos y síntomas de ahogo, dificultad para dormir en posición horizontal, presión alta, taquicardia, edemas y tos con espuma rosada. El edema agudo de pulmón es una de las principales causas de ingreso hospitalario por descompensación de la IC. Durante el ingreso habitualmente se administran dosis altas de diuréticos para ayudar a eliminar el líquido retenido, vasodilatadores y ayuda externa para respirar mejor durante unas horas, con una mascarilla conectada a un aparato de ventilación que suplirá parte del esfuerzo que la persona debería hacer para respirar (VMNI: ventilación mecánica no invasiva).
1.2 Choque cardiogénico
Es la forma aguda más grave de fallo del corazón. Se trata de una situación en que los tejidos del organismo no reciben la sangre con los nutrientes y el oxígeno necesarios para poder llevar a cabo sus funciones como consecuencia de la incapacidad de bombeo del corazón. Este déficit de oxígeno altera el metabolismo normal del organismo e induce a fracaso en otros órganos del cuerpo. La persona presenta taquicardia con presión arterial muy baja, piel fría, húmeda y pálida, poca producción de orina y tiene sensación de gravedad (sensación de que algo no va bien, parecida a la de muerte inminente). Se trata de una situación grave que requiere ingreso hospitalario y vigilancia intensiva.
1.3 Emergencia hipertensiva
Es la elevación brusca de las cifras de presión arterial, que en la persona con IC generalmente se acompaña de signos de congestión pulmonar. Si no se corrige, la tensión alta puede acabar afectando a órganos vitales como el cerebro, el riñón o el corazón, o la vista, poniendo en peligro la vida de la persona. Requiere control y tratamiento intensivo de la presión arterial para normalizarla y evitar las lesiones asociadas.
1.4 Arritmias graves
Es la alteración de la frecuencia y/o la regularidad del ritmo cardíaco causada por un fallo del sistema de conducción eléctrica del corazón como consecuencia de la evolución de la enfermedad. Las arritmias más habituales son las irregulares y rápidas, como la fibrilación auricular, y otras más graves, como las taquicardias ventriculares y la fibrilación ventricular con muerte súbita. Es importante que la persona aprenda a tomarse el pulso y sea capaz de identificar si es rápido o lento, y regular o irregular, así como de asociar las arritmias a otras manifestaciones como palpitaciones o mareo. En el caso de la fibrilación auricular el médico inicialmente intentará descartar una causa que no tenga que ver con el corazón, como una alteración de los electrolitos sanguíneos, un aumento de secreción de la hormona tiroidea (hipertiroidismo), infecciones o isquemia del miocardio. (link a factores y conductas de riesgo relacionados con la descompensación de la IC crónica: punto 2.3: presencia o desarrollo de otros trastornos de salud) Si se descartan estas causas, se valorará la necesidad de añadir fármacos antiarrítmicos al tratamiento habitual para que la frecuencia cardiaca vuelva a tener un ritmo regular, o para ralentizar y evitar que repercuta en el funcionamiento de los órganos. Si a pesar de las medidas la persona sufre episodios frecuentes de arritmias graves, habrá que evaluar la posibilidad de implantar un dispositivo eléctrico subcutáneo.
2. Problemas de salud relacionados con el tratamiento farmacológico
2.1 Hipotensión ortostática
Es una de las complicaciones principales asociada a los fármacos, especialmente diuréticos, IECAS, ARA II y vasodilatadores. La hipotensión ortostática generalmente se presenta en forma de mareo sensación de calor con sudoración y visión borrosa. En algunos casos, el descenso de la presión arterial disminuye la llegada de sangre al cerebro y puede provocar la pérdida momentánea de conciencia en forma de síncope. En caso de que aparezca, es muy importante identificar si esta sensación de mareo se repite a horas similares y si coincide con la toma de algún fármaco antihipertensivo, diurético o vasodilatador, y se ha de consultar al médico para ajustar las dosis de fármaco o modificar el horario.
En el momento de aparición de la sensación de mareo se recomienda:
- Tenderse en la cama o en el suelo, con los pies elevados por encima de la altura del corazón, con la ayuda de un cojín o de cualquier otro objeto que pueda servir para ello, para favorecer el retorno de la sangre hacia el corazón y el cerebro.
- Si no es posible tenderse, sentarse inclinado hacia adelante hasta que la cabeza quede entre las piernas.
- Cuando haya mejorado la sensación de mareo, cambiar de posición muy lentamente mientras se inspira profundamente, pasando de estar tumbado a estar sentado y, finalmente, ponerse de pie.
2.2 Deshidratación
Es una complicación frecuente asociada al consumo de diuréticos. Se manifiesta también como mareo por presión arterial baja, pero generalmente se acompaña de sensación de sed, lengua seca y piel seca. En caso de que aparezca, se ha de consultar al médico para ajustar las dosis de fármaco.
2.3 Arritmias
Es la alteración de la frecuencia y/o la regularidad del ritmo cardíaco, en este caso provocada por el efecto de los fármacos. La digoxina, los betabloqueantes y la ivabradina provocan que el corazón lata más lentamente y dé lugar a arritmias lentas. Muchas veces estas arritmias se manifiestan en forma de síncope y la persona se marea por presión baja a consecuencia de la arritmia. La persona tiene que aprender a identificar cuál es la frecuencia cardíaca a partir de la toma del pulso arterial.
2.4 Intoxicación
La digoxina es un fármaco que presenta niveles terapéuticos estrechos. Si el nivel de digoxina en la sangre es excesivo, puede convertirse en tóxica, motivo por el que es fundamental establecer controles analíticos según indique el médico responsable. Si el fármaco se acumula en la sangre puede ser a causa de un exceso en la dosis (por ejemplo, no se ha mantenido el descanso recomendado) o por problemas del hígado o de los riñones que dificultan el metabolismo y la eliminación del fármaco a través de la orina. En caso de intoxicación por digoxina, la persona presentará trastornos visuales, como visión doble o borrosa, coloreada de verde o con anillos de luz; alteraciones gástricas, como náuseas, vómitos, diarreas o dolor abdominal; alteraciones del ritmo cardíaco, y alteraciones neurológicas, como dolor de cabeza, sueño excesivo o insomnio y debilidad muscular. En cada caso, el médico responsable evaluará la necesidad de ajustar las dosis o colocar un dispositivo eléctrico implantable. La persona que toma digoxina tiene que saber tomarse el pulso y aprender a identificar la regularidad y la frecuencia de los latidos del corazón, así como conocer cuáles son las manifestaciones de intoxicación digitálica, ya que de esta forma será capaz de identificar precozmente los signos y síntomas que la acompañan para poder comunicarlo y buscar ayuda para resolverlo.
3. Situaciones que pueden desencadenar una descompensación de la IC
Factores y conductas de protecciónpP@)
Las personas con factores de riesgo de sufrir una IC pueden adoptar y mantener una serie de conductas de protección que las ayuden a prevenir y retrasar su aparición, mientras que aquéllas que ya la sufren pueden prevenir y retrasar la aparición y la evolución de complicaciones mediante la adopción y el mantenimiento de una serie de: 1. Factores y conductas de protección asociados a la enfermedad y 2. Factores y conductas de protección asociados con el control de la situación de salud.
1. Factores y conductas de protección asociados a la enfermedad
Se ha diferenciar entre los factores para prevenir la IC y las conductas para evitar los principales problemas de salud asociados a la enfermedad.
1.1 Conductas de protección de la IC
A pesar de que la cardiopatía isquémica o lesión coronaria es la principal causa de la IC, para prevenir su desarrollo en personas de riesgo es muy importante la promoción de ciertos hábitos saludables.
- Evitar el tabaquismo.
- Tomar una dieta cardiosaludable que incluya verduras y frutas, cereales, patatas, legumbres, carnes magras, pescado, huevos y grasas insaturadas como el aceite de oliva.
- Mantener una actividad física regular.
- Reducir el consumo de alcohol y bebidas excitantes.
- Evitar las situaciones de estrés.
1.2 Conductas de protección relacionadas con los principales problemas de salud asociados a la enfermedad
Una vez instaurada la IC, para prevenir la aparición de complicaciones asociadas a la enfermedad y al tratamiento, es recomendable que la persona adopte las medidas siguientes como factores de protección:
- Controlar la aportación de líquidos, sin sobrepasar 1,5-2 l/día.
- Controlar la aportación de sodio, sin sobrepasar los 2-3 g/día.
- Identificar los signos y los síntomas de sobrecarga de líquidos, como el ahogo, la ortopnea, el incremento de los edemas, la tos o esputo con espuma rosada, etc.
- Aprender la técnica de palpación del pulso y ponerla en práctica especialmente en caso de palpitaciones, arritmias o mareo. Aprender a identificar modificaciones en la regularidad y la frecuencia cardíacas (pulso rápido, superior a 100 latidos por minuto, o pulso lento, por debajo de 60 latidos por minuto).
- Tomarse la presión arterial de manera regular. Establecer controles frecuentes especialmente ante la incorporación de un nuevo fármaco antihipertensivo o en caso de episodios frecuentes de mareo.
- Conocer el tratamiento farmacológico y los principales efectos secundarios que pueden derivarse de su administración.
2. Factores y conductas de protección asociados con el control de la situación de salud
La persona con IC, para llevar un control correcto de la situación de salud y ser independiente en el autocontrol de la enfermedad, debería:
- Responsabilizarse y participar activamente en el control de la enfermedad.
El conocimiento de la enfermedad y del tratamiento que la persona sigue es fundamental para identificar a tiempo cualquier nuevo signo o situación que pueda sugerir una descompensación y poder comunicarlo al equipo de salud. La adhesión y el cumplimiento del tratamiento farmacológico es uno de los principales factores de protección para prevenir descompensaciones relacionadas con el tratamiento. - Adoptar hábitos de vida saludables.
Para el control de la situación de salud es muy importante adoptar hábitos de vida saludables. Es recomendable que la persona adopte las medidas siguientes:
- Abandonar el hábito tabáquico.
- Mantener una dieta equilibrada y variada que incluya alimentos con fibra (frutas, verduras, cereales integrales y legumbres), carnes magras, pescado, huevos y aceite de oliva.
- Controlar la aportación de líquidos, sin sobrepasar 1,5-2 l /día.
- Controlar la aportación de sodio, sin sobrepasar los 2-3 g/ día.
- Incrementar la aportación de potasio consumiendo alimentos como nueces, plátanos, acelgas, calabazas, zanahorias, patatas y aguacates, entre de otros.
- Prevenir el sobrepeso y la obesidad haciendo una dieta equilibrada y reduciendo el consumo de grasas saturadas y colesterol.
- Evitar el consumo de alcohol.
- Evitar el consumo de sustancias estimulantes como el café, el te o las colas.
- Incluir en la vida diaria un programa de actividad física moderada y regular dentro de las posibilidades individuales. Caminar es el mejor ejercicio.
- Controlar el estrés y evitar las situaciones emocionales extremas.
- Vacunarse contra la gripe y el neumococo.
- Evitar cambios bruscos de temperatura.
- Establecer conductas de prevención y habilidades.
Es recomendable establecer las conductas de prevención y habilidades siguientes: - Aprender a reconocer los signos y síntomas que pueden sugerir una descompensación, como la disnea ante pequeños esfuerzos o en reposo, la tos, el incremento de los edemas, la ortopnea, un cansancio superior al habitual, etc.).
- Controlar regularmente el pulso y la frecuencia cardíaca. Aprender la técnica para tomarse el pulso.
- Establecer controles regulares de presión arterial.
- En la persona con diabetes, mantener un buen control del nivel de glicemia siguiendo el tratamiento prescrito.
- En la persona con hiperlipemia, mantener un buen control del nivel de colesterol en la sangre adoptando una dieta baja en grasas saturadas y colesterol, y rica en fibra y estanoles vegetales, así como mantener el tratamiento farmacológico hipolipemiante prescrito, si es necesario.
- Evitar la automedicación con fármacos como AINES, comprimidos efervescentes, corticoides, antidepresivos tricíclicos o antagonistas del calcio.
- Utilizar fuentes de información acreditadas y rigurosas.
Cualquier duda o inquietud se ha de resolver. Para hacerlo, la persona dispone de recursos de información a su alcance que pueden ayudar a resolver las cuestiones que le surjan y profundizar en el conocimiento de la situación de salud. Es de especial importancia que las fuentes de información de Internet que se consulten sean seguras y de calidad. En este sentido, hay instrumentos de apoyo fáciles de usar para todos los públicos, como el cuestionario para evaluar páginas web sanitarias según criterios europeos, que ayudan a discriminar si una fuente es fiable o no.
Desde luego, cualquier duda o modificación en los hábitos de vida debería ser consultada y contrastada con el equipo de salud habitual.
- Controlar y evitar los factores y conductas de riesgo que se relacionan con el trastorno de salud.
- Identificar la red de recursos personales, familiares y sociales que cada persona pueda necesitar y utilizarla.
Factores y conductas de riesgopP@)
- Factors de riesgo de IC
- Factores y conductas de riesgo relacionados con la descompensación de la IC crónica
1. Factores de riesgo de IC
Se han identificado una serie de factores de riesgo (modificables y no modificables) asociados que incrementan la probabilidad que se desarrolle la IC, entre los que hay:
- Factores no modificables:
- Edad superior a 70 años.
- Predisposición genética: antecedentes familiares, valvulopatías congénitas (problemas de las válvulas cardíacas existentes desde el nacimiento).
- Factores modificables y controlables (factores en que la persona puede incidir y reducir el riesgo que representan, ya sea suprimiéndolos o controlándolos):
- Consumo de tabaco.
- Hipertensión arterial.
- Diabetes mellitus.
- Dislipemia.
- Obesidad.
- Consumo excesivo de alcohol.
- Estrés.
- Otros: Cardiopatía isquémica, hipertrofia ventricular izquierda, arritmias, exposición a agentes cardiotóxicos, enfermedades reumáticas, infecciones bacterianas o virales, anemia y hipertiroidismo.
2. Factores y conductas de riesgo relacionados con la descompensación de la IC crónica
Una vez diagnosticada la IC, hay factores precipitantes que pueden provocar la descompensación de una IC crónica. Los principales se relacionan con un control y un seguimiento inadecuados de las pautas terapéuticas recomendadas (tanto farmacológicas como de hábitos de vida), con la presencia o intercurrencia de otros trastornos de salud o con el propio curso evolutivo de la enfermedad.
2.1 Seguimiento inadecuado de las pautas terapéuticas higiénico-dietéticas recomendadas como:
- Ingesta excesiva de sal (más de 2-3 g/día de sodio).
- Ingesta excesiva de líquidos (más de 1,5-2 l/día)
- Hipertensión arterial no controlada (superior a 140/90mmHg, o a 130/80mmHg en personas con diabetes).
- Excesos físicos y emocionales.
- Consumo de sustancias tóxicas legales (alcohol, tabaco) e ilegales (cocaína).
Se recomienda la adopción de hábitos de vida saludables relacionados con la dieta, como el mantenimiento de un peso saludable, la reducción del consumo de sal, o con el ejercicio y la actividad física.
2.2 Factores relacionados con el tratamiento farmacológico:
- Tratamiento insuficiente, incumplimiento del tratamiento (no se respeta estrictamente la posología) o falta de adhesión al tratamiento (no se toma nunca).
- Ingesta de determinados fármacos como: antiinflamatorios no esteroideos (AINES), comprimidos efervescentes, corticoides, antiarrítmicos, antidepresivos tricíclicos y determinados fármacos para reducir la presión, como los antagonistas del calcio.
- Intoxicación por digital, es decir, la aparición de signos y síntomas adversos derivados de una cantidad excesiva de digital en la sangre. La digoxina es un fármaco antiarrítmico que requiere un control cuidadoso y un descanso semanal en la toma para evitar que se acumule en la sangre, ya que tiene un margen terapéutico muy estrecho y puede llegar a ser tóxico. Que el fármaco se acumule en la sangre puede ser a causa de un exceso en la dosis (por ejemplo, no se ha mantenido el descanso recomendado) o por trastornos hepáticos y/o renales que dificulten el metabolismo y la eliminación del fármaco a través de la orina.
En caso de intoxicación por digoxina la persona presentará: - Trastornos visuales, como visión doble o borrosa, coloreada en verde o con anillos de luz.
- Alteraciones gástricas, como náuseas, vómitos, diarreas o dolor abdominal.
- Alteraciones del ritmo cardíaco.
- Alteraciones neurológicas, como dolor de cabeza, sueño excesivo o insomnio y debilidad muscular. Para prevenirla es importante:
- Seguir estrictamente las recomendaciones prescritas en cuanto a administración y descanso.
- Tomarse el pulso diariamente para detectar si el corazón late muy lentamente.
- Saber identificar los signos y los síntomas que pueden sugerir intoxicación.
- Someterse a los controles analíticos regulares de digoxina en la sangre recomendados por el equipo de salud.
2.3 Presencia o desarrollo de otros trastornos de salud.
Otros trastornos que pueden influir en una descompensación de la IC crónica son:
- Enfermedades intercurrentes, como infecciones, sobre todo respiratorias.
- Episodios de isquemia cardíaca (infarto agudo de miocardio o angina de pecho).
- Arritmias: fibrilación auricular rápida o bradicardia severa (ralentización del corazón), acompañada o no de bloqueo.
- Insuficiencia renal.
- Crisis hipertensivas.
- Anemia.
- Trastornos del funcionamiento del tiroides.
- Embolismo pulmonar.
- Exacerbación de enfermedades pulmonares crónicas.
- Intervenciones quirúrgicas.
- Accidentes vasculares cerebrales.
Repercusiones personales, familiares y socialesP@)
Cualquier trastorno de salud crónico implica modificaciones en la vida personal, familiar y social que hay identificar y gestionar adecuadamente. La limitación en la actividad física influye en la dinámica personal, laboral, familiar, en el establecimiento de las relaciones sociales y en la manera de divertirse. Además, esta reducción en la energía necesaria para afrontar el día o los cuadros de descompensación que pueden requerir ingreso hospitalario pueden tener consecuencias sobre el estado de ánimo y la percepción de la propia salud. Las respuestas y estrategias que cada persona adopte (recursos de ayuda personal, posibilidad de trabajar desde casa, grupos de apoyo, actividades de ocio que no impliquen esfuerzo físico...) serán fundamentales para minimizar las repercusiones de la IC sobre la vida de la persona y las personas que la rodean.
Es importante seguir las recomendaciones en el control de la situación de salud, tanto para la mejora de la calidad de vida de la persona afectada como del entorno familiar.
Información general
DescripciónpP@)
Cuando el cuerpo detecta que el corazón no bombea la cantidad de sangre suficiente de acuerdo con sus necesidades, libera un conjunto de sustancias (hormonas, mediadores químicos) para compensar esta incapacidad.
Conjuntamente, se ponen en marcha mecanismos de compensación como:
- Aumentar el número de latidos por minuto (el corazón late más rápido).
- Estrechar el diámetro de las arterias para redistribuir la sangre hacia los órganos importantes.
- Estrechar el diámetro de las venas para incrementar el retorno de la sangre hacia el corazón.
- Retener líquido por parte de los riñones.
- Estirar más las fibras musculares del miocardio.
- Incrementar el número de células musculares cardíacas para que el corazón pueda latir con más fuerza.
Sin duda, estos mecanismos de compensación tienen limitaciones y llega un momento en que ya no consiguen mejorar el trabajo total que debe ejercer el corazón. Todo ello da lugar a la aparición progresiva de unos determinados signos y síntomas característicos de la IC.
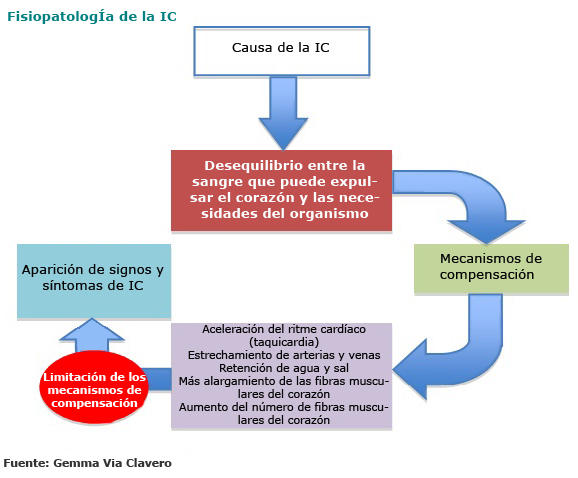
La Sociedad Europea de Cardiología define la insuficiencia cardíaca como un síndrome, es decir, un conjunto de signos y síntomas, por un lado, derivados de la congestión y la retención de líquidos y, por otro, derivados de la llegada insuficiente de sangre y nutrientes a los órganos y tejidos, acompañados de una alteración estructural o funcional del corazón en situación de reposo.
En síntesis, la insuficiencia cardíaca es el conjunto de manifestaciones que se desarrollan frente a un escenario en que el corazón es incapaz, en mayor o menor medida, de ejecutar su trabajo de manera proporcional a las necesidades del organismo.
HistoriapP@)
La historia de la IC forma parte de la historia de la cardiología, de los conocimientos relacionados con la anatomía, la fisiología y las funciones del corazón, las diferentes patologías y tratamientos y, finalmente, los métodos complementarios de diagnóstico que han permitido conocer el funcionamiento del corazón y ayudar al diagnóstico precoz de los trastornos cardíacos.
Ya los egipcios describieron un tipo de enfermedad que se caracterizaba por la “producción de líquido donde el corazón flota, se hunde y se desplaza”, referencia que recuerda al diagnóstico de la IC. En la antigua Grecia, la filosofía y el pensamiento influyen en la interpretación que se hace sobre la estructura y las funciones del corazón como órgano central del cuerpo y del alma, y como centro calentador de la sangre. El médico griego que más aportó a la historia de la cardiología fue Galeno de Pérgamo (130 d.C.), con la descripción de las diferencias estructurales entre arterias y venas, la demostración de que por las arterias circulaba sangre y no aire (pneuma), como hasta al momento se afirmaba, y una descripción inicial de las válvulas del corazón. No obstante, Galeno mantenía la tesis de que el tabique entre los ventrículos era poroso y que la sangre circulaba libremente entre las cavidades cardíacas. No fue hasta el siglo XVI cuando se empezó a estudiar de manera más concreta la función cardíaca y el sistema circulatorio, con figuras como Andreas Vesalio, anatomista flamenco del siglo XVI, y Marcello Malpighi, anatomista y biólogo italiano del siglo XVII. A mediados del siglo XVI, en el año 1553, el teólogo y científico español Miguel Servet plantea por primera vez la existencia de una circulación menor y se establece una primera teoría sobre la circulación mayor por parte del médico, filósofo y botánico italiano Andrea Cesalpino.
Gracias a la aportación de estos y de otros científicos, se aclara la división del corazón en cavidades derechas e izquierdas, separadas por un tabique impermeable, y la presencia de válvulas cardíacas unidireccionales que impiden que la sangre retorne hacia la vena cava o los pulmones. Casi setenta años después, el médico inglés William Harvey será quien finalmente unificará las dos redes circulatorias en el corazón, definido como órgano motor de impulsión de la sangre. Plasmó sus descubrimientos en su libro Exercitatio anatomica de motu cordis et sanguinis in animalibus, es decir, “Del movimiento del corazón y la sangre de los animales” (1628) y, hasta hoy, es considerado como el padre de la circulación.
Durante los siglos XVII y XVIII, y con los conocimientos anatómicos y fisiológicos más asentados, se incrementa la producción de textos sobre patología cardíaca. El francés Jean-Nicolas Corvisart, médico personal del emperador Napoleón Bonaparte, describe la diferencia entre la hipertrofia (agrandamiento de la pared de los ventrículos por el crecimiento de las fibras musculares) y la dilatación del corazón (aumento del músculo cardíaco, que se ha estirado y deformado, y que no es capaz de recuperar su forma original). En el año 1749, el médico francés Jean-Baptiste Sénac publica el Tratado sobre la estructura del corazón, su funcionamiento y sus enfermedades, que se utilizará como libro de referencia hasta el siglo XIX y en el que se describe por primera vez el conjunto de manifestaciones clínicas de la insuficiencia cardíaca congestiva. Entre finales del siglo XIX y principios del XX destacan personajes como el médico francés Pierre Charles Potain, quien describió el ritmo de galope (ritmo cardíaco con una cadencia especial que recuerda el galope de un caballo) o el tercer ruido cardíaco, signo que entre otros caracteriza la IC. Durante el siglo XX se incrementa el interés por la clasificación y el diagnóstico de la IC, con teorías como la clasificación de la IC en anterógrada y retrógrada en el año 1902 por parte del cardiólogo escocés Sir James Mackenzie (teoría que ya había sido expuesta por el cardiólogo inglés James Hope en el año 1832). Es destacable la descripción que en el año 1933 expone el cardiólogo británico Thomas Lewis en su texto Enfermedades del corazón, sobre el problema que implica para la práctica cardiológica el diagnóstico y la valoración de la IC. Dice textualmente:
“Es imposible realizar un estudio completo de la bibliografía relativa a las enfermedades del corazón sin darse cuenta de que el verdadero problema está en que el corazón es incapaz en mayor o menor medida de ejecutar su trabajo [...] El centro de la práctica cardiológica es reconocer los primeros síntomas de la IC y diferenciar entre sus grados. [...] El médico debe plantearse dos preguntas fundamentales. Primera: ¿Es el corazón capaz de llevar a cabo su trabajo en condiciones de reposo? Segunda: ¿Cuál es la reserva funcional del corazón? En casi todos los casos estas dos preguntas se pueden responder mediante los recursos sencillos del interrogatorio clínico y la exploración física." (Fuente: Braunwald, E).
Ya inmersos en pleno siglo XX y en relación con el tratamiento quirúrgico, la posibilidad de intervenir el corazón aislado de la circulación sanguínea a partir de 1952, con la aparición de la primera máquina corazón-pulmón, permitió operar q personas con enfermedades valvulares y sustituir las válvulas con éxito y, unos años más tarde, en 1967, la reparación de vasos coronarios con una oclusión. En este mismo año, cuando el cirujano surafricano Christiaan Neethling Barnard lleva a cabo el primer trasplante de corazón entre humanos, se abre la puerta a la esperanza a muchas personas con IC.
Pero si hay un episodio que realmente ha hecho avanzar en la historia de la IC es el del descubrimiento de hierbas con propiedades cardiotónicas. Ya en el Tratado del corazón del Papiro de Ebers, de la época asirio-babilónica (1500 a.C.), se cita la escila, una variante de cebolla indicada para los “estados edematosos y la hidropesía” (estado de retención de líquidos en los tejidos). En este tratado se advierte de que es imprescindible una administración ajustada en función de la respuesta de la persona por el peligro que comporta, advertencia que hace pensar que ya se conocía su riesgo tóxico. El bulbo de la escila, como la estrofantina (extraída de la planta conocida como estrofanto) y, posteriormente, las hojas de digital (Digitalis purpurea) se utilizarán en enfermos de corazón por su efecto diurético y cardíaco (por la regulación del pulso). En el año 1785 el médico inglés William Withering investigó la causa de la mejora de una enferma con un “corazón débil” a quien auguró un diagnóstico infausto y que, después de tomar una infusión tradicional con más de 20 hierbas preparadas por una curandera local con fama de curar casos en que los médicos fracasaban, mejoró espectacularmente. Withering descubrió que la sustancia responsable de la mejora era la hoja de la dedalera o Digitalis purpurea, sustancia que en forma de digital aún se administra actualmente a personas con IC. Withering publicó su trabajo en el texto An account of the foxglove and some of its medical uses, que contiene informes sobre pruebas clínicas y notas sobre la toxicidad de la digital. Los estudios posteriores en relación con la digital, un glucósido cardiotónico (fármaco que incrementa la fuerza de contracción del corazón), se centran en aclarar científicamente sus funciones y a conseguir una presentación y una posología que redujese sus riesgos. En 1888 el fisiólogo y farmacólogo inglés Sydney Ringer indica las siguientes acciones beneficiosas de la digital: “fortificar la acción del corazón debilitado, disminuir la fuerza de los latidos del corazón que funciona con demasiada energía, disminuir la frecuencia de los latidos cardíacos, corregir la acción irregular del corazón y aumentar su tonicidad”.
Por último, no se ha de menospreciar la importancia del desarrollo de los métodos complementarios de diagnóstico. Pruebas diagnósticas como los rayos X, descubiertos en 1895 por el físico alemán Wilhelm Röntgen; la electrocardiografía, inventada por el fisiólogo holandés Willem Einthoven en el año 1907, que ha permitido obtener un trazado de la actividad eléctrica del corazón e identificar irregularidades en el ritmo y las zonas lesionadas; la ecografía y posteriormente las pruebas invasivas como la ventriculografía o la coronariografía, que permiten visualizar imágenes en tiempo real de la anatomía y las funciones de las cavidades cardíacas y las arterias coronarias, han contribuido a avanzar en la identificación y el tratamiento precoz de las personas con IC.
EtiologíapP@)
Las causas que se relacionan con la aparición de insuficiencia cardíaca son:
1. Cardiopatía isquémica o lesión coronaria, 2. Hipertensión arterial, 3. Anomalías de las válvulas cardíacas o valvulopatías, 4. Enfermedades musculares cardíacas o miocardiopatías, 5. Arritmias o alteraciones de la conducción eléctrica del corazón, 6. Enfermedades congénitas del corazón, 7. Diabetes, 8. Consumo excesivo de alcohol, 9. Consumo de drogas ilegales y otros tóxicos, 10. Otras situaciones o trastornos que causan una sobrecarga de volumen al corazón.
1. Cardiopatía isquémica o lesión coronaria
Es la causa más frecuente. Se produce una obstrucción en forma de trombo en una o más de las arterias que irrigan el corazón (arterias coronarias) que impide la llegada de sangre a una zona más o menos extensa del músculo cardíaco. La cardiopatía isquémica puede manifestarse como una angina de pecho o un infarto agudo de miocardio. Las personas que han sufrido un infarto agudo de miocardio, especialmente si ha afectado a un ventrículo, pueden desarrollar una IC, ya que la cicatriz que se forma en la zona afectada por el infarto es tejido fibroso que no tiene capacidad de contracción. En consecuencia, el corazón ha de mantener la misma actividad con menos masa muscular. Para compensar la pérdida de músculo funcional, el resto de miocardio ha de bombear con más fuerza y, con el tiempo, puede dar lugar a una miocardiopatía dilatada y a insuficiencia cardíaca.
2. Hipertensión arterial
Cuando las arterias están rígidas y han perdido elasticidad, cuesta más que la sangre pase a través de ellas: ofrecen una mayor resistencia y es necesaria más presión para distenderlas. Esta mayor resistencia o hipertensión, especialmente si es mantenida y de larga duración, impone al corazón un esfuerzo sobreañadido para poder bombear la sangre hacia los vasos. Con el tiempo, la pared muscular del corazón aumenta de grosor, es decir, se hipertrofia y se restringe el movimiento de los ventrículos y puede llegar a desarrollar una miocardiopatía hipertrófica o restrictiva, causada por la hipertensión y la subsiguiente insuficiencia cardíaca.
| Categoría | Sistólica | Distólica | |
|---|---|---|---|
| Óptima | <> | i | <> |
| Normal | 120-129 | i/o | 80-84 |
| En el límite alto de la normalidad | 130-139 | i/o | 85-89 |
| Hipertensión arterial de grado 1 | 140-159 | i/o | 90-99 |
| Hipertensión arterial de grado 2 | 160-179 | i/o | 100-109 |
| Hipertensión arterial de grado 3 | > 180 | i/o | > 110 |
| Hipertensión sistólica aislada | > 140 | i | <> |
Fuente: Grupo de trabajo para el manejo de la hipertensión arterial de la European Society of Hypertension (ESH) y la European Society of Cardilogy (ESC). Guía de 2007 para el manejo de la hipertensión arterial. Journal of Hypertension. 2007, 25: 1105-1187
3. Anomalías de las válvulas cardíacas o valvulopatías
Las valvulopatías son trastornos que afectan a las válvulas del corazón (válvula mitral, tricúspide, aórtica y pulmonar) y, en consecuencia, a la función de los ventrículos. Se clasifican, según las causas, en valvulopatías congénitas, es decir, las presentes en el momento de nacer, o valvulopatías adquiridas a lo largo de la vida por otros trastornos de salud (por ejemplo, después de una fiebre reumática).
Las anomalías valvulares más habituales que pueden predisponer al desarrollo de una IC están relacionadas con su capacidad de obertura y de cierre. Siguiendo esta clasificación podemos encontrar:
- Trastornos por estenosis (estrechamiento): Trastornos causados por válvulas con un orificio de paso de sangre muy estrecho, en que la circulación de la sangre se encuentra dificultada entre las aurículas y los ventrículos o entre los ventrículos y las arterias que salen de ellos.
- Trastornos por insuficiencia o regurgitación: Trastornos causados por válvulas que no cierran bien y en que, en el momento de contracción de los ventrículos, hay un reflujo o retorno de sangre hacia las aurículas que no debería existir.
Con el tiempo, los trastornos valvulares provocan cambios anatómicos y en la función de los ventrículos, ya que están expuestos a más trabajo y pueden dar lugar a miocardiopatía y a la subsiguiente insuficiencia cardíaca.
4. Enfermedades musculares cardíacas o miocardiopatías
Las miocardiopatías son trastornos que afectan fundamentalmente al músculo cardíaco o miocardio. Dificultan la función correcta de los ventrículos y más concretamente la función del ventrículo izquierdo. Se clasifican, según las causas, en dos categorías:
- Miocardiopatías primarias: Miocardiopatías en que el trastorno muscular afecta sólo al miocardio y a ninguna otra estructura cardíaca. Generalmente son de causa desconocida y no una consecuencia de trastornos en otros órganos.
- Miocardiopatías secundarias o adquiridas: Miocardiopatías que se producen como consecuencia de otras enfermedades o de trastornos en otros órganos y que son adquiridas durante el ciclo vital de la persona. Dentro de este subgrupo, distinguimos entre causas de origen cardiovascular (cardiopatía isquémica, hipertensión, valvulopatías), infeccioso (miocarditis) o metabólico, trastornos por infiltración (por ejemplo, la amiloidosis, que consiste en el depósito de una proteína denominada amiloide en los vasos y en determinados órganos, entre ellos el corazón, donde se infiltra en su estructura y la hace más rígida y con menos capacidad de distensión), trastornos neuromusculares, reacciones tóxicas por alcohol, radiaciones o fármacos, como algunos antineoplásicos utilizados en la quimioterapia y la miocardiopatía puerperal o periparto.
Muchas veces es difícil establecer la causa que ha producido el trastorno muscular del corazón y se establece una nueva clasificación basada en la manera en que afecta concretamente la función del ventrículo izquierdo y en el cuadro clínico que presenta la persona. Así, podemos clasificar las miocardiopatías en tres categorías:
- Miocardiopatía dilatada: En esta categoría se incluyen los trastornos del músculo cardíaco que provocan que los ventrículos estén más dilatados y estirados (como una goma elástica que ya no recupera la forma). Como el músculo se ha “deformado”, pierde la capacidad de contraerse con eficacia y esto afecta a la función de contracción o función sistólica. Este proceso de dilatación es progresivo, y los signos y síntomas de insuficiencia cardíaca aparecen después de meses o incluso años de iniciarse el trastorno muscular.
- Miocardiopatía restrictiva: En esta categoría se incluyen las miocardiopatías en que el músculo cardíaco está rígido por infiltraciones de proteínas, nódulos o cicatrices que dificultan el llenado de los ventrículos, y tiene poca capacidad de movimiento, lo que afecta a la función de relajación y llenado o función diastólica.
- Miocardiopatía hipertrófica: En esta categoría se incluyen las miocardiopatías en que la pared del músculo cardíaco se ha engrosado de manera desproporcionada sin aumento de la cavidad de los ventrículos. El músculo hipertrofiado es menos distensible y este hecho afecta también a la función de llenado o función diastólica.
5. Arritmias o trastornos de la conducción eléctrica del corazón
El corazón se contrae cuando recibe un estímulo eléctrico adecuado para hacerlo. Si el corazón late muy rápidamente (taquicardia) o de manera irregular (por ejemplo, fibrilación auricular rápida) entre latido y latido, no dispone del tiempo suficiente parar llenar del todo los ventrículos y bombear suficiente sangre al resto de tejidos.
6. Enfermedades congénitas del corazón
Enfermedades cardíacas que ya existían en el momento del nacimiento y que pueden afectar al músculo, a las válvulas o a las cámaras cardíacas.
7. Diabetes
La diabetes incrementa, hasta cuatro veces en los hombres y hasta ocho en las mujeres, el riesgo de aparición de insuficiencia cardíaca respecto a las personas sin diabetes, por dos razones. En primer lugar, porque una de sus complicaciones tardías, la vasculopatía diabética, favorece el desarrollo de cardiopatía isquémica y, en segundo lugar, porque los cambios metabólicos que se suceden con la diabetes provocan un daño directo a la célula muscular del corazón (miocardiopatía diabética).
8. Consumo excesivo de alcohol
El consumo excesivo de alcohol afecta al sistema cardiovascular, fundamentalmente en forma de hipertensión arterial, arteriosclerosis y arritmias. Además, el alcohol provoca un daño directo sobre el miocardio, ya que produce trastornos en la contracción de los ventrículos (por la acción del etanol sobre la musculatura), que induce disfunción y da lugar a lo que se conoce como miocardiopatía alcohólica.
9. Consumo de drogas ilegales y otros tóxicos
Además de las drogas legales como el alcohol, hay otras drogas ilegales y toxinas que pueden provocar lesión o daño al músculo cardíaco y afectar su contracción, lo que hace evolucionar hacia la insuficiencia del órgano. De entre las diversas drogas, la que causa mayor lesión es la cocaína. Esta droga produce un estrechamiento de la luz de los vasos arteriales (vasoconstricción) y, en consecuencia, de las arterias coronarias que incrementa el riesgo de isquemia cardíaca, de arritmias y de muerte súbita. Además, la cocaína produce un mayor incremento en la producción de ciertas sustancias endógenas (catecolaminas) que hacen que el corazón lata más rápido y con más fuerza, y bloquea su recaptación por parte de las neuronas, hecho que provoca que estas sustancias con efecto estimulador cardíaco permanezcan más tiempo en la sangre ejerciendo su acción. Este exceso de catecolaminas provocado por la acción de la cocaína es el que provoca una dilatación de las fibras musculares del miocardio que acabará induciendo una miocardiopatía dilatada.
Otros tóxicos o drogas que pueden inducir IC son fármacos como los calciantagonistas, los citostáticos y los antiarrítmicos, y depósitos de elementos minerales como el cobalto, el mercurio o el arsénico.
10. Otras situacioneso trastornos que causan una sobrecarga de volumen al corazón como:
Otras causas de IC son las infecciones generalizadas o las infecciones pulmonares, las embolias pulmonares, la enfermedad pulmonar obstructiva crónica (EPOC), el asma, las afectaciones del tiroides, la insuficiencia renal, la anemia grave y el embarazo.
Teniendo en cuenta que las principales causas de IC son la lesión coronaria y la presión alta, se han identificado una serie de factores de riesgo asociados que incrementan la probabilidad de que se desarrolle la IC. La persistencia de estos factores de riesgo a lo largo de la vida, sin ejercer ninguna medida preventiva o de control y modificación del riesgo, es lo que determina que la probabilidad de desarrollar una IC aumente con la edad. Desde luego, en ningún caso, se ha de interpretar que la IC sea un trastorno asociado a la vejez, ya que no todas las personas tienen el mismo riesgo de desarrollarla.
Es importante decir que a veces la causa no es aislada y que en muchas ocasiones las diferentes etiologías y factores de riesgo pueden interactuar entre ellos. Este hecho será primordial posteriormente, a la hora de establecer y de planificar la estrategia de tratamiento médico y los cuidados enfermeros.
EpidemiologíapP@)
La insuficiencia cardíaca es un importante trastorno de la salud y constituye una de las causas más frecuentes de hospitalización en personas de más de 75 años. En España, y en general en la mayor parte de los países europeos, el coste sanitario generado por la IC es bastante alto y consume alrededor de un 2 % del presupuesto sanitario público, especialmente como consecuencia del coste que suponen los reingresos hospitalarios en personas con descompensación.
En Europa afecta aproximadamente a 15 millones de personas. Se asume que cerca del 1-2 % de la población general está diagnosticada de IC, con un 8,2 % de casos nuevos por año en personas entre los 65 y los 74 años. Su prevalencia, es decir, el número de personas que tienen IC respecto al total de la población, se sitúa entre el 2-3 % en adultos, pero su frecuencia se incrementa con la edad, hasta llegar al 10-20 % en personas de más de 75 años. Por sexos, la prevalencia se modifica a lo largo de la etapa vital. En adultos jóvenes, es más habitual en hombres, a causa de la mayor incidencia de enfermedad coronaria, pero en edades avanzadas la prevalencia es similar en los dos sexos.
La IC es responsable del 5 % del total de ingresos hospitalarios en Europa. En España, y según las últimas cifras publicadas por el Instituto Nacional de Estadística, la insuficiencia cardíaca fue la causa de más de 980.000 estancias hospitalarias anuales con una media de ingreso de 8,5 días por estancia. Se puede predecir que el año posterior al diagnóstico, un 40 % reingresarán como mínimo una vez y un 15 % lo harán hasta dos veces.
En relación con la supervivencia, la estimación de expectativa de vida después de cuatro años del diagnóstico es del 50 %. (Fuente: European Society of Cardiology. European Heart Survey)
TipospP@)
1. Según la rapidez de aparición de los síntomas; 2. Según la capacidad funcional. (Clasificación de la New York Heart Association - NYHA), 3. Según la fisiopatología, 4. Según los cambios en la estructura y la función de los ventrículos. (Clasificación de la American Heart Association - ACA/AHA); 5. Según la localización o parte del corazón que afecta
1. Según la rapidez de aparición de los síntomas
Se clasifica en Insuficiencia cardíaca aguda o crónica. No debe confundirse aquí el término agudo con agravamiento, severidad o descompensación. Los términos agudo o crónico hacen referencia a un indicador de tiempo (inicio rápido o lento) y no a un indicador de severidad o empeoramiento.
- Insuficiencia cardíaca aguda (ICA) ex novo: Insuficiencia cardíaca en la que los síntomas aparecen por primera vez y de forma súbita, en una persona sin síntomas previos y, por lo tanto, que no ha tenido tiempo de poner en marcha los mecanismos de compensación (por ejemplo, a consecuencia de un infarto, de arritmias graves, de la rotura de una válvula del corazón).
- Insuficiencia cardíaca crónica (ICC): Insuficiencia cardíaca en que la aparición de los síntomas es progresiva en el tiempo y permite poner en marcha los mecanismos de compensación.
Desde luego, la evolución de una ICC no es lineal y continua, sino más bien con altibajos en que se combinan épocas de estabilidad con épocas de agravamiento de los síntomas o descompensación. Por ello, en la ICC se pueden alternar dos situaciones:- Insuficiencia cardíaca crónica estabilizada y compensada: El seguimiento tratamiento prescrito, tanto en cuanto a la medicación como en cuanto a los hábitos de vida permitan mantener los signos y síntomas controlados y sin variaciones durante un mes como mínimo y el corazón es capaz de mantener una función apropiada a las demandas.
- Insuficiencia cardíaca crónica descompensada: El tratamiento prescrito resulta insuficiente, los hábitos de vida son inadecuados o se produce cualquier circunstancia aguda que sobrecarga el corazón y produce cambios en los signos y síntomas que requieren un tratamiento urgente. Las principales manifestaciones de una descompensación de la ICC son la dificultad respiratoria con ahogo, un incremento súbito de la presión arterial o un infarto agudo de miocardio.
2. Según la capacidad funcional
La Asociación Cardiológica de Nueva York (New York Heart Association - NYHA), basándose en la aparición de síntomas que limitan la capacidad para hacer ejercicio, ha establecido una clasificación funcional en cuatro estadios:
- NYHA I: La persona no tiene síntomas, la actividad física no se ve limitada y las actividades cotidianas no provocan ni fatiga excesiva, ni palpitaciones, ni sensación de falta de aliento, ni dolor anginoso.
- NYHA II: Insuficiencia cardíaca leve. La persona se siente confortable en reposo pero tiene una ligera limitación en la actividad física que se manifiesta con fatiga, palpitaciones o falta de aliento (por ejemplo, al subir escaleras) o dolor anginoso.
- NYHA III: Insuficiencia cardíaca moderada. La persona se siente bien en reposo pero nota una marcada limitación en la actividad física. Una actividad física menor de lo habitual provoca fatiga, palpitaciones, sensación de falta de aliento o dolor anginoso (por ejemplo, la falta de aliento al andar por un terreno plano)..
- NYHA IV: Insuficiencia cardíaca severa. Los síntomas de insuficiencia cardíaca (fatiga y sensación de falta de aliento) están presentes incluso en reposo. La persona no es capaz de realizar ninguna actividad física sin sentir malestar.
3. Según la fisiopatología
Es decir, según cómo afecta la IC a la función del corazón. Para establecer esta clasificación, es necesario hacer una ecografía cardíaca o ecocardiograma. Se clasifica en:
- Insuficiencia cardíaca sistólica, disfunción sistólica o insuficiencia cardiaca con fracción de eyección reducida: La dificultad se concentra principalmente en el momento de la contracción de los ventrículos o sístole. Indica que el ventrículo es incapaz de expulsar suficiente cantidad de sangre.
- Insuficiencia cardíaca con función sistólica preservada o fracción de eyección preservada: El ventrículo mantiene una contracción suficiente y la dificultad se concentra principalmente en el momento de la relajación de los ventrículos o diástole. Indica que el ventrículo no puede recibir y llenarse de toda la sangre que proviene de las aurículas.
4. Según los cambios en la estructura y función de los ventrículos.
Clasificación del American College of Cardiology y de la American Heart Association (ACA/AHA).
- Estadio A: Persona sin IC pero con un riesgo alto de desarrollarla. No se identifican cambios ni anomalías estructurales o funcionales en el corazón ni tampoco hay signos ni síntomas. Por ejemplo, se puede dar en personas con factores de riesgo como la hipertensión, la diabetes mellitus, el alcoholismo, el abuso de drogas o con historia familiar de miocardiopatía.
- Estadio B: Persona sin signos ni síntomas pero con cambios estructurales en el corazón que se asocian con el desarrollo de IC. Por ejemplo, se puede dar en personas que han sufrido un infarto agudo de miocardio, que tienen una dilatación del ventrículo izquierdo o una valvulopatía.
- Estadio C: Persona que presenta signos y síntomas de IC asociada a un trastorno cardíaco estructural de base. Por ejemplo, se puede dar en personas con disnea o fatiga con afectación en la función sistólica diagnosticada por ecografía, o en personas con tratamiento instaurado y con la sintomatología controlada.
- Estadio D: Persona que presenta modificaciones estructurales cardíacas muy avanzadas con síntomas muy evidentes de IC, aunque esté tomando el tratamiento farmacológico apropiado a su situación. Por ejemplo, se puede dar en personas con síntomas a pesar del tratamiento farmacológico que requieren ingresos hospitalarios frecuentes, en personas en lista de espera de trasplante cardíaco, en personas con asistencia circulatoria externa, etc.
La existencia de modificaciones estructurales o funcionales en el corazón, aunque no haya sintomatología, se considera precursora del futuro desarrollo de una insuficiencia cardíaca.
5. Según la localización o parte del corazón que afecta.
Tradicionalmente la IC se había clasificado según la parte del corazón afectada por la dificultad de bombeo en IC derecha, izquierda o global y congestiva. Actualmente, lo que determina la orientación terapéutica es la velocidad o tiempo de aparición del trastorno y la forma en que afecta clínicamente al resto de órganos —que dependerá de si la función del ventrículo izquierdo está reducida o preservada— y a la realización de las actividades de la vida diaria. El término IC congestiva se refiere a los casos en que hay una acumulación excesiva de líquido con signos y síntomas de retención de agua y sodio.
Consejos de la enfermera
RespirarpP@)
El abandono del tabaco es la medida más recomendada con el fin de reducir uno de los principales factores de riesgo cardiovascular y mejorar la respiración. Existen programas de deshabituación que ayudan a hacer que el abandono del tabaco implique una menor sensación de privación, con la ayuda de parches o chicles de nicotina. Es recomendable consultar con el equipo de salud para tener ayuda y asesoramiento en esta decisión.
En la persona con IC pueden aparecer signos y síntomas respiratorios como efecto secundario de la medicación o como signo de descompensación (sensación de disnea en actividades que antes no suponían ahogo, agravamiento de la ortopnea, episodios de disnea nocturna con tos, tos con espuma rosada).
En este sentido se recomienda:
- Consultar al médico si aparece tos persistente después de la introducción de nuevos fármacos como los inhibidores de la enzima convertidora de la angiotensina (IECAS), dado que la tos irritativa y seca es uno de los efectos adversos de este grupo de fármacos.
- Consultar al médico si aparece tos nocturna en episodios bruscos que despiertan a la persona, o dificultad y ahogo para dormir en posición horizontal (ortopnea). Estos son signos que indican un incremento de la congestión pulmonar y, por lo tanto, una descompensación.
- Para mejorar la ventilación en situación de reposo se pueden usar técnicas de relajación y respiración profunda. Se pueden hacer ejercicios de respiración torácica o abdominal y suspiros (respiraciones profundas) de manera periódica durante el día, lo que incrementará la ventilación de las zonas pulmonares posteriores y más inferiores.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos de vida saludables en relación con la actividad de la vida diaria de:
Comer y beberpP@)
La persona con insuficiencia cardíaca ha de mantener una dieta equilibrada, saludable y adaptada a la presencia de otros factores de riesgo que pueda presentar, así como su edad, su estilo de vida y su actividad.
En este sentido se recomienda:
- Asegurar los recursos energéticos suficientes adaptados a la edad, al ciclo vital, a la actividad y al estilo de vida.
- Seguir las recomendaciones dietéticas relacionadas con la alimentación y la IC .
- Tener en cuenta una serie de recomendaciones para limitar la cantidad de líquidos, especialmente cuando haya sensación de sed:
- Usar tazas pequeñas en lugar de tazas grandes.
- Chupar un cubito de hielo.
- Beber líquidos muy calientes o muy fríos, puesto que se tarda más tiempo en tomarlos.
- Preparar y chupar polos de manzanilla con limón.
- Añadir zumo de limón al te o al agua mineral.
- Chupar caramelos de limón o mascar chicle.
- Mojar los labios con torundas empapadas con zumo de limón o glicerina.
- Pesarse cada día (mantenimiento de un peso saludable).
- Es preferible pesarse siempre a la misma hora y con la misma ropa, por ejemplo, por la mañana después de levantarse, después de haber orinado, y antes de desayunar y vestirse.
- Utilizar siempre la misma báscula.
- Registrar el peso diario en una libreta para analizar la evolución semanal.
- Consultar al médico siempre que se detecte una modificación súbita del peso corporal (por ejemplo 2-3 kg en 3 días).
- Tomar bebidas descafeinadas o desteinadas, para evitar el efecto vasoconstrictor y estimulante cardíaco de la cafeína y la teína.
- Tomar bebidas sin gas y zumos de fruta fresca en lugar de bebidas gaseosas y zumos preparados, que contienen sal.
- Si comer requiere un sobreesfuerzo y aparece disnea y fatiga, se recomienda:
- Fraccionar la ingesta diaria en seis comidas: desayuno, comer algo media mañana, comida, merienda, cena y volver a comer algo antes de ir a dormir.
- Modificar la textura y forma de cocción de los alimentos. Se aconsejan sopas, cremas o consomés y alimentos hervidos o al vapor, más fáciles de ingerir y digerir.
- En el caso de celebraciones o cenas informales, debe controlarse la ingesta excesiva de sal en forma de aperitivos.
- Reducir la ingesta de alcohol.
- Si la persona es diabética, seguir las recomendaciones dietéticas relacionadas con la alimentación y la diabetes.
- Si la persona presenta obesidad o sobrepeso, seguir las recomendaciones generales para una alimentación saludable.
- Si la persona presenta adelgazamiento y pérdida progresiva de peso, se recomienda:
- Incrementar el número de calorías y proteínas.
- Añadir a la dieta algún suplemento hiperproteico para el desayuno y merienda.
- Si la persona presenta dislipemia, seguir las pautas relacionadas con la alimentación y las dislipemias, y también las recomendaciones generales de adoptar una dieta saludable de tipo mediterráneo y evitar el sobrepeso.
Las recomendaciones específicas en caso de dislipemia son:- Reducir el consumo de grasas saturadas y colesterol.
- Consumir leche y productos lácteos desnatados, y evitar el consumo de nata, mantequillas, manteca de cerdo, bollería industrial (cruasanes, magdalenas, Donuts, churros) o postres elaborados con lácteos enteros o huevo.
- Evitar el consumo de salsas elaboradas con mantequilla, leche o yema de huevo, como la besamel o la mayonesa.
- Evitar el consumo de aperitivos como las patatas fritas, las cortezas y las comidas precocinadas.
- Escoger carnes blancas como el pollo, el pavo o el conejo. Se pueden comer carnes magras (cerdo, cordero o ternera) siempre que se retire la grasa visible. Las raciones han de ser inferiores a 150 g de carne. Están desaconsejados los embutidos, las vísceras, las hamburguesas, las salchichas, el pato y los patés.
- Usar aceite de oliva para cocinar o aliñar y evitar otros tipos de aceite como el de coco, palma, girasol, colza, maíz, semillas de uva, sésamo o el de orujo.
- Cocinar preferentemente los alimentos hervidos, al vapor o a la plancha, y evitar los fritos en la medida de lo posible.
- Consumir diariamente alimentos con un alto contenido en fibra (25-30 g/día), en forma de verduras y hortalizas, frutas, legumbres y productos integrales. El menú debe incluir un mínimo de dos o tres raciones diarias de fruta y verdura. Los farináceos (cereales y pan) han de ser preferentemente integrales.
- Consumir entre 1 y 5 raciones de fruta seca sin cáscara por semana, en sustitución de grasas saturadas. Una ración equivale a 7 nueces o 24 almendras o avellanas.
- Consumir pescado un mínimo de 3 veces por semana, preferentemente pescado azul (sardina, caballa, salmón, atún), por su alto contenido en grasas omega-3.
- Reducir el consumo de yemas de huevo a un máximo de tres por semana.
- Consumir 1-2 g/día de estanoles y esteroles vegetales, presentes en determinados alimentos como algunos yogures (Danacol, Benecol), ya que estas sustancias reducen la absorción de colesterol.
- Limitar el consumo de alcohol a un vaso de vino tinto con las comidas principales (máximo 2 vasos/día).
- Respecto a las formas de cocción, se aconseja tener preferencia por las cocciones a la plancha, al vapor, hervir, al horno o microondas y evitar los fritos, especialmente los rebozados.
- Reducir el consumo de grasas saturadas y colesterol.
- Adaptar la aportación dietética a las necesidades específicas relacionadas con otras situaciones de vida que se puedan dar simultáneamente, como el embarazo, y a las propias de la etapa del ciclo vital de cada persona.
- Solicitar siempre que se considere necesario el consejo o el asesoramiento de los profesionales del equipo de salud.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos de vida saludables en relación con la actividad de la vida diaria de:
Moverse y mantener una postura corporal correctapP@)
En la persona con insuficiencia cardíaca, la actividad física ligera siempre será preferible a la inactividad, excepto en períodos de descompensación. La disnea, inicialmente con los esfuerzos pero posteriormente también en reposo, es uno de los síntomas que más puede dificultar las actividades de la vida diaria.
La actividad física ante los problemas de salud cardiovasculares
Planificación de la actividad física. En este sentido se recomienda:
- Identificar las dificultades asociadas al mantenimiento de una actividad física regular, como la aparición de síntomas mientras se practica la actividad física, la falta de compañía, de tiempo o de voluntad. Conocer las dificultades ayudará a poder dirigir las actuaciones a seguir por parte de la persona y el equipo de salud con el fin de reducirlas y favorecer el inicio de la actividad física.
- Planificar con el equipo de salud y el cardiólogo el tipo, la intensidad, la frecuencia y la duración de la actividad física más adecuada para cada persona.
- Realizar actividades aeróbicas como caminar, nadar, montar en bicicleta, yoga o tai-chi, y evitar las anaeróbicas como los ejercicios abdominales o levantamiento de pesas. Es decir que la persona mientras realiza el ejercicio debe poder hablar; se deben evitar los ejercicios que requieran mucha fuerza.
- Elaborar un programa gradual de incremento progresivo de la actividad física. Por ejemplo, inicialmente caminar 15 minutos 3 días por semana, e ir incrementando la intensidad y la duración progresivamente sin llegar a agotarse (30 minutos 3-4 veces por semana).
- Escoger una actividad que divierta a la persona, ya que será más fácil ser regular. Siempre es buena idea salir acompañado.
- Programar la actividad física siempre a la misma hora. Esto establece un hábito que es más difícil de romper.
- Reunir el material necesario. Utilizar un calzado y una ropa cómodos y adecuados a la actividad que se hará.
- Hacer siempre ejercicios de calentamiento antes de iniciar la actividad física, y de estiramiento una vez finalizada.
- Vigilar la respuesta física a la actividad. Pararla inmediatamente si aparecen síntomas de ahogo, taquicardia, palpitaciones, mareo, dolor torácico, sudoración fría o cansancio excesivo.
- Evitar la práctica de ejercicio físico después de las comidas.
- Evitar deportes competitivos o deportes de contacto.
- Participar en programas de rehabilitación específicos para persona con IC.
En caso de intolerancia a la actividad se recomienda:
- Programar las actividades de una en una, intercalar períodos de descanso entre ellas y distribuir las más pesadas a lo largo de la semana.
- Adaptar las actividades al nivel de tolerancia y energía, y distribuirlas a lo largo del día.
- No desarrollar dos actividades que requieran un alto nivel de esfuerzo en un corto espacio de tiempo.
- Aprovechar las actividades domésticas cotidianas como ejercicio físico, como ir a comprar el pan, el periódico, o bajar del autobús una parada antes.
- Evitar hacer actividades que requieran un alto nivel de esfuerzo después de los comidas.
- Priorizar las actividades imprescindibles respecto a aquéllas más prescindibles.
- Reconocer y solicitar el apoyo y la ayuda de recursos personales y sociales al alcance que puedan facilitar las actividades que requieren esfuerzo físico cuando no se tenga la suficiente fuerza física (disponer de una persona que ayude en las actividades de autocuidado como el baño o vestirse, buscar dispositivos de ayuda a la deambulación, etc.).
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos de vida saludables en relación con la actividad de la vida diaria de:
Reposar y dormirpP@)
La persona con insuficiencia cardíaca ha de aprender a gestionar los períodos de descanso y a disfrutar del reposo. Cuando hay signos y síntomas de la enfermedad son frecuentes las alteraciones en el patrón del sueño. Es posible que la persona no descanse bien por la noche en posición totalmente horizontal, ya que en esta posición los pulmones tienden a congestionarse más. Por otro lado, la posición horizontal también favorece la mejora de la perfusión al riñón, lo que aumenta la producción de orina y causa nicturia (aumento de las micciones durante la noche), que obliga a la persona a levantarse de la cama y romper el sueño continuado. La angustia, la incertidumbre por el futuro y la depresión son factores que pueden provocar alteraciones del sueño con insomnio. En la persona obesa también pueden ser frecuentes las apneas centrales (episodios repetitivos de ausencia de respiración mientras la persona duerme, ya que el cerebro no envía señales a los músculos que controlan la respiración), que, asociadas con la IC, todavía reducen más el aporte de oxígeno a los tejidos. Por estas razones, la persona con IC puede arrastrar un cansancio durante el día que dificulte las actividades diurnas e incluso se pueden presentar episodios de somnolencia diurna con hipersomnia (trastorno del mecanismo del sueño, caracterizado por un sueño excesivo, constante e involuntario). Por estas razones, la persona con IC puede arrastrar un cansancio durante el día que dificulte las actividades diurnas.
En este sentido se recomienda:
- Dormir como mínimo ocho horas diarias.
- Adaptar la cabecera de la cama incorporándola ligeramente mediante cuñas o almohadas para no tener que dormir en posición totalmente horizontal.
- Tomar la mayoría de líquidos por la mañana y reducir su consumo a lo largo de la tarde con el fin de reducir las micciones durante la noche. Antes de irse a dormir se recomienda tomar un vaso de leche o una infusión sin teína, que ayudarán a inducir el sueño.
- Tomar un baño caliente antes de acostarse.
- No acostarse con el estómago demasiado lleno ni con sensación de hambre.
- Alternar períodos de actividad con períodos de reposo para recuperar la energía. Es aconsejable descansar como mínimo entre 30 minutos y una hora después de las comidas principales del día. La persona puede descansar echando una siesta o simplemente sentada mientras hace la digestión.
- Limitar los estímulos ambientales (luz, ruido, temperatura de la habitación) para facilitar la relajación y el descanso.
- Antes de acostarse hacer actividades que no requieran un alto nivel de concentración y que induzcan la relajación, como leer, escuchar la radio o practicar ejercicios y técnicas de relajación.
- Si el sueño no es reparador, debe consultarse al equipo de salud para considerar la posibilidad de un tratamiento farmacológico que favorezca el descanso.
- En caso de hinchazón en los pies y las piernas, descansar con los pies elevados por encima del nivel del corazón para ayudar al retorno de la sangre hacia el corazón. En períodos de descompensación en que los edemas y la disnea empeoren, puede ser necesario combinar la elevación de la cabecera de la cama con el uso de almohadas para levantar las piernas. Durante el día se puede aprovechar el reposo en el sofá o en una butaca para mantener las piernas levantadas encima de un taburete o un reposapiés y, posteriormente, por la noche incorporar más la cabecera para facilitar la respiración.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos de vida saludables en relación con la actividad de la vida diaria de:
EliminarpP@)
En la persona con insuficiencia cardíaca, por la presencia de manifestaciones clínicas y el efecto de la medicación diurética, el patrón de eliminación urinaria puede estar muy alterado.
En este sentido se recomienda:
- Tomar la medicación diurética en el momento del día que implique menor impacto para el estilo de vida de cada persona, habitualmente por la mañana, conjuntamente con el suplemento de potasio, si éste debe tomarse.
- Beber la mayor parte de los líquidos recomendados por la mañana. Limitar la ingesta a partir de 2-3 horas antes de acostarse.
- Evitar la ingestión de bebidas irritantes de la vejiga y con efecto diurético como el café, las colas y el te, y el chocolate.
- Pesarse cada semana para comprobar que no hay un incremento de peso súbito atribuible a un incremento en la retención de líquidos y, por lo tanto, a una disminución en su eliminación.
En la persona con IC, el patrón de eliminación intestinal no se debería ver afectado por la propia enfermedad. Sin embargo, si el hábito deposicional no es el habitual y normal para la persona, se deberán adoptar las recomendaciones específicas de alimentación en caso de diarrea o de estreñimiento, así como consultar al equipo de salud.
Diarrea:
- Suprimir la ingesta de alimentos lácteos y sus derivados.
- Reducir la ingesta de alimentos ricos en fibra: legumbres, frutas y verduras.
- Tomar alimentos astringentes como arroz hervido, purés de zanahoria o patata, plátano triturado, manzana al horno o rallada, o membrillo.
- Sustituir el pan por pan tostado.
- Incrementar la ingesta de líquidos (agua o infusiones) sin sobrepasar las recomendaciones del equipo de salud.
- Evitar el consumo de estimulantes intestinales como el café, el cacao o el alcohol.
- Evitar los alimentos muy condimentados, especialmente con pimienta.
Estreñimiento:
Hay que evitar el estreñimiento en la medida de lo posible, ya que la dificultad en la evacuación requiere un incremento de energía y un mayor consumo de oxígeno. Se recomienda, como medida habitual, incrementar el consumo de fibra diario para mantener el ritmo deposicional. Además, se aconseja seguir las medidas siguientes:
- Incrementar la ingesta de alimentos con un alto contenido en fibra: frutas crudas (ciruela, kiwi) o con piel, verduras de hoja verde, legumbres, productos integrales (cereales, pan), salvado.
- Consumir alimentos con un alto contenido en bífidus (yogures con bífidus).
- Fomentar la ingesta de líquidos sin sobrepasar el máximo recomendado por el equipo de salud.
- Practicar el ejercicio físico recomendado en IC de manera regular.
- Evitar el esfuerzo excesivo en la defecación.
- Si con estas medidas persiste el estreñimiento, se ha de consultar con el equipo de salud para que valore la prescripción de laxantes.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos de vida saludables en relación con la actividad de la vida diaria de:
Evitar peligros y prevenir riesgospP@)
La mejor manera de prevenir riesgos y evitar peligros es hacerse responsable e independiente en el buen control del estado de salud. Las recomendaciones para evitar peligros están relacionadas tanto con el trastorno propio de salud como con el conocimiento del tratamiento farmacológico y de las recomendaciones específicas para las personas portadoras de dispositivos eléctricos implantables.
Recomendaciones relacionadas con el trastorno de salud:
- Acudir a las revisiones periódicas indicadas por el equipo de salud y el cardiólogo responsable.
- Utilizar fuentes de información acreditadas que amplíen los conocimientos sobre la enfermedad y ayuden a tomar decisiones.
- Contrastar esta información con el equipo de salud antes de iniciar un cambio y siempre que surjan dudas.
- Aprender a identificar los signos y síntomas que indiquen situaciones de riesgo, como las infecciones respiratorias, y tomar las medidas recomendadas para hacerles frente de manera responsable y efectiva. Cuando aparezcan, comunicarlo al equipo de salud.
- Adquirir habilidad en la técnica de tomarse la presión arterial y tomarse el pulso, y hacerlo especialmente antes de tomar la medicación antihipertensiva o antiarrítmica.
- Potenciar los factores de protección y evitar los factores de riesgo que puedan precipitar una descompensación.
- Vacunarse anualmente contra la gripe.
- Utilizar todos los recursos al alcance (asociaciones de enfermos, unidades específicas en el hospital) para incrementar los conocimientos, compartir las experiencias e incrementar las relaciones sociales.
Recomendaciones en relación con el tratamiento farmacológico:
- Conocer la medicación que se toma (nombre genérico y comercial), qué acción tiene, cuándo se ha de tomar, cuáles son sus efectos secundarios y los signos y los síntomas que pueden indicar toxicidad, y cómo actuar en cada caso. Si es necesario, disponer de un horario diario o semanal que indique cuándo se ha de tomar cada pastilla y cuándo se ha de descansar.
- El mareo es uno de los efectos secundarios más habituales relacionados con la administración de fármacos que disminuyen la presión arterial, con el subsiguiente riesgo de caídas y lesiones. Para prevenirlo se recomienda:
- No hacer cambios bruscos de posición, hacerlos lentamente mientras se inspira profundamente a través de la nariz.
- Por la mañana, es preferible sacar primero las piernas de la cama y mantenerse durante un minuto en posición sentada y, posteriormente, en un segundo momento, ponerse de pie.
- Si se nota mareo, hay que tumbarse en el suelo y levantar los pies por encima del nivel del corazón para favorecer el retorno de la sangre hacia el corazón. Si no es posible estirarse, hay que sentarse y colocar la cabeza entre las rodillas.
- Si se nota mareo después de tomar la medicación, se ha de comunicar al médico.
- Consultar al equipo de salud en todo momento cualquier duda relacionada con el manejo de la medicación o la aparición de signos y síntomas no conocidos o identificados. Por ejemplo: qué se debe hacer si un día se olvida de tomar la medicación o si hay una equivocación en la dosis.
- En caso de nicturia —aumento de la frecuencia de micciones durante la noche, que puede llegar a ser mayor que durante el día—, se aconseja tener una luz tenue en la habitación para poder ir al baño con seguridad.
- Informar al equipo de salud de las prescripciones o cambios en el tratamiento farmacológico por parte del cardiólogo y viceversa, para evitar duplicidades o coincidencia de medicamentos con efecto similar. Llevar siempre encima el listado de medicamentos donde conste la medicación, la dosis, la vía de administración y la frecuencia u horario. Actualizar el listado ante cualquier modificación.
- Establecer un hábito para la toma de la medicación, siempre a la misma hora.
- Preparar la medicación en el momento de tomarla.
- Tomar siempre la medicación prescrita, incluso cuando no se presenten síntomas.
- Tener presente que determinados fármacos habituales en el tratamiento para los resfriados o los dolores musculares y articulares, como los antiinflamatorios, los corticoides y los comprimidos efervescentes, pueden agravar la sintomatología de la IC.
- No acumular en casa, en ningún caso, medicación que ya no se tome o que esté caducada; llevarla a los contenedores específicos que hay en las farmacias.
Recomendaciones a las personas portadoras de dispositivos eléctricos implantables:
- Informar a cualquier médico, incluso al dentista, de la existencia del dispositivo.
- Llevar siempre encima un distintivo o tarjeta de identificación del dispositivo.
- Informar al personal correspondiente de aeropuertos y arcos de seguridad de edificios oficiales de la existencia del dispositivo, ya que la influencia de determinados aparatos puede alterar su función.
- Avisar en caso de tener que someterse a cualquier prueba o estudio diagnóstico, especialmente en el caso de una resonancia magnética nuclear.
- Evitar la utilización de dispositivos móviles cercanos al generador o a la batería.
- Evitar el uso de tirantes y otras presiones sobre la zona donde esté implantado el generador. Si aparece un hematoma en la zona, consultar al equipo de salud.
- Se pueden utilizar normalmente los electrodomésticos: radio, secador, TV, microondas, etc.
- Los dispositivos sin hilo, como dispositivos wi-fi, Bluetooth o WAN, funcionan mediante ondas de radio que pueden afectar al funcionamiento del dispositivo eléctrico implantable. Es recomendable consultar en cada caso las posibilidades de uso.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos de vida saludables en relación con la actividad de la vida diaria de:
Comunicarse e interactuar socialmentepP@)
La disnea, la fatiga y el estado de ánimo son los factores que más afectan a la comunicación de la persona con IC. El carácter crónico de la enfermedad y su evolución hacia la intolerancia a los esfuerzos dificulta el mantenimiento de relaciones sociales fuera del núcleo familiar habitual y puede favorecer la aparición de sentimientos de soledad, tristeza, aislamiento y problemas psicológicos, como la depresión o los sentimientos de impotencia y baja autoestima. La aparición de depresión se asocia a un incremento de la mortalidad y la morbilidad.
En este sentido se recomienda:
- Comunicar a las personas más próximas los sentimientos hacia la enfermedad y lo que representa para el mantenimiento de las relaciones sociales.
- Adaptar las relaciones sociales al nivel de energía. Convocar reuniones de amigos en casa, hacer juegos de mesa.
- Comentar al equipo de salud los sentimientos de impotencia o depresión para poder iniciar precozmente un tratamiento farmacológico si fuera necesario.
- Contactar y participar, según las necesidades y deseos de cada persona, con las unidades monográficas de los hospitales o las asociaciones y grupos de ayuda mutua.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos de vida saludables en relación con la actividad de la vida diaria de:
Trabajar y divertirsepP@)
La actividad laboral y las actividades de ocio conllevan una fuente importante de interacciones sociales. Tanto el trabajo como las diversiones se han de integrar en el estilo de vida de la persona con insuficiencia cardíaca y se han de evitar, en la medida de lo posible, las situaciones que comporten una sobrecarga añadida de estrés y angustia, que implicarían una sobrecarga de trabajo para el corazón. La persona con IC ha de buscar estrategias de reducción del estrés o métodos de relajación que la ayuden a gestionar de manera adecuada las emociones.
En este sentido se recomienda:
En el ámbito laboral:
- Desarrollar una actividad laboral que no requiera un gran esfuerzo físico. Son preferibles las actividades que intercalan periodos de descanso con periodos de actividad.
- Solicitar un turno laborable estable.
- Aceptar las situaciones que no se pueden cambiar. Ser positivos.
- Aprender a decir no.
- Evitar en la medida de lo posible las situaciones desagradables o que generen conflicto.
- Tomarse el tiempo necesario para hacer cada actividad sin sentirse presionado para tener que acabarla.
- Disponer, cuando sea necesario, de los beneficios que garantiza un certificado de disminución y que comportan un pacto entre trabajador y empresario: horas para ir al médico, etc.
- Gestionar la baja laboral si hay descompensaciones.
- Gestionar los certificados de discapacidad si conviene.
En relación al ocio y la diversión:
- Practicar aficiones que realmente le interesen a uno, como manualidades, pintura, cocina, música, lectura o actividades relacionadas con Internet.
- Disponer de todos los recursos personales y sociales para ir a aquellos eventos culturales que realmente interesen.
- Evitar los espectáculos con grandes aglomeraciones de gente.
- Planificar las salidas siempre en compañía.
- En caso de viajar, consultar al equipo de salud sobre la medicación que se necesita y la prevención según el lugar geográfico (vacunas).
En relación a la actividad sexual:
- Cuando sea necesario, hacer cambios o modificaciones en relación con la actividad sexual para reducir la fatiga y los sentimientos de temor hacia la práctica del sexo. Evitar posturas que requieran un sobreesfuerzo.
- Discutir el efecto del trastorno cardíaco y la medicación sobre la sexualidad con la pareja y el equipo de salud
- Manifestar los miedos, hacer preguntas y plantear dudas al equipo de salud.
- No tener sensación de prisa. Se recomienda disponer de tiempo y sentirse relajado.
- Evitar mantener relaciones sexuales después de comidas copiosas.
- Parar la actividad en caso de mareo, palpitaciones o cualquier sensación extraña no habitual y que resulte incómoda.
- En personas con sintomatología se recomienda evitar el esfuerzo físico y decantarse por otras formas de afecto, como besos, abrazos o caricias.
- Explorar formas alternativas al coito para dar y recibir placer que sean aceptables para la persona y su pareja.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
Tópicos y conductas erróneaspP@)
La insuficiencia cardíaca no es un trastorno de la vejez.
Si bien la prevalencia de la insuficiencia cardíaca se incrementa a partir de los 65 años, no se trata de un trastorno asociado al envejecimiento natural. No todas las personas desarrollaran IC, y sólo aquellas con factores de riesgo cardiovascular o que presenten una causa probable de desarrollar IC estarán en mayor riesgo para que aparezca. Sin duda, la prevención es la mejor manera para evitarla.
La persona con IC tiene que hacer ejercicio.
Una de las bases del tratamiento es la práctica habitual de ejercicio físico ligero y moderado dentro de las posibilidades de la persona. La actividad física ayuda a hacer que el corazón esté más nutrido y lata con más fuerza, hecho que repercutirá en la mejora de los síntomas. Como en todo, es fundamental encontrar el equilibrio y mantener la actividad física sin llegar a sentir fatiga, dificultad respiratoria, palpitaciones o dolor en el pecho.
No todo el mundo responde igual a la reducción de sal en la dieta.
La respuesta a la reducción de sal en la dieta es muy individual y no todo el mundo responde de la misma manera. Hay personas más sensibles y otras que son resistentes, especialmente si la reducción de sal persigue conseguir una reducción en las cifras de presión arterial. Cerca de un 50 % de las personas serán poco sensibles a esta medida, aunque sí que se ha establecido que la reducción en el consumo de sal potencia la eficacia de casi todos los fármacos antihipertensivos.
La dieta con bajo contenido en sal no tiene por qué ser insípida y monótona.
Hay otros condimentos y potenciadores del sabor que se pueden utilizar para aliñar los platos sin que la cocina tenga que ser insípida y monótona, así como formas de cocción alternativas que mantienen más el sabor de los alimentos, como las cocciones al vapor o hervir con menos cantidad de agua.
La insuficiencia cardíaca no mejora con la toma de plantas medicinales.
Si bien es cierto que la digital original proviene de la planta Digitalis purpurea y que ésta fue la base del tratamiento de la IC desde su descubrimiento, no hay ningún estudio científico que certifique que los signos y síntomas de la IC puedan mejorar con la toma de plantas medicinales. Además, algunas sustancias que forman parte de hierbas o de productos medicinales vegetales, como el ginseng, los metabolitos de la efedrina y otras, interfieren activamente con los fármacos indicados para la IC y pueden causar efectos no deseados.
 Comentarios
Comentarios
Listado
Somos unas estudiantes de primero de Enfermería que estamos haciendo un trabajo sobre el Trastorno del Espectro Autista. Nos gustaría saber si nos puedes facilitar información.
Saludos,
Nadia
Desde el departamento de biblioteca del COIB se pondrán en contacto para darte información al respecto.
Saludos
Enlaces de interés
Asociaciones / grupos de ayuda mutua
- Aepovac
Asociación Española de portadores de válvulas cardíacas y anticoagulados - Apacor
Asociación de pacientes coronarios - Asociación corazón y vida
Asociación de padres de niños con cardiopatias congénitas - Corsnous
Asociación de trasplantados cardíacos y pacientes con insuficiencia cardiaca. - Fetco
Federación Española de trasplantados de corazón - Menudos corazones
Fundación de ayuda a niños y jóvenes con problemas de corazón - Tacec. net
Trasplantados asociados de corazón en Cataluña
Sociedades profesionales
- AEEC. Asociación Española de Enfermería en Cardiología
- Fundación Española del Corazón. Sociedad Española de Cardiología
- European Society of Cardiology
- Sociedad Española de Cardiología (SEC)
Bibliografía
Bibliografía consultada
- Fauci AS, Braunwald E, Kasper DL, Hauser SL, Longo DL, Jameson L el al, editors. Harrison: principios de medicina interna.
17a ed. México: McGraw-Hill Interamericana; 2009. - García Calabozo R, Goicolea de Oro A, Gómez Pérez MP, Hernández Madrid A, Lorente Carreño D, Martínez Ferrer J et al. Guía del paciente portador de marcapasos [Internet].
Madrid: Agencia Española de Medicamentos, Productos Sanitarios Sección de Estimulación Cardiaca, Sociedad Española de Cardiología; 2007. Disponible a:www.marcapasossec.org/pdf_doc/Libro_paciente_2008.pdf - González Fernández B, Comín Colet J, Lupon J. La insuficiencia cardiaca. Guía práctica para el paciente y su entorno [Internet]. Barcelona: Dirección General de Evaluación y Planificación.
Generalitat de Catalunya, Departament de Salut; 2008 [accés 4 de novembre de 2010]. Disponible a:www.gencat.cat/salut/depsalut/html/es/dir92/iccast08.pdf - Libby P, Bonow RO, Zipes DP, Mann D, Braunwald E. Braunwald. Tratado de Cardiología. Texto de medicina cardiovascular.
8ª ed. Madrid: Elsevier; 2009. -
McMurray John J.V. et al. The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J. [Internet] 2012 Oct. [accés 23 de novembre de 2014]; 33, 1787-1847. Disponible a: http://eurheartj.oxfordjournals.org/content/ehj/33/14/1787.full.pdf
- Swearingen PL, directora. Manual de enfermería médico-quirúrgica: intervenciones enfermeras y tratamientos interdisciplinarios.
6a ed. Madrid: Elsevier; 2008. - Verdú Rotellar JM, Pacheco Huergo V, Amado Guirado E, Esgueva de Haro N, López Pareja N, Alemany Vilches L et al. Guies de pràctica clínica. Insuficiència cardíaca [Internet].
Barcelona: Institut Català de la Salut, 2008. [accés 27 de setembre de 2011]. Disponible a:http://www.gencat.cat/ics/professionals/guies/docs/guia_insuficiencia_cardiaca.pdf
Bibliografía recomanada
-
Heart Failure Association (HFA) de la European Society of Cardiology (ESC). Heart Failure Matters (2007) "La insuficiencia cardíaca. Información práctica para los pacientes, las familias y los cuidadores" en heartfailurematters.org [En línea] disponible en http://www.heartfailurematters.org/ES [último acceso el día 8 de diciembre 2014]
- Insuficiència cardíaca. Consells per a pacients [Seu web].
Barcelona: Institut Català de la salut, Generalitat de Catalunya. [Accés 5 de desembre de 2010]. Disponible a:http://www.gencat.cat/ics/usuaris/campanyes/insuficiencia-cardiaca/index.html - García Calabozo R, Goicolea de Oro A, Gómez Pérez MP, Hernández Madrid A, Lorente Carreño D, Martínez Ferrer J et al. Guía del paciente portador de marcapasos [Internet].
Agencia Española de Medicamentos y Productos Sanitarios, Sección de Estimulación Cardiaca; 2007 [accés 23 de setembre de 2011]. Disponible a: www.marcapasossec.org/pdf_doc/Libro_paciente_2008.pdf

Mª Teresa Luis Rodrigo
Enfermera. Profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona. Se ha interesado desde hace años en el desarrollo y la utilización de las terminologías enfermeras (de diagnósticos, intervenciones y resultados), desde una concepción disciplinar de los cuidados. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos en distintas revistas científicas.
Hasta diciembre de 2016 formó parte de la dirección científica y disciplinaria de la Infermera virtual y, como tal, ha participado en la elaboración de los conceptos nucleares que guían el contenido de la web, ha asesorado en cuanto a su construcción y en la selección de los temas a abordar, de igual modo, ha colaborado, siempre desde la perspectiva científica y disciplinaria, en la revisión de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de publicarlo en la web.


Gisel Fontanet Cornudella
Máster en educación para la salud (UDL). Postgrado en Enfermería psicosocial y salud mental (UB).
Actualmente es gestora de desarrollo de personas de la Unidad de Gestión del Conocimiento de la Fundación Sanitaria Mollet. Miembro del Consejo Asesor Fundación TICSALUT 2014-2017, del grupo @MWC_nursing, entre otros.
Hasta abril de 2015, ha sido adjunta en la Dirección de Programas del COIB llevando a cargo la dirección y coordinación del proyecto Infermera virtual y hasta diciembre de 2016 la dirección de la elaboración y el mantenimiento de los contenidos de Infermera virtual en lo que a su vertiente estructural y pedagógica se refiere, y como asesora del proyecto. Considera que las tecnologías de la información y la comunicación (TIC) e Internet y, en general, la red 2.0 son un canal de comunicación e interacción con y para los ciudadanos, con un gran potencial para la promoción de la autonomía e independencia de las personas en el control y mejora de su salud, como complemento de la atención presencial y continuidad de los cuidados, puesto que es un medio a través del que la persona poco a poco expresa sus necesidades, deseos o inquietudes. Esta información es primordial para conocer el sujeto de la educación y en el cuidar.
Desde 1998, su actividad profesional se desarrolla en el marco de la promoción y la educación para la salud. Fue coordinadora y enfermera asistencial durante 6 años de la Unidad de educación para la salud en la atención a personas afectadas de un problema de salud crónico del Hospital Vall d’Hebron de Barcelona, donde intercaló de forma pionera la atención presencial y virtual. Ha ido centrando su línea de trabajo en el desarrollo de proyectos en el campo de la tecnología de la información y la comunicación (TIC), en el ámbito de la salud.
Es autora de diversas publicaciones, tanto en el registro escrito como en el audiovisual, y de documentos de opinión referentes a la promoción y educación para la salud. Ha colaborado y ha participado en varias jornadas, espacios de debate y estudios de investigación, entre otros, relacionados con la aplicación de las TIC en el ámbito de la salud. Ha iniciado líneas de trabajo en el marco de la promoción y educación para la salud en la escuela, como contexto de ejercicio de la enfermera. Fué miembro fundador del grupo Innovación y Tecnología del COIB @itcoib.


Carmen Fernández Ferrín
Enfermera. Fué profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona.
La Carmen falleció en agosto del 2013 pero su aportación y experiencia enfermera continuaran siempre presentes en la Enfermera virtual.
Fué experta en el modelo conceptual de Virginia Henderson, se interesó por el desarrollo disciplinar de la enfermería, especialmente por todo lo relacionado con la construcción teórica del mismo. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos.
Formó parte de la dirección científica de la Enfermera virtual y, como tal, participó en la definición de los conceptos nucleares que enmarcan la filosofía de la web, asesoró en la construcción de la misma y en el diseño de la estructura de las fichas. Así mismo, participó en la selección de los temas a abordar, en la revisión, desde el punto de vista disciplinar, de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de su publicación en la web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Gemma Via Clavero
Diplomada en enfermería (UB) y licenciada en humanidades (UOC). Actualmente ejerce como enfermera asistencial en la unidad de cuidados intensivos del Hospital Universitario de Bellvitge y como profesora asociada del Departamento de Enfermería Fundamental y Médico-quirúrgica de la EUI de la UB, en la asignatura Enfermería Clínica I. Es docente colaboradora en diferentes másters de la UB y cursos de formación para enfermería.

 Guardando valoración...
Guardando valoración... 


