Consulta los tutoriales
Información práctica
Estructura y función del cuerpo humanopP@)
El sistema de la estructura y la función del cuerpo humano más directamente relacionada con la depresión es:
La persona, hombre o mujer, de cualquier edad o condición, es un ser multidimensional integrado, único y singular, de necesidades características, y capaz de actuar deliberadamente para alcanzar las metas que se propone, asumir la responsabilidad de su propia vida y de su propio bienestar, y relacionarse consigo mismo y con su ambiente.
La idea de un ser multidimensional integrado incluye las dimensiones biológica, psicológica, social y espiritual, todas las cuales experimentan procesos de desarrollo, y se influencian mutuamente. Cada una de las dimensiones en que se describe a la persona se encuentra en relación permanente y simultánea con las otras, formando un todo en el cual ninguna de las cuatro se puede reducir o subordinar a otra, ni puede ser contemplada de forma aislada. Por consiguiente, ante cualquier situación, la persona responde como un todo con una afectación variable de sus cuatro dimensiones. Cada dimensión comporta una serie de procesos, algunos de los cuales son automáticos o inconscientes y otros, por el contrario, son controlados o intencionados.
Teniendo en mente este concepto de persona, y sólo con fines didácticos, pueden estudiarse aisladamente las modificaciones o alteraciones de algunos de los procesos de la dimensión biofisiológica (estructura y función del cuerpo humano) en diversas situaciones.
Cómo se manifiestapP@)
El diagnóstico de los trastornos afectivos se basa en la presencia de algunos síntomas y en la duración y la intensidad; puede establecerse una clasificación según la combinación de estas características. La depresión es un hundimiento que afecta a todas las manifestaciones del psiquismo de las personas y la repercusión y evolución puede ser evidente en: 1. Signos y síntomas y 2. En el curso de la enfermedad.
1. Signos y síntomas
1.1 Síntomas afectivos o emocionales, 1.2 Síntomas cognitivos o del pensamiento, 1.3 Síntomas conductuales y 1.4 Síntomas somáticos.
1.1 Síntomas afectivos o emocionales
- Tristeza patológica, frecuentemente sin justificación o de una intensidad y duración desproporcionada. Es el síntoma por excelencia de la depresión.
- Abatimiento, desconsuelo, sufrimiento, dolor moral.
- Anhedonía o pérdida de la capacidad para disfrutar.
- Ansiedad, inquietud, intranquilidad, sensación de falta de aire y de nudo en la garganta o en el estómago.
- Disforia o irritabilidad, con reacciones desproporcionadas que repercuten en la relación con el resto de las personas.
1.2. Síntomas cognitivos o del pensamiento
- Pensamiento inhibido o retardado.
- Efectos en la memoria, en la atención y en la concentración.
- Ideas de culpabilidad, delirio de ruina o hipocondría.
- Baja autoestima o infravaloración personal.
- Ideas de suicidio. Cuanto más grave es la depresión más intensas y frecuentes pueden ser estas ideas.
- Las personas mayores pueden tener como síntoma depresivo un deterioro cognitivo, muy similar al producido por la demencia, con la diferencia que en este caso, con el tratamiento adecuado, se recupera el nivel cognitivo anterior a la enfermedad.
1.3. Síntomas conductuales
- Clinofilia o tendencia a pasar la mayor parte del día en la cama.
- Inhibición psicomotriz. Suele observarse un retraso en los movimientos y en el lenguaje, e inexpresión facial. No obstante, a veces, puede suceder lo contrario y la persona puede mostrarse inquieta e, incluso, agitada, estados relacionados con la ansiedad y la angustia.
- Labilidad emocional o imposibilidad para llorar.
- Aislamiento social. Se evita el contacto interpersonal, las conversaciones o salir del domicilio.
1.4. Síntomas somáticos
- Agotamiento generalizado.
- Alteración del hambre con repercusión en el peso.
- Taquicardia, palpitaciones, sudoración y vértigo.
- Alteraciones digestivas, estreñimiento, sequedad de boca, etc.
- Dolor en varias localizaciones; el más frecuente es el dolor de cabeza.
- Alteraciones sexuales: disminución de la libido, disfunción eréctil, ausencia de menstruación, etc.
- Alteración del ritmo vigilia-sueño: desvelo precoz con disminución de las horas de sueño; incremento de las horas de sueño (hipersomnia) o inversión del ritmo (dormir durante el día y estar despierto por la noche).
- Empeoramiento matutino de la sintomatología depresiva y mejora de los síntomas depresivos al atardecer, momento en que incluso se puede lograr el estado anímico previo a la enfermedad.
2. Curso de la enfermedad
En la depresión pueden diferenciarse dos fases: 2.1 La fase aguda y 2.2 La fase de recuperación.
2.1 Fase aguda
La fase aguda de la enfermedad es el periodo de tiempo comprendido desde que la persona afectada de depresión tiene síntomas depresivos e inicia el tratamiento farmacológico y/o psicosocial, hasta que comienzan a disminuir de estos síntomas. Esta fase puede durar un mes y medio o dos meses en total: tres semanas aproximadamente desde que se manifiestan los síntomas hasta que la persona empieza a hacer el tratamiento, y tres semanas más aproximadamente hasta que éste empieza a hacer efecto.
2.1 Fase de recuperación
La fase de recuperación de la enfermedad es el periodo de tiempo desde que la persona empieza a sentir que mejoran de los síntomas depresivos (aproximadamente dos meses después del inicio del tratamiento farmacológico) hasta la remisión total de los síntomas. En esta fase los síntomas depresivos pueden disminuir e incluso desaparecer, no obstante la persona afectada no puede dejar el tratamiento, puesto que como mínimo debe alargarse 6 meses desde el inicio de la mejora.
Cómo se diagnosticapP@)
El diagnóstico de depresión se puede plantear a partir de datos observacionales poco específicos, escalas o tests autoadministrados o heteroadministrados por el médico o psicólogo y pruebas analíticas o de imagen. El médico elaborará un historial clínico con información referida por la persona, por su familia (por si hay antecedentes de enfermedades mentales y porque pueden administrar información adicional) y sobre el entorno donde vive.
Siguiendo los criterios del DSM IV TR, durante el episodio depresivo mayor deben observarse cinco o más de los siguientes síntomas durante un período de dos semanas y estos síntomas deben representar un cambio en la actividad previa:
- Sentirse decaído la mayor parte del día, casi cada día, según la persona afectada o según los familiares o personas cercanas.
- Disminución del interés en hacer todas o casi todas las actividades o incapacidad de sentir placer en la realización de estas actividades.
- Pérdida de peso importante, sin hacer régimen, o aumento de peso; pérdida o aumento del apetito casi cada día.
- Insomnio o hipersomnia casi cada día.
- Agitación o enlentecimiento psicomotriz (observable por familiares o personas cercanas).
- Fatiga o pérdida de energía.
- Sentimientos de inutilidad o de culpa excesivos o inapropiados.
- Disminución de la capacidad para pensar o concentrarse o indecisión casi cada día.
- Pensamientos recurrentes de muerte.
Uno de los cinco síntomas presentes necesariamente debe ser el estado de ánimo depresivo, la pérdida de interés o la incapacidad para sentir placer. Asimismo, la observación de este conjunto de cambios puede alertar a la familia o personas cercanas sobre la posible existencia de una depresión.
La forma más importante para diagnosticar la depresión es la observación y la valoración clínica obtenida por los profesionales con entrevistas a la persona y, si es necesario, con la familia. Otro elemento que puede servir de ayuda para evaluar cuantitativamente la gravedad de los síntomas y valorar los cambios en la persona que sufre depresión es el uso de escalas y tests como el test de Hamilton, que es de los más utilizados por los profesionales, tanto en el ámbito de la hospitalización como en el centro de atención primaria o en centros de salud mental de adultos (CSMA). Finalmente, también pueden pedirse análisis de sangre o pruebas de imagen como TC (tomografía computarizada) o RMN (resonancia magnética nuclear), que permitirán al médico descartar procesos orgánicos y facilitarán el diagnóstico de depresión.
TratamientopP@)
El tratamiento de la depresión se puede abordar desde diferentes vías: sólo con tratamiento farmacológico o, en caso necesario, con un tratamiento combinado del 1. Tratamiento farmacológico y del 2. Tratamiento psicosocial. Si estos tratamientos fracasan, existen 3. Otros tratamientos.
Frecuentemente el mejor abordaje es el combinado, ya que no existe un único factor causal de depresión; además, en muchas ocasiones el tratamiento farmacológico es insuficiente. Seguir las recomendaciones para un mejor control de la situación de salud puede ayudar a la salud mental de la persona y de los familiares.
1. El tratamiento farmacológico
La medicación es una de las herramientas más importantes en el tratamiento de las personas que sufren depresión. El tipo de medicación y la dosis varía según la edad, el sexo y los síntomas que se presentan. El tratamiento se inicia en dosis bajas y el médico, según la respuesta de cada persona, las ajustará hasta alcanzar la dosis efectiva. Para que el tratamiento resulte efectivo es importante tomar los fármacos según las indicaciones médicas, sin modificar la dosis ni abandonar la medicación, aunque los síntomas depresivos hayan desaparecido, ya que existe el riesgo de recaída.
Hay cuatro grandes grupos de psicofármacos: los antidepresivos, los eutimizantes o estabilizadores del ánimo, los neurolépticos o antipsicóticos y los ansiolíticos.
1.1 Antidepresivos
Los antidepresivos son los fármacos de elección para tratar la depresión. Los antidepresivos mejoran el estado de ánimo y normalizan los síntomas depresivos. También tienen una acción sedante-ansiolítica (útil en el control de la ansiedad asociada a la depresión o para tratar trastornos de ansiedad) y de desinhibición psicomotriz (ayudan a aumentar la actividad y mejoran la iniciativa). En general no producen ni tolerancia ni dependencia. Su eficacia está por encima del 70 %; para poder valorar si funcionan, deben pasar de dos a ocho semanas. El principal inconveniente de este grupo de fármacos son los efectos secundarios, que dependen del medicamento y de la idiosincrasia individual (por ejemplo, de la sensibilidad de cada persona a cada fármaco). El tratamiento debe continuar por lo menos 6 meses después de la desaparición de los síntomas. Aunque los antidepresivos no son adictivos, se pueden experimentar síntomas cuando dejan de tomarse. Estos síntomas pueden ser mareos, náuseas, ansiedad y dolor de cabeza; normalmente tienen una intensidad leve, pero puede aumentar, sobre todo si el tratamiento se abandona bruscamente.
Los diferentes de antidepresivos pueden clasificarse en familias según los mecanismos de acción (efectos farmacológicos en el organismo):
- Tricíclicos. Amitriptilina (Tryptizol®), clomipramina (Anafranil®), imipramina (Tofranil®). Los efectos secundarios más frecuentes son sequedad de boca, estreñimiento, retención de orina, hipotensión ortostática, sedación y somnolencia.
- Inhibidores de la monoaminaoxidasa (IMAO). Tranilcipromina (Parnate®). Los IMAO pueden producir sequedad de boca, náuseas, cefaleas e incremento de la ansiedad.
- Heterocíclicos. Mianserina (Lantanon®), trazodona (Deprax®). Pueden producir somnolencia y sequedad de boca.
- Inhibidores selectivos de la recaptación de la serotonina (ISRS). Citalopram, escitalopram, fluoxetina, fluvoxamina (Dumirox®), paroxetina y sertralina. Los efectos secundarios adversos a tener en cuenta son las molestias gastrointestinales, la sudoración y la disminución de la libido.
- Inhibidores de la monoaminaoxidasa reversibles (RIMA). Moclobemida (Manerix®). Los efectos secundarios más frecuentes son las náuseas, la cefalea, el insomnio y ansiedad.
- Inhibidores de la recaptación de la serotonina y la noradrenalina (IRSN). Duloxetina (Cymbalta®), venlafaxina (Vandral®). Durante el tratamiento con venlafaxina se controlará de manera especial la tensión arterial, ya que puede haber subidas; otros efectos secundarios son sequedad de boca, estreñimiento y cefalea.
- Noradrenérgicos y serotoninérgicos específicos (NASS). Mirtazapina (Rexer®). Los principales efectos secundarios son la somnolencia y el incremento del apetito.
- Inhibidores selectivos de la recaptación de la noradrenalina (IRNA). Reboxetina (Irenor®). Durante el tratamiento se puede sufrir taquicardia, retención de orina e impotencia sexual.
- Fármacos que actúan sobre la noradrenalina y la dopamina. Bupropión (Elontril®). Es un antidepresivo muy utilizado en la deshabituación del tabaco.
Los efectos secundarios suelen disminuir con el tiempo, aunque el aumento de peso y la disfunción sexual pueden durar más tiempo que el resto efectos o durante todo el tratamiento.
La forma más frecuente de administración de estos fármacos es la oral, aunque algunos pueden administrarse con inyección.
1.2 Eutimizantes o estabilizadores del estado de ánimo
Inicialmente estos fármacos se indicaban para el tratamiento de otras patologías médicas; la utilidad como eutimizantes, es decir, como estabilizadores del estado de ánimo, fue un hallazgo casual.
Se utilizan solos o como potenciadores de otros fármacos, para aumentar su efecto y prevenir episodios depresivos nuevos, en el caso de personas con depresión resistente que no han alcanzado una estabilización o remisión de la sintomatología depresiva con los fármacos antidepresivos.
El eutimitzante más utilizado como potenciador, y de efectos conocidos, es el carbonato de litio (Plenur®); puede conllevar efectos secundarios como ligeros temblores en las extremidades, aumento de peso, problemas tiroideos (hipotiroidismo) y edemas. Durante el tratamiento con carbonato de litio, debe mantenerse un control estricto de los niveles sanguíneos de la persona y una ingesta de agua adecuada; se ha de evitar el suministro conjunto con algunos antiinflamatorios comunes como el ibuprofeno. En caso de diarrea, fiebre alta y riesgo de deshidratación grave, hay que acudir al médico o a la enfermera de referencia.
Otros fármacos empleados como estabilizadores del ánimo son los fármacos antiepilépticos, tales como:
- carbamazepina (Tegretol®)
- lamotrigina (Lamictal®)
- oxcarbazepina (Trileptal®)
- topiramato (Topamax®)
- valproato sódico (Depakine®)
1.3 Neurolépticos o antipsicóticos
Estos fármacos, asociados a los antidepresivos, están indicados para el tratamiento de las personas con depresión con síntomas psicóticos.
Se utilizan con más frecuencia los neurolépticos atípicos y de última generación, tales como:
- olanzapina (Zyprexa®)
- quetiapina (Seroquel®)
- risperidona (Risperdal®)
1.4 Ansiolíticos
La utilización de ansiolíticos está justificada al principio del tratamiento de la depresión, para disminuir la ansiedad, el insomnio y el riesgo de suicidio. Son fármacos depresores del SNC.
Los principales ansiolíticos son las benzodiazepinas:
- alprazolam (Trankimazin®)
- bromazepam (Lexatin®)
- clonazepam (Rivotril®)
- clorazepato dipotásico (Tranxilium®)
- diazepam (Valium®)
- ketazolam (Sedotime®)
- lorazepam (Orfidal®)
2. Tratamiento psicosocial
Las terapias psicológicas que han demostrado su eficacia en personas con depresión son la terapia cognitivoconductual —a partir de ahora TCC— y la terapia interpersonal —a partir de ahora TIP. Según un informe de la OMS, hay estudios que demuestran que los programas en formato grupal, con el objetivo de educar a la persona para una cognición positiva, evitan los estilos de pensamiento negativo, mejoran las habilidades en la solución de problemas, demuestran efectos significativos en la reducción de los síntomas depresivos y previenen nuevos episodios depresivos. Los estudios indican que estas terapias son útiles en personas con un trastorno depresivo leve o moderado, como tratamiento único o conjuntamente con un tratamiento farmacológico pautado por el médico de referencia.
2.1 La terapia cognitivoconductual (TCC)
Desarrollada por A. Beck, profesor de psiquiatría en la Universidad de Pensilvania, se formalizó a finales de los 70 para aplicarla a la depresión.
La intervención se centra en modificar:
- conductas disfuncionales;
- pensamientos negativos distorsionados, asociados a situaciones específicas;
- actitudes desadaptativas relacionadas con la depresión.
El terapeuta adopta un estilo educativo y busca la colaboración de la persona, para que pueda aprender a reconocer los patrones de pensamiento negativo y revalorarlos. Esta terapia requiere que la persona practique habilidades nuevas con tareas en casa y ensaye nuevas conductas. Las intervenciones de terapia cognitiva suelen conllevar técnicas conductuales, por eso se llama terapia cognitivoconductual. La TCC tiene un formato estructurado y limitado en el tiempo. La duración más frecuente oscila entre 15 y 20 sesiones de 50 minutos con una frecuencia semanal, aunque hay formatos más breves para casos menos graves (de 6 a 8 sesiones) que pueden alargarse en caso de gravedad o comorbilidad. Según algunos estudios, añadir la TCC a la medicación antidepresiva es más efectivo que seguir solamente el tratamiento farmacológico antidepresivo. Existen datos que sugieren que la TCC de grupo es más efectiva que otras terapias grupales, aunque hay pocos estudios comparativos.
Bajo la denominación de TCC existe una gama de intervenciones denominadas de tercera generación que comparten la idea de que la mayor parte de la conducta humana es aprendida. La activación conductual es una de estas terapias de tercera generación que se utiliza en el tratamiento de la depresión. Según estas terapias, la depresión se entiende en el contexto de las circunstancias personales, y no desde las concepciones que la consideran una avería interna, psiquiátrica o psicológica. Los síntomas se valoran como intentos o esfuerzos fallidos para resolver un problema de la vida. La perspectiva de estas nuevas terapias hace que la visión de la persona depresiva cambie: tiene un papel más activo en relación con su problema, ya que puede modificar las condiciones reales que lo originan.
La psicoeducación es útil para prevenir y promover la salud en el ámbito de la salud mental y se refiere a la educación que se ofrece a las personas que sufren un trastorno mental con el objetivo de:
- Hacer entender a la persona afectada cuáles son sus dificultades y aprender a convivir con ellas.
- Contribuir a la no estigmatización de los trastornos psiquiátricos.
- Disminuir las barreras para el tratamiento.
Estas terapias refuerzan los puntos fuertes, los recursos y las habilidades de las personas para hacer frente a la situación, para evitar recaídas y para contribuir a su salud y a su bienestar. La intervención educativa se basa en la intervención activa de la persona: en el análisis del problema y en la solución.
En la terapia grupal se informa a la vez a varias personas sobre la enfermedad; también se facilitan los intercambios de experiencias y se crea un espacio de mutuo apoyo.
Siguiendo el modelo utilizado con personas con otras enfermedades como la diabetes, la hipertensión o la esquizofrenia, los objetivos de estas terapias son: ayudar a las personas con depresión para identificar los síntomas precoces de recaídas y, en caso de seguir un tratamiento con medicación, mantener o aumentar si es necesario el cumplimiento terapéutico y buscar alternativas o soluciones a los efectos ya las repercusiones que conlleva la enfermedad en el día a día de la persona y de la familia.
2.2 La terapia interpersonal (TIP)
Fue desarrollada en la década de los 70 por Gerald L. Klerman, psiquiatra e investigador americano, para aplicarla como tratamiento de mantenimiento de la depresión; posteriormente se utilizó como tratamiento independiente y actualmente se aplica para tratar otros trastornos.
La TIP aborda principalmente las relaciones interpersonales contemporáneas y se centra en el contexto social inmediato de la persona. La terapia tiene una duración de 12 a 16 semanas, con sesiones semanales durante la fase aguda. Los síntomas y el malestar se relacionan con la situación personal en una formulación que comprende diferentes áreas de la vida: duelo, disputas interpersonales, transición de rol y déficits interpersonales. Las sesiones de terapia son estructuradas y se centran en facilitar la comprensión de los sucesos más recientes en términos interpersonales y en la exploración de formas alternativas del manejo de estas situaciones. La TIP puede ser más efectiva cuando se combina con un tratamiento farmacológico con antidepresivos; también puede ser útil en la fase de mantenimiento para prevenir recaídas.
Estos tratamientos (TCC y TIP) se llevan a cabo en centros de salud mental o en centros específicos especializados. Los profesionales que dirigen estas terapias son los psicólogos, que ofrecerán la terapia más adecuada a la persona afectada.
3. Otros tratamientos
3.1 Terapia electroconvulsiva (TEC)
Está especialmente indicada para personas que no han tolerado otros tratamientos o que estos no han resultado eficaces. Se utiliza cuando la persona tiene antecedentes de buena respuesta a la TEC o cuando las condiciones físicas o psíquicas de la persona hacen que sea especialmente necesaria una recuperación rápida, como en personas con tendencias suicidas o que se niegan a comer y a beber. La técnica consiste en una descarga eléctrica breve que estimula el cerebro y provoca una crisis convulsiva. Todo esto se hace bajo sedación, y con el control de un médico y de una enfermera. El médico psiquiatra establecerá la cantidad de sesiones, la frecuencia del tratamiento y el voltaje de las descargas dependiendo de la evolución.
3.2 Fototerapia
Consiste en estimular la persona con depresión con una luz fluorescente blanca brillante artificial, con una intensidad de 2.500 o 3.000 lux, que es el equivalente a la cantidad de luz que entra a través de una ventana un día de primavera. La aplicación de esta luz se efectúa en sesiones de dos a cuatro horas en períodos de dos a cuatro semanas con el objetivo de bloquear la secreción de melatonina (una neurohormona que responde a los cambios de iluminación y que induce el sueño).
El tratamiento pretende modificar el reloj interno del cerebro, que se activa con estimulación lumínica, la cual, captada por la retina, se transforma en impulsos nerviosos que modulan la secreción de la hormona melatonina.
La melatonina regula el sueño y se libera por la noche, en la oscuridad. Se produce a partir de la serotonina, un neurotransmisor, una sustancia encargada de transmitir las señales nerviosas a través de las neuronas. Además de intervenir en la producción de melatonina, la serotonina se regula el estado de ánimo, por lo que un nivel bajo de esta sustancia puede provocar, entre otros síntomas, tristeza, fatiga, ira, negatividad, mal de cabeza, insomnio o ansiedad.
Así, pues, la serotonina y la melatonina tienen una relación muy estrecha e inversa: cuando aumenta el nivel de una, disminuye el de la otra. En invierno, debido a la reducción de horas de luz, aumenta la producción de melatonina, se reduce el nivel de serotonina, y se establecen las bases para la aparición de una depresión estacional, que se inicia en otoño, cuando la cantidad de luz es menor.
Control de la situación de saludpP@)
Las personas afectadas por depresión deben intentar llevar un estilo de vida tan normal como sea posible para recuperar el grado de autonomía previo. Para lograrlo es recomendable:
1. Disponer de información, 2. Construir una relación de confianza con el terapeuta, 3. Ser un elemento activo del tratamiento, 4. Cumplir el tratamiento durante el tiempo necesario, 5. Mantener un buen estado de salud física, 6. Considerar los beneficios de las terapias complementarias, 7. Continuar con la vida activa de antes de la enfermedad en la medida de lo posible, 8. Gestionar los certificados de disminución y minusvalía, 9. Vinculación a grupos de ayuda mutua.
1. Disponer de información sobre la depresión es importante tanto para la persona afectada como para la familia, ya que tener conocimientos de la enfermedad y del tratamiento facilitará la detección precoz de una nueva recaída y la comprensión del proceso de la persona afectada y los familiares. Actualmente, hay mucha información, sobre todo a través de Internet, aunque puede ser compleja y confusa o errónea. Por eso es importante que las fuentes que se consulten sean seguras y de calidad. Hay instrumentos de apoyo fáciles de utilizar, como el cuestionario para evaluar sitios web de salud según criterios europeos, que ayuda a discriminar si una fuente es fiable o no lo es.
2. Construir una relación de confianza, tanto con el equipo de profesionales como con la familia.
2.1 El equipo de profesionales. Los profesionales deben sentar las bases para que la interrelación con el enfermo y la familia sea terapéutica. Es imprescindible que la persona afectada y la familia confíen en el equipo de profesionales ya que realizará el control de los signos y síntomas de la enfermedad y prescribirá el tratamiento más adecuado según lo manifieste la persona afectada.
Recomendaciones:
- Confiar en las indicaciones del equipo de profesionales.
- Exponer las inquietudes, los miedos, las sensaciones y las emociones que provoca el trastorno.
- Decir siempre la verdad ante las preguntas o comentarios de los miembros del equipo de salud.
2.2 Con la familia y el entorno. La familia y los amigos deben procurar establecer esta relación de confianza con la persona afectada, ya que la enfermedad evoluciona positivamente si la persona dispone de apoyo social y de un clima familiar favorable.
3. Ser un elemento activo del tratamiento. Es importante participar en la toma de decisiones con el equipo de profesionales, para encontrar la mejor opción terapéutica en cada momento.
4. Cumplir el tratamiento durante el tiempo necesario, tanto en cuanto a los fármacos pautados como en las terapias psicosociales acordadas con el equipo de profesionales, independientemente del momento evolutivo de la enfermedad.
Para evitar olvidos en el tratamiento farmacológico se recomienda:
- Organizar la medicación de forma que pueda tomarse fácilmente y en el momento adecuado. Tenerla en un lugar accesible y usar estrategias para evitar olvidos, como poner una alarma en el móvil o usar un pastillero diario o semanal.
- Incorporar la toma de medicación en las actividades diarias; por ejemplo, hacer coincidir la toma de la mañana con el desayuno.
- Saber hasta qué día se dispone de medicación y pedir cita con antelación para recoger recetas, y evitar quedarse sin medicación.
- Considerando el riesgo autolítico que pueden presentar este tipo de enfermos, se recomienda que la familia controle la medicación, para evitar tener más recetas de las necesarias y no acumular medicamentos, prescritos o de venta libre.
5. Mantener un buen estado de salud física evitará o puede resolver los problemas de salud derivados tanto de la enfermedad como de la apatía, de la inactividad psicomotriz y del aislamiento social que la acompañan.
Recomendaciones:
- Tener hábitos alimentarios saludables. Una buena alimentación es la base para una buena salud. A partir de los nutrientes ingeridos con los alimentos, el cuerpo puede funcionar con normalidad. En la mayoría de las personas con depresión el apetito disminuye, y los hábitos alimenticios, los horarios y la variedad en la alimentación se ven alterados.
Consejos de comer y beber - Realizar actividad física y ejercicio físico y evitar el sedentarismo contribuirá a controlar el peso y a tener bienestar físico y psicológico. La actividad física ayuda a sentirse mejor con uno mismo y repercute positivamente en la autoestima.
Consejos de moverse - Hay que descansar y dormir correctamente.
Consejos para dormir y descansar - Reducir el estrés y realizar actividades de ocio.
Consejos para trabajar y divertirse - Evitar el consumo de tóxicos, ya que pueden interferir en la medicación o pueden agravar los síntomas de la enfermedad.
- Dejar de fumar, ya que mejora la capacidad respiratoria y el estado de salud en general. Se puede pedir asesoramiento a la enfermera, ya que puede ayudar a reducir el consumo del tabaco. Dejar de fumar completamente no siempre es posible, pero es positivo poder reducir el número de cigarrillos diarios.
6. Considerar los beneficios de las terapias complementarias. Pueden ayudar a mejorar la salud y a controlarla. Las terapias complementarias no curan la depresión, pero pueden ayudar a aliviar síntomas como la angustia y los efectos secundarios del tratamiento. Es importante consultar al equipo de salud y resolver las dudas sobre el uso de estas terapias con los tratamientos farmacológicos.
7. Continuar con la vida activa de antes de la enfermedad en la medida de lo posible. La depresión hace que las personas no tengan la energía necesaria para continuar trabajando o para disfrutar de las cosas que antes les producían placer. Es necesario que el círculo social o familiar impulse la persona afectada a continuar con las actividades previas, pero sin forzarla.
8. Gestionar los certificados de disminución y minusvalía. Las personas diagnosticadas de depresión mayor crónica (cuando tiene una duración de más de dos años) pueden aducir una disminución de la capacidad para realizar las actividades de la vida diaria. El certificado de disminución, que en España concede el departamento de servicios sociales de cada comunidad autónoma, es un documento que expresa, en un porcentaje, el grado de limitación o disminución que tiene una persona para desarrollar las actividades de la vida diaria. Se valora la discapacidad que tiene la persona y también factores sociales complementarios, como el entorno familiar o la situación laboral, educativa y cultural, ya que si no son adecuados pueden dificultar la integración de la persona. A partir de un grado de disminución igual o superior a un 33 %, la Administración pone a disposición de la persona recursos para mejorar su calidad de vida. Por ejemplo, deducciones en la declaración de renta, beneficios para las empresas que contraten personas con un certificado de disminución o ayudas para la adquisición de viviendas de protección oficial. Para más información o para la gestión del certificado de disminución, hay que dirigirse al profesional de trabajo social del centro sanitario, que es quien puede ayudar a hacer la gestión, o en los servicios sociales del ayuntamiento del lugar de residencia.
9. Vinculación a grupos de ayuda mutua. Las personas afectadas por depresión crónica pueden beneficiarse de los grupos de ayuda mutua ofrecidos generalmente por asociaciones de personas con problemas de salud mental o con depresión. Son grupos formados por un número reducido de personas que tienen una problemática común, en este caso la depresión crónica, y que voluntariamente deciden reunirse con periodicidad para tratar de mejorar la vivencia de la situación. La asistencia a estos grupos puede mejorar la calidad de vida de los participantes, el bienestar y la aceptación de las diferentes situaciones personales, ya que los participantes del grupo pueden ayudarse mutuamente en aspectos emocionales, e intercambiar información y vivencias personales.
Etapas del ciclo vitalpP@)
Los trastornos depresivos afectan a personas de cualquier edad, condición económica, nivel educativo o cultura.
1. La infancia y la adolescencia, 2. La adultez, 3. La vejez. En todos los casos se recomienda seguir unos consejos que ayudarán a afrontar esta situación de salud de forma más autónoma y positiva tanto a la persona afectada como al entorno.
1. La infancia y la adolescencia
Durante mucho tiempo se consideraba que la depresión en niños no existía y que era un trastorno propio de la edad adulta. Los últimos 30 años se ha empezado a reconocer la depresión como un trastorno que también afecta a niños y adolescentes.
Se han hecho pocos estudios entre la población infantil y adolescente ya que las manifestaciones clínicas son menos específicas y más difíciles de detectar que en la depresión del adulto.
En los niños y los adolescentes, la depresión tiene un gran impacto en el crecimiento y desarrollo personal, en el rendimiento escolar y en las relaciones familiares y sociales. El trastorno depresivo puede tener continuidad durante toda la etapa de la adolescencia y se puede alargar hasta la edad adulta, ya que entre los adolescentes este trastorno tiende a ser crónico, con altibajos, y con un riesgo de entre dos y cuatro veces superior que en el resto de grupos de edad que la sintomatología depresiva persista.
En general, la depresión en el niño y el adolescente se puede presentar de manera diversa, por lo que se puede confundir con otros trastornos. Los síntomas fundamentales de depresión en niños y adolescentes son ánimo bajo, sentimiento de tristeza la mayor parte del tiempo (aunque muchos niños pueden negar que se sientan tristes) y la pérdida de interés en las actividades con las que antes se disfrutaba, como ahora jugar con amigos.
La edad marca el tipo de manifestaciones, las cuales se pueden agrupar según el desarrollo evolutivo del niño y el adolescente:
- Menores de 7 años.
Los niños de menos de 7 años pueden tener dificultades para reconocer algunos síntomas o para comunicar las ideas y pensamientos, y eso dificulta el diagnóstico. El síntoma más frecuente es la ansiedad. Los niños afectados manifiestan irritabilidad, rabietas frecuentes, llanto sin motivo, quejas somáticas (cefaleas y dolores abdominales), pérdida de interés por los juegos habituales, cansancio excesivo o aumento de la actividad motora, abulia, fobia escolar o trastornos de eliminación como encopresis y enuresis. En esta etapa es muy importante la información que aportan los padres y el centro escolar.
- Entre los 7 años y la edad prepuberal. En las etapas prepuberales, la prevalencia del trastorno depresivo es similar que en los niños.
Los síntomas se presentan principalmente en tres ámbitos: - Esfera afectiva y conductual: irritabilidad, agresividad, agitación o inhibición psicomotriz, astenia, apatía, tristeza y sensación de aburrimiento, culpa y, en ocasiones, ideas de muerte.
- Esfera cognitiva y actividad escolar: autoestima baja, falta de concentración, disminución del rendimiento escolar, fobia escolar, trastornos de la conducta en la escuela y mala relación con los compañeros y amigos.
- Esfera somática: cefaleas, dolor abdominal, trastornos del control de esfínteres, trastornos del sueño y disminución o aumento del apetito.
Hay algunos aspectos que dificultan el diagnóstico: - Las manifestaciones clínicas de la depresión son diferentes en niños y en adultos.
- Los niños tienen dificultades para identificar como depresión lo que les pasa.
- La ignorancia de padres o familiares sobre la existencia de depresión en estas edades; el estigma hace que no se quiera reconocer la enfermedad.
- Adolescentes.
Entre los adolescentes, la prevalencia es mayor en las chicas, posiblemente por la manera de afrontar el estrés o los cambios hormonales que hay en la pubertad. Los síntomas son similares a los de la edad prepuberal, aunque aparecen más conductas negativistas y disociales (conductas en contra de los derechos de las personas e infracción de normas sociales que ya se deberían cumplir teniendo en cuenta la edad), abuso de alcohol y otras sustancias, irritabilidad, inquietud, agresividad, deseo o intentos de fuga, sensación de no ser aceptado, no colaboración con la familia, aislamiento, falta de higiene personal, etc.
En ocasiones pueden aparecer pensamientos relativos al suicidio. Es frecuente que el trastorno depresivo se presente asociado a trastornos disociales, TDAH (trastorno por déficit de atención con hiperactividad), trastorno de ansiedad, trastorno por abuso de sustancias y trastornos de la conducta alimentaria.
Se recomienda potenciar los factores y conductas de protección ante la depresión, tanto en la infancia como en la adolescencia.
La comunicación con el entorno más cercano del niño (la familia, los amigos y la escuela) ante cualquier cambio de comportamiento o de estado de ánimo del niño es muy importante para detectar precozmente cualquier problema y una posible depresión.
2. Adultez
Desde el punto de vista de los cambios personales, económicos y sociales, hay dos etapas: la primera, desde que termina la adolescencia hasta los 35-40 años, y la segunda, desde los 40 años hasta los 65.
En la primera etapa, un aspecto clave es la separación de la familia de origen, la independencia económica y los nuevos roles de mayor responsabilidad. Surgen presiones y más responsabilidades y es frecuente que se manifiesten síntomas depresivos. Los 40 años son un momento de transición. Se empieza a desarrollar el sentido de la urgencia ya pensar que el tiempo se acaba. En la mujer, este factor con los cambios fisiológicos y psíquicos de la menopausia, puede comportar efectos traumáticos y manifestarse en síntomas depresivos.
Se recomienda potenciar los factores y conductas de protección ante la depresión en la adultez.
3. Vejez
La vejez es quizás la época de mayor fragilidad afectiva del ser humano. Se acumulan muchos eventos, pérdidas numerosas e importantes, que pueden afectar a la persona mayor, no únicamente a las emociones, sino que también la condición física y a la situación social. La persona mayor debe adaptarse progresivamente a los cambios de rol: la desaparición del rol laboral; la jubilación, muchas veces acompañada de menos estatus económico, y los roles familiares, que conllevan pasar de ser padres a ser abuelos, generalmente con menor participación autónoma en la dinámica familiar.
Las pérdidas comportan duelos frecuentes por amigos y seres queridos, viudedad y, posiblemente, sensación de soledad. Todo ello conlleva una reestructuración que, según la personalidad de cada persona, puede hacer aparecer la depresión.
Los síntomas se caracterizan por quejas somáticas e incluso hipocondríacas, es decir la interpretación persistente y no realista de sensaciones físicas anormales, situación que conlleva la sospecha de padecer una enfermedad grave. La depresión también puede afectar al funcionamiento cognitivo, sobre todo a la capacidad de concentración y a la memoria. La depresión en personas mayores aparece con frecuencia en el contexto de diversas enfermedades somáticas, tales como Parkinson, accidente cerebrovascular, cáncer, etc.
Se recomienda potenciar los factores y conductas de protección ante la depresión en la vejez.
Situaciones de vida relacionadaspP@)
1. Viajar, 2. Embarazo, 3. Trabajar
1. Viajar
Las personas afectadas por una depresión pueden viajar siempre que estén en fase de recuperación; en el proceso más agudo de la enfermedad, la apatía y la anhedonía se reduce la probabilidad de realizar viajes. Cuando la persona con depresión viaja, es aconsejable que siga las siguientes recomendaciones relacionadas con la medicación:
En primer lugar, hay que asegurarse de que se dispone de la medicación necesaria. Si el viaje es de corta duración, hay que preparar el tratamiento farmacológico indicado para los días de viaje, para garantizar que habrá la medicación suficiente.
Es aconsejable llevar siempre medicación para algunos días más de los previstos, en previsión de retrasos en la vuelta. Si se viaja a otro país, para evitar problemas, se debe llevar la medicación suficiente para la estancia además de las recetas correspondientes. Según un acuerdo vigente en los países europeos, una persona está autorizada a llevar medicamentos para tres meses.
Los medicamentos se deben llevar siempre en el equipaje de mano, nunca en las maletas que se facturarán. Deben estar en los envases originales, para protegerlos de la humedad y de la luz. Se deben evitar los pastilleros, ya que no llevan el nombre ni el prospecto de los medicamentos y no son idóneos para conservarlos en buen estado.
Si el viaje es superior a los tres meses, no se ha de llevar un exceso de medicación: hay que preparar un botiquín como si fuera para un viaje corto y conseguir la medicación necesaria en el lugar de destino. Serán necesarios una receta reglada del centro de salud donde conste toda la medicación prescrita, los datos de identificación de la persona que la toma, las del centro especializado y las del facultativo que las prescribe, para aclarar cualquier duda en los centros de salud o en las farmacias expedidoras del lugar de destino.
2. Embarazo
Para cualquier mujer, es importante quedarse embarazada en el momento más idóneo. Por ello, es muy importante que las mujeres que sufren depresión y que quieren quedarse embarazadas valoren con el equipo de salud las ventajas y los inconvenientes de un embarazo.
Consejos antes de la gestación
Es imprescindible que el equipo terapéutico y los profesionales, junto con la mujer, diseñen las estrategias más adecuadas para ella y para el futuro bebé, y aseguren un seguimiento personalizado.
En el caso de un embarazo, es muy importante para la madre y para el feto llevar un buen control terapéutico antes y durante el embarazo y después del parto. Esto quiere decir que el equipo terapéutico deberá valorar la necesidad o no de hacer cambios en la medicación antidepresiva. Durante el embarazo y el postparto, a causa de los cambios hormonales, es más probable sufrir un episodio depresivo.
El periodo de riesgo máximo para la mujer es el puerperio, momento en que aumenta el riesgo de sufrir una depresión post-parto. El control y el seguimiento de la gestante, y una comunicación constante y fluida entre el equipo obstétrico y el equipo de salud mental, contribuirán a reducir las probabilidades de empeoramiento de la enfermedad.
3. Trabajar
Es importante, en la medida de lo posible, que las personas con depresión, una vez superada la fase aguda, continúen con su vida habitual tan pronto como sea posible. En la mayoría de casos, las personas con depresión pueden continuar haciendo su trabajo habitual. En casos de mucha exigencia laboral, se deberá informar al equipo terapéutico y pedir, si es posible, un cambio temporal de puesto de trabajo.
Problemas de salud relacionadospP@)
Las personas afectadas por depresión tienen más predisposición a sufrir problemas de salud, ya sea por estilos de vida poco saludables, por hábitos alimentarios poco adecuados o por la inactividad. Y a la inversa, también hay enfermedades y tratamientos que pueden causar a las personas una depresión o predisponer-las a sufrir-la. Son 1. Problemas de salud relacionados con la aparición de la enfermedad y 2. Problemas de salud relacionados con el curso de la enfermedad.
1. Problemas de salud relacionados con la aparición de la enfermedad
- Depresión y cáncer
Los síntomas depresivos se encuentran frecuentemente en personas que padecen cáncer, como reacción al diagnóstico o por los efectos secundarios de tratamientos antitumorales como la vincristina o vinblastina. - Depresión y enfermedades neurológicas
- Accidente cerebrovascular (ACV). Un tercio de las personas de edad avanzada que han sufrido un ACV están afectadas de depresión durante el primer año después del accidente. Las causas son inciertas, ya que pueden ser como consecuencia emocional del ACV o por la afectación de la noradrenalina.
- Parkinson. La depresión es el trastorno psiquiátrico más frecuentemente asociado al Parkinson. Se puede presentar antes de los síntomas motores típicos de la enfermedad y tener un impacto más negativo sobre la calidad de vida de la persona que los propios síntomas motores. La levodopa, medicación para tratar el Parkinson, puede predisponer a sufrir depresión o empeorarla.
- Esclerosis múltiple (EM). La esclerosis múltiple es el trastorno neurológico más frecuente entre los adultos jóvenes, sobre todo en mujeres. Es una enfermedad crónica e incapacitante. En el 20% de los casos, la enfermedad debuta con una depresión, causada por el aumento de discapacidad, por el aislamiento y por la reducción de la vida social; sin embargo algunos estudios explican que puede estar causada por una desregulación inmune (ataque del sistema inmunológico al tejido nervioso) asociada EM o por el tratamiento con esteroides e interferón. Por lo tanto, puede ser una complicación asociada a la EM, puede ser sintomatología de la enfermedad o un efecto secundario del tratamiento farmacológico.
- Enfermedad de Huntington. La enfermedad de Huntington es una enfermedad neurológica, degenerativa y hereditaria, que afecta normalmente a la edad adulta, que conlleva la muerte de neuronas en determinadas zonas del cerebro y que provoca alteraciones motoras, psiquiátricas y cognitivas. Un 35% de las personas afectadas por esta enfermedad sufren depresión, la mayoría de veces acompañada por sintomatología psicótica e ideas suicidas.
- Epilepsia. La depresión es el trastorno psiquiátrico más común en personas con epilepsia. Las personas que sufren epilepsia tienen un riesgo de suicidio cinco veces superior a la población en general. La prevalencia de depresión varía según el tipo de epilepsia. Sufren depresión el 20 % de personas con epilepsia del lóbulo frontal, y el 62 % con crisis parciales complejas.
- Demencia. La prevalencia de la depresión en personas con demencia oscila entre el 13 % y el 21 %. Algunos autores dicen que una de las causas de riesgo de sufrir depresión es la incapacidad que provoca la demencia, además de factores vasculares en las demencias vasculares. No sólo afecta a la persona, sino que también aumenta la incidencia de cuadros depresivos en la persona cuidadora y en la familia.
- Depresión y enfermedades cardiovasculares
- Hipertensión arterial (HTA). Las personas con HTA pueden sufrir depresión a consecuencia de la enfermedad crónica o debido a algunos tratamientos farmacológicos.
- Infarto agudo de miocardio (IAM). La depresión es frecuente entre las personas después de haber sufrido un IAM: entre el 15 % y el 20 % sufre depresión mayor y el doble tienen síntomas significativos de depresión poco después del IAM.
La depresión tiene un impacto negativo importante en las personas afectadas por un IAM: - Disminuye la calidad de vida y provoca una discapacidad prolongada.
- Reduce la adherencia al tratamiento farmacológico y higienicodietético.
- Empeora el pronóstico de las enfermedades cardíacas (arritmias, repetición de infartos, etc.).
- Aumenta la mortalidad.
- Depresión y enfermedades endocrinas
- Hipotiroidismo. Los estudios han demostrado una asociación entre el hipotiroidismo y los síntomas depresivos, por eso se recomienda el estudio de la función tiroidea ante un diagnóstico de depresión. Los mecanismos por los que el hipotiroidismo puede suponer el riesgo de desarrollar depresión aún no se han establecido.
- Síndrome de Cushing. Es una enfermedad provocada por un exceso de la hormona cortisona, producida por la glándula suprarrenal. Se libera como respuesta al estrés, pero el exceso puede ser causado por un adenoma en la hipófisis, por tumores en las glándulas suprarrenales o por el uso crónico de corticoides. Esta enfermedad puede debutar como una depresión grave con sintomatología psicótica. Si la depresión está causada por el síndrome de Cushing, una vez realizado el tratamiento adecuado, en la mayoría de los casos el trastorno desaparece.
- Diabetes. La prevalencia de depresión en la diabetes es dos o tres veces mayor que en la población en general. La asociación de síntomas depresivos con la incidencia de diabetes se puede explicar por los hábitos de vida poco saludables (sedentarismo, dietas hipercalóricas, tabaco, obesidad, etc.).
- Depresión y enfermedades del colágeno
- Lupus eritematoso sistémico (LES). El 11 % de personas afectadas por LAS tienen síntomas de depresión mayor. Las secuelas del LES, como los cambios físicos o limitaciones debido al dolor, pueden provocar una reacción depresiva. La persona con LES, durante la evolución de enfermedad, puede desarrollar depresión a través de mecanismos neuroinmunológicos.
- Artritis reumatoide (AR). Una de las hipótesis que explican la depresión en la AR es la incapacidad funcional, el dolor crónico y la disminución de la calidad de vida que provoca a la persona afectada. Hay estudios que relacionan las enfermedades inmunitarias con la depresión.
2. Problemas de salud relacionados con el curso de la enfermedad
- Sobrepeso u obesidad
El sobrepeso y la obesidad en las personas afectadas por depresión pueden presentarse por la inactividad y por la ansiedad.
Uno de los síntomas que puede tener una persona con depresión es la ansiedad. Comer, para algunas personas con ansiedad y depresión, es un recurso para combatir esta ansiedad; si el hambre se une a la apetencia por los hidratos de carbono y los azúcares refinados y a la inactividad, la persona puede acabar sufriendo obesidad. Además, como muchas personas obesas no suelen estar satisfechas con su imagen corporal, es frecuente que se aíslen y eviten el contacto social, y se instauren así en un círculo vicioso.
Factores y conductas de protecciónpP@)
Conocer y potenciar factores y conductas de protección puede ayudar a evitar la aparición de la depresión. En caso de diagnóstico, estos factores y conductas ayudan tanto a controlar la enfermedad, como a mejorar la salud y la calidad de vida de la persona afectada y de las personas del entorno.
1. Factores y conductas de protección relacionados con la aparición de la enfermedad, 2. Relacionados con el control de las complicaciones o de problemas de salud y 3. Relacionados con la evolución y el tratamiento de la enfermedad.
1. Factores y conductas de protección relacionados con la aparición de la enfermedad
Los antecedentes psicopatológicos familiares ligados a la aparición de la enfermedad son factores inmodificables, pero hay conductas protectoras para trabajar aspectos que predisponen a sufrir depresión con el objetivo de evitar o aliviar su intensidad. Estas conductas están relacionadas con favorecer la resiliencia, la autoestima y la asertividad con los siguientes objetivos:
- Gestionar de manera saludable las situaciones de estrés.
- Tener una visión positiva de uno mismo.
- No tener miedo de lo desconocido ni de los acontecimientos nuevos.
- No sentirse culpable y adoptar una actitud positiva para resolver situaciones del entorno.
- Expresar socialmente de una forma adecuada.

Puedes descargarte la infografía aquí
Es muy importante y recomendable fomentar los factores y conductas de protección desde las primeras etapas del ciclo vital:
2. Factores y conductas de protección relacionados con el control de las complicaciones o de problemas de salud
- Tener unos hábitos de alimentación saludables y asegurar un buen aporte de nutrientes favorables al buen funcionamiento del sistema nervioso.
- Disponer de un equipo de salud estable y de confianza para poder consultarle dudas o problemas que pueden surgir en el día a día, con el objetivo de aumentar la confianza de la persona con depresión y de fomentar su capacidad para gestionar los cuidados.
- Tener un entorno familiar, escolar, social y laboral estable, que apoye a la persona y aumente la confianza, la independencia y la responsabilidad en el control de la situación de salud.
- Utilizar fuentes de información y de conocimiento acreditadas y disponibles que permitan tomar decisiones adaptadas a las necesidades de cada persona, controlar la enfermedad y mejorar la calidad de vida.
3. Factores y conductas de protección relacionados con la evolución y el tratamiento de la enfermedad
- Tener un lugar de control interno, es decir que la persona percibe que lo que le sucede está en sí mismo y no tiene una causa externa.
- Disponer del apoyo de la familia y de los amigos. Los conocimientos que puedan tener tanto de la enfermedad como de la situación de salud condicionarán el apoyo y el acompañamiento. Por ello se recomienda la participación activa de la familia en el tratamiento y en todo el proceso terapéutico.
- Seguir el plan terapéutico y participar de forma activa en él, para reducir considerablemente la posibilidad de recaídas y de cronificación de la enfermedad.
Se recomienda tener en cuenta todos los factores y conductas que permitan el control y la mejora de la situación de salud.
Factores y conductas de riesgopP@)
Hay factores y conductas que pueden favorecer la aparición de una depresión. Para evitar y controlar estos factores de riesgo, hay que controlar la situación de salud de la persona y fomentar los factores y las conductas de protección, con la participación activa de la persona y de su familia.
1. Factores y conductas de riesgo relacionados con la aparición de la enfermedad, 2. Relacionados con las complicaciones o los problemas de salud, 3. Relacionados con la evolución de la enfermedad.
1. Factores y conductas de riesgo relacionados con la aparición de la enfermedad
Las causas de la depresión dependen de muchos factores. Algunos factores de riesgo son inmodificables, como tener antecedentes personales o familiares de depresión o haber sufrido algún episodio depresivo en el pasado. Los cambios hormonales importantes, como los que se dan durante la pubertad, el embarazo, el puerperio y la menopausia; las situaciones conflictivas; un alto grado de estrés causado por la muerte de seres queridos, por el paro o la soledad; problemas en las relaciones interpersonales; haber sufrido traumas físicos o psicológicos en algún momento de la vida o sufrir enfermedades graves o crónicas, entre otros, son factores que pueden predisponer a la persona a sufrir depresión.
2. Factores y conductas de riesgo relacionados con las complicaciones o los problemas de salud
Las personas con depresión tienen más riesgo de sufrir otros problemas de salud asociados. Algunos de estos problemas están relacionados con los efectos secundarios de la medicación; otros son consecuencia de estilos de vida poco saludables, como hábitos alimenticios poco adecuados, sedentarismo y abuso del tabaco, alcohol y otras drogas, que, además, pueden perjudicar la salud en general.
3. Factores y conductas de riesgo relacionados con la evolución de la enfermedad
La conducta o el factor de riesgo principal que puede afectar a la buena evolución de la enfermedad es un seguimiento inadecuado del tratamiento. El incumplimiento del tratamiento —por la interrupción precoz de forma unilateral del tratamiento farmacológico o psicosocial o por la irregularidad en las tomas de la medicación— o el mantenimiento de hábitos de vida no saludables, como consumir drogas legales o ilegales, se asocian a recaídas o al empeoramiento del episodio depresivo. Hay que mantener todos los aspectos del tratamiento hasta que el médico lo indique, aunque los síntomas hayan disminuido o hayan desaparecido.
Las situaciones conflictivas frecuentes, la muerte de seres queridos, un apoyo social escaso y una situación de desempleo, entre otros, son factores de riesgo en la evolución de la depresión, los cuales pueden aumentar su intensidad y alargar su duración.
No tener en cuenta los factores y conductas de protección relacionados con la aparición, la evolución y las complicaciones de la enfermedad conlleva un riesgo importante.
Repercusiones personales, familiares y socialespP@)
La depresión puede conllevar repercusiones 1. Personales, 2. Familiares y 3. Sociales importantes. Tener conocimientos suficientes es imprescindible para tomar las medidas adecuadas y poder minimizarlas.
1. Repercusiones personales
Las repercusiones personales dependen de la etapa de la vida —adolescencia, adultez o vejez— en que se encuentra la persona afectada. La forma en que la persona y la familia afrontan el diagnóstico condiciona la aceptación y el seguimiento del plan terapéutico y del tratamiento y, por tanto, la evolución de la enfermedad.
La evolución de la enfermedad depende, entre otros, del seguimiento de las recomendaciones terapéuticas, de la abstinencia de consumo de tóxicos, de unas condiciones familiares favorables, de factores culturales y de la ausencia de situaciones de estrés continuo.
En la fase activa de la enfermedad la persona puede actuar de una manera diferente a la habitual. El funcionamiento de la persona enferma se ve afectado en muchos aspectos cotidianos. Los adolescentes pueden ver reducida la capacidad de estudio, no se sienten aceptados por el grupo y tienden a aislarse del resto de compañeros. En el caso de las personas adultas, las manifestaciones cognitivas, motivacionales y emocionales de la enfermedad reducen la capacidad para trabajar de manera eficaz, lo que puede conllevar una disminución de los ingresos e, incluso, la pérdida del puesto de trabajo.
La depresión mayor es el trastorno mental más asociado a la conducta suicida, con un riesgo veinte veces mayor en las personas con depresión.
2. Repercusiones familiares
Las personas que rodean a la persona afectada de depresión también sufren. La actitud de los familiares o amigos puede pasar por diferentes etapas: en la primera parte de la enfermedad, es decir, al inicio de los síntomas depresivos, la familia suele ofrecer apoyo y afecto a la persona con depresión y suele ayudarla en las tareas que ha dejado de hacer. Al cabo de unos meses, si la depresión no ha mejorado o ha empeorado, las cosas pueden empezar a cambiar: la familia puede estar cansada y el afecto puede convertirse en indiferencia. La familia no entiende porque no se mejora y puede llegar a pensar que la persona con depresión no se esfuerza lo suficiente y no pone voluntad para curarse. En otra fase, si la enfermedad continúa y no se observan mejoras, se alternan episodios de afectividad con trato distante. Los sentimientos de la familia y de las personas cercanas cambian, ya que se pueden sentir utilizados y pensar que la persona con depresión es egoísta; a veces, sin embargo, se sienten culpables porque no tienen paciencia ni se muestran afectivos con la persona, y tienen miedo de que no mejore nunca.
La manera de actuar con una persona con depresión es importante, pero no es el elemento terapéutico único ni el más importante.
Las siguientes recomendaciones pueden ayudar a la familia y a los amigos a gestionar la situación: 1. Entender el problema, 2. Eliminar enfados, 3. Premiar las pequeñas mejoras, 4. Retirar la atención de comportamientos depresivos y 5. Proponer actividades.
- Entender el problema. Es fundamental entender qué pasa. La apatía, el pesimismo y el mal humor que muestra la persona deprimida no son actitudes voluntarias.
- Eliminar enfados. A menudo los familiares y los amigos de personas con depresión tienen ideas erróneas sobre la enfermedad y esto provoca enfados. Por ejemplo, que la persona afectada no se esfuerza lo suficiente, aunque esto se iba a la propia enfermedad. Por eso, cuanto más datos se tengan sobre lo que pasa, más fácilmente se podrán controlar estos enfados.
- Premiar las pequeñas mejoras. Cada vez que la persona deprimida sonría, que tome la iniciativa para hacer algo o que colabore en alguna tarea del hogar se le debe reconocer el esfuerzo y decírselo directamente.
- Retirar la atención en comportamientos depresivos. Durante los comportamientos depresivos —quejas o llantos—, se debe evitar prestar excesiva atención a la persona, es mejor no hacer caso de las conductas depresivas ni intentar que la persona cambie de actitud ni que razone a través de grandes conversaciones, ya que puede provocarse un sentimiento de culpabilidad. En el momento que cesen estas conductas hay que premiar el esfuerzo.
- Proponer actividades. Deben proponerse actividades cotidianas o actividades que antes producían satisfacción, que sean fáciles de llevar a cabo y para las que no sean necesarias muchas personas, como ir a pasear. Es mejor no proponer actividades complejas, por si la persona con depresión no está preparada, ya que pueden provocar frustración e impotencia. Un buen momento para invitar a hacer una actividad es cuando el estado de ánimo comienza a bajar, para cortar la secuencia de pensamientos negativos que llevan a la persona a la desesperación. Pero no debe interrumpirse una actividad que para ella sea placentera. Las actividades se propondrán de manera tranquila y empática, es decir, teniendo en cuenta la situación en que se encuentra la persona; si de entrada no se acepta la propuesta, se puede insistir un par de veces de forma distendida pero sin forzar. Cuando se haga la actividad, se debe evitar la sobreprotección y cuestionar sobre el hecho de no haber realizado la actividad con anterioridad.
3. Repercusiones sociales
La depresión tiene consecuencias sociales amplias.
- La necesidad de servicios sociales y de subsidios en caso de incapacidad laboral, con un impacto inevitable en la confianza en uno mismo y en una posible disminución en la autoestima.
- Alteraciones en las relaciones personales durante y después de un episodio depresivo.
- A largo plazo, cambios en el funcionamiento social, especialmente en las personas con depresión crónica o recurrente.
El impacto de la situación actual de crisis sobre la depresión y la salud mental en general es actualmente objeto de debate y de estudio, aunque hay evidencias del empeoramiento del bienestar emocional de las personas.
Información general
DescripciónP@)
La depresión es un trastorno mental que se caracteriza por un estado de ánimo bajo, la pérdida de intereses o de la capacidad para disfrutar de las cosas que antes producían placer, sentimientos de culpa, la falta de autoestima, trastornos del sueño o del hambre, sensación de cansancio y falta de concentración. La depresión puede ser aguda, aunque, a veces, puede ser crónica o presentarse de forma recurrente; en estos casos, el trastorno dificulta las actividades cotidianas, afecta al trabajo o a la vida escolar, y disminuye la capacidad para afrontar la vida diaria.
HistoriapP@)
La depresión es uno de los trastornos psiquiátricos más antiguo documentado. Hasta hace poco tiempo esta enfermedad se conocía muy poco y tampoco existían herramientas para ayudar a las personas que la sufrían. Antiguamente, cuando predominaban las creencias religiosas y místicas en todos los aspectos de la vida, se usaban remedios mágicos, ya que se atribuían los síntomas a espíritus negativos o a factores sobrenaturales.
Hipócrates (siglo V aC), considerado el padre de la medicina moderna, afirmaba que para tener salud las personas debían mantener equilibrados los cuatro humores: la sangre, la flema, la bilis amarilla y la bilis negra o melancolía; según él, un exceso de bilis negra provocaba tristeza o melancolía, nombre con el cual inicialmente se denominó a la depresión y con el que se la conoció durante siglos. Fue la primera vez que se atribuyó el estado depresivo a una enfermedad.
Durante la Edad Media (siglo VII), aparece un tratado de medicina árabe dedicado únicamente a esta enfermedad. Explica que el origen de la depresión se encuentra en factores físicos, pero también comenta que puede estar motivada por el miedo, la ira y el aburrimiento.
En el siglo XVI, durante el Renacimiento, André du Laurens, médico de la corte francesa, publica una obra muy destacada titulada Discurso sobre la conservación de la vista, las enfermedades melancólicas, los catarros y la vejez. Este médico llega a la conclusión de que la bilis negra puede llevar al hombre a un estado espiritual que le induce al estudio de la filosofía y la poesía; por este motivo se creía que el trastorno afectaba a artistas y que la enfermedad era una fuente de inspiración.
En el siglo XVII, un médico británico, Thomas Willis, critica la teoría de Hipócrates y la califica de desfasada. Llega a la conclusión de que la enfermedad está provocada por procesos químicos del cerebro. En el siglo XVIII, en Inglaterra, se habla de depresión propiamente por primera vez: Richard Blackmore, médico de la corte y poeta, afirmó que estar deprimido supone sufrir de tristeza.
Kraepelin, psiquiatra alemán considerado fundador de la psiquiatría moderna, y Freud, también alemán y psiquiatra, conocido como el padre del psicoanálisis, empezaron a estudiar en profundidad esta enfermedad durante los siglos XIX y XX.
Ya en 1960, Aaron T. Beck, psiquiatra americano que desarrolló la terapia cognitiva, defiende que el origen de la depresión reside en problemas mentales de procesamiento de la información.
A lo largo del siglo XX nació la biopsiquiatría, rama de la psiquiatría, estudia los mecanismos químicos y los neurotransmisores como posibles causantes de los trastornos del estado de ánimo. Con este cambio conceptual histórico y con la aparición de esta nueva rama de la psiquiatría, se han sustituido los hechizos y las brujerías para curar la tristeza por fármacos que actúan en el campo neuroquímico del cerebro y que modifican la comunicación interneuronal, y que logran unas mejoras objetivas en la curación y en la evolución de este trastorno.
EpidemiologíapP@)
Según la OMS, la depresión es la cuarta causa de discapacidad en todo el mundo; en 2020 será la segunda causa, sólo superada por la cardiopatía isquémica.
Dentro del grupo de las enfermedades mentales, la depresión es la más frecuente. El año 2010 el 21,2 % de la población catalana de 15 años o más declaraba sufrir o haber sufrido depresión o ansiedad, según datos de la ESCA (Encuesta de Salud de Cataluña). La prevalencia aumentó un 17,5 % respecto al 2006. Debe tenerse en cuenta que los datos de la ESCA se refieren a información autodeclarada y que no siempre equivalen a casos reales de depresión diagnosticada, según los criterios de la IV edición traducida del Manual diagnóstico y estadístico de los trastornos mentales (DSM-IV, que es la sigla de su nombre en inglés: Diagnostic and Statistical Manual of Mental Disorders), de la Asociación Norteamericana de Psiquiatría. En España, la prevalencia de la depresión es del 10 % del total de la población y afecta casi a 4 millones de personas. Si se compara con países como el Reino Unido o Irlanda, en España hay menos personas afectadas por depresión, puesto que la tasa en aquellos países es del 17 % y del 12,8 % respectivamente.
En Cataluña, en 2010, en centros de atención especializada ambulatoria de salud mental, se atendieron 22.781 personas residentes en Cataluña (3 personas por cada 1.000 habitantes), con el diagnóstico de depresión como motivo principal de consulta. La prevalencia de personas atendidas por este motivo en atención especializada ambulatoria es cuatro veces más elevada en mujeres que en hombres. La depresión es más frecuente en personas con familiares biológicos de primer grado —padres o hijos— con este trastorno.
La mortalidad por suicidio y la incapacidad laboral son los efectos principales asociados a la depresión. En 2009, hubo 412 muertes por suicidio. A pesar de que la depresión es más frecuente en mujeres, la mortalidad por suicidio es tres veces más elevada en hombres.
Se calcula que el 40-50 % de las personas afectadas llega a una remisión completa, el 25-30 % no responde al tratamiento, aunque sea el adecuado, y un 10-20% no tolera el tratamiento.
EtiologíapP@)
Existen diferentes teorías que intentan explicar la causa o el origen de este trastorno, a pesar de que actualmente no hay ninguna teoría considerada como definitiva. Se sabe que en la aparición del trastorno y en su mantenimiento intervienen diferentes factores, considerados como factores de riesgo o desencadenantes, que no deben considerarse de forma aislada.
Entre estos factores podemos encontrar: 1. Factores biológicos y 2. Factores psicosociales.
1. Factores biológicos.
Son una condición necesaria pero no suficiente para el desarrollo de la enfermedad. Pueden clasificarse en genéticos, bioquímicos, alteraciones del flujo sanguíneo cerebral y somáticos.
- Factores genéticos. Se refieren a antecedentes familiares de patología afectiva. Se sabe que las personas con un familiar de primer grado con esta patología presentan una mayor predisposición a sufrirla que las personas que no tienen ningún antecedente.
- Factores bioquímicos
- Se trata de la alteración en la regulación de varios sistemas de neurotransmisore, como la serotonina, la noradrenalina, la dopamina, la acetilcolina y el ácido gamma-aminobutírico (GABA).
- Se refieren también a alteraciones hormonales, como por ejemplo niveles altos de cortisona en sangre, disminución de la hormona de crecimiento y disminución de la hormona tiroidea (a pesar de que hay estudios que indican que los niveles sanguíneos de hormona tiroidea pueden aumentar).
- Alteraciones del flujo sanguíneo cerebral o alteraciones en las estructuras cerebrales.
- Factores somáticos: hacen referencia a afectaciones corporales, no psíquicas.
- Enfermedades endocrinometabólicas, cardiovasculares, procesos tumorales e infecciosos, entre otros.
- Tratamientos farmacológicos. En este caso la aparición de una depresión como efecto de un tratamiento farmacológico para otra afectación depende de la naturaleza de cada persona. Entre los fármacos principales destacan los anticonceptivos orales; el tratamiento con benzodiacepinas o la abstinencia de benzodiacepinas para tratar la ansiedad en las personas mayores; sobredosis o abuso de anfetaminas (estimulantes del sistema nervioso central); algunos antitumorales como la vincristina; antihipertensivos como el atenolol en dosis terapéuticas; el uso prolongado de levodopa para el tratamiento de la enfermedad del Parkinson en personas mayores; el interferón para tratar la hepatitis, la esclerosis múltiple o algunos tipos de neoplasias, o el uso continuado de corticoides.
- Procedimientos terapéuticos como la radioterapia, intervenciones quirúrgicas o trasplante de órganos.
2. Factores psicosociales
- Se trata de factores que dependen de la personalidad. Las personas perfeccionistas y pulcras, las autoexigentes, las personas hiperresponsables y las que dependen emocionalmente de los otros tienen un riesgo más alto de sufrir la enfermedad.
- Acontecimientos vitales estresantes negativos, como por ejemplo la pérdida de un familiar cercano.
- Experiencias adversas durante la niñez, por ejemplo la pérdida de uno de los progenitores antes de los 16 años o haber sufrido abuso sexual en la infancia.
- Estrés psicofísico o cualquier circunstancia que induzca una respuesta del cuerpo y de la mente superior a la capacidad de la persona, como por ejemplo la sobrecarga laboral.
- Falta de recursos psicosociales adecuados (falta de familiares, de grupo social, de asistencia sanitaria adecuada, etc.).
- Frustración crónica, agotamiento, pérdida de valores, marginalidad, fracaso laboral, etc.
TipospP@)
Los trastornos del estado de ánimo tienen como característica principal una alteración del humor. Según el DSM IV se dividen en trastornos depresivos, trastornos bipolares y trastorno depresivo no especificado. Otro tipo de reacción depresiva, clasificada en el CIE 10 —clasificación internacional de las enfermedades mental— es el trastorno de adaptación.
Los trastornos depresivos se pueden clasificar en: 1. Trastorno depresivo mayor; 2. Distimia; 3. Trastorno depresivo no especificado y 4. Trastorno de adaptación.
1. Trastorno depresivo mayor
El trastorno depresivo mayor es un trastorno del estado de ánimo con síntomas afectivos, como por ejemplo la tristeza patológica, la irritabilidad o la sensación subjetiva de malestar, junto con síntomas de tipo cognitivo, volitivo o somático. En mayor o menor grado puede decirse que afecta a la funcionalidad de la persona, aunque que la esfera afectiva es la más afectada. Para diagnosticar depresión, es necesario que la persona cumpla los criterios diagnósticos del episodio depresivo mayor según el DSM IV TR.
Se habla de episodio único cuando ha habido un solo episodio depresivo mayor diagnosticado y de depresión mayor recurrente cuando ha habido dos o más episodios depresivos, con dos meses de diferencia.
Según la intensidad, los trastornos depresivos mayores se clasifican en leves, moderados o graves. A su vez, los graves pueden clasificarse según si aparecen o no síntomas psicóticos. Los síntomas psicóticos pueden ser congruentes o incongruentes con el estado de ánimo. Si los síntomas psicóticos son congruentes con el estado de ánimo, aparecen ideas delirantes relacionadas con sentimientos depresivos típicos, como la inutilidad o la culpa, con la enfermedad o con el nihilismo. Por otro lado, si los síntomas psicóticos son incongruentes con el estado de ánimo, es decir, sin relación con los síntomas depresivos, la persona que sufre el trastorno tendrá ideas delirantes de tipo persecutorio, como sentir que la siguen cuando sale a la calle; también puede sufrir inserción del pensamiento, y creer que sus pensamientos no son propios y que han sido implantados en su mente por otra persona, o también puede ideas de control, es decir, creer que su pensamiento está controlado por otros.
2. Distimia
La distimia o trastorno distímico es un trastorno afectivo o del estado de ánimo parecido al trastorno depresivo mayor, aunque los síntomas, son más leves y la duración de éstos comprenden un periodo de tiempo mayor. Las personas con distimia acostumbran a tener un estado de ánimo depresivo durante todo el día, la mayoría de días —según la persona afectada u otras personas del entorno— durante dos años como mínimo. Las personas con distimia también pueden experimentar episodios de depresión grave, aunque de forma muy puntual; estos casos se denominan de doble depresión.
3. Trastorno depresivo no especificado
Los trastornos depresivos no especificados no cumplen los criterios de trastorno depresivo mayor o de trastorno distímico en cuanto a la intensidad, a la duración o a la disfunción sociolaboral asociada a la sintomatología.
- El trastorno disfórico premenstrual es un trastorno frecuente en mujeres en edad reproductiva. Los síntomas aparecen en la fase luteínica del ciclo menstrual y desaparecen con la menstruación. Estos síntomas son muy diversos, aunque los más frecuentes son físicos (fatiga, distensión abdominal y edemas), emocionales (irritabilidad, ansiedad y tristeza), cognitivos (disminución de la concentración y bajo rendimiento) y conductuales (impulsividad y aumento de la ingesta de alimentos ricos en hidratos de carbono). A partir de los 25 o 30 años se produce una agravación progresiva del trastorno: aparecen más síntomas o los existentes se manifiestan con mayor intensidad y, en consecuencia, provocan más interferencias personales y sociales. El tratamiento del trastorno durante muchos años ha sido la administración de progestágenos, aunque no hay estudios ni evidencias que demuestren que el uso de estos fármacos es efectivo. La segunda línea terapéutica son los inhibidores selectivos de la recaudación de serotonina (ISRS), puesto que son eficaces tanto para los síntomas físicos como para los psíquicos. También se han propuesto estrategias higienicodietéticas, como por ejemplo introducir en la dieta alimentos ricos en vitamina B, y realizar ejercicio físico, aunque sólo sea útil en los casos de síntomas más leves.
- Trastorno depresivo menor. Se trata de episodios de dos semanas como mínimo de síntomas depresivos, pero con menos de cinco de los ítems obligatorios para hacer el diagnóstico de trastorno depresivo mayor.
- Trastorno depresivo breve recidivante. Son episodios depresivos que duran de dos días a dos semanas y que se presentan como mínimo una vez al mes durante un año (en el caso de las mujeres, estos episodios no deben asociarse con los ciclos menstruales).
- Trastorno depresivo postpsicótico en la esquizofrenia. Es un episodio depresivo mayor que se presenta durante la fase residual de la esquizofrenia.
- Episodio depresivo mayor superpuesto a un trastorno delirante, a un trastorno psicótico no especificado o a la fase activa de la esquizofrenia.
Deben mencionarse los casos en que se diagnostica un trastorno depresivo, pero no se puede determinar si es primario, si está causado por una enfermedad o inducido por alguna sustancia.
4. Trastornos de adaptación
En la clasificación de problemas de salud mental recogida en el CIE 10, se mencionan los trastornos de adaptación. Estos trastornos comportan a la persona afectada un malestar subjetivo, acompañado de alteraciones emocionales que generalmente interfieren en la actividad social y que aparecen en el periodo de adaptación a un cambio biográfico significativo o a un acontecimiento vital estresante. El agente estresante que puede afectar la vida social de la persona puede ser alguna experiencia de luto, como por ejemplo la pérdida de seres queridos, un cambio de trabajo, el paro, separaciones de pareja, etc. Las manifestaciones clínicas del trastorno de adaptación son muy variadas, pueden incluir humor depresivo, ansiedad, preocupación excesiva, sentimiento de incapacidad para afrontar los problemas, para planificar el futuro o para poder continuar con la situación, etc. El cuadro suele iniciarse el mes posterior al cambio biográfico o al acontecimiento estresante, y los síntomas no suelen durar más de seis meses. Para que no haya complicaciones, deben ponerse en marcha los mecanismos psicológicos necesarios para hacer frente a la situación externa y, fundamentalmente, gestionar de manera adecuada las emociones a través de mecanismos de defensa adaptativos. Si este proceso no se lleva a cabo de forma adecuada, se puede complicar y dar lugar a trastornos más graves como depresión, trastornos de ansiedad, etc.
En situaciones de luto hay que manejar el proceso de manera adecuada, y no se aconseja tratar farmacológicamente los síntomas, puesto que se retrasa la elaboración y la aceptación de la nueva situación. Ante una situación estresante, ni todas las personas reaccionan del mismo modo, ni todas presentan trastornos adaptativos. La percepción de inseguridad, la visión pesimista del futuro, la cavilación de los problemas y más concretamente la creencia subjetiva de que no se tendrá apoyo de los familiares juegan un papel importante en la gestación de los trastornos de adaptación.
Consejos de la enfermera
RespirarpP@)
El oxígeno es el elemento básico de la vida ya que hace de combustible para todas las células del organismo. Una buena oxigenación del cuerpo mediante una respiración adecuada resulta esencial para la salud y para el bienestar físico y psíquico.
La respiración es una de las herramientas más concretas y al alcance de todo el mundo para la regulación emocional. Una respiración profunda y regular permite una oxigenación adecuada y puede ayudar a relajarse y a controlar el estrés. Por el contrario, una respiración superficial y un aporte insuficiente de oxígeno puede tener efectos indeseables sobre el sistema nervioso, ya que favorece la aparición o el aumento de la tensión, la ansiedad y la irritabilidad. Para relajarse de una manera eficaz la respiración debe ser suave, lenta y silenciosa.
Una técnica que puede ser útil es la respiración retardada con una palabra clave. Es una respiración relajada diafragmática que se hace con la boca un poco abierta y con la lengua en el paladar para relajar la tensión facial. Se ha de inspirar profundamente por la nariz durante dos segundos y espirar lentamente por la boca durante el doble de tiempo; durante la espiración se recomienda ir repitiendo mentalmente despacio palabras como paz, relax o calma, o bien imaginar que la tensión se expulsa con el aire espirado.
También se aconseja hacer el ejercicio de controlar el dolor con la respiración.
Se recomienda tener en cuenta todos los consejos generales, que permiten adoptar medidas saludables en relación con la actividad de la vida diaria de:
Comer y beberpP@)
Seguir las recomendaciones de una alimentación saludable es importante para mantener un buen estado de salud y para prevenir problemas o enfermedades. Se recomienda beber dos litros de agua al día, si no está contraindicado.
Los nutrientes necesarios para el buen funcionamiento del cuerpo y, especialmente, del sistema nervioso son 1. Las proteínas, 2. Los hidratos de carbono, 3. Los lípidos, 4. Las vitaminas y 5. Los minerales.
1. Proteínas
Las proteínas forman parte de todos los tejidos del organismo y están formadas por aminoácidos. Los aminoácidos que tienen una relación directa con la depresión son el triptófano y la fenilalanina
- Triptófano. El cerebro lo utiliza para producir serotonina (neurotransmisor), que actúa como un antidepresivo, ya que disminuye la ansiedad y la tensión, y es precursora de la melatonina, hormona que ayuda a inducir el sueño de forma natural.
- Fenilalanina. Tiene acción una antidepresiva y mejora la memoria y la actividad mental.
Algunos de los alimentos ricos en proteínas son: huevos, jamón, aves, leche y derivados, pescado azul, legumbres, frutos secos, arroz, trigo, patatas, espinacas y plátano.
2. Hidratos de carbono
La función principal de los hidratos de carbono es aportar energía al organismo. El cerebro y el sistema nervioso para obtener la energía usan preferentemente la glucosa, que es un tipo de hidrato de carbono. Sin embargo, hay que tener en cuenta que no todos los hidratos de carbono son saludables.
Uno de los factores alimenticios que más puede ayudar a las personas con depresión es consumir hidratos de carbono en forma de almidón, y excluir de la dieta habitual los azúcares refinados, es decir, azúcar blanco y derivados (chocolate, bollería, refrescos, helados, etc.), que se pueden consumir excepcionalmente. Tampoco es conveniente el exceso fruta.
Además, los azúcares refinados, en el proceso de metabolización o de asimilación, consumen una gran cantidad de minerales y vitaminas del grupo B, y la falta de vitaminas B1, B6 y B12 se ha asociado a la depresión, a la fatiga y a la pérdida de masa muscular, especialmente en los adultos mayores. Además, el consumo de alimentos dulces hace que los índices de azúcar en la sangre aumenten de manera brusca y desciendan de manera rápida; esto hace que el cuerpo pida una nueva ingesta de azúcar y, si no se produce, se genera una sensación de agotamiento e irritabilidad.
Algunos de los alimentos ricos en almidón son: arroz, pasta, legumbres, patatas, plátanos, higos, castañas, etc.
3. Lípidos
Los lípidos son esenciales para la formación y para el crecimiento del cerebro. Estudios recientes demuestran que existe una relación entre un nivel bajo de ácidos grasos omega-3 y la presencia de la depresión. Además, los ácidos grasos omega-3 son fundamentales para la salud, ya que favorecen la concentración y mejoran el rendimiento del cerebro.
Algunos de los alimentos ricos en ácidos grasos omega-3 son: salmón, pescado azul (sardina), mariscos, yema de huevo, etc.
Se aconseja la ingesta de semillas de lino y de calabaza, de nueces y, en general, de frutos secos.
4. Vitaminas
Las vitaminas son reguladores metabólicos y hormonales. Las del grupo B son esenciales para el bienestar mental y emocional. Son hidrosolubles, es decir, que se disuelven en el agua, y se asimilan rápidamente, pero no se pueden almacenar y las que no se asimilan se expulsan en la orina. Por lo tanto, hay que ingerir una cantidad mínima diaria de vitamina B para evitar una deficiencia. La vitamina B6 es una de las más necesarias, ya que contribuye a la producción de serotonina.
Algunos de los alimentos ricos en vitamina B son: vísceras, carne, pescado, yema de huevo, leche, frutos secos, legumbres, semillas de lino o calabaza, etc.
Vitamina B1; vitamina B2; vitamina B3; vitamina B5; vitamina B6; vitamina B8; vitamina B9; vitamina B12.
5. Minerales
Son tan importantes como las vitaminas en el mantenimiento de la salud. Como el organismo no puede fabricarlas, hay que aportarlas desde el exterior, principalmente a través de los alimentos. Tras penetrar en el organismo, los minerales se transportan por todo el cuerpo y se eliminan por excreción. El magnesio es uno de los minerales necesarios para un buen funcionamiento del sistema nervioso.
Algunos alimentos ricos en magnesio son: cereales integrales, legumbres (garbanzos, lentejas, etc.), frutos secos, frutas (plátano, kiwi, etc.), verduras, etc.
Se recomienda tener en cuenta todos los consejos generales, que permiten adoptar medidas saludables en relación con la actividad de la vida diaria de:
Moverse y mantener una postura corporal correctapP@)
Numerosos estudios demuestran que la práctica regular de ejercicio físico, como correr o ir en bicicleta durante media hora al menos tres días a la semana, mejora los síntomas residuales de la depresión y ayuda a prevenir las recurrencias. Por eso muchos equipos de salud mental recomiendan el ejercicio como intervención complementaria a la terapia habitual.
Entre los síntomas que frecuentemente presentan las personas deprimidas se encuentra la falta de energía y la sensación de cansancio a la mínima actividad, lo que hace que tiendan a estar inactivas y aisladas. Se han propuesto varias explicaciones sobre los efectos positivos del ejercicio físico en la mejora de los síntomas de la depresión. Hacer ejercicio regularmente, sobre todo en grupo o en una instalación deportiva, ayuda a las personas afectadas a salir de casa y distraerse, lo que por sí mismo mejora el estado de ánimo, facilita conocer gente nueva y contribuye a aumentar la autoestima. Por otra parte, la actividad física tiene efectos fisiológicos, como cambios en las concentraciones de endorfinas y monoaminas, que mejoran el bienestar subjetivo.
Además, el ejercicio físico habitual aumenta la capacidad respiratoria, y ayuda a mantener el peso ideal y a combatir el estrés y la ansiedad.
Se debe invitar a la persona a hacer ejercicio físico, de forma planificada, estructurada, repetitiva e intencionada, con el objetivo de mantener o mejorar la condición física.
Hay que tener en cuenta las siguientes recomendaciones:
- No hay que cansarse en exceso; si no se puede correr, es suficiente con andar.
- Realizar calentamientos de 5 a 10 minutos, con ejercicios suaves como caminar a paso vivo, para evitar lesiones musculares.
- Si no se tiene la costumbre de hacer ejercicio, se puede empezar con unos 20 minutos y aumentar la duración progresivamente, según la capacidad de la persona y el tipo de ejercicio, hasta llegar a 30 minutos aproximadamente.
- Hacer ejercicio de 3 a 5 días a la semana.
- Al finalizar la actividad, hay que hacer estiramientos para mantener la flexibilidad de las articulaciones. Antes se hacían los estiramientos antes del ejercicio, pero para evitar lesiones musculares la tendencia actual es hacerlos al final.
Se recomienda tener en cuenta todos los consejos generales, que permiten adoptar medidas saludables en relación con la actividad de la vida diaria de:
Reposar y dormirpP@)
Las personas que sufren una depresión, a causa de los síntomas afectivos, conductuales o somáticos que presentan o por el tratamiento farmacológico pautado, pueden sufrir trastornos del sueño, por exceso o por defecto. Si el sueño es reparador —sin interrupciones ni sobresaltos— basta con dormir 7 u 8 horas, aunque esta media depende de cada persona.
El mantenimiento de unos hábitos saludables a la hora de dormir ayuda a descansar adecuadamente.
Hay que tener en cuenta las siguientes recomendaciones:
- Mantener un horario de descanso regular: acostarse y levantarse siempre a la misma hora.
- No desplazar más de dos horas el momento de levantarse los fines de semana.
- Mantener la habitación a oscuras, silenciosa, bien ventilada y a una temperatura adecuada.
- Utilizar la cama y el dormitorio sólo para dormir.
- No tener una televisión en el dormitorio.
- No dormirse con la radio o la televisión encendidas: durante el sueño, el oído lo capta todo y se queda grabado en la mente, sin discernir si son cosas buenas o malas.
- Evitar siestas de más de 30 minutos.
- El alcohol y la cafeína, ya desaconsejados como parte del tratamiento de la depresión, están doblemente contraindicados por el efecto que tienen en el sueño.
Antes de ir a dormir se recomienda:
- Hacer una actividad ligera y relajante una hora antes de meterse en la cama, como una ducha con agua caliente, ejercicios de respiración controlada, leer o escuchar música tranquila a volumen bajo.
- Evitar situaciones emocionalmente estresantes, como discusiones.
- Tomar un vaso de leche caliente o una infusión relajante, como tila, valeriana, pasiflora o espino blanco.
Al ir a la cama, se recomienda:
- Pensar en cosas agradables y evitar dar vueltas a los problemas o a las cosas desagradables del día.
- Practicar respiraciones que ayuden a dormir ya relajarse.
Se recomienda tener en cuenta todos los consejos generales, que permiten adoptar medidas saludables en relación con la actividad de la vida diaria de:
EliminarpP@)
Las personas que sufren depresión pueden presentar alteraciones en la eliminación, tanto intestinal o como urinaria, a causa de los hábitos alimentarios poco saludables, de la inactividad que puede provocar la enfermedad o como efecto secundario de algunos fármacos.
1. Eliminación intestinal; 2. Eliminación urinaria; 3. Sudoración
1. Eliminación intestinal
La alteración más frecuente es el estreñimiento, fundamentalmente a causa de una alimentación desequilibrada, por una escasa aportación hídrica, por los efectos secundarios de algunos medicamentos y por la falta de actividad física.
Hay que tener en cuenta las siguientes recomendaciones:
- Aumentar la aportación a la dieta de alimentos ricos en fibra, como frutas y verduras.
- Beber aproximadamente 2 litros de líquidos diarios, si no hay contraindicación.
- Limitar la toma de alimentos astringentes, como plátanos, manzana sin piel, membrillo, zanahorias o arroz.
- Adquirir hábitos horarios en la defecación, cuando la persona disponga de más tiempo, para no tener prisa por terminar.
- Evitar el uso de laxantes, excepto si hay indicación médica.
- Hacer diariamente ejercicio físico.
Infografía: ¿Qué puedo hacer para evitar el estreñimiento?
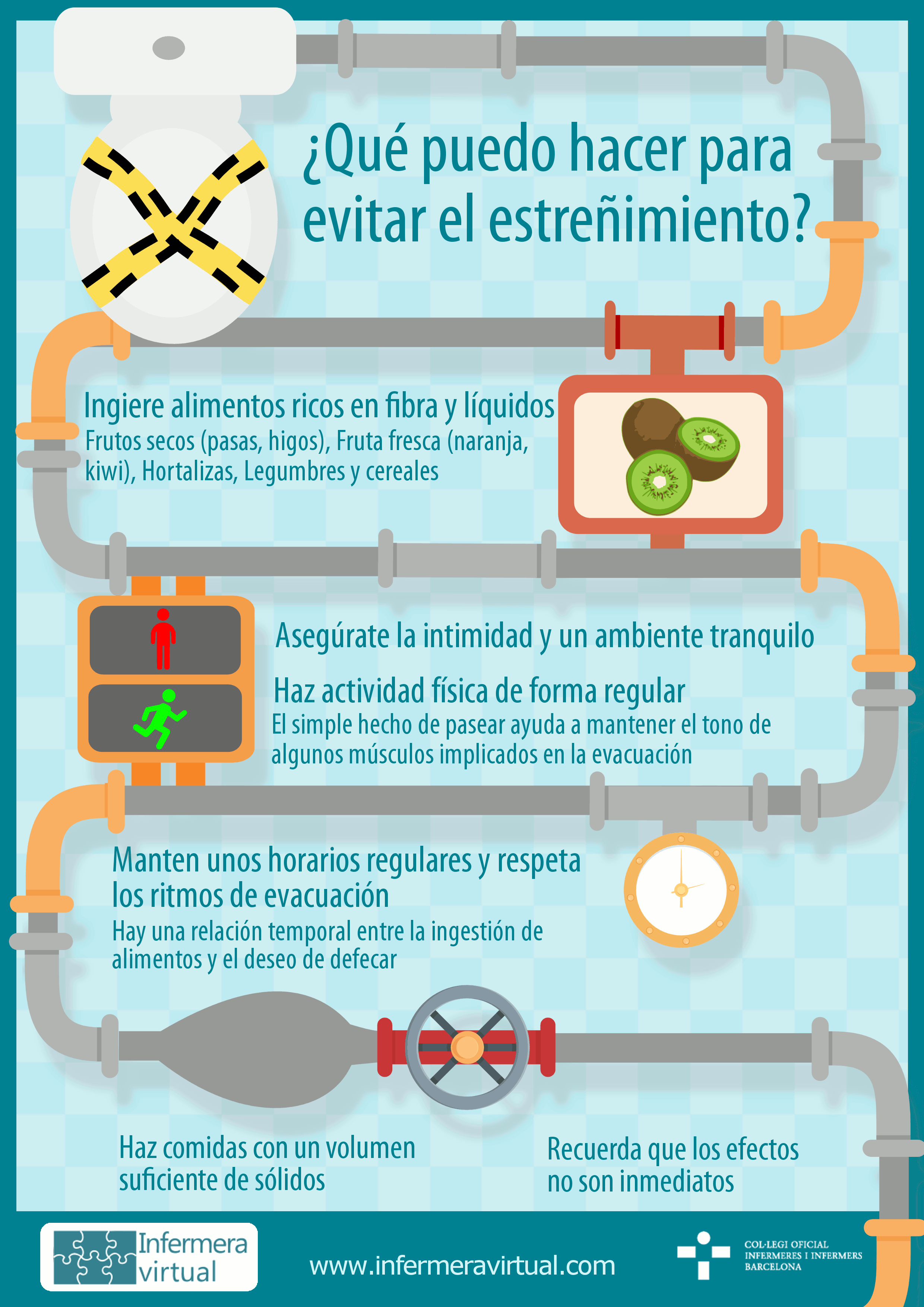
2. Eliminación urinaria
Las personas con depresión pueden sufrir una inhibición psicomotriz —falta de movimiento— que hace que eviten incluso ir al baño y retengan la micción hasta llegar a sufrir infecciones. También hay algunos fármacos que pueden producir retención urinaria como efecto secundario.
Hay que tener en cuenta las siguientes recomendaciones:
- Beber líquidos abundantes, cerca de dos litros al día, preferiblemente de agua, si no hay contraindicación.
- Controlar el aspecto de la orina, que debe ser clara, transparente y sin mal olor.
- Establecer hábitos horarios para las micciones, por ejemplo, por la mañana, antes de ir a dormir, antes de las comidas, etc.
3. Sudoración
Algunos antidepresivos, como los inhibidores selectivos de la recaptación de la serotonina (ISRS), tienen como efecto secundario una sudoración excesiva. Las manos y los pies son las zonas más afectadas por este aumento de sudoración.
Hay que tener en cuenta las siguientes recomendaciones:
- Mantener una buena higiene corporal para evitar malos olores corporales.
- Cambiar diariamente la ropa —también la ropa interior.
- Utilizar ropa de algodón, que favorece la absorción del sudor, y evitar los tejidos sintéticos.
Se recomienda tener en cuenta todos los consejos generales, que permiten adoptar medidas saludables en relación con la actividad de la vida diaria de:
Evitar peligros y prevenir riesgospP@)
Las conductas de riesgo que preocupan más a las personas afectadas por depresión son, fundamentalmente, las que tienen relación con el seguimiento adecuado del tratamiento y el control de la enfermedad.
Hay que tener en cuenta las siguientes recomendaciones:
- Evitar el consumo de cualquier droga ilegal o de alcohol, ya que puede desencadenar o empeorar la evolución de la enfermedad; además, durante el tratamiento prescrito, el consumo de drogas o alcohol altera el metabolismo (asimilación) del fármaco y la conciencia de la persona.
- Hay que recordar más que nunca el peligro de fumar en la cama, por el riesgo de quedarse dormido y provocar un incendio.
- Mantener las pautas del tratamiento (link a tratamiento) tal como han sido establecidas por el equipo de salud.
- Comprobar siempre la fecha de caducidad de los medicamentos.
- Tomar los medicamentos tal como los ha prescrito el médico, no modificar las dosis, no hacer ningún cambio de los fármacos indicados y tomarlos en el momento indicado según cada caso.
- No dejar el tratamiento prescrito, tanto el farmacológico como el psicosocial, sin una indicación médica y del equipo de salud, aunque haya una mejora notable o, por el contrario, no se observen efectos significativos.
- Tener en cuenta los efectos secundarios del tratamiento, buscar los consejos y las explicaciones adecuadas para evitarlos, reducirlos o eliminarlos. En caso de duda, consultar con los profesionales de la salud mental.
- Mantener el seguimiento ambulatorio pautado del ritmo de visitas programadas con los diferentes profesionales y de las actividades terapéuticas.
- Si la persona tiene riesgo o ideaciones de suicidio, hay que seguir las recomendaciones siguientes:
- Dirigirse al centro de salud mental para que el equipo de salud evalúe la situación de riesgo y la actuación más adecuada en cada caso (ingreso, observación, etc.).
- No dejar a la persona sola durante un tiempo prolongado.
- No acumular medicación ni dejar fármacos al alcance.
- Restringir o controlar el acceso a sustancias u objetos potencialmente peligrosos para la integridad física de la persona, como tóxicos o cualquier tipo de arma. Considerar las recomendaciones específicas ante las situaciones de vida que puede vivir la persona, como viajar, estar embarazada o trabajar.
- Fomentar los factores y conductas de protección adquiridos relacionados con la depresión.
- Evitar los factores y conductas de riesgo modificables que pueden favorecer la aparición de la depresión o agravarla.
- Consultar fuentes de información seguras a Internet relacionadas con un mejor control de la situación de salud.
Se recomienda tener en cuenta todos los consejos generales, que permiten adoptar medidas saludables en relación con la actividad de la vida diaria de:
Trabajar y divertirsepP@)
Es importante, en la medida de lo posible, que las personas con depresión, una vez superada la fase aguda, lleven una vida normal tan pronto como sea posible.
Aunque en la mayoría de casos las personas afectadas pueden seguir trabajando, si el trabajo es muy estresante —física, psicológica o emocionalmente—, se deberá informar al equipo terapéutico de esta exigencia y pedir a la empresa, si es posible, un cambio temporal del puesto de trabajo, hasta que la persona pueda afrontar con la exigencia laboral pedida.
Dadas las dificultades que aparecen en el mantenimiento de las relaciones sociales, tanto el ámbito laboral como el del ocio son espacios muy importantes en la vida de la persona afectada por una depresión, por lo tanto, son aspectos a favorecer al máximo.
Hay que tener en cuenta las siguientes recomendaciones:
- Intentar que las visitas al equipo de salud interfieran lo menos posible en las actividades laborales. Como cualquier otra persona afectada por otra enfermedad, se puede presentar un justificante expedido por el centro de salud especialista para asegurar un cumplimiento correcto de las visitas pautadas.
- Invitar a la persona a participar en actividades al alcance que impliquen contacto social, como deportes, clases de idiomas, clubes de lectura, clases de baile, etc. teniendo en cuenta sus preferencias.
- Abstenerse completamente de tomar bebidas alcohólicas en cualquier momento, especialmente en eventos sociales. La idea de que beber alcohol facilita establecer conversaciones y potencia las relaciones sociales es errónea; en realidad influye de manera negativa en los dos aspectos.
- Pedir, cuando sea necesario, un certificado del grado de discapacidad para poder disponer de los beneficios que garantiza. A menudo este certificado supone un pacto entre el trabajador y el empresario y beneficios para ambos. Por ejemplo, el trabajador puede solicitar horas laborales para ir al centro de salud y el empresario tiene beneficios fiscales por tener contratado un trabajador con este certificado.
Se recomienda tener en cuenta todos los consejos generales, que permiten adoptar medidas saludables en relación con la actividad de la vida diaria de:
Comunicarse e interactuar socialmentepP@)
Cuando una persona está deprimida, suele aislarse socialmente, incluso del núcleo familiar, y le es difícil comunicarse. En general tiene una actitud de indiferencia a todo lo que le rodea. Obviamente, la dinámica familiar y social se ve afectada, ya que normalmente resulta difícil entender y justificar la situación del familiar o amigo con depresión.
Hay que tener en cuenta las siguientes recomendaciones:
- Favorecer la expresión de las vivencias de la persona afectada, con la familia, con los amigos o con los profesionales de la salud.
- Evitar aglomeraciones y espacios no seguros, sobre todo al inicio de la enfermedad.
- Planificar conjuntamente la forma de aumentar progresivamente los contactos sociales y familiares.
- Ayudar a la persona afectada a reflexionar sobre los roles familiares y sociales, identificar los cambios que surgen con la depresión y las posibles repercusiones.
- Trabajar conjuntamente la familia y el equipo de salud para determinar la mejor manera de reducir o compensar las posibles modificaciones, en un ambiente tranquilo donde la persona con depresión no se sienta culpable de la situación.
- Participar de forma activa tanto la persona afectada como el entorno familiar en el tratamiento psicosocial.
- Participar en grupos de ayuda mutua, donde se pueden conocer a personas en situaciones de salud similar y así poder compartir experiencias relacionadas con la depresión. Esta acción va dirigida especialmente a personas con depresión crónica o recurrente.
Un grupo de ayuda mutua es un espacio en el que varias personas que comparten un mismo problema o dificultad se reúnen para intentar superar o mejorar su situación.
Se recomienda tener en cuenta todos los consejos generales, que permiten adoptar medidas saludables en relación con la actividad de la vida diaria de:
Tópicos y conductas erróneaspP@)
Durante el embarazo no se debe abandonar el tratamiento con los antidepresivos. El psiquiatra debe indicar en cualquier caso la continuidad o el cambio de medicación, y valorar siempre los riesgos y los beneficios.
La depresión no es una forma de debilidad, ni se puede resolver "poniendo un poco de voluntad". La depresión, como cualquier otra enfermedad, no se escoge padecerla o no. Se sabe que hay unas causas y unos factores de riesgo que pueden favorecer su aparición. Sí es cierto que en el proceso de recuperación la persona afectada debe tener voluntad para realizar las tareas encomendadas y recuperar su vida normal, pero la voluntad de las personas afectadas por recuperarse de la depresión no es en ningún caso un factor decisivo y exclusivo.
Los jóvenes también se deprimen. Se sabe que la edad adulta es la edad prevalente para sufrir una depresión. No obstante, los niños, los adolescentes, los adultos y las personas mayores pueden sufrir depresión.
No debe considerarse normal que una persona mayor esté deprimida. La depresión no forma parte del proceso de envejecer. Al contrario, la mayoría de las personas mayores se sienten satisfechas con su vida. Pero la depresión también puede desencadenarse en las personas mayores y, si no se diagnostica ni se trata, causa un sufrimiento innecesario.
La depresión no es una debilidad de carácter. La depresión puede afectar a cualquier persona. La personalidad es importante pero no es un factor determinante para sufrirla.
Los hombres también se deprimen. Los hombres se deprimen menos que las mujeres, pero eso no significa que los hombres no puedan sufrir depresión o que cuando la padecen sea menos importante.
Una persona con estabilidad económica y familiar puede deprimirse. Tener una estabilidad económica y familiar son factores de protección frente a la enfermedad, pero en ningún caso estas condiciones evitan la depresión.
Los antidepresivos no son adictivos. Los antidepresivos pueden comportar dependencia física si no se toman o si no se retiran de una forma adecuada, pero no tienen capacidad adictiva.
La depresión es una enfermedad. La depresión es una enfermedad como cualquier otra. Si no se diagnostica y trata, puede tener consecuencias serias.
 Comentarios
Comentarios
Enlaces de interés
2. Asociaciones/grupos de ayuda mutua
1. Fuentes de interés general
2. Asociaciones/grupos de ayuda mutua
Cataluña
- Asociación para la superación de la ansiedad y la depresion, grupos de ayuda mútua
- Associació de familiars de malalts mentals
- Associació de familiars de malalts mentals de Catalunya
- Federació catalana d'associacions de familiars i persones amb problemes de salut mental
España
Bibliografía
- Álamo González C, Bobes García J, Cervilla Ballesteros JA, García García P, Giner Ubago J, Ibáñez Cuadrado A et al. Salud física en el paciente con depresión.
Fundación Española de Psiquiatría y Salud Mental; 2012. - American Psychiatric Association. Diagnostic and statistical manual of mental disorders:
DSM-IV-TR. 4th ed. Washington DC: American Psychiatric Association; 2000. - Beca Baldomero E, Cañellas Dols F, Barbanoj Rodríguez MJ, San Molina L, Arranz Martí B, Caballero Martínez L et al. Depresión y Ritmos Circadianos.
Badalona: Euromedice; 2011. - Comité Asesor del Día Europeo de la Depresión en España. Consenso español sobre la depresión.
Atrium Comunicación Estratégica SL; 2011. - De la Gándara Martín J, Micó Segura JA, Olivares Díez JM, Szerman Bolotner N. Depresión en pacientes de riesgo.
Barcelona: Ars medica; 2004. - Diego Adeliño J, Pérez Sola, V. Más allá de la tristeza. Mente y cerebro [Revista a Internet].
2012 [acceso 22 de mayo de 2014]; 57 (nov/dec). Disponible en:
http://www.investigacionyciencia.es/revistas/mente-y-cerebro/numeros/2012/11/ms-all-de-la-tristeza-10610 - García-Herrera Pérez Bryan JMª, Nogueras Morillas EV, Muñoz Cobos F, Morales Asencio JM. Guía de Práctica Clínica para el tratamiento de la depresión en Atención Primaria [Internet].
Málaga: UGC Salud Mental Hospital Regional Universitario “Carlos Haya”; 2011 [acceso 15 de diciembre de 2014]. Disponible en:
http://www.guiasalud.es/GPC/GPC_488_Depresion_AP_compl.pdf - García-Toro M, Ibarra O, Gili M, Serrano MJ, Vives M, Monzón S el al. Adherencia a las recomendaciones sobre estilo de vida en pacientes con depresión. Revista de psiquiatria y salud mental [Revista a Internet].
2012 [acceso 22 de mayo de 2014]; 5 (4): Disponible en:
http://zl.elsevier.es/es/revista/revista-psiquiatra-salud-mental-286/articulo/adherencia-las-recomendaciones-sobre-estilo-90155414?referer=buscador - Gili M, García Campayo J, Roca M. Crisis económica y salud mental. Informe SESPAS 2014. Gac Sanitaria [Revista a Internet].
2014 [acceso 15 de diciembre de 2014]; 28 Supl 1: 104-108. Disponible en:
http://gacetasanitaria.org/es/crisis-economica-salud-mental-informe/articulo/S0213911114000454/ - Granada López JM. coordinador. Manual de enfermería psiquiátrica.
Barcelona: Editorial Glosa; 2009. - Grupo de trabajo de la Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto [Internet]. Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia (avalia-t);
2014 [acceso 15 de diciembre de 2014]. Disponible en:
http://portal.guiasalud.es/GPC/GPC_534_Depresion_Adulto_Avaliat_compl.pdf - Grupo de Trabajo sobre el Manejo de la Depresión Mayor en el Adulto. Guía de Práctica Clínica sobre el Manejo de la Depresión Mayor en el Adulto [Internet]. Madrid: Plan Nacional para el SNS del MSC. Axencia de Avaliación de Tecnoloxías Sanitarias de Galicia (avalia-t);
2008 [acceso 15 de diciemmbre de 2014]. Disponible en:
https://www.sergas.es/Docs/Avalia-t/GPracClinDepAdulto_comp.pdf - Masreal F. Conviure amb la depressió [Internet].
Barcelona: Raval Edicions, SLU, Mina; 2008 [acceso 15 de diciembre de 2014]. Disponible en:
http://www20.gencat.cat/docs/canalsalut/Home%20Canal%20Salut/Ciutadania/La%20salut%20de%20la%20A%20a%20la%20Z/D/Depressio/documents/Conviure_amb_la_depressio.pdf - Organització Mundial de la Salut. CIE 10, Trastornos mentales y del comportamiento: criterios diagnósticos de investigación.10a ed.
Madrid: Meditor; 1994. - Purriños MJ. Escala de Hamilton - Hamilton Depresion Rating Scale. (HDRS) [Internet].
Lugo: Sociedad Gallega de Medicina Interna; 2008 [acceso 15 de diciembre de 2014]. Disponible en:
http://www.meiga.info/escalas/depresion-escala-hamilton.pdf

Mª Teresa Luis Rodrigo
Enfermera. Profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona. Se ha interesado desde hace años en el desarrollo y la utilización de las terminologías enfermeras (de diagnósticos, intervenciones y resultados), desde una concepción disciplinar de los cuidados. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos en distintas revistas científicas.
Hasta diciembre de 2016 formó parte de la dirección científica y disciplinaria de la Infermera virtual y, como tal, ha participado en la elaboración de los conceptos nucleares que guían el contenido de la web, ha asesorado en cuanto a su construcción y en la selección de los temas a abordar, de igual modo, ha colaborado, siempre desde la perspectiva científica y disciplinaria, en la revisión de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de publicarlo en la web.


Gisel Fontanet Cornudella
Máster en educación para la salud (UDL). Postgrado en Enfermería psicosocial y salud mental (UB).
Actualmente es gestora de desarrollo de personas de la Unidad de Gestión del Conocimiento de la Fundación Sanitaria Mollet. Miembro del Consejo Asesor Fundación TICSALUT 2014-2017, del grupo @MWC_nursing, entre otros.
Hasta abril de 2015, ha sido adjunta en la Dirección de Programas del COIB llevando a cargo la dirección y coordinación del proyecto Infermera virtual y hasta diciembre de 2016 la dirección de la elaboración y el mantenimiento de los contenidos de Infermera virtual en lo que a su vertiente estructural y pedagógica se refiere, y como asesora del proyecto. Considera que las tecnologías de la información y la comunicación (TIC) e Internet y, en general, la red 2.0 son un canal de comunicación e interacción con y para los ciudadanos, con un gran potencial para la promoción de la autonomía e independencia de las personas en el control y mejora de su salud, como complemento de la atención presencial y continuidad de los cuidados, puesto que es un medio a través del que la persona poco a poco expresa sus necesidades, deseos o inquietudes. Esta información es primordial para conocer el sujeto de la educación y en el cuidar.
Desde 1998, su actividad profesional se desarrolla en el marco de la promoción y la educación para la salud. Fue coordinadora y enfermera asistencial durante 6 años de la Unidad de educación para la salud en la atención a personas afectadas de un problema de salud crónico del Hospital Vall d’Hebron de Barcelona, donde intercaló de forma pionera la atención presencial y virtual. Ha ido centrando su línea de trabajo en el desarrollo de proyectos en el campo de la tecnología de la información y la comunicación (TIC), en el ámbito de la salud.
Es autora de diversas publicaciones, tanto en el registro escrito como en el audiovisual, y de documentos de opinión referentes a la promoción y educación para la salud. Ha colaborado y ha participado en varias jornadas, espacios de debate y estudios de investigación, entre otros, relacionados con la aplicación de las TIC en el ámbito de la salud. Ha iniciado líneas de trabajo en el marco de la promoción y educación para la salud en la escuela, como contexto de ejercicio de la enfermera. Fué miembro fundador del grupo Innovación y Tecnología del COIB @itcoib.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.

 Guardando valoración...
Guardando valoración... 



