Consulta els tutorials
Autor/a
Infermera i Educadora social
Infermer i documentalista
Informació pràctica
Estructura i funció del cos humàpP@)
Els sistemes de l'estructura i funció del cos humà, més directament relacionats amb aquesta malaltia són:
La persona, home o dona, de qualsevol edat o condició, és un ésser multidimensional integrat, únic i singular, de necessitats característiques, i capaç d’actuar deliberadament per aconseguir les metes que es proposa, assumir la responsabilitat de la seva pròpia vida i del seu propi benestar, i relacionar-se amb ell mateix i amb el seu ambient en la direcció que ha escollit.
La idea d’ésser multidimensional integrat inclou les dimensions biològica, psicològica, social i espiritual. Totes experimenten processos de desenvolupament, i s’influencien mútuament. Cada una de les dimensions amb què es descriu la persona està relacionada permanentment i simultàniament amb les altres, i formen un tot en què cap es pot reduir o subordinar a l’altra, ni pot ser tinguda en compte de forma aïllada. Per tant, davant de qualsevol situació, la persona respon com un tot amb una afectació variable de les quatre dimensions. Cada dimensió comporta una sèrie de processos, alguns dels quals són automàtics o inconscients, i d’altres, en canvi, són controlats o intencionats.
Tenint sempre present aquest concepte de persona, i només amb finalitats didàctiques, es poden estudiar aïlladament les modificacions o alteracions d’alguns dels processos de la dimensió biofisiològica (estructura i funció del cos humà) en diverses situacions.
Com es manifesta pP@)
La malaltia inflamatòria intestinal es caracteritza per l’aparició d’una inflamació repetitiva de la paret intestinal que produeix diversos signes i símptomes.
Acostuma a evolucionar en forma de brots, és a dir, fases en què la malaltia està activa i apareix simptomatologia, i fases de remissió, quan no hi ha activitat de la malaltia. En funció dels símptomes i de la seva intensitat, els brots es poden classificar en lleus, moderats o severs, i per fer-ho es fan servir diversos instruments o qüestionaris. En la colitis ulcerosa l’instrument més utilitzat és el Simple Clinical Activity Index, i en la malaltia de Crohn el de Harvey-Bradshaw. En general tots dos valoren el tipus de brot registrant el nombre de deposicions i si hi ha sang o no, si es té dolor i febre, i l’estat general de la persona. Com a orientació, i per posar un exemple, una persona afectada per una colitis ulcerosa que presenta 3 deposicions diarreiques al dia, amb poca presència de sang i sense dolor ni febre, tindria un brot qualificat de lleu. És important tenir en compte que, en última instància, la valoració clínica del brot l’ha de fer l’equip de salut.
La malaltia es pot fer patent a través de les: 1. Manifestacions intestinals i de les 2. Manifestacions extraintestinals.
1. Manifestacions intestinals
1.1. Colitis ulcerosa
Normalment la part afectada és el recte, tot i que de vegades també pot quedar afectada la resta del còlon. Els signes i els símptomes que es poden presentar en un brot de colitis ulcerosa per ordre de freqüència són: eliminació de sang o mocs amb la femta (de vegades també pus), tenesme rectal, diarrea i dolor abdominal.
No sempre hi ha d’haver tots els signes i els símptomes durant un brot de la malaltia, ja que es poden presentar de forma aïllada. Quan hi ha un brot amb una activitat important (brot sever), també es pot produir una pèrdua ràpida de pes a causa d’una disminució de la ingesta dietètica, sumada a la pèrdua de proteïnes a través de l’intestí inflamat. A més, la persona pot tenir febre i presentar símptomes d’anèmia, com ara fatiga i cansament.
Signes i símptomes en la colitis ulcerosa:
- Rectorràgia o hemorràgia rectal: expulsió de sang amb la femta.
- Tenesme rectal: sensació imperiosa de ganes de defecar o sensació d’evacuació incompleta.
- Diarrea.
- Dolor abdominal.
- Febre.
- Anèmia: trastorn que es caracteritza per una disminució de l’hematòcrit (glòbuls vermells, eritròcits o hematies) o per una concentració més baixa d’hemoglobina (principal proteïna dels eritròcits).
- Pèrdua de pes.
- Cansament.
1.2 Malaltia de Crohn
Normalment afecta l’intestí prim i el còlon –la zona ileal (l’última porció de l’intestí prim) sol ser la més perjudicada–, tot i que també poden veure’s inflamades altres parts del tub digestiu.
Els signes i els símptomes que es poden presentar en un brot d’aquesta malaltia per ordre de freqüència són: dolor abdominal, diarrea i emissió de sang o mocs i, de vegades, fins i tot pus amb la femta. També hi pot haver febre i pèrdua de pes.
Aquesta pèrdua de pes pot arribar a ser molt important, sobretot quan la malaltia afecta l’intestí prim. Hi ha diversos factors que poden intervenir en la pèrdua de pes, com la malabsorció de nutrients en els trams afectats, acompanyada en molts casos de falta de gana, i, sobretot, l’evolució característica de la malaltia, que sovint es pot presentar amb pocs brots severs però també amb pocs períodes de remissió.
Signes i símptomes de la malaltia de Crohn:
- Dolor abdominal.
- Diarrea.
- Rectorràgia o hemorràgia rectal: expulsió de sang amb la femta.
- Pèrdua de pes.
- Febre.
- Anèmia: trastorn que es caracteritza per una disminució de l’hematòcrit (glòbuls vermells, eritròcits o hematies) o per una concentració més baixa d’hemoglobina (principal proteïna dels eritròcits).
- Cansament i fatiga.
- Anorèxia.
- Massa abdominal.
- Tenesme: urgència, sensació d'evacuació incompleta, dolor anal.
- Lesions anals: fissures i úlceres.
- Fístules perianals: apareixen en el 10 % dels afectats.
2. Manifestacions extraintestinals
Tant la colitis ulcerosa com la malaltia de Crohn no només poden produir símptomes digestius, sinó que també poden manifestar-se, algunes vegades, fora del tracte gastrointestinal, és a dir, poden tenir manifestacions extraintestinals (entre el 25 % i el 35 % aproximadament dels pacients amb MII pateixen una o més manifestacions extraintestinals al llarg de la seva vida). Aquestes manifestacions, en el cas que n’hi hagi, no s’han de presentar per força juntament amb el brot digestiu de la malaltia, sinó que poden fer-ho de forma aïllada en absència de simptomatologia digestiva com diarrea, rectorràgia o dolor. Detectar i tractar aviat aquestes manifestacions extraintestinals pot ser important tant per evitar un possible brot digestiu de la malaltia com per controlar-lo immediatament.
Les més freqüents són:
- Eritema nodós. Procés inflamatori de la pell que es caracteritza per l’aparició de nòduls sobreelevats, dolorosos i vermells, que es localitzen preferentment i de forma simètrica a les cames i amb menys freqüència als braços i a altres zones de la pell. S’associen més a la malaltia de Crohn.
- Piodèrmia gangrenosa. Procés inflamatori i ulceratiu de la pell que es caracteritza per un començament abrupte d’un nòdul profund o pústula hemorràgica, de vores irregulars i elevades. Les lesions cutànies consistents en pústules que es trenquen i s’ulceren són repetitives i acostumen a localitzar-se al tronc, als braços i a les cames. Apareixen més sovint a la colitis ulcerosa.
- Estomatitis aftosa. Trastorn que es caracteritza per l’aparició de petites úlceres a la boca, generalment a la zona interior dels llavis, les galtes o la llengua. L’estomatitis aftosa també es coneix com a aftes. S’associa més a la malaltia de Crohn.
- Conjuntivitis, uveïtis i epiescleritis. Inflamacions oculars que es caracteritzen per dolor i envermelliment de l’ull. S’associen més a la colitis ulcerosa.
- Artropatia perifèrica. Inflamació de les articulacions del cos que es pot presentar únicament en forma de dolor (artràlgies), o bé amb inflamació visible (artritis). S’associa tant a la malaltia de Crohn com a la colitis ulcerosa.
- Sacroiliïtis. Inflamació de l’articulació sacroilíaca (entre l’os sacre i els dos ossos ilíacs). Es caracteritza per dolor a la regió lumbar. S’associa tant a la malaltia de Crohn com a la colitis ulcerosa.
- Espondilitis anquilosant. Procés inflamatori de la columna vertebral que es caracteritza principalment per rigidesa matutina i dolor a l’esquena i a vegades a les principals articulacions del cos. S’associa amb més freqüència a la malaltia de Crohn.
- Colangitis esclerosant primària. És una inflamació dels conductes biliars del fetge. Es caracteritza principalment per malestar general, icterícia (grogor de pell i mucoses) i prurit (picor) al cos. S’associa més a la colitis ulcerosa (al voltant del 5 % dels pacients amb colitis ulcerosa en tenen).
Com es diagnosticapP@)
El diagnòstic de la malaltia inflamatòria intestinal es basa en la interpretació d’una història clínica, d’una exploració física i de les exploracions complementàries adients. Fer una història clínica completa aporta dades de la persona que ajuden a definir la malaltia. Les més rellevants són: símptomes, viatges recents, intoleràncies, malalties entèriques, medicació, hàbit tabàquic i història familiar. En l’exploració física es fa una revisió de l'estat general, es pren el pols, la tensió arterial, la temperatura, es fa una palpació de l’abdomen, una inspecció oral i perianal, i un tacte rectal. Les troballes de l’exploració física (sobretot abdominal), sumades a les dades recollides en la història clínica permeten sospitar un diagnòstic i sol·licitar les exploracions complementàries adequades a cada cas. Per dur a terme algunes proves caldrà signar un consentiment informat.
1. Exploracions complementàries, 2. Altres proves d'interès.
1. Exploracions complementàries:
- Anàlisi de sang i d’orina. Permet bàsicament veure l’activitat de la malaltia a través de la interpretació dels valors obtinguts i de la monitorització de la medicació. L’anèmia (disminució del nombre d’eritròcits o glòbuls vermells o de la hemoglobina), la manca de vitamines, la leucocitosi (augment dels glòbuls blancs o leucòcits) i l’augment de la velocitat de sedimentació globular (VSG) i l’augment de la proteïna C reactiva (PCR), són els principals valors que indiquen activitat de la malaltia. Per fer la prova la persona ha d’estar en dejú.
- Colonoscòpia i biòpsia. Permet explorar l’intestí gros a través de la introducció per l’anus d’un tub flexible (endoscopi) amb un llum a l’extrem. A més, permet agafar mostres de la mucosa per estudiar-la (biòpsia). La persona ha d’estar en dejú i prèviament se li prescriuran solucions evacuants per netejar el còlon i afavorir la correcta exploració.
- Ènema opac. Permet una exploració més completa de l’intestí gros a través de la introducció de contrast radioopac al còlon per mitjà d’un ènema (lavativa), per tot seguit fer diferents radiografies de la zona abdominal. La persona ha d’estar en dejú i prèviament se li prescriuran solucions evacuants per netejar el còlon i afavorir la correcta exploració.
- Trànsit esofagogastroduodenal. Permet bàsicament l’exploració de l’esòfag, l’estómac i l’intestí prim, i consisteix a ingerir unes farinetes de contrast baritat (radioopaques) i després fer diverses radiografies de la zona abdominal. La persona ha d’estar en dejú i algunes vegades prèviament se li prescriuran solucions evacuants per netejar el còlon i afavorir la correcta exploració.
- Trànsit intestinal. Permet identificar complicacions, com estenosis o fístules. Consisteix a fer unes radiografies del budell prim utilitzant un contrast baritat. La persona ha d’estar en dejú.
- Enteroclisi. Permet valorar l’afectació de l’intestí prim, concretament el jejú i l’ili, a través d’una tècnica similar al trànsit esofagogastroduodenal. Algunes vegades prèviament es prescriuran solucions evacuants per netejar el còlon i afavorir la correcta exploració.
- Gammagrafia amb leucòcits marcats. Permet estudiar l’extensió i l’activitat de la malaltia localitzada al còlon. Consisteix a extreure sang de la persona i posteriorment reinjectar-l’hi després d’haver marcat (mitjançant una tècnica de laboratori) els glòbuls blancs o leucòcits que conté. Els leucòcits (ara marcats i per tant detectables) es dirigeixen i es dipositen a les zones inflamades, i així mostren els diferents segments de l’intestí gros afectats per la inflamació. La persona ha d’estar en dejú.
2. Altres proves d’interès:
- Radiografia simple d’abdomen. Permet estudiar la distribució d’aire a l’intestí prim i gros així com l’existència d’aire fora. Algunes vegades es recomana que la persona estigui en dejú.
- Ecografia abdominal. Permet detectar alteracions a la paret de les nanses intestinals i al fetge, la vesícula biliar, la melsa i els ronyons. És un procediment que no implica radiació sinó que es basa en els ecos d’una emissió d’ultrasons. Un petit instrument, anomenat transductor, emet una sèrie d’ones sonores d’alta freqüència (ultrasons) que viatgen a través dels diversos teixits corporals. Una part és absorbida pels teixits, però una altra part hi xoca i és tornada al transductor, que els recull i transforma aquest eco retornant en una imatge que apareix a la pantalla de la computadora. Els ultrasons, a la freqüència que es fan servir per a les proves diagnòstiques, són completament inofensius. Algunes vegades es recomana que la persona estigui en dejú.
- Tomografia computada (TC) abdominal. Permet estudiar la cavitat abdominal en el seu conjunt i detectar possibles complicacions de la malaltia. És una exploració de raigs X que produeix imatges detallades de l’àrea ventral. La persona s’estira, de panxa enlaire, en una taula estreta que llisca dins de l’escàner (túnel obert per tots dos costats); el feix de raigs X de l’equip gira al voltant de la persona i uns detectors petits dins de l’escàner mesuren la quantitat de raigs X que passen a través de l’abdomen. Una computadora agafa aquesta informació i crea diverses imatges individuals, anomenades talls. La persona ha d’estar en dejú i és molt important comunicar amb antelació qualsevol al·lèrgia al iode (marisc o contrastos iodats), ja que hi ha la possibilitat que s’administri algun contrast durant la prova.
- Ressonància magnètica nuclear (IRM). Permet principalment l’estudi de fístules perianals i pelvianes, una de les complicacions més habituals que poden presentar les persones amb malaltia de Crohn. És un procediment que fa servir imants, ones de ràdio potents i una computadora per crear imatges de l’interior de la zona del cos estudiada. No fa servir radiació (raigs X). La persona s’estira en una taula estreta, generalment de panxa enlaire, que llisca cap a dins de l’escàner (tub obert per tots dos costats), on hi ha l’imant. La persona ha d’estar en dejú i és molt important comunicar amb antelació qualsevol al·lèrgia al iode (marisc, contrastos iodats), ja que hi ha la possibilitat que s’administri un contrast durant la prova.
- Gastroscòpia i biòpsia. Permet visualitzar directament la mucosa de l’estómac i el duodè, per mitjà de la introducció per la boca d’un tub (endoscopi) amb un llum a l’extrem, amb l’objectiu de determinar si hi ha inflamació, quantificar-ne el grau (severitat) i establir l’extensió de les lesions. A més, permet agafar mostres (biòpsies) de la mucosa per estudiar-la. La persona ha d’estar en dejú.
- Càpsula endoscòpica. Permet veure parts de l’intestí prim de difícil accés. Aquesta càpsula, d’un sol ús, és de dimensions reduïdes i està dotada d’un sistema videogravador, s’ingereix per la boca (de forma similar a qualsevol altra càpsula) i permet obtenir imatges del tub digestiu durant el seu recorregut, fins que finalment és expulsada amb la femta. Les imatges obtingudes per la càmera són processades a través d’un ordinador extern. No es necessita cap preparació especial i la prova és indolora.
- Anticossos. Ajuda a clarificar si la inflamació del còlon la produeix la malaltia de Crohn o la colitis ulcerosa. Consisteix en una prova de sang que examina els anticossos antinuclears (ANA), que són substàncies produïdes pel sistema immunitari que ataquen els propis teixits del cos.
TractamentpP@)
Els objectius del tractament són principalment mantenir la remissió de la malaltia (evitar brots), disminuir el nombre, la intensitat i la severitat dels brots, evitar possibles complicacions i aconseguir que la persona mantingui una vida com més normalitzada millor d’acord amb les seves circumstàncies concretes.
El tractament de la malaltia es basa fonamentalment en la medicació i la dieta, que en general són similars en la malaltia de Crohn i en la colitis ulcerosa.
Actualment cal destacar la teràpia amb cèl·lules mare (autotrasplantament de medul·la òssia) per curar la malaltia de Crohn, indicada en aquelles persones que no responen al tractament convencional ni a la cirurgia o casos més greus. A Espanya l’Hospital Clínic de Barcelona ha sigut pioner (febrer del 2009) en aquest tipus de tractament.
- Tractament farmacològic i dietètic: (1.1. En fase de remissió o manteniment, 1.2. En fase de brot, 1.3. En fase de remissió i en fase de brot).
- El tractament quirúrgic.
Actualment (2011) cal destacar alguns projectes d’investigació que s’estan portant a terme en hospitals espanyols. A l’Hospital Clínic de Barcelona cal destacar la teràpia amb cèl·lules mare (autotrasplantament de medul·la òssia) per intentar frenar la malaltia de Crohn, indicada exclusivament en aquelles persones que no responen al tractament convencional ni a la cirurgia o en casos més greus, atesos els elevats riscos que comporta. A l’Hospital Universitari Vall d'Hebron de Barcelona cal destacar la participació en el projecte europeu METAHIT (metagenòmica del tracte intestinal humà). En una fase del projecte els investigadors van esbrinar que l'intestí humà està poblat per uns 10 milions de bacteris. Pertanyen a més d'1.000 espècies diferents, i la presència o absència d'algunes d'aquestes espècies es correlaciona amb les malalties intestinals. Una altra de les línies que desenvolupa aquest projecte és el trasplantament de flora intestinal. Com si es tractés d'un bosc a repoblar, el trasplantament de flora intestinal permetria reintroduir les espècies absents.
No obstant això, perquè la persona afectada per una malaltia inflamatòria intestinal porti una vida com més normal millor i arribi a un nivell òptim d’independència en la seva pròpia cura, és imprescindible que assumeixi la responsabilitat de la seva situació de salut i s’impliqui activament en el control i la gestió d’aquesta situació.
1. Tractament farmacològic i dietètic
És molt important que abans de començar a prendre qualsevol fàrmac, el vostre equip de salut us expliqui amb deteniment els possibles efectes adversos i les contraindicacions de forma personalitzada.
1.1 Fase de remissió o manteniment
En fase de remissió, és a dir, en moments en què la malaltia està inactiva (no hi ha símptomes), la persona pot fer una vida activa i pràcticament normal. Els eixos del tractament per mantenir un bon estat de salut i reduir el nombre i la severitat dels brots de la malaltia són per ordre d’importància:
1.1.1 Tractament farmacològic
Habitualment, i encara que no hi hagi cap manifestació de la malaltia, es recomana un tractament farmacològic de manteniment que de forma general es basa en:
- Fàrmacs d’acció antiinflamatòria, tipus aminosalicilats (5-ASA), entre els quals destaquen, perquè són els més utilitzats, la sulfasalazina i la mesalazina, disponible, aquesta última, per administrar-la per via oral (per la boca, en forma de pastilles o de bosseta amb microgrànuls) i rectal (per l’anus, en forma de supositoris d’ènema i d’escuma). La forma d’administració escollida dependrà de les característiques de cada brot i de la zona d’afectació de la malaltia de cada persona. Aquests fàrmacs ajuden a mantenir la malaltia en fase de remissió. És important diferenciar aquests fàrmacs, amb efecte antiinflamatori, dels anomenats antiinflamatoris no esteroïdals (AINE, com l’àcid acetilsalicílic o l’ibuprofèn), que es relacionen amb el desenvolupament de brots de la malaltia.
- Fàrmacs d’acció antiinflamatòria, tipus corticosteroides, com la prednisona i la metilprednisolona, la beclometasona o la budesònida, disponibles per administrar-los per via oral, rectal i parenteral. La forma d’administració escollida dependrà de les característiques de cada brot i de la zona d’afectació de la malaltia de cada persona. Aquests fàrmacs es fan servir habitualment en fase de brot, però algunes vegades en dosis baixes són necessaris temporalment per mantenir la remissió de la malaltia. És important diferenciar aquests fàrmacs, amb efecte antiinflamatori, dels anomenats antiinflamatoris no esteroïdals (AINE, com l’àcid acetilsalicílic o l’ibuprofèn), que es relacionen amb el desenvolupament de brots de la malaltia.
- Fàrmacs immunomoduladors: El més utilitzat és l’azatioprina, seguit per la 6-MP (6-mercaptopurina), el metotrexat, el micofenolatel micofenolat i el tacròlimus. Es poden administrar per via oral, intramuscular o subcutània. Aquests fàrmacs regulen la resposta immunitària i ajuden a mantenir la malaltia en fase de remissió i sovint a retallar i eliminar la dosi de corticoides.
- Fàrmacs biològics: Són productes biotecnològics amb un efecte antiinflamatori potent, ja que provoca l'apoptosi (mort cel·lular) de les cèl·lules inflamatòries i inhibeix la senyalització del TNF (o l’alliberament de substàncies químiques que intervenen en la inflamació). L’infliximab s’administra a través d’una perfusió intravenosa i l’adalimumab (Humira) per mitjà d’una injecció subcutània. Aquests fàrmacs ajuden a induir i mantenir la remissió de la malaltia. Els criteris d’aplicació són molt selectius; són especialment indicats per al tractament de la malaltia de moderada a greu, refractària a corticoesteroides i immunomoduladors, i per al tractament de les fístules, una de les complicacions més freqüents en la malaltia de Crohn.
- Hi ha altres tractaments alternatius, com ara l’homeopatia, l’acupuntura, la medicina “natural”, entre d’altres, l’eficàcia dels quals no s’ha confirmat científicament. Alguns tractaments, per exemple les herbes medicinals, poden fins i tot tenir efectes tòxics en l’organisme. Tampoc no hi ha evidència científica sobre l’eficàcia dels probiòtics en el manteniment de la remissió de la malaltia. D’altra banda, els àcids grassos omega-3 de peix tenen propietats antiinflamatòries però la seva eficàcia en la malaltia és controvertida
1.1.2 Dieta / alimentació
En general, en l’època en què no hi ha activitat de la malaltia, es recomana una dieta equilibrada i saludable. Hi poden haver factors personals que condicionin matisos i diferències en la dieta. Per exemple, encara que no hi hagi cap raó per prohibir cap verdura, pot ser que a algú no se li posi bé una verdura en concret, raó per la qual l’haurà d’eliminar de la dieta, però no de la dieta de totes les persones que comparteixen el diagnòstic de la malaltia.
Les recomanacions que s’han de seguir són:
Alimentació i MII en la fase de remissió de la malaltia
1.2. En fase de brot
En la fase de brot, és a dir, quan la malaltia està activa, les pautes de tractament dependran de la simptomatologia i la intensitat del brot, i hi influirà de manera fonamental l’experiència i el grau d’independència que cada persona tingui a l’hora de gestionar la seva situació de salut. Per exemple, en general, quan comença la primera simptomatologia de brot de la malaltia, la primera cosa que s’aconsella són mesures dietètiques, bàsicament reduir el contingut de fibres o residus i evitar els productes làctics, així com un cert repòs físic i emocional, mentre es consulta –de manera més o menys urgent i en funció de la severitat del brot– l’equip de salut per modificar el tractament farmacològic. Es pot destacar que sovint l’aplicació d’aquestes mesures dietètiques aviat, juntament amb una disminució del ritme d’activitat del dia a dia, faciliten el repòs intestinal i són clau per al control dels brots lleus i la millora en els casos de brots més severs.
1.2.1 Tractament farmacològic
El tractament farmacològic per al control del brot de la malaltia es basa de forma general en:
- Fàrmacs d’acció antiinflamatòria: Corticosteroides, com la prednisona i la metilprednisolona, la beclometasona o la budesònida disponibles per administrar-los per via oral, rectal i parenteral. La forma d’administració escollida dependrà de les característiques de cada brot i de la zona d’afectació de la malaltia de cada persona. Aquests fàrmacs es fan servir per controlar el brot i habitualment s’administren juntament amb el tractament base que estigui prenent la persona, ja siguin aminosalicilats (5-ASA) o immunomoduladors (azatioprina, 6-MP o metotrexat). És important diferenciar aquests fàrmacs, amb efecte antiinflamatori, dels anomenats antiinflamatoris no esteroïdals (AINE, com l’àcid acetilsalicílic o l’ibuprofèn), que es relacionen amb el desenvolupament de brots de la malaltia.
- Fàrmacs immunomoduladors: Com la ciclosporina A, disponible per administrar-la per via endovenosa (per vena) i oral. Indicat per al control dels brots severs de la malaltia; s’administra habitualment juntament amb altres fàrmacs com els corticosteroides, i és substituït al cap de tres mesos aproximadament per altres fàrmacs immunosupressors (habitualment l’azatioprina) més adequats per al tractament de llarga durada.
- Fàrmacs biològics: Són productes biotecnològics amb un efecte antiinflamatori potent, ja que provoca l'apoptosi (mort cel·lular) de les cèl·lules inflamatòries i inhibeix la senyalització del TNF (o l’alliberament de substàncies químiques que intervenen en la inflamació). L’infliximab s’administra a través d’una perfusió intravenosa i l’adalimumab (Humira) per mitjà d’una injecció subcutània. Aquests fàrmacs ajuden a induir i mantenir la remissió de la malaltia. Els criteris d’aplicació són molt selectius; són especialment indicats per al tractament de la malaltia de moderada a greu, refractària a corticoesteroides i immunomoduladors, i per al tractament de les fístules, una de les complicacions més freqüents en la malaltia de Crohn.
-
Hi ha altres tractaments alternatius, com ara l’homeopatia, l’acupuntura, la medicina “natural”, entre d’altres, l’eficàcia dels quals no s’ha confirmat científicament. Alguns tractaments, per exemple les herbes medicinals, poden fins i tot tenir efectes tòxics en l’organisme. Tampoc no hi ha evidència científica sobre l’eficàcia dels probiòtics en el manteniment de la remissió de la malaltia. D’altra banda, els àcids grassos omega-3 de peix tenen propietats antiinflamatòries però la seva eficàcia en la malaltia és controvertida.
Convé destacar que dia a dia apareixen nous tractaments que s’afegeixen al tractament convencional.
1.2.2 Dieta / alimentació
Habitualment els canvis en la dieta són la primera cosa que la persona pot fer quan apareixen els primers indicis d’activitat de la malaltia. Sovint aquests canvis en la dieta han d’anar acompanyats, de forma immediata o no, d’un tractament farmacològic en funció de la severitat del brot.
Les recomanacions a seguir són:
Alimentació i MII en la fase activa de la malaltia
Alimentació i MII / pautes dietètiques en les manifestacions extraintestinals
1.2.3 Repòs físic i emocional
Quan apareix un brot de la malaltia es recomana disminuir l’activitat física i emocional, ja que el descans i el repòs físic general afavoreixen el repòs intestinal i per tant el control de la inflamació. Novament la intensitat del brot i les circumstàncies de vida de cada persona condicionaran les mesures que caldrà adoptar, entre les quals destaquen el control de l’estrès (com més estrès diari, més increments en els símptomes) i l’ansietat. És una mesura que es pot planificar ràpidament juntament amb el tractament dietètic davant dels primers indicis de brot de la malaltia.
1.3 En fase de remissió i en fase de brot
Hi ha altres grups de medicaments que es fan servir habitualment per tractar altres símptomes relacionats amb la malaltia inflamatòria intestinal. Entre els més comuns hi ha:
- Antibiòtics
Actualment es té en compte l’ús dels antibiòtics si hi ha complicacions sèptiques (infeccioses), símptomes atribuïbles al sobrecreixement de bacteris o malaltia perianal o fistulosa. Els antibiòtics més utilitzats són la ciprofloxacino (BaycipR, SeptociproR) i el metronidazol (FlagylR).
- Fàrmacs antianèmics
En la malaltia de Crohn que afecta l’ili hi pot haver un dèficit en l’absorció de vitamina B12, dèficit que també es pot donar en les persones amb malaltia de Crohn intervingudes quirúrgicament per afectació ileal. En aquests casos és necessari un tractament de reposició vitamínica per evitar possibles complicacions derivades del dèficit. Habitualment se sol fer servir una dosi intramuscular mensual de vitamina B12.
Un altre símptoma que pot aparèixer en la malaltia inflamatòria intestinal és l’anèmia per falta de ferro a causa de les pèrdues sanguínies o pel mateix procés inflamatori. En aquests casos es recomana el tractament amb ferro oral, tot i que si la falta de ferro és molt severa, també es pot administrar per via intramuscular o endovenosa.
- Fàrmacs relacionats amb el calci
L’afectació inflamatòria de l’intestí prim proximal (primera part de l’intestí prim) condiciona nivells sanguinis de calci baixos (hipocalcèmia) que poden empitjorar en els casos en què s’associa un dèficit de vitamina D, i requereix l’administració de suplements de calci, preferiblement per via oral, fonamentalment en nens, joves i persones grans.
Tots dos dèficits (de vitamina D i calci) predisposen a l’aparició d’osteoporosi, per això és important detectar-los i controlar-los.
2. El tractament quirúrgic
Si bé la malaltia de Crohn i la colitis ulcerosa comparteixen alguns aspectes epidemiològics i clínics, entre les dues malalties hi ha clares diferències en altres aspectes, com la localització de les lesions, l’afectació de l’espessor de la paret intestinal, i la freqüència i el tipus d’aparició de les diverses complicacions locals. Aquestes diferències obliguen a una actitud quirúrgica diferent per a cada malaltia.
El paper de la cirurgia en el tractament de la malaltia inflamatòria intestinal està cada vegada més ben delimitat. En general les principals indicacions del tractament quirúrgic tant en la colitis ulcerosa com en la malaltia de Crohn són:
- Aparició de complicacions que no es poden resoldre amb el tractament farmacològic (abscessos o acumulacions de pus abdominals, hemorràgies severes, estenosi o estrenyiment de la llum intestinal, etc.).
- Falta d’una bona resposta al tractament farmacològic en els brots severs de la malaltia.
De vegades la cirurgia comporta la col·locació d’una ostomia, habitualment de forma temporal. En tots els casos és important signar el consentiment informat.
Control de la situació de salut pP@)
Perquè la persona afectada per una malaltia inflamatòria intestinal porti una vida com més normal millor i aconsegueixi un nivell òptim d’independència en la seva pròpia cura, és imprescindible que assumeixi la responsabilitat de la situació de salut i s’impliqui activament en el control i la gestió d’aquesta situació. Diferents estudis demostren com les diverses maneres d’afrontar la malaltia (evasiva, negativa, optimista…) poden condicionar el benestar i la qualitat de vida de les persones amb MII, així com les repercussions personals, familiars i socials. Destaca, a més, el suport social com un factor de gran importància en el procés de salut, ja que atenua molt els efectes de l’estrès sobre el benestar físic i psicològic.
Hi ha recursos que cal tenir en compte per a la millora de la salut i la qualitat de vida, tant de la persona afectada com de les persones significatives del seu entorn.
En aquest sentit es recomana: 1. Les fonts d'informació, 2. La participació activa en programes d'educació per a la salut, 3. Associacions de malalts i grups d'ajuda mútua, 4. Unitat d'atenció integral.
1. Les fonts d’informació
Vivim en una època en què disposem d’informació abundant. La informació sobre la malaltia inflamatòria intestinal (MII) pot ser complexa i confusa. La manera de trobar informació precisa i actualitzada es fent servir fonts fiables i prestigioses, com ara les revistes especialitzades, els centres i les organitzacions especialitzades en MII i les pàgines web respectives, les organitzacions de professionals de la salut, així com les agències governamentals. És d’especial importància que les fonts d’informació d’internet que s’utilitzen siguin segures i de qualitat i en aquest sentit existeixen per a tots els públics, instruments de suport fàcils d’utilitzar com el qüestionari per avaluar pàgines Webs sanitàries segons criteris europeus, que ajuden a discriminar si una font és fiable o no. (Vídeo)
2. La participació activa en programes d’educació per a la salut impulsats des d’organitzacions sanitàries (centres de salut) o socials (associacions d’afectats).
Habitualment aquests programes es concreten en activitats com ara conferències, sessions informatives o tallers, que poden ajudar la persona a acceptar la nova situació de vida que genera, en especial, el diagnòstic d’una malaltia crònica, i a adaptar-s’hi. Saber i saber fer ajuda a responsabilitzar-se de la cura d’un mateix, a prendre decisions adequades i a millorar la qualitat de vida de la persona afectada i dels que l’envolten (família o amics).
3. Associacions de malalts i grups d’ajuda mútua.
El diagnòstic d’una malaltia crònica suposa una experiència en la vida de la persona i dels que l’envolten que requereix, sovint, el suport de la xarxa social. En aquest sentit és important considerar les fonts de suport disponibles (com les associacions de malalts i els grups d’ajuda mútua), perquè cada persona, en funció de les seves necessitats i en el moment més convenient, hi pugui establir el vincle que consideri més adequat. Aquest tipus de relacions són importants per satisfer les necessitats individuals, però també per resoldre les necessitats que pugui tenir el col·lectiu o grup de persones afectades.
4. Unitats d’atenció integral.
Els darrers anys han aparegut les anomenades unitats d’atenció integral, ubicades sobretot als hospitals, dotades d’equips professionals multidisciplinaris (infermeres, metges, nutricionistes, treballadors socials) amb l’objectiu d’oferir una atenció més integral centrada en la salut de les persones i, alhora, especialitzada i directa, dirigida tant a les persones afectades per MII com als seus familiars.
A més, és recomanable tenir en compte els diversos beneficis que poden aportar aspectes com ara:
- Fer exercici de forma saludable. En general l’exercici físic és saludable i recomanable tant per a les persones amb malaltia inflamatòria intestinal com per a la resta de població. Alguns estudis demostren que pot ser especialment recomanable.
- Fer servir les teràpies complementàries. Tractaments (productes i pràctiques terapèutiques) que no formen part integral de la medicina convencional o al·lopàtica.
- Gestionar els certificats de disminució / minusvalidesa. Les persones amb alguna malaltia crònica poden presentar una disminució de la capacitat per fer les activitats de la vida diària. El certificat de disminució, que a Espanya concedeix el departament de serveis socials de cada comunitat autònoma, és un document que expressa en tants per cent el grau de limitació o disminució que té cada persona per desenvolupar qualsevol activitat de la vida diària. A partir d’un grau de disminució igual o superior a un 33 %, l’administració posa a disposició de la persona un conjunt de recursos dirigits a millorar la seva qualitat de vida. Com a exemple de recursos hi ha les deduccions en la declaració de renda, els beneficis per a les empreses que contractin persones amb un certificat de disminució o les ajudes per a l’adquisició d’habitatges de protecció oficial. Per a més informació o gestió del certificat de disminució cal dirigir-se al departament de serveis socials de l’ajuntament corresponent al lloc de residència.
- Informació per sol·licitar la discapacitat: ACCU Espanya
- Informació per sol·licitar la incapacitat: ACCU Espanya
Malaltia inflamatòria intestinal en les etapes del cicle vitalpP@)
1. La MII en la infància
Tot i que no és el més habitual, la malaltia inflamatòria intestinal també es pot diagnosticar en aquestes etapes del cicle vital, una realitat que sembla que està augmentant. En la infància i en l’adolescència diagnosticar qualsevol malaltia crònica genera un impacte molt especial relacionat amb l’evolució biopsicosocial (creixement, escolaritat…) de la persona en aquestes etapes del cicle vital i suposa canvis en la vida del nen i dels familiars, especialment dels pares. Per això és important establir una relació de confiança amb l’equip de salut especialitzat (metge, infermera, nutricionista), així com amb tots els entorns que siguin significatius per al nen (escola, amics, esplais…), que garanteixi l’atenció integral a la salut del menor.
Infància: problemes de salut crònics
Adolescència: problemes de salut crònics
2. La MII en l'adolescència i en l'adultesa
La malaltia inflamatòria intestinal pot aparèixer a qualsevol edat, tot i que tendeix a diagnosticar-se en persones joves (entre 15 i 35 anys), amb un segon pic d’incidència entre els 55 anys i els 65, és a dir, en l’edat adulta.
L’edat adulta és la més llarga en la vida d’una persona, i la presència d’una malaltia crònica, com la malaltia inflamatòria intestinal (MII), suposa la necessitat d’adoptar canvis que poden afectar (no necessàriament de forma negativa) la vida de cada persona.
Adultesa: problemes de salut en l’adultesa
3. La MII en la vellesa
Habitualment quan la persona arriba a la vellesa ja ha passat cert temps amb el diagnòstic de la malaltia. És necessari tenir en compte que l’evolució de la malaltia (és a dir, els signes i els símptomes) pot variar respecte a altres etapes de la vida, en part, pels canvis biofisiològics propis de la vellesa, però també pels canvis en els rols personals o familiars, i la possible baixada del nivell d’autonomia per dur a terme per un mateix les activitats de la vida diària. Aquests aspectes poden condicionar el tractament i les pautes per al control de la situació de salut recomanats per l’equip de salut.
Vellesa: problemes de salut en la vellesa
Vellesa: síndromes geriàtriques
Situacions de vida relacionades pP@)
1. Embaràs
Atès que la malaltia inflamatòria intestinal té un primer pic d’incidència (època de diagnòstic) entre els 20 anys i els 40, no és infreqüent que una dona amb malaltia inflamatòria es vulgui quedar embarassada o ja ho estigui. Tant en estat de remissió com de brot de la malaltia és molt important seguir les pautes que de forma personalitzada indiqui l’equip de salut.
La dona ha de viure l’embaràs com l’experiència vital positiva que és, per això haurà de tenir en compte una sèrie d’aspectes relacionats amb la seva situació específica de salut.
Embaràs
En aquest sentit és important saber:
- Fertilitat.
Les persones amb malaltia inflamatòria intestinal (colitis ulcerosa o malaltia de Crohn), ja siguin homes o dones, tenen en general la mateixa capacitat de tenir fills (fertilitat) que la població general. Sens dubte, en les fases d’activitat de la malaltia o després d’una intervenció quirúrgica poden aparèixer factors que hi influeixin temporalment de forma negativa. En el cas dels homes convé destacar que certs fàrmacs, com la salazopirina, poden produir disminució de la fertilitat per oligospèrmia (disminució del nombre d’espermatozoides), una situació que desapareix en el moment en què es deixa de prendre la medicació.
- Herència.
El primer que s’ha de tenir en compte és que la malaltia inflamatòria intestinal no és una malaltia hereditària, tot i que hi ha una susceptibilitat genètica a desenvolupar-la, és a dir, hi ha certes alteracions en els gens que predisposen a tenir-la i que els pares amb MII poden transmetre als fills. No obstant això, la possibilitat que un fill de mare o pare amb MII tingui la malaltia al llarg de tota la vida és del 2 -10 % i, si tant la mare com el pare tenen la malaltia, la possibilitat és del 15-30 %.
- Efectes de l’embaràs en el curs de la malaltia.
S’han fet diversos estudis per valorar si l’embaràs pot modificar l’evolució de la malaltia inflamatòria intestinal. En general, si la malaltia està inactiva, l’embaràs no sembla que augmenti el risc de brots, i en el cas que n’hi hagi són més freqüents durant el primer trimestre i en el període del postpart. No obstant això, si la malaltia està activa abans de la concepció, pot augmentar el risc d’empitjorament.
Habitualment s’aconsella, com també es fa en una dona no embarassada, seguir el tractament de manteniment i modificar-lo si apareix un brot. Per tot això, és molt important que la situació d’embaràs es comuniqui com més aviat millor a l’equip de salut de referència, per prendre conjuntament les decisions més oportunes tant per a la mare com per al fetus. Evidentment en tots els casos és aconsellable una certa planificació de l’embaràs, és convenient buscar el moment de remissió de la malaltia i de bon estat de salut.
- Efectes de la malaltia en l’embaràs i el part.
S’han fet diversos estudis per valorar l’efecte de la malaltia inflamatòria en l’embaràs. En general el curs de l’embaràs i el desenvolupament del nen no acostumen a veure’s afectats si la malaltia està en remissió o lleugerament activa; la seva evolució és comparable a la de la població general. Si la malaltia està activa en el moment de la concepció (sobretot en brot sever), hi ha més risc d’avortaments espontanis o naixements prematurs. Per això, és recomanable planejar l’embaràs perquè la malaltia estigui estable i inactiva mentre duri. És important ressaltar que ni en la colitis ulcerosa ni en la malaltia de Crohn hi ha un risc més alt que en la població general de presentar malformacions congènites.
- Cirurgia prèvia i malaltia perianal.
La dona que ha estat sotmesa a qualsevol cirurgia i en funció de la causa de la intervenció, el tipus de cirurgia practicada i el temps transcorregut, haurà d’adoptar un conjunt de mesures durant l’embaràs i en el moment del part. Per fer-ho és fonamental un seguiment estricte per part de tots els professionals implicats (llevadora, ginecòleg, digestòleg...). El part per via vaginal és possible, però sovint és preferible la cesària per evitar complicacions relacionades amb la malaltia (per exemple, en el cas de tenir fístules o fissures perianals).
- Medicaments per al tractament de la malaltia inflamatòria intestinal durant l’embaràs i la lactància.
Abans de planificar l’embaràs (entre 3-6 mesos), és estrictament necessari que la dona ho consulti amb el seu equip de salut, ja que alguns tractaments poden ser perjudicials per al fetus i contraindicats en la lactància. És convenient mantenir contacte amb l’equip de salut i informar-lo de l’estat de gestació.
En general es recomana seguir el tractament farmacològic de la malaltia durant l’embaràs, ja que si se suspèn la dosi de fàrmacs utilitzats per mantenir la remissió, la malaltia podria empitjorar.
Els brots de la malaltia durant l’embaràs, en principi, s’han de tractar de la mateixa manera que en dones no embarassades. Cal recordar que l'alimentació continua sent un factor molt important tant per al control de la malaltia com per al control de l'embaràs.
3. Ser portador d’una ostomia
Per resoldre algunes de les complicacions més greus i, cal dir-ho, poc freqüents de la malaltia inflamatòria intestinal, pot ser necessari el tractament quirúrgic. Algunes vegades pot ser imprescindible construir una ostomia, que consisteix a fer sortir directament l’intestí a l’exterior mitjançant una obertura (estoma) practicada a la paret abdominal a través de la qual s’elimina la femta. Aquesta ostomia pot ser temporal o definitiva i en funció de la part de l’intestí que s’exterioritza l’ostomia rep noms diferents:
- Colostomia quan és l’intestí gros o còlon. Es localitza habitualment al costat esquerre de l’abdomen.
- Ileostomia quan és l’última part de l’intestí prim, anomenada ili. Es localitza habitualment al costat dret de l’abdomen.
Aquesta nova situació, que resol un problema greu per a la salut de la persona, suposa sens dubte un canvi en la situació de vida al qual s’haurà d’adaptar.
4. Viatjar
Viatjar és una activitat que, o bé per plaer o bé per motius laborals, pot ser habitual en la vida de moltes persones. Patir una malaltia crònica com una malaltia inflamatòria intestinal no ha de limitar aquesta activitat, però fa necessari fer un conjunt de consideracions per preservar la salut i evitar problemes i complicacions de la malaltia. A l'hora de viatjar s’han de tenir en compte precaucions com portar sempre tota la medicació des de casa, assegurar-ne el transport adequat o repartir-la en llocs diferents de l’equipatge.
Problemes de salut relacionatspP@)
Els problemes de salut relacionats amb la malaltia inflamatòria intestinal es divideixen en les possibles manifestacions extraintestinals de la malaltia i les seves complicacions.
Com a problemes de salut relacionats destaquen:
1. Les manifestacions extraintestinals de la malaltia, 2. Les complicacions de la malaltia, 3. Malalties intercurrents, 4. Manifestacions psicosocials i qualitat de vida.
1. Les manifestacions extraintestinals de la malaltia
Com es manifesta: manifestacions extraintestinals
2. Les complicacions de la malaltia
2.1 En la colitis ulcerosa
Les complicacions que poden aparèixer són poc freqüents i moltes persones no en presentaran cap al llarg de l’evolució de la malaltia. Destaquen:
- Hemorràgia massiva. Es presenta amb expulsió abundant de sang vermella fosca per l’anus. Es requereix una atenció urgent (sense demora).
- Perforació de l’intestí. Principalment es presenta amb dolor abdominal intens, abdomen de post (dur), febre, sudoració i malestar general. Es requereix una atenció urgent (sense demora).
- Megacòlon tòxic (dilatació aguda d’un segment o de tot el còlon). Es presenta principalment amb dolor i distensió abdominal, febre i malestar general. Es requereix una atenció urgent (sense demora).
- Estenosi colònica (estretor del còlon). Es presenta amb dolor i distensió abdominal habitualment després de la ingesta. Si l’estretor és molt severa, hi pot haver absència de defecació. Davant d’aquesta simptomatologia és important consultar l’equip de salut.
- Càncer de còlon. En general la incidència i la mortalitat per càncer és similar entre la població en general i les persones amb MII, tot i que hi ha un risc superior en el cas de càncer colorectal. Els dos factors que es relacionen amb una freqüència superior de càncer colorectal són l’extensió de la malaltia (amb afectació de tot el còlon, el risc és més gran) i el temps d’evolució (a partir dels 10 anys d’evolució augmenta el risc). Per detectar possibles lesions precanceroses i fins i tot prevenir l’aparició del càncer es recomana, a partir dels 10 anys del diagnòstic de la malaltia, fer periòdicament estudis endoscopis amb biòpsies.
- Osteoporosi. Consisteix en una disminució de la massa òssia que debilita l’os i fa augmentar la possibilitat de fractures. Un bon control i seguiment amb l’equip de salut és el millor per prevenir-la i detectar-la aviat.
- Alteracions hematològiques (de la sang). Principalment l’alteració en els valors de l’hemograma: disminució del nombre d’eritròcits o glòbuls vermells o de l’hemoglobina (anèmia), augment o descens de glòbuls blancs (leucocitosi i leucopènia) i augment de plaquetes (trombocitosi). Destaquen també les alteracions en la coagulació, que provoquen una tendència a la hemorràgia i a la trombosi (formació de trombes o coàguls de sang a les venes). Un bon control i seguiment amb l’equip de salut és el millor per prevenir-la i detectar-la aviat.
2.2 En la malaltia de Crohn
Les complicacions que poden aparèixer són:
- Estenosi intestinal. Consisteix en una estretor de l’intestí causada o bé per la rigidesa de la paret a conseqüència de l’activitat continuada de la malaltia, o bé per una inflamació molt aguda que tanca la llum intestinal. Es manifesta amb dolor abdominal després de la ingesta i sovint va acompanyada de nàusees. La severitat de l’estenosi i la intensitat dels símptomes (molt dolor i presència continuada de nàusees i vòmits) condicionen la urgència de l’actuació mèdica, que pot ser quirúrgica.
- Fístules i abscessos. La fístula és una connexió anormal entre un òrgan, vas o intestí i un altre òrgan, vas, intestí o la pell. Quan el procés inflamatori transmural (que afecta totes les capes de l’intestí), característic en la malaltia de Crohn, penetra fins que comprèn tot el gruix de la paret intestinal, es poden produir trajectes fistulosos que poden seguir diferents direccions fins al seu punt final. Quan la fístula desemboca a l’exterior a través de la pell (per exemple, pot desembocar al melic) s’anomena fístula externa, i apareix en forma de gra (petit orifici), a través del qual sorgeix una supuració. Quan la fístula no desemboca a l’exterior s’anomena fístula interna, i pot acabar el seu trajecte amb la formació d’un abscés (bossa de pus), habitualment localitzat a la zona anal, que produeix dolor local i febre. També pot desembocar en altres segments de l’intestí o altres òrgans, com la bufeta urinària.
Sovint el tractament de les fístules i els abscessos requereix un tractament farmacològic i quirúrgic combinat, que serà més o menys urgent en funció de les manifestacions que presenti cada persona. Les mesures higièniques i l’alimentació també són importants per al control i la millora de la simptomatologia associada a les fístules i els abscessos.
- Malaltia de Crohn perianal (zona anal). La malaltia perianal es caracteritza per la presència de fístules, fissures o abscessos a la zona anal. De vegades és la manifestació més important i molesta que presenta una persona amb malaltia de Crohn i pot ser la inicial, abans fins i tot de l’aparició dels símptomes digestius. Es manifesta amb dolor a la zona anal, presència de sang vermella i pus amb les deposicions, i de vegades febre i malestar. Sovint el tractament de la malaltia perianal requereix un tractament farmacològic i quirúrgic combinat que serà més o menys urgent en funció de les manifestacions que presenti cada persona. Les mesures higièniques i l’alimentació també són importants per al control i la millora de la simptomatologia associada a l’afectació perianal.
- Hemorràgia massiva. Es presenta amb expulsió abundant de sang vermella fosca per l’anus. Es requereix una atenció urgent (sense demora).
- Perforació de l’intestí. Principalment es presenta amb dolor abdominal intens, abdomen de post (dur), febre, sudoració i malestar general. Es requereix una atenció urgent (sense demora).
- Megacòlon tòxic (dilatació aguda d’un segment o de tot el còlon). Es presenta principalment amb dolor i distensió abdominal, febre i malestar general. Es requereix una atenció urgent (sense demora).
3. Malalties intercurrents
La malaltia intercurrent és la que té lloc en el transcurs d’una altra malaltia i la modifica en un grau més o menys elevat. En general una malaltia intercurrent pot ser un factor de risc per activar un brot de la malaltia, per això és important detectar-la aviat, extremar els controls habituals (control del nombre de deposicions, presència de sang a la femta…) i contactar amb l’equip de salut per controlar la malaltia intercurrent (per exemple, la grip) i per controlar la MII, si fos necessari. Es recomana, a més, prendre certes mesures pel que fa a l’alimentació.
Alimentació i MII / pautes dietètiques en les malalties intercurrents
4. Manifestacions psicosocials i qualitat de vida
La malaltia inflamatòria intestinal (malaltia de Crohn i colitis ulcerosa) és una malaltia crònica. Aquesta cronicitat és precisament la que pot generar un conjunt de canvis en la vida de la persona que en l’àmbit personal, familiar i social poden manifestar-se, per exemple, en canvis en l’autoimatge i l’autoestima, en la dinàmica familiar o en la vida laboral i de relació. La vivència d’aquests canvis i les respostes que cada persona generi per afrontar-los o per adaptar-se a aquesta nova situació de salut, dependran de factors com el tipus de malaltia i la seva evolució, els recursos personals que tingui cada persona i com els utilitzi, i els sistemes de suport de què disposi tant ella com la seva família, entre d’altres.
Factors i conductes de protecciópP@)
La malaltia inflamatòria intestinal és una malaltia de causa desconeguda, però conèixer i potenciar certs factors i conductes de protecció pot ajudar tant al control de la malaltia com a la millora de la salut i la qualitat de vida de la persona.
Entre aquests factors i conductes destaquen:
- Responsabilitzar-se i participar activament en el control de la malaltia (per exemple, prendre la medicació prescrita de forma adequada, adaptar l’alimentació a l’estat d’activitat de la malaltia…) i en la gestió de la situació de salut (per exemple, fer servir de forma responsable les teràpies complementàries...).
- Fer servir fonts d’informació acreditades i rigoroses per adquirir coneixements que permetin prendre decisions saludables. Contrastar sempre que sigui necessari aquesta informació amb l’equip de salut (infermera, metge, nutricionista…).
- Introduir els canvis en el desenvolupament de les activitats de la vida diària que cada persona consideri de forma única que poden afavorir el seu benestar i la seva qualitat de vida.
- Controlar i evitar els factors i conductes de risc que es relacionen amb l’activitat de la malaltia.
- Identificar la xarxa de recursos (personals, familiars i socials) que cada persona pugui necessitar i utilitzar-la (per exemple, els grups d’ajuda mútua).
Factors i conductes de risc pP@)
La malaltia inflamatòria intestinal és una malaltia de causa desconeguda. Tot i això, al llarg de la història s’han fet diferents estudis en un intent de conèixer els principals factors de risc que poden desencadenar els brots de la malaltia, entre els quals destaquen:
- Factors ambientals
- Factors genètics
- Factors immunològics
A més d’aquests factors, hi ha certs medicaments, infeccions, canvis i processos fisiològics que es consideren també factors de risc de brots o de problemes associats a la malaltia, i per això s’han de tenir en compte:
1. Medicaments, 2. Toxiinfeccions intestinals, 3. Canvis d'estació, 4. La menstruació.
1. Medicaments
- Antiinflamatoris no esteroïdals (AINE)
El consum d’AINE s’ha relacionat amb el desenvolupament de brots de la MII, i per això el seu ús s’ha de limitar a les situacions en què ho prescrigui específicament el metge que controla l’evolució de la MII.
- Anticonceptius orals
Les dades de què es disposa actualment sobre l’efecte dels anticonceptius orals en la malaltia inflamatòria intestinal (MII) són contradictoris, probablement perquè la composició hormonal d’aquests medicaments ha variat amb el pas dels anys i perquè hi ha factors de confusió associats, com el fet que les dones que prenen anticonceptius orals poden ser, a més, fumadores i, havent-se demostrat l’efecte negatiu del tabac en la malaltia de Crohn, resulta difícil avaluar per separat l’efecte de cadascun.
Un efecte advers dels anticonceptius orals és que augmenten la predisposició a tenir trombosis vasculars, i per tant prendre’n incrementaria encara més el risc de trombosis propi de la malaltia. Per això es recomana precaució.
- Antibiòtics
En l’actualitat es considera que la flora bacteriana intestinal pot jugar un paper rellevant en el desenvolupament de la malaltia. Atès que els bacteris de la flora intestinal estan en un equilibri perfecte, fer servir antibiòtics pot produir canvis en la flora i trencar aquest equilibri, amb el consegüent augment del risc de patir un brot. Malgrat això, alguns antibiòtics es poden utilitzar fins i tot per tractar la malaltia o les complicacions. Per tant, davant de la prescripció d’un antibiòtic es recomana consultar l’equip mèdic per decidir si és convenient o s’han de valorar les possibles alternatives.
2. Toxiinfeccions intestinals
Aquest terme fa referència a les típiques gastroenteritis d’estiu, que, en una persona amb MII, poden precipitar un brot. En aquest sentit, s’ha d’anar molt amb compte amb els ous, les maioneses, les verdures fresques mal rentades, etc., i aplicar totes les mesures de precaució que recomani l’equip de salut.
3. Canvis d’estació
Diversos estudis epidemiològics han suggerit una possible influència de les estacions (primavera, estiu, tardor i hivern) en la presentació de la malaltia i en els seus brots. Tot i això, els canvis d’estació no semblen influir en el curs de la malaltia.
4. La menstruació
El cicle menstrual pot ser un factor que alteri els símptomes de la malaltia. Per tant, durant els dies de regla, i si han aparegut símptomes de la malaltia, és convenient extremar les precaucions pel que fa a la dieta i l’exercici físic, i recordar que és important evitar sempre els antiinflamatoris, etc.
D’altra banda, prendre consciència i responsabilitzar-se de la salut d’un mateix pot condicionar de forma determinant el control i l’evolució de la malaltia, i així evitar brots i afavorir-ne un control més ràpid i eficaç. Per això es recomana tenir en compte els factors i les conductes de protecció associades a la malaltia.
Informació general
DescripciópP@)
La malaltia inflamatòria intestinal (MII) fa referència a un grup de trastorns inflamatoris crònics en què, per algun mecanisme encara desconegut, es produeix l’activació del sistema immunitari, cosa que afecta el sistema digestiu. Fonamentalment, engloba dues malalties: la malaltia de Crohn i la colitis ulcerosa. Totes dues és caracteritzen per l’aparició d’una inflamació repetitiva del tub digestiu, principalment de l’intestí prim o del còlon, cosa que pot produir diferents signes i símptomes, com ara dolor abdominal, diarrea o expulsió de sang amb la femta.
Actualment no hi ha cura definitiva per a la malaltia, encara que sí que es disposa de diversos tractaments per controlar la inflamació i els símptomes. La malaltia es manifesta en forma de brots (fase d’activitat) que s’alternen amb períodes de remissió (fase d’inactivitat).
La colitis ulcerosa afecta, de forma difusa i contínua, la mucosa i submucosa de l’intestí gros, principalment el còlon, mentre que la malaltia de Crohn pot afectar tot el gruix de la paret intestinal de qualsevol part del tracte gastrointestinal (de la boca a l’anus) de forma segmentària, alternant zones afectades i zones sanes.
De vegades, quan la zona afectada és el còlon, es fa molt difícil diferenciar les dues entitats o malalties, per això es coneix com a colitis indeterminada un quadre de solapament entre elles.
Història pP@)
La colitis ulcerosa i la malaltia de Crohn són malalties conegudes des de finals del segle XIX i principis del XX. El 1932 un metge americà, Burrill Bernard Crohn, de l’Hospital Mont Sinaí de Nova York (EUA), i dos col·legues, Ginzburg i Oppenheimer, van presentar una sèrie de 10 casos amb els mateixos símptomes: febre, diarrea i pèrdua de pes. Tots van ser operats i els van trobar lesions inflamatòries a l’ili (intestí prim), i per això aquesta malaltia es va denominar ileïtis regional. Posteriorment es van fer nous descobriments d’aquesta patologia, es va observar que no només afectava l’ili, sinó que també es podia localitzar en altres zones del tub o tracte digestiu, bàsicament al còlon, i va rebre el nom de malaltia de Crohn, com a reconeixement a aquest metge.
El 1875 dos metges, S. Wilks i W. Moxon W, van descriure per primera vegada la colitis ulcerosa com una entitat diferent de la malaltia de Crohn. Més tard, cap al 1909, Hawkins, un altre científic, va escriure un excel·lent relat de la malaltia i de la seva història natural. El mateix any Sir Arthur Hurst, investigador, va fer la primera descripció completa de la colitis ulcerosa.
Etiologia pP@)
La malaltia inflamatòria intestinal és una malaltia de causa desconeguda. No és una malaltia infecciosa ni tampoc hereditària. Es pensa que algun agent inicial desconegut (microbis, virus, components de la dieta, tabac, medicaments antiinflamatoris esteroïdals, etc.) posa en marxa en l’intestí una sèrie de canvis inflamatoris que són anormalment intensos i que poden aparèixer en persones amb una predisposició genètica. Tot i això, al llarg de la història s’han fet diferents estudis per intentar descobrir els diversos factors que poden desencadenar-ne els brots. Entre aquests factors, es poden destacar els ambientals, els genètics i els immunològics.
1. Factors ambientals, 2. Factors genètics, 3. Factors immunològics.
1. Factors ambientals
El fet que la malaltia inflamatòria intestinal es doni amb més freqüència en determinades zones geogràfiques (com a occident i en països en vies de desenvolupament que adopten estils de vida propis de zones desenvolupades) posa de manifest la rellevància del medi ambient en la patogènia d’aquestes malalties. Entre aquests factors destaca la dieta, el tabac i l’estrès.
1.1 La dieta
L’exposició constant del tracte gastrointestinal als productes ingerits ha determinat que la dieta sigui un factor important d’investigació. Malgrat que no es disposa de conclusions clares, s’han fet diversos estudis que indiquen que el consum de sucres refinats podria tenir relació amb la MII.
1.2 El tabac
S’han fet diversos estudis que suggereixen que el tabaquisme constitueix un factor de risc per al desenvolupament de la malaltia de Crohn i un factor protector davant l’aparició de la colitis ulcerosa.
- Colitis ulcerosa. Sembla que els fumadors tenen menys risc de desenvolupar-la, mentre que els que no han fumat mai i, sobretot, els que han deixat de fumar podrien tenir més incidència de la malaltia.
- Malaltia de Crohn. Sembla que fumar està relacionat amb més risc de tenir la malaltia i que a més s’associa a una major gravetat del curs clínic (augment del nombre de brots i d’hospitalitzacions, més risc de desenvolupar complicacions, així com més risc de recurrència postquirúrgica) i a una pitjor resposta al tractament farmacològic. Segons una metaanàlisi publicada el 2006, el tabaquisme és un factor mediambiental de notable rellevància en la patogènia de la MII, així com en l’efecte diferencial entre la malaltia de Crohn i la colitis ulcerosa.
1.3 Fàmarcs
Encara continua el debat en la influència dels antiinflamatoris no esteroïdals (AINE), tant en el debut de la malaltia com en la seva evolució. Tampoc no s’ha pogut demostrar que els anticonceptius orals augmentin el risc de desenvolupar la MII.
1.4 Estrès psicosocial
Segons els diferents estudis que s’han fet, sembla que l’estrès o malestar emocional pot influir en el desenvolupament de la malaltia inflamatòria intestinal (MII) i augmentar el risc d’aparició de nous brots, i també la seva gravetat. Tot i que s’ha trobat una alta comorbiditat entre les alteracions de l’estat d’ànim i la MII, no queda clar en la literatura si els trastorns psicopatològics (depressió, ansietat…) són previs al desenvolupament de la malaltia o en són una conseqüència. És important indicar que les persones amb MII tendeixen a considerar l’estrès com una causa, i no només un desencadenant, dels brots de la seva malaltia. Aquesta percepció de la causa de la malaltia és molt important per tractar-la i afrontar-la, motiu pel qual és essencial que les persones amb MII comprenguin què és l’estrès i com el poden gestionar per millorar la qualitat de vida.
2. Factors genètics
La malaltia inflamatòria intestinal no és una malaltia hereditària tot i que sí que sembla que hi hagi predisposició genètica, és a dir, familiars directes d’una persona afectada tenen una predisposició més alta a tenir-la que la resta de la població. Aproximadament un 10 % de les persones amb MII presenta antecedents familiars, i en cas de malaltia de un familiar de primer grau hi ha un risc estimat de desenvolupament de MII del 2 % al 10 %.
3. Factors immunològics
Al tracte gastrointestinal hi ha un sistema defensiu immunològic constituït bàsicament per glòbuls blancs o leucòcits.
Per algun mecanisme encara poc conegut, en la malaltia inflamatòria intestinal es produeix l’activació del sistema immunològic i es desencadena una resposta contra el propi teixit intestinal, cosa que dóna lloc a una reacció inflamatòria que pot afectar només la mucosa en el cas de la colitis ulcerosa, o bé tota la paret intestinal (afectació transmural) en el cas de la malaltia de Crohn.
Altres factors que poden influir, desencadenar o agreujar els brots de la malaltia són prendre alguns fàrmacs, com ara antibiòtics o antiinflamatoris no esteroïdals (AINE), les infeccions intestinals, els canvis d’estació o la menstruació.
Epidemiologia pP@)
1. Incidència i prevalença
Les MII afecten entre 90 i 300 persones per cada 100.000 habitants en la població general, Casati & Toner (2000).
Es considera que en les últimes dècades la incidència i la prevalença de la malaltia de Crohn ha augmentat tant en els països desenvolupats com en els que estan en vies de desenvolupament.
2. Edat, raça i sexe
La malaltia inflamatòria intestinal pot aparèixer a qualsevol edat, tot i que tendeix a manifestar-se en persones joves (entre 15 i 35 anys), amb un segon pic d’incidència entre els 55 anys i els 65. Apareix amb més freqüència en persones de raça blanca –sembla que els jueus són especialment susceptibles de patir-la– i afecta de la mateixa manera persones de tots dos sexes.
3. Distribució geogràfica
Hi ha una distribució diferent de la malaltia inflamatòria intestinal segons les àrees geogràfiques, amb més incidència a la zona nord d’Europa i dels Estats Units, així com a les zones industrialitzades respecte a les rurals. A Europa la incidència a Escandinàvia i al Regne Unit és més alta que a Alemanya, i clarament més alta que als països de la zona mediterrània, com França, Espanya, Itàlia o Grècia, tot i que la incidència a Espanya ha augmentat en els últims 40 anys. Una cosa semblant passa als Estats Units, on la incidència és més alta a estats del nord com Wisconsin i Washington que a estats del sud com Nou Mèxic, Arizona i Texas. Les zones de baixa incidència són Àsia, Centreamèrica i Sud-amèrica.
TipuspP@)
Tant la colitis ulcerosa com la malaltia de Crohn tenen unes característiques clíniques (signes i símptomes), endoscòpiques i histològiques (afectació de les mucoses i els teixits) específiques que permeten la seva diferenciació en la majoria dels casos.
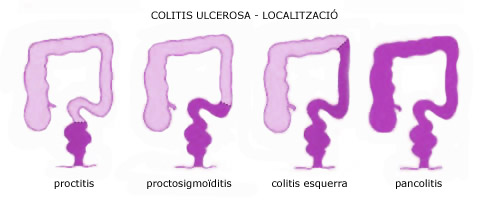
1. Colitis ulcerosa
És una malaltia inflamatòria intestinal que afecta la mucosa i submucosa de l’intestí gros, predominantment el còlon, de forma difusa i contínua, i no afecta altres trams del tub o tracte digestiu. Generalment s’inicia al recte i al còlon sigmoide (l’última porció de l’intestí gros), i si s’estén sempre ho fa en sentit ascendent. Segons les zones afectades es pot parlar de:
- Proctitis: Quan la malaltia afecta el recte.
- Proctosigmoïditis: És la inflamació que afecta fins a uns 25-30 centímetres del marge anal (recte i sigma).
- Colitis esquerra: Afecta el recte, la sigma i el còlon descendent.
- Pancolitis: És la colitis que afecta la totalitat del còlon.
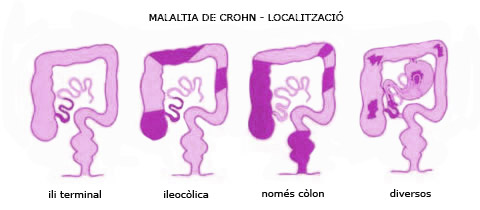
2. Malaltia de Crohn
És una malaltia inflamatòria intestinal que pot afectar tot el gruix de la paret intestinal, que és el que s’anomena afectació transmural, amb la formació de granulomes, i que pot aparèixer de manera simultània a diversos segments del tub o tracte digestiu.
L’ili terminal (l’última porció de l’intestí prim) és el lloc més freqüent d’afectació –fins a un 40 % - 50 % del total de persones amb malaltia de Crohn–, seguit pel còlon.
És important fer una diferenciació clínica entre la colitis ulcerosa i la malaltia de Crohn, ja que l’evidència demostra que l’evolució de la malaltia, el pronòstic, la resposta al tractament mèdic i la necessitat de tractament quirúrgic difereixen de forma significativa en les dues malalties.
Consells de la infermera
RespirarpP@)
Un bon control de la respiració és una mesura molt aconsellable per tenir cura de la salut personal, per afavorir el repòs físic i mental, i en conseqüència per controlar aquells factors que es consideren desencadenants dels brots de la malaltia, com per exemple l’estrès.
En aquest sentit es recomana:
- Considerar la conveniència de fer servir tècniques de relaxació i de respiració controlada com a mesures de suport en el control de la salut, tant en la fase d’inactivitat de la malaltia (remissió) com en la fase d’activitat (brot).
- Aprendre les tècniques de relaxació més apropiades i recomanades per l’equip de salut, així com el millor moment per posar-les en pràctica.
- Aplicar les tècniques de respiració apreses, de forma habitual, és a dir, en època de remissió, i no només en els moments considerats de crisi (estrès, cansament, brots de la malaltia).
- Millorar la respiració pot ajudar a reduir el dolor i les complicacions que s’hi associen. Tres exercicis ben senzills poden ajudar a aconseguir-ho:
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Respirar
Menjar i beurepP@)
El tractament nutricional és un dels pilars del tractament de la malaltia.
Quan la malaltia està inactiva (remissió) en general es recomana:
- Seguir les pautes de l’alimentació saludable:
Alimentació i MII / fase de remissió
Quan la malaltia entra en activitat (brot) ajustar l’alimentació és una de les primeres coses que la persona pot fer de forma autònoma, fins i tot sense la necessitat de consultar-ho amb l’equip de salut. Les pautes dietètiques aplicades aviat, juntament amb una disminució del ritme d’activitat del dia a dia, faciliten el repòs intestinal i poden ser clau per al control dels brots lleus i la millora en els casos de brots més severs.
En aquest sentit es recomana:
- Personalitzar sempre la dieta fent servir com a base les normes generals recomanades per l’equip de salut.
- Ajustar l’alimentació al grau d’activitat de la malaltia de manera que sigui la més adequada per a cada moment (brot lleu, brot moderat, brot sever):
Alimentació i MII en un brot lleu
Alimentació i MII en un brot moderat
Alimentació i MII en un brot agut - Seguir l’alimentació recomanada davant de les manifestacions extraintestinals de la malaltia.
Alimentació i MII : problemes de salut relacionats
- Adaptar les necessitats dietètiques relacionades amb l’activitat de la malaltia a les específiques relacionades amb altres situacions de vida que es puguin donar simultàniament. Per exemple:
Alimentació i embaràs: alimentació davant els trastorns propis de l'embaràs
Independentment de la fase d’activitat de la malaltia es recomana:
- Incorporar progressivament tots els aliments que s’aconsellin per evitar dèficits nutricionals, i superar tòpics com l’eliminació o l’exclusió permanent (fins i tot en època de remissió) de la ingesta de llet i derivats.
- Determinar de forma individual els aliments que es toleren més bé, anotar tots els aliments que en un moment donat no s’han tolerat bé i compartir la informació amb l’equip de salut per prendre les decisions adequades que segur que ajudaran a controlar la malaltia i a millorar la salut.
- Ajustar progressivament la dieta més adequada en funció de la situació de vida de cada persona.
Alimentació i MII: etapes del cicle vital
Alimentació i MII: embaràs - Sol·licitar sempre que es consideri necessari el consell o l’assessorament de l’equip de salut.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Menjar i beure
Moure's i mantenir una postura corporal correctapP@)
L’adequació de l’activitat física a la situació evolutiva de la malaltia (en fase de brot o de remissió) forma part del tractament de la malaltia i és important per controlar la situació de salut. És una mesura que juntament amb l’adaptació de la dieta i el repòs intel·lectual o mental pot gestionar de forma autònoma cada persona, sense necessitat de consultar-ho amb l’equip de salut.
En aquest sentit s’aconsella:
- Disminuir l’activitat física quan apareixen els primers símptomes que indiquen activitat de la malaltia, ja que el descans i el repòs físic en general afavoreixen el repòs intestinal i per tant el control de la inflamació.
- Prioritzar l’execució de les activitats de la vida diària classificant-les en imprescindibles, necessàries i prescindibles. Per exemple, preparar el menjar pot ser imprescindible, però potser no ho és fer els llits abans de sortir de casa i segurament és prescindible ordenar els armaris.
- Buscar i utilitzar els recursos que puguin facilitar les activitats que requereixen esforç físic. Per exemple, sol·licitar l’entrega de la compra a domicili.
- Informar-se dels beneficis de l’activitat física com a font de salut.
- Practicar regularment l’activitat física i l’exercici físic que més s’adapti a la situació de salut de cada persona. En aquest sentit s’ha de considerar especialment la presència de manifestacions extraintestinals de la malaltia, com per exemple l’espondilitis anquilosant i practicar el tipus d'activitat física més adequada.
- Adaptar l’activitat física habitual (esport), si se’n fa, a la fase d’activitat de la malaltia. Per exemple, substituir en moments determinats el fúting per caminar.
- Sol·licitar sempre que es consideri necessari el consell o l’assessorament de l’equip de salut.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Moure’s i mantenir una postura corporal correcta
Reposar i dormirpP@)
Quan apareix un brot de la malaltia es recomana disminuir l’activitat física i mental per afavorir el repòs intestinal i en conseqüència el control de la inflamació. Novament la intensitat del brot i les circumstàncies de vida de cada persona condicionaran les mesures que s’hauran d’adoptar, entre les quals destaca el control de l’estrès i l’ansietat.
Descansar és fonamental per assegurar el repòs físic i mental, i es recomana tant per mantenir la salut com per prevenir i controlar els brots de la malaltia.
En aquest sentit s’aconsella:
- Dormir i descansar les hores recomanades segons les necessitats de cada persona en funció de l’etapa del cicle vital en què estigui (infància, adolescència, adultesa i vellesa) i en funció de les circumstàncies de vida.
- Introduir canvis quan sigui necessari (brots de la malaltia o en les èpoques de més estrès) en els hàbits diaris referents al descans personal, com per exemple fer la migdiada si no és una activitat habitual.
- Incorporar alternatives a les rutines habituals abans d’anar a dormir, com ara prendre certs aliments amb propietats relaxants (infusions), així com considerar el tractament farmacològic, en moments específics, concrets, i sempre sota prescripció mèdica.
- Sol·licitar sempre que es consideri necessari el consell o l’assessorament de l’equip de salut.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Reposar i dormir
EliminarpP@)
Quan la malaltia està inactiva (època de remissió) no cal tenir cap control especial pel que fa a l’hàbit deposicional, que serà específic de cada persona. Els canvis en el patró deposicional que es considera normal per a cada persona poden indicar activitat de la malaltia. Les principals manifestacions que indiquen activitat de la malaltia són la diarrea, la presència de sang a la femta (rectorràgia o hemorràgia) i una sensació imperiosa de ganes de defecar o sensació d’evacuació incompleta (tenesme rectal). A més, algunes vegades la persona pot necessitar la construcció d’una ostomia, habitualment de forma temporal, que li permeti eliminar la femta.
En aquest sentit, per a totes les persones –siguin portadores o no d’una ostomia– s’aconsella:
- Quantificar i registrar en una llibreta, durant les primeres 24-48 h de l’aparició dels símptomes associats a l’activitat de la malaltia, dades rellevants com el nombre de vegades que es produeix l’evacuació intestinal, la presència de sang a la femta, la sensació de tenesme rectal, etc. Aquesta mesura permetrà tenir un control més exhaustiu de la malaltia i prendre les mesures recomanables aviat, com iniciar un canvi en l’alimentació, alhora que facilitarà a l’equip de salut la valoració del grau d’activitat de la malaltia, en el cas que fos necessària l’assistència al centre de salut.
- Reposar la pèrdua de líquids que pugui causar la diarrea i l’hemorràgia amb una bona aportació de líquids (beure aigua) sempre que no apareguin vòmits, una situació davant la qual s’ha consultar l’equip de salut.
- Procurar que qualsevol persona, ja sigui nen, adolescent, adult o de la tercera edat, tingui la intimitat necessària en el moment d’anar al lavabo (evacuar).
- Fomentar l’autonomia de cada persona en la detecció dels signes d’activitat de la malaltia. Si hi hagués falta d'autonomia i fos necessari ajudar la persona en aquest control, s’ha de fer quan finalitzi l’acte de la defecació i no mentre duri.
- Extremar les mesures que asseguren les màximes condicions higièniques en el moment de fer servir el vàter, sobretot en llocs públics. Es recomanen mesures com col·locar protectors de plàstic a la zona de suport del vàter o netejar-la amb tovalloletes higièniques.
- Aplicar les mesures relacionades amb l’adequació de la dieta, el dispositiu col·lector i la higiene del periestoma davant de les necessitats que genera ser portador d’una ostomia, específiques en funció de cada tipus d’ostomia i de la situació de vida de cada persona. Per exemple, una persona portadora d’una colostomia pot arribar a regular sovint l’hàbit deposicional i aconseguir una única eliminació de femta al dia, i per consegüent un únic canvi de bossa. Malgrat tot, una persona portadora d’una ileostomia requerirà més canvis de bossa al dia, ja que la consistència més fluida de la femta no permet que es pugui controlar i hi ha diverses evacuacions diàries, circumstància que obliga a prendre mesures com ara portar més dispositius i bosses de recanvi.
- Sol·licitar sempre que es consideri necessari el consell o l’assessorament de l’equip de salut.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Eliminar
Evitar perills i prevenir riscspP@)
Un bon control de la malaltia és essencial per evitar i prevenir perills per a la salut de la persona. Treballar l’autonomia personal per poder prendre aquelles decisions que més s’adeqüen a les necessitats i les expectatives de cada persona és fonamental.
En aquest sentit és aconsellable:
- Utilitzar fonts d’informació i suport acreditades que permetin a la persona, en diferents situacions, prendre les millors decisions.
- Contrastar amb l’equip de salut tota la informació obtinguda per altres mitjans i canals d’informació, com Internet, tant si generen dubtes com si no.
- Prestar atenció als indicadors precoços d’activitat de la malaltia (signes i símptomes dels brots) i prendre les mesures recomanades com més aviat millor.
- Seguir el tractament mèdic (medicació, dieta, activitat…) pautat, fins i tot quan no hi ha activitat de la malaltia.
- Actuar de forma responsable i efectiva davant dels problemes de salut relacionats o que poden afectar la malaltia, com les manifestacions extraintestinals o les complicacions de la malaltia.
- Potenciar els factors de protecció que permetin enfortir la cura de la salut i evitar els factors de risc desencadenants de l’activitat de la malaltia (brots).
- Gestionar amb el màxim grau d'independència possible tot allò que suposi un control més alt de la malaltia i un benefici per a la salut. Per exemple, que un nen pugui comunicar directament al menjador escolar la necessitat d’una dieta especial si percep malestar associat a l’activitat de brot.
- Utilitzar tots els recursos que en un moment determinat puguin ajudar a acceptar o gestionar millor la situació de salut. Per exemple, contactar amb les associacions de malalts o els grups d’ajuda mútua, o disposar, quan sigui necessari, dels beneficis que garanteix el certificat de disminució.
- Davant de situacions de salut concretes, temporals o permanents, com ser portador d’una ostomia, buscar alternatives que permetin afrontar-les millor. Per exemple, buscar els dispositius que s’ajustin més bé a les necessitats que en cada moment pugui tenir cada persona, com per exemple voler banyar-se a la platja o a la piscina, o estar embarassada.
- Considerar i aplicar tots els aspectes que puguin suposar per a cada persona una millora en les interaccions socials.
- Sol·licitar sempre que es consideri necessari el consell o l’assessorament de l’equip de salut, exercint el dret que vostè té a rebre la informació necessària.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Comunicar-se i interaccionar socialmentpP@)
La cronicitat de la malaltia i la manifestació en forma de brots i les seves característiques, com la diarrea i la urgència en l’evacuació, poden crear un conjunt de problemes psicològics i socials, a més d’uns sentiments que de vegades són difícils de desvincular de la connotació de tabú que s’associa a la necessitat biofisiològica de defecar, com la vergonya, la por o la inseguretat, que poden afectar la comunicació i la interacció social de cada persona.
En aquest sentit és aconsellable:
- Comunicar, sense pors ni tabús, el problema de salut a aquelles persones escollides de forma selectiva, com ara companys de feina o amics, ja que pot ser molt útil per assegurar el benestar. Evita haver de donar explicacions innecessàries o justificar certes conductes, i ajuda a viure-les amb normalitat, com per exemple a l’hora de sol·licitar una ubicació concreta en el lloc de treball, a prop del lavabo.
- Aprendre a gestionar i controlar l’estrès, ja que, tot i que no n’és la causa, sí que és un factor desencadenant de la malaltia. Utilitzar certs tipus de teràpies complementàries pot ser molt útil.
- Sol·licitar sempre que es consideri necessari el consell o l’assessorament de l’equip de salut.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Comunicar-se i interaccionar socialment
Treballar i divertir-sepP@)
L’activitat laboral i les activitats d’oci suposen una font important d’interaccions socials. Per afrontar alguns problemes o situacions habituals que pot viure cada persona en el dia a dia és recomanable prendre certes mesures.
En l’àmbit laboral és recomanable:
- Sol·licitar un torn laboral estable, matins o tardes, i evitar, si és possible, treballar de nit per assegurar un bon descans.
- Sol·licitar, en l’entorn laboral, una ubicació física com més a prop millor d’un lavabo, i així garantir el màxim grau d’intimitat davant de la necessitat d’haver d’anar al lavabo sovint.
- En moments de certa activitat de la malaltia, aplicar certes mesures, com ara portar menjar casolà i evitar menjar a la cantina de la feina o en bars i restaurants.
- Ajustar el tipus de menjar a la planificació laboral de cada dia per assegurar més control en l’hàbit deposicional. Per exemple, davant d’una reunió de feina que es preveu llarga pot ser recomanable potenciar la ingesta d’aliments més astringents (arròs, torrades...) o evitar els més flatulents (col, llegums...).
- Disposar, quan sigui necessari, dels beneficis que garanteix un certificat de disminució i que sovint suposen un pacte entre treballador i empresari a través dels beneficis que representa per a tots dos. Per exemple, per al treballador poder sol·licitar sense inconvenients hores laborals per anar al centre de salut, i per a l’empresari certs beneficis fiscals perquè té en plantilla un treballador amb aquest tipus de certificat.
- Gestionar la baixa laboral o no davant d’un brot de la malaltia, seguint les recomanacions de l’equip de salut.
En l’àmbit de l’oci és recomanable:
- Tenir en compte un seguit de detalls que permetran gaudir o fer amb més tranquil·litat activitats d’oci comunes com anar al cinema. Per exemple, situar-se a prop d’una porta de sortida o als laterals de la sala per poder sortir amb més facilitat si fos necessari, o evitar els aliments que puguin potenciar els sorolls intestinals.
- Planificar i comunicar, amb temps, a l’equip de salut aquelles activitats d’oci considerades més complexes, com pot ser viatjar. Accedir a fonts d’informació acreditades (amb rigor) que permetin prendre a temps les mesures necessàries per controlar més la salut (per exemple, fer una valoració de la medicació que s’estigui prenent amb les vacunes que puguin ser recomanables per fer el viatge).
- Sol·licitar sempre que es consideri necessari el consell o l’assessorament de l’equip de salut.
Es recomana tenir en compte tots els consells generals, que permetran adoptar hàbits saludables en relació amb l’activitat de la vida diària de:
Treballar i divertir-se
Tòpics i conductes erròniespP@)
L’estrès, així com les alteracions de l’estat d’ànim, són factors desencadenants dels brots de la malaltia i no una causa, segons la literatura actual. Els darrers anys hi ha hagut un gran interès en l’estudi del paper que té l’estrès psicosocial en les MII, perquè s’associa a una vulnerabilitat més alta de les persones a presentar la malaltia, i també perquè les MII són successos en si mateixos altament estressants.
La majoria de persones, quan la malaltia està inactiva (remissió), poden fer una vida normal. Tot i això, és aconsellable controlar els factors de risc associats als brots de la malaltia, així com potenciar els factors protectors.
Les restriccions dietètiques generalitzades (sobretot de làctics, derivats i fibres) en època de remissió, sovint no estan justificades. Les pautes generals per a una alimentació saludable són les mateixes que les recomanades per a la població en general i s’hauran d’adequar individualment segons les característiques i les necessitats de cada persona amb l’ajuda de l’equip de salut.
La majoria de persones amb una malaltia inflamatòria intestinal no arriben mai a ser portadores d’una ostomia, i en el cas que la necessitin, la majoria de les vegades és temporal.
 Comentaris
Comentaris
Llistat
La calprotectina, es un indicador de inflamación intestinal. Por norma general cuanto mayor es el nivel de calprotectina mayor es la severidad de la inflamación. Los signos y síntomas que se pueden presentar en un brote de colitis ulcerosa por orden de frecuencia son: eliminación de sangre o moco con las heces (a veces también pus), tenesmo rectal, diarrea y dolor abdominal. Te recomiendo que leas nuestro tutorial sobre Colitis ulcerosa. Tutorial : https://www.infermeravirtual.com/esp/problemas_de_salud/enfermedades_transtornos/enfermedad_inflamatoria_intestinal#tutorial-49-que_es
Esperamos haberte ayudado.
Equipo Infermera virtual.
Enllaços d'interès
Fonts d'interès general
- Crohn’s & Colitis Foundation of America
- Foro actiu per a persones amb MII
- Unitat d'Atenció Crohn-colitis
Associacions / Grups d'ajuda mútua
Comunitats d'usuaris
Bibliografia
Bibliografia consultada
- Diaz Sibaja MA, Comeche Moreno MI, Mas Hesse B, Díaz García M, Vallejo Pareja MA. Enfermedad inflamatoria intestinal: depresión y estrategias de afrontamiento [Internet].
A: Apuntes de psicología Vol. 26 no 1. Sevilla: Colegio Oficial de psicologia de Andalucía oriental y Universidad de Sevilla; 2008. p.91-102. [accés 16 de setembre de 2009]. Disponible a:http://www.cop.es/delegaci/andocci/files/contenidos/VOL_26_1_7.pdf - Farreras P, Rozman C. Medicina interna [Recurs electrònic].
13a edició. Madrid: Harcourt Brace; 1997. [accés 16 de setembre de 2009]. Disponible a: http://www.sepeap.es/libros/farreras13/MEDIN.PDF - Fontanet G, Casellas F, Malagelada JR. La Unidad de Atención Crohn-Colitis: 3 años de actividad. Gac Sanit [Revista Internet].
2004 [accés 16 de setembre de 2009]; 18 (6). Disponible a:http://scielo.isciii.es/scielo.php?pid=S0213-91112004000800011&script=sci_arttext - Mañosa M. Calidad de vida y enfermedad inflamatoria intestinal: psicopatología y personalidad. Siete Dias Med [Revista Internet].
2009 [accés 16 de setembre de 2009]; (790). Disponible a: http://www.sietediasmedicos.com/index.php?option=com_docman&task=cat_view&gid=42&mosmsg=La+descarga+no+est%E1+autorizada+desde+ese+sitio.+%28www.google.es%29 - Mañosa M. Leucocitoaféresis en la enfermedad inflamatoria intestinal. Siete Dias Med [Revista Internet].
2009 [accés 16 de setembre de 2009]; (785). Disponible a: http://www.sietediasmedicos.com/index.php?option=com_docman&task=cat_view&gid=42&mosmsg=La+descarga+no+est%E1+autorizada+desde+ese+sitio.+%28www.google.es%29 - Martini GA, Brandes JW. Increased consumption of refined carbohydrates in patients with Crohn's disease.
Klin Wochenschr. 1976; 54 (8): 367-71. - Ritchie JK, Wadsworth J, Lennard-Jones JE, Rogers E. Controlled multicentre therapeutic trial of an unrefined carbohydrate, fibre rich diet in Crohn's disease.
Br Med J (Clin Res Ed). 1987; 295 (6597): 517-20. - Shoda R, Matsueda K, Yamato S, Umeda N. Epidemiologic analysis of Crohn disease in Japan: increased dietary intake of n-6 polyunsaturated fatty acids and animal protein relates to the increased incidence of Crohn disease in Japan.
Am J Clin Nutr. 1996; 63 (5): 741-5. - Swearingen, PL. Manual de enfermeria medico-quirurgica. Intervenciones enfermeras y tratamientos interdisciplinarios.
6a edició. Madrid: Elsevier; 2008.
Bibliografia recomanada
- Alcalá MJ, Casellas F, Fontanet G, Prieto L, Malagelada JR. Shortened questionnaire on quality of life for inflammatory bowel disease.
Inflamm Bowel Dis. 2004 Jul;10(4): 383-91. - Casellas F, Fontanet G, Borruel N, Malagelada JR. The opinion of patients with inflammatory bowel disease on healthcare received.
Rev Esp Enferm Dig. ( Madrid) 2004 [accés 3 de setembre de 2010 ]; 96 (3): 174-184. Disponible a: http://scielo.isciii.es/pdf/diges/v96n3/original2.pdf - Fontanet G, Casellas F, Malagelada JR. La Unidad de Atención Crohn-Colitis: 3 años de actividad.Gac Sanit [Revista Internet].
2004 [accés 3 de setembre de 2010]; 18(6). Disponible a: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0213-91112004000800011

Mª Teresa Luis Rodrigo
Infermera. Professora Emèrita de l'Escola d'Infermeria de la Universitat de Barcelona. S’ha interessat des de fa anys en el desenvolupament i la utilització de les terminologies infermeres (de diagnòstics, d’intervencions i de resultats) des d’una concepció disciplinària de les cures. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles en diverses revistes científiques.
Fins desembre de 2016 va formar part de la direcció científica i disciplinària de la Infermera virtual i, com a tal, va participar en l'elaboració dels conceptes nuclears que guien el contingut de la web, va assessorar pel que fa a la seva construcció i en la selecció dels temes a abordar, d'igual manera, va col·laborar, sempre des de la perspectiva científica i disciplinària, en la revisió dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo a la web.


Carmen Fernández Ferrín
Infermera. Va ser Professora Emèrita de l’Escola d’Infermeria de la Universitat de Barcelona. La Carmen va morir l’agost del 2013 però la seva aportació i expertesa infermera continuaran sempre presents a la Infermera virtual.
Va ser experta en el model conceptual de Virginia Henderson, es va interessar pel desenvolupament disciplinari de la infermeria, especialment per tot el que està relacionat amb la seva construcció teòrica. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles.
Formà part de la direcció científica de la Infermera virtual i, com a tal, va participar en la definició dels conceptes nuclears que emmarquen la filosofia del web, assessorà pel que fa a la seva construcció i en el disseny de l’estructura de les fitxes. També participà en la selecció dels temes a abordar, en la revisió, des del punt de vista disciplinari, dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo al web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Toni Torrejón Herrera
Diplomat en infermeria, especialista en infermeria del treball i llicenciat en documentació. Màster en Administració i gestió en cures d’infermeria (UB). Ha rebut formació especialitzada en la gestió de serveis de tecnologies de la informació (ITIL). Ha finalitzat els cursos del programa de Doctorat en salut pública i metodologia en recerca biomèdica i està en procés d’elaboració de la tesi doctoral.
Ha treballat durant sis anys com a infermer d’investigació assistencial a l’Hospital Vall d’Hebron Institut de Recerca (VHIR). Ha rebut el Premi Insígnia del Dofí d'Or, en reconeixement al compromís i a la implicació en el màster en Administració i gestió en cures d’infermeria, i el Lideratge en recerca, a proposta de la Direcció de l'EUI Santa Madrona.
Des de fa sis anys és investigador llicenciat CIBERehd de l’Institut de Salut Carlos III de Madrid a la Unitat d'Atenció Crohn-Colitis del Servei d’Aparell Digestiu de l'Hospital Universitari Vall d'Hebron, tasca que compagina des de fa nou anys amb l'àrea de salut laboral.
Creu que la Infermera virtual és un projecte creïble, ja que ofereix informació fiable, actual, pràctica, de qualitat i de forma gratuïta. Destaca l’aposta de la Infermera virtual per l'aproximació a la promoció i l’educació per a la salut a través del coneixement infermer.


Gisel Fontanet Cornudella
Màster en educació per a la salut (UDL). Postgrau en Infermeria psicosocial i salut mental (UB).
Actualment és gestora de desenvolupament de persones de la Unitat de Gestió del Coneixement de la Fundació Sanitària Mollet. Membre del Consell Assessor Fundació TICSALUT 2014-2017, del grup @MWC_nursing, entre d'altres.
Fins l'abril de 2015 va ser adjunta a la Direcció de Programes del COIB, tenint a càrrec la direcció i coordinació del projecte Infermera virtual. Fins desembre de 2016 va gestionar la direcció de l'elaboració i el manteniment dels continguts pel que fa al seu vessant estructural i pedagògic. Considera que les tecnologies de la informació i de la comunicació (TIC) i Internet, i en general, la xarxa 2.0 són un canal de comunicació i interacció amb i per als ciutadans, amb un gran potencial per a la promoció de l'autonomia i independència de les persones en el control i millora de la seva salut, com a complement de l'atenció presencial i continuïtat de les cures, en tant que és un mitjà a través del qual la persona poc a poc expressa les seves necessitats, desitjos o inquietuds. Aquesta informació és cabdal per conèixer el subjecte de l’educació i en el tenir cura.
Des de 1998, la seva activitat professional es desenvolupa en el marc de la promoció i l'educació per a la salut. Va ser coordinadora i infermera assistencial durant 6 anys de la una Unitat Crohn-colitis de l'Hospital Vall d'Hebron, una unitat d’educació per a la salut en l’atenció a persones afectades d’un problema de salut crònic, on va intercalar de forma pionera l’atenció presencial i virtual. Ha anat centrant la seva línia de treball en el desenvolupament de projectes en el camp de la tecnologia de la informació i la comunicació (TIC), en l’àmbit de la salut.
És autora de diverses publicacions, tant en el registre escrit com en l’audiovisual, i de documents d’opinió referents a la promoció i educació per a la salut. Ha col·laborat i ha participat en diverses jornades, espais de debat i estudis de recerca, entre altres, relacionats amb l’aplicació de les TIC en l’àmbit de la salut. Ha iniciat línies de treball en el marc de la promoció i educació per a la salut a l’escola, com a context d’exercici de la infermera. Va ser membre fundador del grup Innovació i Tecnologia del COIB @itcoib.

 Guardant valoració...
Guardant valoració... 


