Consulta los tutoriales
Información práctica
Estructura y función del cuerpo humanopP@)
Los sistemas de la estructura y función del cuerpo humano, más directamente relacionados con esta enfermedad son:
La persona, hombre o mujer, de cualquier edad o condición, es un ser multidimensional integrado, único y singular, con unas necesidades características y capaz de actuar deliberadamente para alcanzar las metas que ella misma define, asumir la responsabilidad de su propia vida y bienestar, y relacionarse consigo misma y con su ambiente en la dirección elegida.
La idea de un ser multidimensional integrado incluye las dimensiones biológica, psicológica, social y espiritual; estas dimensiones experimentan procesos de desarrollo y se influencian mutuamente. Cada una de las dimensiones en que se describe a la persona se encuentra en relación permanente y simultanea con las otras, de modo que forma un todo en el cual ninguna de las cuatro se puede reducir o subordinar a otra, ni puede ser contemplada de forma aislada. Por consiguiente, ante cualquier situación, la persona responde como un todo con una afectación variable de sus cuatro dimensiones. Cada dimensión comporta una serie de procesos, algunos de los cuales son automáticos o inconscientes mientras que otros, por el contrario, son controlados o intencionados. Teniendo siempre en mente este concepto de persona, y sólo con fines didácticos, pueden estudiarse aisladamente las modificaciones o alteraciones de algunos de los procesos de la dimensión biofisiológica (estructura y función del cuerpo humano) en diversas situaciones.
La insulina
La insulina es una hormona fabricada por las células beta del páncreas. Su función es permitir la entrada de la glucosa en las células del organismo para que pueda producirse energía.
La insulina sirve, también, para aprovechar correctamente todos los alimentos. Permite que se almacenen en el organismo para poder ser utilizados cuando se necesita energía para realizar un esfuerzo o en periodos de ayuno.
La glucosa se almacena fundamentalmente en el hígado, en forma de glucógeno, del mismo modo que las proteínas se almacenan en los músculos y las grasas, en las células del tejido graso (adipositos). En determinadas situaciones de necesidad, cuando hay una falta de glucosa, tanto las proteínas como las grasas pueden transformarse en glucosa para aportar energía.
Cuando la persona come y suben los niveles de azúcar en la sangre (glucemia postprandial o de después de comer), también sube, de manera automática, la cantidad de insulina en la sangre (insulinemia postprandial o de después de comer) con el objetivo de reducir los niveles de glucosa en la sangre hasta el nivel de antes de comer (glucemia basal o cantidad de glucosa en la sangre entre las comidas o en ayuno).
Durante la práctica de actividad física, los músculos consumen más combustible. En los primeros 30 minutos, los músculos consumen la glucosa de sus depósitos de glucógeno (glucosa almacenada). Una vez agotados estos depósitos, pasan a consumir la glucosa de la sangre y de los depósitos de glucógeno acumulados en el hígado. Si la actividad se prolonga por más de una hora, se obtiene combustible de las grasas del organismo y de la glucosa de los alimentos que se deben ir consumiendo periódicamente. Es por eso que se necesita menos insulina para bajar los niveles de azúcar en la sangre durante la actividad física que cuando se está en reposo.
Además de la secreción de insulina que depende de lo que se come, hay otro tipo de insulina, llamada insulina basal, que es la que permite mantener los niveles adecuados de glucosa en la sangre durante las 24 horas. La insulina basal es necesaria para que el hígado provea de glucosa al sistema nervioso central en los periodos de ayuno. Esta secreción de insulina puede variar en diferentes situaciones, como el estrés (adrenalina) o la actividad física. El resultado es que, habitualmente, las demandas de insulina son menores durante la noche y al mediodía, mientras que son mayores por la madrugada y a media tarde. Estas variaciones se realizan, de manera automática, mediante un proceso muy complejo de control del organismo.
Con la diabetes tipo 1, el páncreas deja de producir insulina, y teniendo en cuenta que ésta es imprescindible para vivir, todas las personas con diabetes tipo 1 tienen que administrarse insulina. La administración de insulina no puede llevarse a cabo por vía oral ya que se destruye por efecto de los ácidos del estómago. Por eso, para que la insulina pase a la sangre y actúe, debe administrarse directamente en la sangre por vía intravenosa o por vía subcutánea (bajo la piel) con el sistema más adecuado (jeringuillas, plumas inyectoras, bombas de infusión, etc.). Si el páncreas no funciona, se pierde la acción automática que regula la cantidad de insulina en la sangre según las ingestas y la actividad física. Es por eso que, para mantener unos niveles correctos de insulina en la sangre y, por tanto, de glucemia, hay que calcular y ajustar la cantidad o dosis de insulina a la cantidad, la calidad y los horarios de las comidas, así como a la actividad física.
Para las personas con diabetes tipo 2, la administración de la insulina es necesaria si ha fracasado el tratamiento con fármacos (antidiabéticos), si hay una enfermedad intercurrente (la que tiene lugar en el transcurso de otra, como la gripe) que puede dificultar el mantenimiento de los niveles adecuados de glucosa o si el páncreas sufre un defecto de secreción de insulina después de años de evolución de la enfermedad. La adecuación de las dosis de insulina a las comidas y a la actividad física también es necesaria en estos casos.
Cómo se manifiestapP@)
1. Diabetes mellitus tipo 1
Cuando no se dispone de insulina, la glucosa no puede entrar en las células y se queda circulando en la sangre en cantidades anormalmente elevadas (hiperglucemia).
Este exceso de glucosa en la sangre se elimina por la orina, que se secreta en mucha abundancia (poliuria). Como se pierde mucho líquido por la orina, se tiene mucha sed y se bebe mucho (polidipsia). Por tanto, la persona con diabetes no orina en más abundancia porque haya bebido más, sino para compensar la pérdida de líquido causada por el exceso de orina y evitar, así, la deshidratación.
En esta situación de falta de insulina, los alimentos no pueden almacenarse y se desaprovechan. Como el organismo no puede utilizar la glucosa, se encuentra ante una falta de energía que, como alternativa, debe compensar con las grasas y las proteínas de reserva. La consecuencia inmediata de esta situación es la pérdida de peso.
En una fase inicial, cuando la insulina empieza a ser escasa y no se puede utilizar la glucosa como fuente de energía, se tiene mucho apetito (polifagia). La falta de energía causa cansancio (astenia). Como no se puede utilizar la glucosa, el organismo utiliza las grasas como fuente de energía alternativa, lo que provoca la aparición de acetona en la orina (cetonuria). Cuando se llega a esta fase, se pierde el apetito.
Por tanto, los síntomas de la diabetes tipo 1 son:
- Hiperglucemia
- Poliuria. Secreción muy abundante de orina
- Polidipsia. Necesidad exagerada de beber
- Pérdida de peso
- Polifagia. Excesivo deseo de comer que se presenta en algunos casos patológicos
- Astenia
- Cetonuria
2. Diabetes mellitus tipo 2
La mayoría de personas con diabetes tipo 2 no presenta ninguna clase de sintomatología. Puede pasar mucho tiempo, incluso años, sin que la persona sepa que tiene diabetes. Es por eso que, a veces, el diagnóstico tiene lugar de manera casual, en análisis que se hacen por cualquier otro motivo (revisiones médicas de empresa, preoperatorios, etc.) o bien cuando aparece algunas de las complicaciones tardías de la diabetes.
Cuando las cifras de glucosa son altas y persistentes en el tiempo, los síntomas son los mismos que en la diabetes tipo 1.
3. Diabetes gestacional
Es la diabetes que se diagnostica por primera vez durante el embarazo. Lo más frecuente es que empiece y acabe con la gestación.
La diabetes gestacional, generalmente, no presenta síntomas ni molestias, por lo que puede pasar totalmente desapercibida. Es por ese motivo, y sobre todo para evitar las posibles complicaciones en el feto, que es tan importante descartar la diabetes en las mujeres embarazadas.
Consejos de salud: Embarazo
Cómo se diagnosticapP@)
1. Diabetes mellitus tipo 1
La diabetes tipo 1 se diagnostica por los síntomas característicos que presenta la persona, junto con una serie de pruebas diagnósticas complementarias. Estas pruebas son sencillas y consisten en:
- análisis de sangre
- análisis de orina
- gasometría venosa
2. Diabetes mellitus tipo 2
Como se ha dicho anteriormente, la mayoría de casos de diabetes tipo 2 se diagnostica de manera casual mediante un análisis de sangre. En otras ocasiones, el diagnóstico tiene lugar por la aparición de alguna de las complicaciones tardías de la diabetes, como resultado de la hiperglucemia mantenida durante mucho tiempo, incluso durante años.
Criterios diagnósticos
Se considera que una persona tiene diabetes cuando en dos analíticas se le determinan dos valores de glucemia en ayuno (considerado como el estado de una persona que no ha ingerido ningún alimento durante al menos ocho horas) iguales o superiores a 126 mg/dl, o bien cuando la persona presenta los síntomas de diabetes antes descritos y, además, una glucemia casual (la que se determina en cualquier momento del día, sin tener en cuenta el tiempo desde la última ingesta) igual o superior a 200 mg/dl o bien cuando en dos analíticas se le determinen dos valores de hemoglobina glicosilada (HbA1c) en ayuno igual o superior a 6,5 %, o bien cuando en dos analíticas se le determinen dos valores de glucemia en las dos horas en ayuno igual o superior a 200 mg/dl tras una sobrecarga de glucosa que contenga 75g de glucosa (TTOG).
3. Diabetes gestacional
Es la diabetes que se diagnostica, por primera vez, durante el embarazo. Lo más frecuente es que comience y acabe con la gestación.
Para llegar al diagnóstico de diabetes gestacional, se llevará a cabo un estudio a toda mujer embarazada entre las semanas 24 y 28 de gestación. En el caso de que exista alguno de los factores de riesgo citados anteriormente, el estudio se hará durante el primer trimestre del embarazo (concretamente entre las semana 12 y 15).
Procedimiento del estudio:
- Si la glucosa en sangre es igual o superior a 126 mg/dl en ayunas, o igual o superior a 200 mg/dl al azar, la embarazada se puede diagnosticar como diabética.
- En caso contrario, se valoraran los niveles de glucosa en sangre una hora después de haber tomado 50 g de glucosa por vía oral (Test de O’Sullivan).
- Si la glucemia es igual o superior a 140 mg/dl, se llevará a cabo el Test de tolerancia oral a la glucosa o Sobrecarga oral de glucosa (o también “curva de glucemia”).
Procedimiento del test de tolerancia oral a la glucosa:
Tres días antes de la prueba, se deberá ingerir una dieta libre con más de 150 g de carbohidratos al día.
El día de la prueba, después de un ayuno de entre 8 y 14 horas, y mientras la mujer permanece sentada y sin fumar, se extraerá sangre en ayunas y, seguidamente, se administrarán 100 g de glucosa por vía oral en el transcurso de 5 minutos.
Se considerará positivo el diagnóstico de diabetes gestacional cuando en dos puntos de la sobrecarga oral de glucosa los valores sean iguales o superiores a los siguientes:
| Ayunas: | 105 mg/dl |
| 1 hora: | 190 mg/dl |
| 2 horas: | 165 mg/dl |
| 3 horas: | 145 mg/dl |
Cuando sólo haya alteración en un punto de la curva de glucemia, la prueba se deberá repetir después de tres semanas. Si vuelve a salir solamente un valor alterado, se considerará que la mujer tiene diabetes gestacional.
TratamientopP@)
Los objetivos del tratamiento de la diabetes mellitus tipo 1, de la diabetes tipo 2 y de la diabetes gestacional son similares.
- tipos
El tratamiento de la enfermedad se basa en tres elementos fundamentales:
- la alimentación
- la actividad física
- el tratamiento farmacológico
No obstante, para que la persona afectada de diabetes lleve una vida lo más normal posible y alcance un nivel óptimo de independencia en sus propios cuidados, es imprescindible que asuma la responsabilidad de la situación y se implique activamente en el control de su salud.
1. Objetivos del tratamiento
1.1 Diabetes mellitus tipo 1; 1.2 Diabetes mellitus tipo 2; 1.3 Diabetes gestacional
1.1 Diabetes mellitus tipo 1
Cuando hablamos de la diabetes tipo 1, los objetivos del tratamiento son los siguientes:
- Conseguir un control metabólico lo más parecido posible al que se tendría con la secreción propia de insulina del páncreas sano y, de esta manera, evitar la aparición de hipoglucemias.
- Garantizar que el crecimiento y el desarrollo tanto físico como emocional sean normales.
- Prevenir las complicaciones tardías de la diabetes.
- Mantener una vida lo más normal posible.
El tratamiento debe ser individualizado y hay que adaptarlo a la edad y a las costumbres familiares y sociales de cada persona.
Parámetros de glucosa a conseguir en la diabetes tipo 1
Los parámetros de glucosa se tienen que individualizar para cada persona, sobre todo para los niños menores de seis años, con los cuales podemos ser más permisivos y aceptar que las glucemias se encuentren en los parámetros altos de los valores que consideramos óptimos o aceptables, para evitar las hipoglucemias, sobre todo las hipoglucemias graves.
Sin embargo, y de manera generalizada, podemos decir que los parámetros de glucemia a conseguir son:
| Valores por edad | Antes de las comidas | Antes de ir a dormir | Hemoglobina glicosilada (HbA1c) |
|---|---|---|---|
|
Entre 0-6 años |
100-180 mg/dl |
110-200 mg/dl |
> 7,5% y <> |
|
Entre 6-12 años |
90-180 mg/dl |
100-180 mg/dl |
<> |
|
Adolescentes y jóvenes adultos |
90-130 mg/dl |
90-150 mg/dl |
<> |
Fuente: Diabetes Care. 2007; volumen 30 suplemento 1: p. 22.
1.2. Diabetes mellitus tipo 2
Los objetivos de control para las personas con diabetes tipo 2 no son muy diferentes de los mencionados para las personas con tipo 1. Se debe tener en cuenta que muchas de las personas afectadas por esta enfermedad sufren otras patologías asociadas, de manera que los objetivos de control, aparte de ser individualizados para cada caso, son:
- El alivio de los síntomas.
- La prevención de las complicaciones tardías.
- El tratamiento de las enfermedades que acompañan la diabetes.
- La disminución de la mortalidad.
- La mejora de la calidad de vida.
Parámetros de glucosa a conseguir en la diabetes tipo 2
| Control de glucemia | |
|---|---|
| Antes de las comidas | 90-130 mg/dl |
| Después de las comidas (2horas) | < 180=""> |
| Hemoglobina glicosilada (HbA1c) | <> |
Fuente: Diabetes Care. 2007; volumen 30 suplemento 1: p. 7.
1.3 Diabetes gestacional
Es la diabetes que se diagnostica, por primera vez, durante el embarazo. Lo más frecuente es que empiece y acabe con la gestación.
Los objetivos de control de la diabetes gestacional van encaminados, sobre todo, a la prevención de las complicaciones que la hiperglucemia mantenida puede producir en la madre:
- infecciones urinarias
- candidiasis vaginal
- polihidramnios (aumento de la cantidad de líquido amniótico)
- prematuridad
Y también en el feto y en el neonato:
- Gigantismo fetal (peso superior a 4 kg). El gigantismo puede hacer que sea necesario utilizar instrumentos en el parto, puede provocar traumatismo obstétrico y aumenta el riesgo de cesárea.
- Riesgo de pérdida del bienestar fetal antes o durante el parto.
- Hipoglucemia del neonato.
- Inmadurez fetal.
El objetivo principal es mantener la normoglucemia durante el embarazo, intentando conseguir valores de glucosa en la sangre parecidos a los de la gestante sin diabetes.
| Glucemia basal | 70-95 mg/dl (3,9-5,3 mmol/l) |
| Glucémia postprandial (1 hora después de las comidas) | 90-140 mg/dl (5,0-7,8 mmol/l) |
| Ausencia de cetonuria e hipoglucemia |
2. ¿Qué es la hemoglobina glicosilada (HbA1c)?
La hemoglobina glicosilada (HbA1c) es un parámetro de laboratorio (porcentaje de hemoglobina (proteína de los glóbulos rojos) unida a glucosa) que los profesionales utilizan para valorar el grado de control metabólico de las personas con diabetes.
Una parte de la glucosa de la sangre queda fijada en la hemoglobina de los glóbulos rojos y forma la llamada hemoglobina glicosilada (HbA1c). Por tanto, como más elevados son los niveles de glucosa en la sangre, más cantidad de glucosa queda fijada en la hemoglobina. Es por eso que el valor de la hemoglobina glicosilada (HbA1c) depende de las cifras de glucemia durante la vida del glóbulo rojo. Como esta célula tiene una vida de 120 días, aproximadamente, la hemoglobina glicosilada (HbA1c) es el reflejo de la media de las glicemias de los últimos dos o tres meses.
Muchos estudios han demostrado que, con valores de HbA1c de un 7-8 % (los valores de las personas no diabéticas son <6'5%), el riesgo de complicaciones a largo plazo disminuye de manera considerable, mientras que valores superiores al 9 % aumentan mucho este riesgo.
A menudo, sin embargo, la normalización de los valores de HbA1c en niños se alcanza con el riesgo importante de sufrir hipoglucemias frecuentes, lo que no es recomendable.
3. Tratamiento de la diabetes
3.1 Diabetes mellitus tipo 1
Los elementos fundamentales para el tratamiento de la diabetes tipo 1 son:
- La insulina. Es el elemento más importante ya que es el que falta.
- La alimentación. Es muy importante llevar una dieta adecuada en el tratamiento de la diabetes.
- La actividad física. Recomendable para toda la población, contribuye a mejorar el control metabólico de las personas con diabetes.
3.2 Diabetes mellitus tipo 2
Los elementos fundamentales para el tratamiento de la diabetes tipo 2 son:
- La alimentación. Es muy importante llevar una dieta adecuada en el tratamiento de la diabetes.
- La actividad física. Recomendable para toda la población, contribuye a mejorar el control metabólico de las personas con diabetes.
- El tratamiento con fármacos orales y/o insulina (si es necesario), en los casos en que la alimentación y la actividad física no son suficientes.
3.3 Diabetes gestacional
Los elementos fundamentales para el tratamiento de la diabetes gestacional son:
- La alimentación. Es muy importante llevar una dieta adecuada en el tratamiento de la diabetes.
- La actividad física. Recomendable para toda la población, contribuye a mejorar el control metabólico de las personas con diabetes.
- La insulina. Necesaria en caso de que la alimentación y la actividad no sean suficientes para normalizar los niveles de glucosa en la sangre.
Control de la situación de saludpP@)
- Las fuentes de información
- El autocontrol y el autoanálisis
- Participación activa en programas de educación para la salud
- Las terapias complementarias
Para que la persona afectada de diabetes lleve una vida lo más normal posible y alcance un nivel óptimo de independencia en sus propios cuidados, es imprescindible que asuma la responsabilidad de la situación y se implique activamente en el control de su salud.
1. Las fuentes de información
Vivimos en una época en qué disponemos de información abundante. La información sobre la enfermedad de la diabetes puede ser compleja y confusa. La manera de encontrar información precisa y actualizada es usando fuentes fidedignas y prestigiosas, como revistas especializadas, centros y organizaciones especializadas en diabetes y sus respectivas páginas web, organizaciones de profesionales de la salud, así como agencias gubernamentales. Es de especial importancia que las fuentes de información de Internet que se utilicen sean seguras y de calidad y en este sentido existen para todos los públicos, instrumentos de apoyo fáciles de utilizar, como el cuestionario para evaluar páginas Webs sanitarias según criterios europeos que ayudan a discriminar si una fuente es fiable o no.
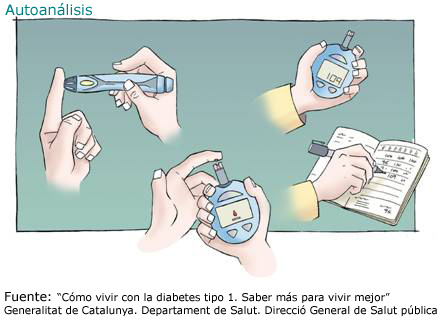
2. El autocontrol y el autoanálisis
2.1 Autocontrol.
Conjunto de conocimientos, habilidades, actitudes y estilos de vida que permiten a la persona con diabetes obtener un control metabólico óptimo según sus necesidades, recursos y capacidades. La finalidad del autocontrol es conseguir que la persona con diabetes y/o su familia participen, de manera activa, en el proceso terapéutico, con el objetivo de que sean capaces de:
- Conocer la relación que se establece principalmente entre los valores de la glucemia capilar y la dosis de la insulina, la aportación de hidratos de carbono en las comidas y la actividad física.
- Prevenir y tratar precozmente los problemas de salud derivados de la diabetes, la hipoglucemia y la hiperglucemia. Saber en qué situaciones se tiene que consultar de urgencia el equipo de salud.
- Integrar el tratamiento de la diabetes en la vida cotidiana: en los hábitos alimentarios, en los horarios y en la actividad habitual de cada persona.
Para conseguir un autocontrol adecuado es importante que la persona con diabetes:
- Quiera participar activamente en el tratamiento.
- Siga, con su familia, un programa de aprendizaje específico.
- Establezca una colaboración estrecha y un pacto con su equipo de salud (enfermera/médico) para poder individualizar al máximo la pauta de tratamiento, poder conseguir el mejor control posible en cada caso y, a la vez, minimizar las limitaciones que el tratamiento puede imponer.
Un aspecto básico de este aprendizaje es saber llevar a cabo las técnicas de autoanálisis en la sangre y en la orina (cuándo sea necesario) y registrar los resultados en la libreta de autocontrol.
2.2 Autoanálisis.
Consiste en hacer que la persona con diabetes y/o sus familiares puedan llevar a cabo unas técnicas determinadas y registrar, en la libreta de control, los resultados de:
- El análisis de sangre, para determinar la glucemia capilar, y conocer y valorar los niveles de azúcar en la sangre;
- El análisis de orina, para determinar la cetonuria, y conocer y valorar la presencia de cuerpos cetónicos en la orina, y para determinar la glucosuria, y conocer y valorar el nivel de azúcar en la orina (técnica poco utilizada en la actualidad).
La finalidad del autoanálisis de glucemia capilar y de anotar los resultados en la libreta no es, en ninguno de los casos, satisfacer a los profesionales sanitarios, sino ayudar a la persona con diabetes y a su equipo de salud a decidir los cambios en la pauta de tratamiento con el fin de llevar a cabo un buen control de la enfermedad. Es decir, la persona con diabetes tiene que utilizar el autoanálisis como herramienta para llegar a controlar la enfermedad. En caso de duda, tiene que pedir ayuda al equipo de salud.
2.2.1 Autoanálisis de sangre capilar
El autoanálisis de sangre capilar permite conocer los valores de glucosa en la sangre y, además, es el mejor método para saber, en tiempo real, como reacciona el cuerpo de las personas con diabetes con los alimentos, la actividad física, la insulina (o la medicación), el estrés y las enfermedades. Permite conocer si los valores de glucemia son correctos, altos o bajos. Además, como se registran en la libreta de control, se puede valorar la tendencia de los valores de glucemia antes o después de desayunar, de comer, de cenar, etc.
Un análisis de los niveles diarios, semanales y mensuales de glucemia puede ayudar mucho a la persona con diabetes y a su equipo de salud (enfermera/médico) para poder establecer y mantener un programa de tratamiento de la diabetes adecuado a su estilo de vida y a sus necesidades.
Para medir correctamente la glucemia capilar es muy importante tener todo el material en buenas condiciones y seguir las recomendaciones del aparato medidor y del dispositivo para pinchar.
Material necesario:
- dispositivo para pinchar el dedo y lancetas
- aparato medidor
- algodón y pañuelos de papel
- agua y jabón
- libreta para anotar los resultados
Higiene:
- Es necesario lavarse las manos y limpiar también la zona de punción con agua y jabón. Si es posible, se debe utilizar agua caliente para facilitar la obtención de la gota de sangre que se necesita. Es preferible lavarse las manos y no utilizar alcohol ya que, si siempre se utiliza alcohol, se endurece la piel. De todos modos, si no se dispone de agua y jabón, se puede utilizar alcohol, pero hay que tener cuidado y dejarlo evaporar.
Zonas de punción:
- Se deben escoger, preferentemente las partes laterales de los dedos de las manos. Es conveniente evitar el medio de la pulpa de los dedos porque es una zona más sensible al dolor.
- Para favorecer una mejor salida de la gota de sangre, se puede hacer un masaje ligero en el dedo, poniendo la mano hacia abajo y por debajo del nivel del corazón.
- También se puede hacer la punción en el lóbulo de la oreja, en los dedos de los pies y en el talón (siempre que no se sufra ninguna patología en el pie).
- Actualmente hay dispositivos para pinchar que se pueden utilizar en otras zonas, como el antebrazo.
Consideraciones adicionales:
- Tener el aparato medidor y las tiras reactivas en buen estado.
- Seguir las indicaciones de cada aparato.
- Anotar el resultado y los elementos que hayan podido influir (cambios en la alimentación, actividad, etc.) en la libreta de control.
Es conveniente que la persona con diabetes pida información a su equipo de salud (enfermera/médico) sobre el tipo de aparato que mejor se adapte a sus necesidades y capacidades.
Frecuencia del autoanálisis
Diabetes tipo 1
El autoanálisis de sangre capilar es muy importante para adaptar y/o cambiar el tratamiento a las necesidades de cada persona. Se recomienda a todas las personas con diabetes tipo 1 una frecuencia de hasta diez controles diarios (habitualmente, de tres a siete).
Diabetes tipo 2
Hay consenso sobre su utilidad en las personas tratadas con insulina, mientras que hay dudas razonables sobre su efectividad y la relación coste/efectividad en las personas tratadas únicamente con dieta o con fármacos orales.
No se sabe con claridad qué tipo de persona podrá beneficiarse del autoanálisis de sangre capilar. Por eso es imprescindible que el equipo de salud indique de manera individualizada, en cada caso, la necesidad y la frecuencia de esta técnica.
Diabetes gestacional
El autoanálisis de sangre capilar constituye una técnica de apoyo al tratamiento esencial, tanto en las mujeres tratadas con dieta como en las que necesitan insulina. Se recomienda a las gestantes hacer el autoanálisis de sangre con una frecuencia de tres a siete controles diarios.
2.2.2 Autoanálisis de orina
Determinación de la cetonuria
El autoanálisis de la cetonuria sirve para detectar la presencia de cuerpos cetónicos en la orina. En condiciones normales debe haber acetona en la orina. Cuando hay, significa que el organismo quema sus propias grasas y eso se puede dar en los casos siguientes:
- Hipoglucemia o ayuno prolongado. Uno de los mecanismos de defensa del organismo es quemar las grasas de reserva para convertirlas en glucosa. No es infrecuente que, después de una hipoglucemia, aparezca acetona en la orina.
- Hiperglucemia. La presencia de cuerpos cetónicos en la orina es un indicador de descompensación de la diabetes.
Procedimiento:
- Sumergir la tira reactiva en la orina durante dos segundos (la parte donde hay el reactivo tiene que estar totalmente cubierta).
- Eliminar el exceso de orina.
- Esperar el tiempo indicado en el frasco (puede ser diferente según el fabricante).
- Comparar el color del reactivo con la escala de colores que hay en el frasco.
- Anotar el resultado en la libreta de autocontrol con las unidades de medida específicas utilizadas según el fabricante (gramos/litro o cruces).
Determinación de la glucosuria
En los últimos años, la determinación de la glucosuria se encuentra en desuso, fundamentalmente porque es un método impreciso, ya que:
- no detecta las hipoglucemias;
- no detecta las hiperglucemias moderadas (140-200 mg/dl);
- según el filtrado del riñón (umbral renal) de cada persona, puede haber una gran variabilidad;
- algunos resultados se pueden ver alterados por fármacos de uso habitual, como algunos derivados del AAS (aspirina), algunos antibióticos o la vitamina C.
Por lo tanto, este método se reserva para casos muy concretos, como el de personas que se resisten a practicarse controles de sangre capilar o en personas mayores con larga evolución de la enfermedad.
El diario y la libreta de autocontrol.
Registrar los resultados obtenidos y anotar las observaciones que se consideren relevantes ayuda a recordar situaciones anteriores (cómo se actuó, problemas surgidos, beneficios conseguidos, etc.). De esta manera, se obtiene un seguimiento del control de las glucemias y de las modificaciones pertinentes.
En la libreta de autocontrol se pueden registrar todas las actuaciones o éxitos que sirvan, a la persona con diabetes y a su equipo de salud, para valorar el grado de control e identificar los factores que pueden intervenir en los resultados.
El diseño de los diarios que se utilizan actualmente recoge diversos apartados, aunque tienen en común los aspectos siguientes:
- Tablas para las anotaciones de la fecha, las dosis y los tipos de insulina o de fármacos orales, las cifras de glucemia capilar de todo el día (antes y después de las comidas), la glucosa y los cuerpos cetónicos en la orina.
- Observaciones donde se hace constar cualquier tipo de acontecimiento que pueda alterar los resultados (hipoglucemia, vómitos, ejercicio físico, fiebre, etc.).
Se recomienda, en la medida que sea posible, utilizar este tipo de diarios impresos aunque, a veces, las características de cada persona obligan a los profesionales a diseñar un registro individualizado que se adapte a sus necesidades (personas con problemas de visión, analfabetas, etc.).
3. Participación activa en programas de educación para la salud
Además para el control de la situación de salud, son necesarios una serie de conocimientos, habilidades y actitudes que se adquieren con la asistencia y la participación activa en programas de educación para la salud. Estos programas consisten en una serie de actividades organizadas desde diferentes entidades como los hospitales, los centros de salud, las asociaciones de enfermos o de grupos de ayuda mutua. Destacan:
- Las conferencias sobre temas generales de interés sobre la enfermedad, como por ejemplo, los últimos avances e investigaciones o la dieta que hay que seguir.
- Las sesiones informativas sobre temas más específicos y personalizados, como los aspectos o factores emocionales (reflexiones, sentimientos y emociones) que pueden darse en esta situación; los recursos sociales o sociosanitarios que pueden ayudar a resolver problemas personales y familiares (las asociaciones de enfermos, la ayuda a domicilio tanto humana como material, la solicitud de certificados de disminución y minusvalía, etc.); etc.
- Los talleres educativos, orientados principalmente a ofrecer, de manera muy práctica, la guía y el apoyo en el aprendizaje para llevar a cabo el autoanálisis de sangre o de orina o en la resolución de las actividades de la vida diaria, como la organización de la alimentación, de la actividad laboral o de estudio, o en la organización del tiempo libre personal y familiar.
4. Las terapias complementarias
Por otra parte, existen otros tipos de enfoques, conocidos como terapias complementarias, que pueden ser una ayuda para la mejora y el control de la salud.
Consejos de salud: Terapias complementarias
Diabetes en las etapas del ciclo vitalpP@)
1. Diabetes en la infancia, 2. Diabetes en la adolescencia, 3. Diabetes en la vejez
1. La diabetes en la infancia
En la infancia la diabetes conlleva cambios en la vida del niño y de las personas que lo rodean. Inyectarse insulina, seguir cierta disciplina de horarios con las comidas, moderar los alimentos, tener cuidado a la hora de hacer ejercicio físico, son tareas que, después de un tiempo de adaptación, resultan compatibles con una vida normal.
Con el diagnóstico de la diabetes, la relación entre los padres y el niño puede cambiar a causa de la nueva situación y de las nuevas necesidades del niño. Lo más importante es que el hijo se sienta tratado como siempre, como un niño sano.Es por eso que habrá que distinguir la imposición de las normas de conducta relacionadas con el tratamiento de la diabetes de aquéllas que forman parte de la educación. Si cada prohibición se hace en nombre de la diabetes, el niño o el joven empieza a rechazar la enfermedad que le veta tantas cosas. Por lo tanto, es importante desvincular, más allá de lo que sea imprescindible, la diabetes de las limitaciones.
El papel que juegan los padres en el control de la diabetes del niño va cambiando según la etapa de desarrollo en que se encuentra. Este cambio puede variar en función de cada niño y de su madurez, pero, en general, la evolución del rol de los padres y los hijos es el que muestra la siguiente tabla.
| Papel de los padres | Papel del niño con diabetis | |
|---|---|---|
| Son responsables totales del niño | Infancia | Dependen totalmente de los padres |
| Le sirven de guía y de consejeros | Pubertad | Empieza a responsabilizarse de su vida |
| Lo apoyan | Adolescencia | Va adquiriendo protagonismo. sobre su vida. |
| Son sus observadores y consejeros | Edad adulta | Es responsable absoluto de su vida |
Cómo convivir con la diabetes tipo 1
A diferencia de los niños que no tienen diabetes, los niños con diabetes tipo 1 tienen que cuidar más su alimentación y las actividades que realizan. Así pues, tienen que:
- Controlar con frecuencia sus niveles de azúcar en la sangre.
- Inyectarse insulina. Si son muy pequeños, con la ayuda de los padres, de la familia, de los maestros de escuela o con una bomba de insulina.
- Seguir un plan de alimentación saludable para que los niveles de azúcar en la sangre se mantengan óptimos y puedan crecer con normalidad.
- Mantenerse activos practicando actividad física regularmente.
- Asistir a los controles periódicos del equipo de salud (enfermera-médico) que trata su diabetes, para mantenerse sanos y disponer del tratamiento y de los recursos adecuados para poder resolver cualquier problema.
En algunas situaciones concretas, los niños con diabetes tienen que responsabilizarse de algunas tareas. Así, por ejemplo, tienen que procurar comer algo si van a hacer un viaje largo o, si se quedan a dormir en casa de un amigo, levantarse un poco antes que los demás para inyectarse insulina antes de desayunar. A pesar de que estas medidas puedan parecer molestas, hay que tener en cuenta que existen productos y equipos nuevos (nuevas formas de medir la glucosa en la sangre y de recibir la insulina) que facilitan a los niños y a las niñas la tarea de ocuparse de su diabetes. Su equipo de salud aconsejará el método más adecuado a cada uno de ellos.
Aunque los niños y niñas con diabetes tengan que ocuparse de esas tareas especiales, la diabetes no tiene que impedirles hacer lo que más les guste: hacer deporte, viajar, salir con sus amigos, etc.
El niño/a en la escuela
La diabetes no debe ser un inconveniente para la integración óptima del niño o del joven en la vida escolar y social. La comunicación entre los padres y los maestros es fundamental para que esta integración se lleve a cabo sin ningún obstáculo. Es conveniente que el niño o joven con diabetes no esconda su afección, que sus compañeros la conozcan y que tengan información adecuada sobre los problemas que puede conllevar.
Con todo eso, puede afirmarse que el niño o el joven con diabetes:
- Tiene que recibir una escolarización normal, igual que el resto de niños o jóvenes.
- Tiene que practicar ejercicio físico y deporte igual que cualquier chico o chica de su edad, pero teniendo en cuenta las medidas que ha de tomar para evitar descompensaciones.
- Tiene que comer lo mismo que sus compañeros. Hay que revisar los menús escolares para asegurarse de que son equilibrados y que no carecen de hidratos de carbono.
- Tiene que tener permiso de los maestros o de los profesores para comer, beber o salir a orinar durante el tiempo de clase. Es importante que pueda hacerlo con normalidad y que sus compañeros sepan por qué.
- Tiene que poder ir de excursión, colonias, convivencias y viajes de fin de curso.
2. La diabetes en la adolescencia
La adolescencia es el ejemplo máximo de que todo cambia, no sólo porque en ella se producen los cambios físicos iniciados en la pubertad, sino también por los cambios psicológicos que la caracterizan, que son tanto o más importantes que los físicos.
Sería un error creer que los jóvenes con diabetes, por el hecho de tener la enfermedad, tienen que comportarse de otro modo. Igual que el resto de jóvenes de su edad, los chicos con diabetes intentan probar los límites incumpliendo las normas: comiendo más de la cuenta, saltándose controles de glucemia capilar e incluso dejando de inyectarse la insulina.
Es muy importante que los padres afronten estos cambios como si el joven no tuviera diabetes. El diálogo sin mentiras ni engaños, con toda la información posible, es fundamental. Los padres deben guiar adecuadamente a los jóvenes intentando ser justos, imparciales y comprensivos. Sería un error ser intolerantes y autoritarios, convertir las normas en una dictadura que niega o evita los hechos evidentes para no tener que afrontarlos.
Consejos de salud: Adolescencia
Sexualidad, afectividad y diabetes
Uno de los cambios más importantes que conlleva la adolescencia es el despertar de la sexualidad. El joven con diabetes tiene que llevar una vida sexual igual a la del resto de jóvenes de su edad: sana y sin riesgos, que le ayude a potenciar su personalidad, su autoestima y la comunicación con los demás.
Varios estudios en adolescentes con diabetes tipo 1 muestran que la menarquia (primera regla) en las niñas con diabetes acostumbra a retrasarse alrededor de un año, en relación con la población general. Si la diabetes no se controla correctamente o hay un aumento importante de peso, la menstruación acostumbra a ser irregular e incluso puede darse amenorrea (ausencia de regla). Por otra parte, durante el ciclo menstrual, cambian las necesidades de insulina: generalmente, disminuyen al inicio y aumentan después. La causa de estas variaciones no está del todo clara, pero se supone que tienen que ver con los cambios hormonales y de alimentación.
Igual que los demás jóvenes, los adolescentes con diabetes deben ser conscientes de que el sexo tiene que ser una práctica segura y de que los métodos anticonceptivos, sobre todo los de barrera (diafragma y preservativos masculinos y femeninos) les protegerán de los embarazos no deseados y de las enfermedades de transmisión sexual. Los anticonceptivos orales (las pastillas anticonceptivas) pueden ser utilizados por las adolescentes con diabetes sin que se esperen efectos secundarios añadidos, salvo casos en que existan otros problemas de salud, como la hipertensión arterial, las enfermedades vasculares o las alteraciones en la coagulación de la sangre.
Son las enfermedades infecciosas que se transmiten a través de las relaciones sexuales, ya sean genitales (pene y vagina), orogenitales (boca en contacto con genitales) o anogenitales (introducción del pene en el ano). Si se tienen relaciones sexuales con varias parejas sin las medidas adecuadas de protección (sin preservativo), aumentan las posibilidades de contagio. Por todo ello, para una mayor protección de los adolescentes con diabetes o no, se recomienda utilizar los métodos de protección doble: el preservativo (para evitar el embarazo y el contagio de las enfermedades de transmisión sexual) y la píldora anticonceptiva (para evitar el embarazo).
3. La diabetes en la vejez
En la vejez, la diabetes presenta unas características específicas condicionadas por el tipo de diabetes y por la etapa del ciclo vital en que se encuentra. Las personas mayores pueden tener diabetes tipo 1 o 2 de larga evolución o diabetes tipo 2 de inicio después de los 65 años.
Los objetivos del tratamiento son similares a los de cualquier persona con diabetes. Aun así, hay que tener en cuenta las circunstancias especiales de la edad y los objetivos a lograr en función de las particularidades físicas, psicológicas, familiares y sociales de cada persona. En el caso de la persona mayor, hay que tener un cuidado especial en evitar las hipoglucemias, que pueden estar provocadas por el tratamiento farmacológico propio de la diabetes. Eso conlleva aceptar como válidos valores de glucemia en sangre más altos de los considerados normales.
| Glucemia en ayuno | Glucemia despuès de las comidas | HbA1c |
|---|---|---|
|
140 mg/dl |
180 mg/dl |
9,5 % |
Situaciones de vida relacionadaspP@)
1. Embarazo (fertilidad y gestación), 2. Amamantamiento, 3. Viajar.
1. Embarazo (fertilidad y gestación)
Actualmente, puede afirmarse que la fertilidad de la mujer con diabetes bien controlada es la misma que la de la mujer sin diabetes. Quedar embarazada en el momento adecuado es primordial y, por eso, las mujeres con diabetes y vida sexual activa tienen que seguir el método anticonceptivo más adecuado a sus características y, de acuerdo con su equipo de salud, planificar el momento del embarazo.
Aunque el hecho de que una mujer tenga diabetes no desaconseje el embarazo, es importante, tanto para la madre como para el feto, llevar un buen control metabólico antes y durante el embarazo. Se aconseja que la fecundación se produzca en un periodo con resultados estables en los controles de glucemia y un buen nivel de hemoglobina glicada (HbA1c) (porcentaje de hemoglobina (proteína de los glóbulos rojos) unida a glucosa), con el objetivo fundamental de minimizar el riesgo en la gestación y el desarrollo del niño. En concreto, durante las primeras ocho semanas de embarazo, es muy importante que los valores de glucemia se aproximen lo más posible a los normales. Si durante este periodo el control es óptimo, el riesgo es el mismo que con una mujer sin diabetes.
Para conseguir este objetivo, son imprescindibles el autocontrol, las pautas de insulina administradas con múltiples dosis diarias o con infusores continuos de insulina y los correspondientes análisis de sangre capilar, con las modificaciones de dosis que sean necesarias en cada momento.
El embarazo en una mujer con diabetes que no presenta problemas de salud relacionados con la enfermedad (oftalmológicos o renales) no aumenta el riesgo de presentarlos en un futuro. En cambio, si la mujer tiene problemas de salud relacionados, el equipo de salud deberá intensificar los controles para evitar posibles descompensaciones.
Consejos de salud: Embarazo
Consejos de salud: Adultez
2. Amamantamiento
La diabetes no supone ningún problema para que la madre pueda amamantar normalmente a su hijo. Se recomienda, además, que el amamantamiento empiece lo más pronto posible para evitar hipoglucemias del recién nacido. Mientras el feto se encuentra en el útero materno, sus cifras de glucosa son las mismas que las de la madre. Como el feto no sufre diabetes, su páncreas fabrica más insulina para compensar esta hiperglucemia. Después del parto, desaparece el suministro de glucosa por parte de la madre, pero el páncreas del recién nacido continúa produciendo cantidades elevadas de insulina. Es entonces cuando es mayor el riesgo de que se produzca una hipoglucemia.
Por este motivo, a los bebés de madre con diabetes (diagnosticada antes o durante el embarazo) se les hacen determinaciones frecuentes de glucosa en la sangre durante las primeras 24 horas de vida. Es por eso que se recomienda empezar el amamantamiento lo más pronto posible.
3. Viajar
Preparar los desplazamientos con antelación permite disfrutar de unos viajes más tranquilos y seguros. Se recomienda, si se va a viajar al extranjero, tener un seguro que cubra el caso de enfermedad y disponer de información sobre:
- La temperatura, la diferencia de hora local y el sistema sanitario del país al que se viaja. Si se va a un país donde hay mucha diferencia horaria y se sigue el tratamiento con insulina, se recomienda visitar al equipo de salud para que aconsejen sobre cómo ajustar la pauta a la nueva zona horaria.
- La situación y el acceso a los centros sanitarios.
- Si se necesitan vacunas.
- Los tipos de comidas y los alimentos que se consumen con más frecuencia en el país de destino.
- Los horarios de las comidas.
Qué hay que llevar
El material y la medicación necesarios para más días de los previstos, por si se retrasara la vuelta a casa.
- La medicación que se está tomando: pastillas, insulina. No es necesario llevar la insulina en recipientes especiales, pero sí es importante no exponerla a temperaturas extremas (en la guantera del coche, por ejemplo, la temperatura puede llegar hasta los 40 ºC y en las bodegas de los aviones, bajar de los 0 ºC). Hay que recordar que la insulina puede conservarse a cualquier temperatura entre los 2 ºC y los 30 ºC.
- El material de autoanálisis y de inyección: tiras, medidor de glucosa, jeringuillas, etc.
- La documentación necesaria: la tarjeta sanitaria, el seguro de viaje, un breve informe sobre la diabetes y el tratamiento que se sigue.
- Un pequeño botiquín.
- Una identificación (carné, brazalete, medalla) en la que conste que se tiene diabetes.
Es importante llevarlo todo en el equipaje de mano y, en el caso de que se viaje en avión, no facturarlo.
Otros consejos:
- Si el viaje se hace en coche y se conduce, es importante parar cada dos horas para descansar.
- Es recomendable llevar alimentos para resolver una posible hipoglucemia y poder improvisar una comida (fruta, galletas, tostadas, bocadillos pequeños, agua…).
Problemas de salud relacionadospP@)
Son los que derivan de la diabetes y que se pueden clasificar en agudos (la hipoglucemia, la hiperglucemia y la cetosis) y tardíos (retinopatía, neuropatía, nefropatía y vasculopatía diabéticas), además de aquellos problemas de salud no relacionados con la diabetes, pero que pueden condicionar su estabilidad o su control.
- Problemas de salud agudos: 1.1 La hipoglucemia, 1.2 La hiperglucemia, 1.3 La cetosis
- Problemas de salud tardíos
- Tener una enfermedad intercurrente
1. Problemas de salud agudos
1.1 La hipoglucemia
Cómo se manifiesta
La hipoglucemia acostumbra a manifestarse de modo repentino con temblores, irritabilidad, palidez, sudor, palpitaciones y hambre. Los síntomas de la hipoglucemia pueden variar según las personas, pero siempre son los mismos en cada una de ellas. De hecho, son señales de alarma que envía el cerebro cuando no puede captar la glucosa suficiente para funcionar.
La reacción rápida o inmediata ante los signos de alarma puede evitar la aparición progresiva de complicaciones graves. A menudo, son los que conviven con la persona con diabetes quienes detectan estos signos de alarma. Estas manifestaciones son:
- cambios de comportamiento
- dificultad para hablar o para coordinar movimientos
- pérdida progresiva de la capacidad de respuesta
- convulsiones y pérdida absoluta de la conciencia (coma hipoglucémico)
Si el descenso de la glucosa es gradual, las manifestaciones de hipoglucemia se agravan progresivamente y la persona es capaz de resolver la situación. En cambio, si el descenso es brusco, puede producirse una pérdida repentina de la conciencia y llegar a un coma hipoglucémico en pocos momentos. Por eso es importante que el entorno habitual sepa qué hay que hacer en estas situaciones o bien llevar consigo una identificación que pueda ayudar a actuar rápidamente en caso de emergencia.
Causas
- Haber administrado una dosis excesiva de insulina o de hipoglucemiantes por un error en la dosificación o por una confusión del tipo de insulina (inyectar insulina rápida en lugar de intermedia, por ejemplo).
- No haber consumido las raciones de carbohidratos recomendadas para cada comida.
- Haber retrasado el horario de las comidas en relación a las dosis de insulina.
- Haber hecho una actividad física no programada sin haber aumentado las raciones de hidratos de carbono o sin haber reducido las dosis de insulina o de fármacos.
Cómo se resuelve
- Se debe dejar la actividad que se esté haciendo.
- Si es posible, se debe determinar el nivel de glucosa en la sangre, para certificar que se trata de una hipoglucemia.
- Si lleva bomba de infusión continua de insulina, se tiene que para la bomba.
- Hay que tomar 1,5-2 raciones de hidratos de carbono de absorción rápida (15-20g), preferiblemente en forma líquida y sin grasas, ya que la absorción será más rápida y la hipoglucemia se resolverá antes; por ejemplo:
- un vaso de zumo de fruta (natural o envasado) 200 ml
- un vaso de cualquier bebida refrescante que no sea light o cero 200 ml
- un vaso de leche descremada 200 ml con 1 sobre de azúcar de cafetería
- 2 sobres de azúcar de cafetería ó 2 cucharadas de azúcar ó 3 terrones de azúcar
- 1-2 cucharadas soperas de miel
- 3-4 comprimidos de glucosa pura
- Si en diez o quince minutos la situación no mejora, se debe repetir la toma anterior.
- Cuando empiece la mejoría, debe ingerir alimentos con hidratos de carbono de absorción lenta 1-2 raciones (10-20g), como 20-30 g de pan, dos o tres galletas maria, dos yogures o un vaso de leche entera sin azúcar, siempre que la hipoglucemia se produzca entre comidas. Si se produce un rato antes de una comida, se recomienda adelantarla, empezar por la fruta (ya que contiene un hidrato de carbono de absorción rápida) e ingerir un alimento que contenga un azúcar de absorción lenta (pan, arroz, pasta, patata o legumbres).
- Si la hipoglucemia se acentúa, ya sea por no haber tomado las medidas comentadas o bien porque aparece de manera brusca, y la persona con diabetes presenta signos de obnubilación, desorientación, pérdida progresiva del reflejo de deglución (no puede tragar) o pérdida de conciencia, la persona más próxima debe actuar para resolver la hipoglucemia:
- Si es posible, se debe determinar el nivel de glucosa en la sangre, para certificar que se trata de una hipoglucemia
- No debe forzar nunca la ingesta de líquidos por la boca, ya que puede atragantarse y ahogarse.
- Tiene que inyectar rápidamente un kit de glucagón de 1 mg de (que consta de un vial más una jeringa) por vía intramuscular o subcutánea. Las personas con diabetes, en especial aquéllas que se inyectan insulina, deben tener siempre una ampolla de glucagón al alcance, y las personas que las rodean (en casa, en el trabajo, en la escuela…) tienen que saber cómo administrarlo. La administración de glucagón es necesaria para las personas con diabetes que estén inconscientes. Ante la duda, hay que actuar como si se tratara de una hipoglucemia.
- Si en diez minutos la persona no ha recuperado el conocimiento o sigue desorientada, puede repetirse la inyección y avisar al servicio de urgencias, ya que seguramente se trata de una hipoglucemia severa y hay que hacer una valoración médica de la persona.
- Una vez recuperada la conciencia, se debe resolver la hipoglucemia con hidratos de carbono de absorción lenta 1-2 raciones (10-20g) que corresponden a: 20-30g de pan, dos o tres galletas maría, dos yogures o un vaso de leche entera sin azúcar.
¿Qué es el glucagón?
El glucagón, como la insulina, es una hormona producida en el páncreas. Su función principal es aumentar los niveles de glucosa en la sangre utilizando los depósitos de glucosa que hay en el hígado (glucógeno).
Cómo se administra:
Puede hacerlo cualquier persona, aunque no sea profesional de la salud. El glucagón se presenta en un estuche con una jeringuilla precargada y un frasco con polvo de glucagón. Se conserva en la nevera, aunque puede permanecer fuera, a temperatura ambiente, hasta cuatro semanas.
El modo de administrarlo es muy sencillo: hay que introducir el agua de la jeringuilla en el frasco del polvo de glucagón, agitarlo suavemente, extraer su contenido e inyectarlo todo.
La inyección acostumbra a hacerse por vía subcutánea (como la insulina), pero también puede hacerse por vía intramuscular (como las inyecciones habituales) en los brazos, en el abdomen, en las piernas o en los glúteos (en la zona que, en aquel momento, sea más accesible). No hay que tener miedo, ya que puede administrarse por cualquier vía sin riesgo para la persona. Tampoco hay que vacilar en administrar el glucagón por temor a que la persona con diabetes no tenga una bajada de los niveles de azúcar en la sangre, sino otra cosa. El glucagón debe administrarse a las personas con diabetes que estén inconscientes. Ante la duda, hay que actuar como si se tratara de una hipoglucemia.

Cómo prevenir la hipoglucemia
- Dosificar correctamente la insulina y verificar el tipo antes de administrarla.
- Cumplir los horarios de las comidas.
- Procurar que las raciones de hidratos de carbono sean las recomendadas para cada comida.
- Modificar las raciones de carbohidratos y la insulina en relación con la actividad física.
Situaciones especiales
-
Conducción de vehículos. Las personas con diabetes que conducen habitualmente o que se dedican al transporte y conducen camiones, autobuses o autocares deben tomar una serie de precauciones:
- Llevar azúcar encima y, si es posible, algo de comer. Nunca se sabe a qué hora se llegará a destino y hay que estar preparado para poder improvisar una comida (con galletas, fruta, tostadas...).
- Comprobar la glucemia antes de empezar el viaje.
- Si el viaje es largo, es necesario descansar cada dos o tres horas y tomar un refrigerio, si es necesario.
- Hipoglucemias nocturnas. Si la persona con diabetes despierta con dolor de cabeza o sudor, es posible que haya sufrido una hipoglucemia durante la noche. Lo mejor es determinar los niveles de glucosa antes de acostarse: si la cifra es menor a 140 mg/dl, hay que comer algo.
- Hipoglucemias de repetición. Si se sufren hipoglucemias con frecuencia y, sobre todo, si se repiten siempre a las mismas horas, es importante ponerse en contacto con el equipo de salud para que aconseje sobre los cambios necesarios.
1.2 La hiperglucemia
Causas de la hiperglucemia
Una aportación excesiva de hidratos de carbono en la dieta, sobre todo si se ingieren alimentos con un contenido alto de azúcar: bebidas refrescantes, pasteles, pastelería industrial, helados, chocolate...
- Una disminución de la actividad física habitual.
- Errores en la dosificación de la insulina (menos unidades) o no haber tomado algún fármaco.
- Una enfermedad intercurrente (como la gripe). Una enfermedad intercurrente es la que tiene lugar durante el transcurso de otra y que la modifica en un grado más o menos elevado; así, en el caso de la diabetes, es la enfermedad que puede dificultar el mantenimiento de los niveles de glucosa adecuados.
- Algunos fármacos, como la cortisona, que pueden aumentar las cifras de glucosa en la sangre.
Otras causas de hiperglucemia
- El fenómeno del alba
Es la elevación de los niveles de glucosa por la madrugada. Este fenómeno es frecuente entre un 80 % y un 100 % de las personas con diabetes tipo 1 y se debe a la interacción de diversas hormonas, sobre todo la de crecimiento, que hacen aumentar los niveles de glucosa en la sangre, especialmente por la madrugada.
En algunas personas con diabetes tipo 2, también se observa una elevación de la glucosa por la madrugada o a primera hora de la mañana, ya que, durante la noche, el páncreas no libera suficiente insulina para controlar la elevación de la glucosa.
Generalmente, el fenómeno del alba se corrige si se aumenta la dosis de insulina nocturna. - El efecto Somogyi
El efecto Somogyi, también conocido como rebote hiperglucémico, es frecuente en personas con diabetes tipo 1 y en personas con diabetes tipo 2 tratadas con insulina.
Generalmente, lo produce una dosis excesiva de insulina nocturna provocada por una hipoglucemia. El cuerpo, entonces, reacciona vaciando las reservas de glucógeno del hígado, de modo que libera una cantidad excesiva de glucosa a la sangre, lo que hace que los valores de glucemia sean elevados por la mañana. Generalmente, el efecto Somogyi se corrige disminuyendo la dosis de insulina nocturna.
Si existen dificultades para diagnosticar, hay que consultar al equipo de salud.
Síntomas de la hiperglucemia
La hiperglucemia no produce sintomatología en su fase inicial (a diferencia de la hipoglucemia), pero si las cifras de glucosa en la sangre se mantienen altas durante días o semanas, puede aparecer cetosis.
¿Cómo se resuelve una hiperglucemia?
A diferencia de la hipoglucemia, la resolución de la hiperglucemia no requiere tanta inmediatez. Sin embargo, es muy importante que la persona que tiene diabetes y/o su familia comprueben si esta elevación de la glucosa en sangre es un fenómeno esporádico o bien se convierte en un fenómeno persistente, y que en ningún caso se deje de tomar el tratamiento farmacológico (insulina o fármacos). Si la glucosa es repetidamente superior a 250 mg/dl antes de las comidas (en el caso de las personas con diabetes tipo 1) o superior a 300 mg/dl antes de las comidas (en el caso de las personas con diabetes tipos 2), con o sin acetona en la orina, y no se sabe qué hacer, es importante ponerse en contacto con el equipo de salud, el cual dará las pautas específicas a seguir para cada caso en concreto.
1.3 La cetosis
Junto a la hipoglucemia, es uno de los problemas más frecuentes relacionados con la diabetes. Afortunadamente, con el autoanálisis de sangre capilar como herramienta de control, la cetosis es cada vez menos habitual, ya que gracias a este sistema la persona con diabetes puede saber en cualquier momento la evolución de las cifras de glucosa en la sangre y actuar en consecuencia.
El paso de la hiperglucemia a la cetosis
Cuando la glucosa que circula por la sangre no puede penetrar en las células por falta de insulina, se produce un aumento de los niveles de glucosa en la sangre (hiperglucemia). Para compensar este aumento de los niveles de glucosa, el cuerpo elimina grandes cantidades de glucosa por la orina (glicosuria intensa), de modo que aumenta la cantidad de orina y las ganas de orinar (poliuria). Para compensar la pérdida de líquidos y evitar la deshidratación, la persona tiene una sed intensa (polidipsia).
Si esta situación de falta de insulina persiste y la glucosa no puede penetrar en las células para proporcionar la energía necesaria, el organismo utiliza otro mecanismo para conseguir energía: la transformación de las grasas en glucosa. Esta transformación, sin embargo, origina un producto de rechazo, los cuerpos cetónicos o acetona. Este producto de rechazo se va acumulando en la sangre (cetosis) y debe eliminarse por la orina (cetonuria). Si no se elimina, esta situación se convierte en tóxica para el organismo y aparecen los siguientes síntomas:
- aliento con olor a manzana
- dolor abdominal y vómitos
- respiración rápida
- ojos hundidos y boca seca
- obnubilación progresiva
- pérdida de conciencia o coma hiperglucémico o cetoacidótico
Causas de la cetosis
- Falta de autocontrol. No siempre se tienen las mismas necesidades de insulina, ya que pueden variar según el ritmo de vida. El trabajo, el estrés, las vacaciones, la época de exámenes en los estudiantes, etc., pueden aumentar las necesidades de insulina. Por lo tanto, es importante llevar a cabo el autoanálisis de sangre regularmente para evitar una falta de insulina progresiva que puede provocar la cetosis.
- Aporte insuficiente de hidratos de carbono. Si la alimentación no aporta una cantidad suficiente de hidratos de carbono, el cuerpo utiliza las grasas como fuente de energía y aparece la cetosis. En estos casos, las cifras de glucosa en la sangre son normales o bajas y las cifras de acetona en la orina, elevadas.
- Enfermedades intercurrentes. Cuando se sufre una enfermedad infecciosa o cuando se tiene fiebre, las necesidades de insulina aumentan. Si durante este proceso no se aumentan las dosis de insulina, el organismo sufre una carencia grave de insulina que puede provocar cetosis.
Durante una enfermedad intercurrente, las personas con diabetes tipo 2 que siguen tratamiento con fármacos pueden necesitar un tratamiento temporal con insulina.
Qué hacer en caso de cetosis
Cuando las cifras de glucosa son >300 mg/dl y se detecta una presencia de acetona en la orina, se deben administrar pequeñas dosis de insulina rápida y hacer controles de glucosa en la sangre y de acetona en la orina cada 2-3 horas para ver la evolución. También hay que asegurar una ingesta de dos a tres litros de agua y electrolitos, sobretodo en presencia de vómitos o diarrea. El equipo de salud es quien dará las pautas a seguir en caso de aparición de cetosis. Es importante que ante cualquier duda, la persona con diabetes pueda ponerse en contacto con el equipo de salud, con el fin de seguir sus consejos y recomendaciones.
Se recomienda la derivación al hospital cuando:
- La persona tiene una glucemia superior a 400 mg/dl con cetonuria (acetona en la orina) intensa.
- La persona tiene dolor abdominal, vómitos no controlables o dificultad para garantizar la ingesta.
- La evolución de la descompensación es superior a 24 horas.
- Hay alteración de la respiración, del comportamiento o de la conciencia.
2. Problemas de salud tardíos
Los problemas de salud tardíos derivados de la diabetes son un conjunto de alteraciones que pueden presentarse a largo plazo, sobre todo si el control metabólico no es estable.
Hay que tener en cuenta que el control de la glucosa tiene dos objetivos fundamentales:
- Evitar los síntomas propios de la diabetes (hiperglucemia) o los derivados de su tratamiento (hipoglucemia).
- Retrasar o reducir la aparición de problemas de salud tardíos.
Alcanzar estos dos objetivos es muy importante para prevenir y paliar estos problemas de salud, de modo que la persona con diabetes debe ser consciente de que, aunque suponga un esfuerzo importante y los beneficios no sean visibles, es básico que se mantengan los niveles adecuados de glucosa en la sangre el máximo tiempo posible.
2.1 Las arteriopatías
Son el conjunto de alteraciones de las arterias que llevan la sangre a todo el cuerpo. Estas arterias se endurecen y se estrechan y, ocasionalmente, se cierran. Eso hace que se reduzca el aporte sanguíneo en algunas zonas del cuerpo (isquemia). Pueden diferenciarse dos tipos de alteraciones: la macroangiopatía y la microangiopatía.
La macroangiopatía (trastornos de las arterias grandes y medias)
Estas alteraciones no se diferencian de las provocadas por la arteriosclerosis, aunque en las personas con diabetes pueden llegar antes y de manera más rápida que en las personas que no la tienen.
Igual que el resto de problemas de salud derivados de la diabetes, las lesiones de los vasos grandes y medios en las fases iniciales no producen ninguna sintomatología y son, en todo, similares a las producidas por la arteriosclerosis en las personas no diabéticas; sólo son diferentes en el hecho de que en las diabéticas aparecen en edades más jóvenes y evolucionan con más rapidez. Más tarde, a medida que la macroangiopatía avanza, las manifestaciones cambian según la zona afectada; las extremidades inferiores son una de las zonas afectadas con más frecuencia y que más trastornos provocan.
La microangiopatía (trastornos que afectan a las pequeñas arterias, arteriolas y capilares)
Es la lesión vascular específica de las personas diabéticas. Consiste en el estrechamiento u oclusión de la luz de estos vasos y se ha observado en los capilares de la retina, la piel, los músculos, el riñón, el lóbulo de la oreja, etc.
- La retinopatía diabética (trastornos que afectan a los ojos)
Es un conjunto de alteraciones en la retina que puede aparecer en las personas con diabetes. La retina es una capa de células situadas dentro del ojo que capta las imágenes del exterior y las transforma en impulsos eléctricos que llegan al cerebro.
- Sistema nervioso / sentidos
La retinopatía diabética está causada por el deterioro de los vasos sanguíneos que irrigan la retina del fondo del ojo. Estos vasos sanguíneos debilitados pueden dejar salir líquido o sangre, formar ramas frágiles en forma de cepillo y dilatarse en algunas zonas.
Cuando la sangre o el líquido que sale de los vasos lesiona o forma tejidos fibrosos en la retina, la imagen enviada al cerebro es borrosa.
En las personas con diabetes tipo 1, la retinopatía no aparece nunca en los primeros años de evolución de la diabetes. No obstante, es posible que algunas personas con diabetes tipo 2 sufran la retinopatía mucho tiempo antes de ser diagnosticadas.
Para poder detectar lo antes posible la retinopatía diabética es importante que todas las personas con diabetes se hagan revisiones periódicas del fondo del ojo, ya que, inicialmente, las lesiones de retina no producen ningún tipo de sintomatología.
Actualmente, existen tratamientos muy eficaces para el control de este problema, como la aplicación de láser para cerrar o fotocoagular los vasos sanguíneos que sangran. Con este tratamiento, no es necesario hacer ninguna incisión; además, se puede llevar a cabo en el consultorio. Si la retinopatía diabética se diagnostica pronto, la fotocoagulación con láser puede detener el progreso.
Sin embargo, el láser no se puede utilizar en todas las personas afectadas de retinopatía. En el caso de que el humor vítreo (gelatina transparente que se encuentra en la cavidad ocular) esté lleno de sangre, hay que realizar una vitrectomía, una técnica quirúrgica que consiste en extraer del ojo el humor vítreo lleno de sangre y cambiarlo por una solución artificial transparente.
- La nefropatía diabética (trastornos que afectan a los riñones)
Es un conjunto de alteraciones en los riñones que puede presentarse, a largo plazo, en las personas con diabetes. Estas alteraciones se producen en los glomérulos renales, que son la parte de los riñones donde se filtra la sangre y se produce la orina.
- Sistema urinario
La nefropatía diabética no produce sintomatología. Se detecta sólo con análisis de orina. Las primeras alteraciones que se detectan son pequeños aumentos en la orina de una proteína llamada albúmina (microalbuminuria). Más adelante, si la nefropatía progresa, aumenta la cantidad de albúmina y de otras proteínas eliminadas por la orina (proteinuria).
La nefropatía puede ser tratada, en las fases iniciales, con fármacos que disminuyen la secreción de albúmina y retrasan la evolución de este problema de salud.
No obstante, el riñón puede perder la capacidad de filtrar, es decir, de eliminar las sustancias tóxicas de la sangre; entonces puede aparecer una insuficiencia renal crónica. Algunas personas, cuando esta insuficiencia renal se complica, pueden necesitar tratamiento con hemodiálisis, en que la función del riñón es substituida por una máquina que actúa como filtro.
- Los pies del diabético
Las alteraciones cutáneas isquémicas que afectan más frecuentemente a los pies se caracterizan porque la piel se vuelve fría, brillante y atrófica (más fina). A medida que aumenta la insuficiencia vascular, cae el pelo del dorso del pie, disminuye el crecimiento de las uñas y éstas ganan grosor, de modo que, normalmente, surgen infecciones causadas por hongos. Cuando disminuye la irrigación sanguínea, empiezan a atrofiarse los tejidos subcutáneos y se producen ulceraciones con facilidad.
- cómo tener cuidado de los pies
2.2 La neuropatía diabética
La neuropatía se presenta en un alto porcentaje de personas con diabetes de larga evolución, aunque sus formas más severas afectan a menos de una cuarta parte.
La neuropatía diabética es la afectación microvascular de los nervios periféricos. Los nervios periféricos conectan el cerebro con los tejidos periféricos (los músculos, la piel, las articulaciones...). A través de ellos, el cerebro recibe información de lo que pasa en la periferia (las sensaciones, los estímulos dolorosos...) y envía órdenes para mover la musculatura. La afectación de los nervios periféricos se manifiesta con una pérdida de sensibilidad al tacto, a la temperatura, al dolor y también con unos síntomas llamados irritativos, como las parestesias (sensación de hormigueo, de corcho, adormecimiento), los calambres y las disestesias (molestias al tacto). La neuropatía diabética tiene un papel importante en el desarrollo del pie diabético.
2.3 La disfunción sexual
Las causas de la disfunción sexual en las personas con diabetes son:
- enfermedades intercurrentes
- consumo de algunos fármacos (betabloqueantes)
- situaciones de hipoglucemia o de hiperglucemia
- causas circulatorias, neurológicas u hormonales
- causas psicológicas o estrés
Cómo se manifiesta
En el hombre, la disfunción sexual más frecuente que puede surgir a largo plazo a causa de la diabetes es la disfunción eréctil (impotencia). En la mujer, puede haber dificultades para llegar al clímax sexual (orgasmo).
Qué hay que hacer
Lo más importante para resolver el trastorno es ser capaz de reconocerlo y plantearlo abiertamente a la pareja o al equipo de salud. Para los hombres, hay fármacos que, con formas de administración diversas y según cada persona, actúan sobre las terminaciones nerviosas o los vasos sanguíneos del pene, de modo que pueden conseguir una erección completa. Para las mujeres, las cremas vaginales o algunos tratamientos hormonales en la menopausia, valorados adecuadamente, pueden ser muy eficaces.
En cualquiera de los casos, el apoyo psicológico es muy útil para poder afrontar la disfunción sexual, la excesiva autocrítica y la falta de autoestima que puede manifestar la persona.
3. Tener una enfermedad intercurrente
La enfermedad intercurrente es la que tiene lugar en el transcurso de otra y que la modifica en un grado más o menos elevado. En el caso de la diabetes, la enfermedad intercurrente puede dificultar el mantenimiento de los niveles de glucosa adecuados.
Entre las enfermedades intercurrentes, podemos encontrar:
- Las que tienen unos efectos mínimos sobre la glucemia, como los resfriados, la rubéola, etc.
- Las que producen unos niveles bajos de glucosa, ya que cursan con náuseas, vómitos y diarreas (como la gastroenteritis leve).
- Las que producen unos niveles altos de glucosa y, como consecuencia, acetona en la orina. Normalmente son enfermedades que cursan con fiebre, náuseas, vómitos, dolor de cabeza, cansancio y dificultades para alimentarse: anginas, gripe, varicela, infecciones de orina, neumonías, etc.
Las pautas de actuación generales ante las enfermedades intercurrentes tienen que ver con:
- La insulina y los fármacos. Cuando existe una hiperglucemia franca o muy importante, puede ser necesario aumentar la dosis habitual de insulina. Las pautas vendrán dadas por el equipo de salud, en función de si en la orina hay hiperglucemia con o sin acetona. Las personas con diabetes tipo 2 que siguen un tratamiento con fármacos no tienen que dejar de tomarlos, e incluso, como se ha comentado anteriormente, es posible que sea necesaria la administración temporal de insulina.
- La alimentación. La alimentación, uno de los pilares fundamentales del tratamiento de la diabetes, todavía es más importante en el caso de que se dé una enfermedad intercurrente. Hay que adaptar la alimentación a la pérdida de hambre que a menudo conlleva la enfermedad, pero procurando mantener los niveles de azúcar en la sangre. Cuando no se tiene hambre, pueden descartarse alimentos con un bajo contenido en hidratos de carbono, como las ensaladas y las verduras, y también los alimentos ricos en proteínas, como la carne, el pescado, etc.
- Lo que nunca debe dejarse de consumir es los alimentos ricos en hidratos de carbono:
- harinas: pan, patata, pasta, legumbre, arroz
- fruta
- leche y derivados
- Los alimentos tienen que ser blandos y fáciles de tolerar, como:
- sopas
- purés de verduras o de patata
- leche, yogures descremados
- galletas o pan tostado
- frutas enteras o trituradas
- pescado blanco hervido
- En casos de diarreas:
- las verduras se pueden sustituir por purés de zanahoria o patata
- las legumbres, por arroz hervido
- el pan, por pan tostado
- la leche, por yogures naturales descremados (aunque, en casos de diarreas importantes, se tendría que suprimir la ingesta de lácticos)
- la fruta tendría que limitarse al plátano y la manzana (rayada y dejada oscurecer)
En caso de que no se toleren alimentos sólidos por culpa de náuseas o vómitos, se recomienda hacer una ingesta de líquidos azucarados, a sorbos pequeños y frecuentes.
- Ejemplo de dietas líquidas azucaradas:
- Manzanilla con azúcar: 1 litro de agua con 50 g de azúcar.
- Hierbaluisa con azúcar: 1 litro de agua con 50 g de azúcar.
- Poleo con azúcar: 1 litro de agua con 50 g de azúcar.
- Té con azúcar: 1 litro de agua con 50 g de azúcar.
- 50 g de azúcar son:
- 5 sobres de azúcar
- 10 cucharadas de postre de azúcar
- ½ litro de Coca-Cola® normal
- ½ litro de limonada
- ½ litro de zumo de fruta
- Lo que nunca debe dejarse de consumir es los alimentos ricos en hidratos de carbono:
- El autocontrol. Aumentar la frecuencia del autoanálisis durante una enfermedad intercurrente es fundamental para evitar descompensaciones de la diabetes. Se recomienda mirarse la glucosa cada 3-6 horas y hacer controles de acetona en la orina si la glucosa es superior a 250 mg/dl antes de las comidas, en personas con diabetes tipo 1, o superior a 300 mg/dl antes de las comidas, en personas con diabetes tipo 2. Si se tiene hiperglucemia con o sin acetona en la orina, y no se sabe qué hacer, hay que ponerse en contacto con el equipo de salud, que dará las pautas que seguir.
Medicamentos que pueden utilizarse
No hay ningún medicamento que no pueda utilizarse por el hecho de tener diabetes.
Para el dolor o la fiebre, pueden utilizarse los mismos analgésicos o antitérmicos recomendados para las personas sin diabetes.
La cantidad de azúcar que llevan los medicamentos es poco significativa. Aun así, si se tienen que tomar jarabes, es mejor escoger los que lleven edulcorante (sacarina o aspartamo).
Si hay que utilizar cortisona, que es un fármaco que aumenta los niveles de glucosa en la sangre, se tiene que extremar el control de la glucemia y aumentar, si es necesario, las dosis de insulina.
Cuándo hay que ir al hospital
- Cuando se dan vómitos persistentes y en grandes cantidades, y no se tolera ningún tipo de ingesta.
- Cuando la acetona en la orina es muy positiva y la respiración es rápida.
- Cuando los niveles de glucosa se mantienen elevados a pesar de las dosis de insulina extras.
- Cuando aparece confusión mental con afectación del estado general.
- Cuando aparece dolor abdominal.
También deben ir al hospital los niños pequeños (menores de dos o tres años) que tienen cualquier enfermedad a parte de la diabetes.
Factores y conductes de protecciónpP@)
1. Asociados a la enfermedad
1.1 Los factores de protección de la diabetes
- La diabetes tipo 1, es una enfermedad de causa desconocida, por lo que es difícil hablar de los factores y las conductas de protección que eviten su aparición.
- La diabetes tipo 2, que tiene mucha relación con la obesidad, puede ser regulada si se lleva un estilo de vida saludable mediante una alimentación sana y equilibrada juntamente con una actividad física regular.
- La diabetes gestacional, a pesar de que viene determinada por una serie de factores de riesgo, sobre todo en la mujer embarazada, se puede minimizar si se lleva un estilo de vida saludable mediante una alimentación sana y equilibrada juntamente con una actividad física regular.
Consejos de salud: Embarazo
1.2 Los factores de protección relacionados con los principales problemas de salud asociados a la enfermedad son:
Tener cuidado de los pies para evitar lesiones cutáneas.
- Prevenir las lesiones traumáticas
- No caminar descalzo ni llevar sandalias o chancletas.
- Utilizar medias o calcetines de fibras naturales, sin costuras, zurcidos ni dobladillos.
- Los zapatos tienen que ser cerrados, de forma cómoda, con un tacón máximo de 4 cm, y hechos de materiales naturales y con suela transpirable.
- Comprar los zapatos nuevos por la tarde, cuando los pies están más hinchados, y llevarlos de forma progresiva, hasta que resulten cómodos.
- Limpiar bien los zapatos diariamente para mantener la piel flexible.
- Antes de ponérselos, inspeccionar su interior para asegurarse que no hay ningún objeto, costura o clavo que sobresalga y pueda provocar una lesión en la piel.
- Llevar las uñas de los pies rectas y no excesivamente cortas. Utilizar preferiblemente cortauñas o limarlas con una lima de esmeril en vez de cortarlas. Nunca dejar esquinas que podrían generar heridas en la piel. Una herida es una puerta de entrada a gérmenes y posibles infecciones.
El calzado
Las características del calzado recomendado son:
- Zapatos que no opriman el pie, pero no sean demasiado grandes
- Zapatos ligeros, que no entorpezcan al andar (esto cobra mucha importancia especialmente en personas mayores o personas con problemas de la marcha)
- Escoger la talla del zapato según el ancho de la parte del antepié (la parte delantera del pie)
- La pala del zapato debe ser amplia y alta (es ideal si tienen parte de lycra, por su ajustabilidad), evitando rozamiento y futuras heridas
- Debe ser un zapato sin costuras internas
- La suela del zapato es recomendable que sea de goma y antideslizante
- Se recomienda utilizar un zapato con unos 2-3 cm de tacón, no totalmente plano
- La sujeción del zapato ideal es con cordones o con velcro
- El contrafuerte debe ser semirrígido para dar estabilidad al pie sin frotar ni ser demasiado laxa y, por tanto, inestable
- El zapato debe estar confeccionado con materiales transpirables, como la piel.
- Prevenir las lesiones químicas
- No utilizar callicidas ni sustancias que debiliten la piel, como las sales para baños de pies o el agua oxigenada.
- Evitar el uso de povidona yodada en las concentraciones habituales, ya que provoca auténticas quemadas; se tiene que diluir al 50 % con agua.
- Prevenir lesiones térmicas
- Protegerse del frío con ropa de fibras naturales o calentando la cama sin aplicar calor local directo: esterillas, mantas eléctricas, bolsas de agua caliente, braseros... Debido a la diabetes, hay personas que tienen la sensibilidad alterada en los pies. Para evitar posibles quemaduras derivadas de la posible alteración de la sensibilidad a los pies causada por la evolución de la diabetes, se recomienda evitar poner los pies cerca de estufas, radiadores o en contacto directo con bolsas de agua caliente.
- La temperatura del agua para lavar los pies tiene que estar alrededor de 35º C, controlándolo con un termómetro de baño.
- Preparar el agua del baño primero con agua fría y después con agua caliente.
- Prevenir las infecciones locales
- Lavarse diariamente los pies con agua alrededor de los 35º C, con jabón de pH igual al de la piel.
- Evitar los baños de pies prolongados y la aplicación de pomadas que reblandezcan la piel. La piel ablandada propicia la formación de grietas o fisuras en la parte superficial de la piel, siendo una posible vía de entrada de gérmenes.
- Secarse bien con una toalla suave de color claro (para detectar cualquier indicio de sangre o exudado), con atención especial en los espacios interdigitales. En caso de dificultad para agacharse o levantar las piernas, se puede usar un secador de peso utilizando siempre el aire frío. Si los pies sudan mucho, se pueden hacer uso de productos específicos para prevenir la aparición de hongos por el exceso de humedad y el mal olor. Es aconsejable preguntar al podólogo sobre estos productos.
- Después del baño diario, se debe hidratar la piel con una crema a base de urea, lanolina, glicerina, etc., sin colorantes ni perfumes, frotándola suavemente hasta que se absorba completamente. La cantidad de crema no debe ser abundante para no macerar o ablandar la piel y debe evitarse el uso de cremas entre los dedos, porque pueden provocar zonas húmedas y riesgo de heridas e infecciones. También, hay que vigilar la aplicación de crema en las plantas de los pies para no resbalar y prevenir el riesgo de caídas. Se recomienda poner la crema en los pies antes de acostarse para evitar estos riesgos.
- Hay que revisar los pies a diario: se aconseja observar detenidamente los pies sobre todo en puntos de posible presión con el calzado, como es el 1º dedo por la parte de abajo, el talón y la planta del pie, sin olvidar revisar toda la parte externa del pie. El objetivo es observar si existen zonas de rozamiento, heridas o zonas enrojecidas para prevenir heridas mayores.
- En caso de no llegar a verse el pie entero, se recomienda usar un espejo de mano, colocado en el suelo que sirva para ver la planta del pie y poder revisar puntos de presión o zonas enrojecidas.
- En caso de corte o herida accidental, debe lavarse de manera abundante con agua y jabón, desinfectarse con clorhexidina al 2 % o povidona yodada y poner un apósito estéril; en el caso de que no cicatrice debe consultarse con el equipo de salud.
- En caso de roces es posible que aparezcan flictenas, conocidas comúnmente como "ampollas". Una flictena es una acumulación de líquido, como mecanismo de defensa del cuerpo frente a la fricción o rozamiento repetitivo. Este líquido quizá transparente o sanguinolento y aparece bajo la primera capa de la piel, la epidermis.

Suele suceder al realizar caminatas largas, o estrenar calzado, y son inicio de heridas de larga duración en personas con diabetes.Al inicio veremos:
- Piel enrojecida
- Calor en la zona de rozamiento
- Piel ablandada y levantada (en este punto ya tenemos la flictena formada)
Suelen aparecer en las zonas de mayor fricción, entre los dedos, en la zona más alta del pie, que frota con el zapato y sobre todo, en el talón.
¿Cómo actuar en caso de flictena/ampolla?
- Hay que lavar la zona con agua tibia y jabón neutro
- Secar con gasas y aplicar povidona yodada o clorhexidina al 2%.
- Tapar la zona con una gasa antiadherente que evita que se pegue y cubrir con esparadrapo, si se tiene, de papel, que es más transpirable.
- Las flictenas pueden drenarse si no lo han hecho por sí mismas. Las flictenas de 1 o 2 mm suelen reabsorberse al secarse con povidona yodada, pero las mayores o se abren por sí mismas por el mismo rozamiento o necesitan ser drenadas, limpiadas como se ha explicado, desinfectadas y tratadas.
Si han perdido la piel que la recubre, se coloca un apósito específico que se conoce como "segunda piel" o "piel artificial", a base de productos conocidos como hidrogeles que favorecen la cicatrización.
Se recomienda, ante esta situación, la visita al podólogo/a o enfermera de referencia para realizar el drenaje y el primer cuidado de la herida.
¿Cómo evitar la aparición de rozamientos o flictenas?
- Manteniendo la piel hidratada: la piel seca se rompe más fácilmente y puede producir heridas con mayor facilidad.
- Hacer uso de calcetines todo el año, incluido el verano, al hacer caminatas, ya que protegen posibles rozamientos. En el mercado existen calcetines sin costuras y de materiales que no fomentan la humedad.
- Hacer uso del calzado adecuado, evitando estrenar calzado cuando se tiene planeado realizar un deporte o una caminata más larga de lo habitual, es decir, usar un calzado nuevo de forma progresiva para que se vaya adaptando a nuestro pie.
- Si se tiene previsto realizar una caminata muy larga, se pueden usar productos anti rozamiento como son la vaselina o lubricantes específicos sin sustancias irritantes indicados para zonas propensas a sufrir rozamientos, como medida de prevención, consultando previamente al profesional de la salud para que nos indique el adecuado.
- Mejorar la aportación local
- Hacer diariamente ejercicio de manera controlada ayuda a desarrollar la circulación colateral, es decir, la aparición de más vasos sanguíneos que pueden llegar a compensar la aportación de sangre en las extremidades inferiores, por eso se aconseja caminar entre 3 y 4 km diarios por terreno plano y sin prisa. Si se nota dolor en la pantorrilla al caminar una distancia determinada, es muy importante parar, descansar un poco y retomar la marcha.
- No quedarse de pie o sentado demasiado tiempo: levantarse y pasear durante un mínimo de cinco minutos cada hora.
- No ejercer compresión sobre las extremidades y evitar la ropa excesivamente ajustada: vaqueros, ligas, fajas...
- No fumar: la nicotina es un potente vasoconstrictor (provoca el estreñimiento de las arterias), por lo que el tabaco aumenta considerablemente las probabilidades de sufrir lesiones vasculares o de agravar las que ya hay.

Descárgate aquí la infografía
-
Acudir a controles periódicos con el equipo de salud. El cuidado de los pies es fundamental para prevenir lesiones y amputaciones; es por ello que se recomienda seguir un control periódico pautado por los profesionales de la salud de referencia.
- Enfermera
La enfermera principalmente velará por que los pies mantengan su integridad y no aparezca ninguna complicación. Nos explicará qué consideraciones debemos tener en cuenta para realizar un buen cuidado de los pies.
Además, hará una exploración para evaluar el nivel de sensibilidad en el pie. La valoración de la sensibilidad se realiza con un monofilamento de Semmes-Weinstein. La falta de sensibilidad supone un alto riesgo de sufrir lesiones del tipo ulcerativo en el pie.
En caso de que la sensibilidad esté alterada, la enfermera nos recomendará la valoración por parte del especialista en cirugía vascular, que hará una exploración más exhaustiva.
Por otro lado, hará una exploración vascular para evaluar el estado del riego sanguíneo de las piernas y de los pies. Para valorar el riego sanguíneo se tomarán los pulsos tibial posterior (zona posterior del maléolo tibial) y pedio (en el dorso del pie).
Además, se medirá el Índice tobillo brazo (ITB) o índice Doppler para determinar el grado de afectación del riego sanguíneo en las extremidades inferiores y pies. - El cirujano vascular
Normalmente atiende a las personas con alto riesgo de complicaciones derivadas de problemas vasculares y, en este caso concreto, con diabetes. El cirujano cardiovascular puede hacer varias exploraciones como:
- Exploración vascular: además de evaluar el estado del riego sanguíneo de las piernas y los pies, el cirujano vascular la complementará con una exploración neurológica: reflejo aquiliano y/o poplíteo.
- Estudio con Doppler arterial del índice tobillo-brazo (ITB) y también con la pletismografía (fotografía pendiente); esta última tiene un papel destacado en la diabetes porque hay muchas personas que tienen calcificadas las arterias, es decir, son menos elásticas.
- Estudios de imagen: sobre todo en los casos en los que se requiera cirujano, son útiles para valorar con más exactitud las posibles oclusiones o estenosis vasculares. Angiografía y angioresonancia magnética.
- El podólogo
Como profesional de la salud, especialista por definición y notablemente implicado en el cuidado de los pies, nos puede hacer las siguientes intervenciones para prevenir y diagnosticar complicaciones en personas con diabetes:
- Observación de la huella, morfología de la alineación corporal y diagnóstico del tipo de pie de la persona con ayuda de un podoscopio.
- Estudio de la marcha con la ayuda de una plataforma que analiza la presión de la persona al caminar y realización de un informe biomecánico de la marcha.
- Corte y fresado de las uñas con aparatos específicos y cuidado de los callos.
- Tratamiento de enfermedades de las uñas y/o afecciones de la piel de los pies.
- Confección de apoyos plantares y/o ortesis de silicona adaptados individualmente y no estándares.
- Confección de prótesis en caso de amputación, que sustituyen la parte del pie amputada y previenen la deformidad del pie y posibles complicaciones y heridas.
En la consulta de podología, el podólogo puede utilizar diferentes instrumentos específicos de su categoria, como son:
- Bisturí: instrumento cortante que sirve para retirar callos de los pies.
- Motor eléctrico con accesorios para fresar (limar) las uñas y los callos. Este aparato emite ruido debido a la aspiración que lleva incorporada para absorber los restos de polvo del limado.
- Cizallas: instrumento para cortar las uñas, que es más efectivo que las tijeras convencionales. Las uñas se vuelven más gruesas y duras, y este instrumento permite cortarlas más fácilmente.
- Enfermera
- La Unidad del pie diabético
Es una unidad específica de la que disponen algunos hospitales donde se atienden aquellos casos de personas con diabetes que presentan heridas ya instauradas, con cierta cronicidad o con problemas de salud en los pies potencialmente graves.Estas unidades engloban varios profesionales de la salud como la enfermera, el podólogo, el cirujano vascular y cuentan con una metodología de trabajo enfocada exclusivamente en el cuidado de los pies de las personas con diabetes.
- Trabajador social
2. Asociados con el control de la situación de salud
- Controlar regularmente la presión arterial y el nivel de colesterol en la sangre, por la relación con la aparición de lesiones vasculares asociadas.
- Para evitar problemas dentales, es conveniente cepillarse los dientes después de cada comida, utilizar el hilo dental cada día e ir al dentista dos veces al año para hacer una revisión y una limpieza dental.
- Para detectar de forma precoz los problemas oculares, es conveniente ir al oculista una vez al año para hacer un examen ocular completo.
- Seguir la vacunación anual contra la gripe y, en persones mayores de 64 años, la vacunación contra la neumonía, si no se ha hecho nunca o si hace más de 5 años de la primera vacuna.
- Utilizar fuentes de información y conocimiento acreditadas y disponibles que permitan tomar decisiones adaptadas a las necesidades de cada persona, controlar la enfermedad y mejorar la calidad de vida.
- Disponer de una red de recursos estable y identificada (equipo de salud de confianza y cercano). Tener un equipo de salud de confianza y próximo al cual poder consultar dudas o problemas que surjan en el día a día, aumenta la confianza de la persona con diabetes y la motiva en el autocuidado.
- Tener un entorno familiar y laboral estable que dé soporte a la persona con diabetes y que aumente su confianza, su autonomía y su responsabilidad en el control de la enfermedad.
Factores y conductas de riesgopP@)
- Los factores de riesgo de la diabetes
- Los factores de riesgo relacionados con la aparición de problemas de salud asociados a la enfermedad
1. Los factores de riesgo de la diabetes
- La diabetes tipo 1, es una enfermedad de causa desconocida, por lo que es difícil hablar de los factores de riesgo que la pueden producir.
- La diabetes tipo 2, no tiene un solo factor de riesgo de aparición, sino varios:
- Factor hereditario
- Factor alimenticio
- Estilo de vida
- La diabetes gestacional, tiene una serie de factores de riesgo que pueden afectar sobre todo a la mujer embarazada.
Consejos de salud: Embarazo
2. Los factores de riesgo relacionados con la aparición de problemas de salud asociados a la enfermedad son:
2.1 Tabaquismo:
El tabaquismo se ha asociado a la aparición prematura de los problemas de salud tardíos que se derivan de la diabetes. Distintos estudios han demostrado que el tabaco produce una disminución del calibre de las arterias tanto de las extremidades inferiores como de las coronarias, por lo que duplica o incluso triplica el riesgo de afectación vascular en el caso de personas con diabetes. Además, el tabaco disminuye la disponibilidad de oxígeno en los tejidos porque la hemoglobina (responsable de captar el oxígeno a los pulmones y transportarlo a todas las células del cuerpo) tiene mayor afinidad por el monóxido de carbono (presente en el humo del tabaco) que por el oxígeno. Así pues, disminuye el oxígeno en la sangre circulante y aumenta la carboxihemoglobina, que resulta de la unión de la hemoglobina con el monóxido de carbono.
Por otra parte, diferentes estudios han demostrado que las personas con diabetes (tanto de tipo 1 como de tipo 2) que fuman tienen doble riesgo de sufrir una nefropatía diabética respecto las que no fuman, cuyo primer indicador objetivo es la aparición de proteinuria (pérdida de proteínas por la orina). El tabaco es también un factor de riesgo asociado a la aparición y progresión de la neuropatía diabética, afectación nerviosa que se acostumbra a manifestar en forma de alteraciones en la sensibilidad táctil, térmica o dolorosa de las extremidades inferiores.
Consejos de salud: Tabaquismo
2.2 Alcohol
En las personas con diabetes, las bebidas alcohólicas producen una hiperglucemia precoz, es decir, un aumento de la glicemia en un primer momento, a causa de los hidratos de carbono que contienen. Pueden producir una hipoglucemia, ya que el alcohol interfiere en la capacidad que tiene el hígado de transformar en glucosa el glucógeno que tiene almacenado.
Además, en personas con diabetes tipo 1 puede haber riesgo de hipoglucemia de instauración tardía (que aparece hasta 36 horas después de consumir alcohol), sobre todo si se ha comido poco. Esta hipoglucemia inducida por el alcohol no se corrige con glucagón, ya que está causada por la alteración del glucógeno almacenado en el hígado en la transformación en glucosa.
También se debe tener en cuenta que la ingesta de alcohol puede entorpecer la percepción de la hipoglucemia, puesto que los síntomas y las señales se pueden confundir con los de una borrachera.
Dentro del grupo de las bebidas alcohólicas, debe diferenciarse entre dos grandes grupos:
- Bebidas de baja graduación (con un contenido bajo de alcohol): Se incluyen los vinos y los cavas (con un contenido de azúcares prácticamente inevaluable), y las cervezas (con un contenido aproximado de azúcares del 4 %). Las cervezas sin alcohol tienen el mismo contenido de azúcares que las cervezas con alcohol. Lo mismo sucede con los bíters sin alcohol.
- Bebidas de alta graduación (con un contenido de alcohol que puede oscilar entre los 20º y los 50º). Dentro de este grupo, se encuentran los licores (anís, cointreau, etc.), con un contenido alto de azúcares, y los destilados (brandis, whiskys, etc.), prácticamente sin azúcares.
2.3 Otras drogas
El consumo de cualquier sustancia, ya sea anfetaminas, depresores del sistema nervioso (barbitúricos, tranquilizantes, sedantes, hipnóticos), drogas de diseño, derivados del cannabis, cocaína o heroína, etc., aparte de perjudicar la salud en general, influye de manera muy negativa en el control global de la diabetes y, por lo tanto, en los niveles de glucemia, con las repercusiones que todo esto puede originar a corto y a largo plazo.
En general, la alteración más grande hace referencia al autocontrol, necesario para el control de la diabetes, ya que puede producir: una alimentación inadecuada, una disminución de la actividad física, una omisión de las dosis de medicación (fundamentalmente de insulina) y una disminución del interés por todo lo que tiene relación con la diabetes. Se producen, además, hipoglucemias repetidas con confusión y dificultad para discernir la realidad y tomar las medidas adecuadas para solucionarlas.
 Comentarios
Comentarios
Enlaces de interés
- Fuentes de interés general
- Asociaciones / grupos de ayuda mutua
- Sociedades profesionales
- Comunidad de usuarios
Fuentes de interés general
- CDC Diabetes Public Health Resource
- Diabetes Juvenil
- Diabéticos.com
- Forumclínic
- Fundación Carrasco i Formiguera
- National Institute of Diabetes and Digestive and Kidney Diseases
Asociaciones / grupos de ayuda mutua
- American Association of Diabetes Educators
- Asociación Americana de Diabetes
- Asociación Catalana de Diabetes (ACD)
- Asociación de Diabéticos de Cataluña (ADC)
- Asociación Catalana de Dietistas-Nutricionistas
- Canadian Diabetes Association
- European Association for Study of Diabetes (EASD)
- Federación de Diabéticos Españoles (FEDE)
- Fundación para la Diabetes
- International Diabetes Federation
- Juvenile Diabetes Foundation International
- The Islet Foundation
Sociedades profesionales
- Diabetes UK
- International Society for Pediatric and Adolescent Diabetes
- Sociedad Española de Diabetes
- Sociedad Española de Endocrinología y Nutrición
Comunidad de usuarios
Bibliografía
Bibliografía consultada
- American Diabetes Association. Expert Committee on the diagnosis and classification of diabetes mellitus. Report of the expert committee on the diagnosis and classification of diabetes mellitus.
Diabetes Care 1997; 20:1183-1197. - American Diabetis Association. Tratamiento de la diabetes Mellitus y sus complicaciones.
Barcelona :Ed. Medical Trends, SL.; 1994. - Associació Catalana de Diabetis. Diabetis Mellitus.
Tarragona: Ed. El Mèdol; 1996. - Cano-Pérez J.F, Franch J, Mata M. y miembros de los grupos GEDAPS de España. Guía de tratamiento de la diabetes tipo 2 en Atención Primaria.
4ª Edición. Madrid : Editorial Elsevier España S.A; 2004. - Castell C, Gussinyé M, Lloveras G. Com conviure amb la diabetis tipus 1: saber-ne més per viure millor.
Direcció General de Salut Pública, Barcelona, 2002; 5:57-81. - Curso de educació terapèutica en diabetes.
F.E.A.E.D 2004 - Diabetes Care.
2007volum 30 suplement 1: p. 7. - Diabetes Care.
2007volum 30 suplement 1: p. 22. - European Diabetes Policy Group 1998-1999: A Desktop Guide to Type 2 Diabetes Mellitus.
Diabetic Medicine 1999; 16:716-730 - Ferrer García J. C, Herrera Ballester A. Manual Básico de Diabetología.
SVEDYN, 2005; 6:83-91. - Figuerola, Daniel. Diabetes.
3era edició. Barcelona :Ed. Massan; 1997. - Grup d’Estudi de la Diabetis a l’Atenció Primària de Salut (GEDAPS). Guia per al tractament de la Diabetis tipus 2 a l’Atenció Primària.
3era edició. Barcelona : Ed. Harcourt ; 1999. - Guia práctica para educadores en diabetes.
F.E.A.E.D 2004 - Hanas R. Diabetes Tipo 1 en niños, adolescentes y adultos jóvenes
INPESAL Marketing Projects, S.L. 2004; 12: 29-131. 15:153-191. - J.Madrid. Libro práctico de la diabetes.
Editorial ESPASA, Madrid, 2000. - Manuel de Santiago. Diabetes Mellitus en la Práctica Médica.
Tomo II. Madrid:Ed. ELA , grupo ARAN; 1992. - Pallardo Sánchez L.F, González González A, Quero Jiménez J. Diabetes y embarazo.
Madrid: Ed. Aula Médica; 1999. - Standards of Medical Care in Diabetes-2006. American Diabetes Association.
Diabetes Care 2006; 29:S4-S42. - Un objetivo para la vida.
Lifescan, Madrid, 1997 - World Health Organization: Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus.
Geneva: World Health Organization; 1999.

Carmen Fernández Ferrín
Enfermera. Fué profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona.
La Carmen falleció en agosto del 2013 pero su aportación y experiencia enfermera continuaran siempre presentes en la Enfermera virtual.
Fué experta en el modelo conceptual de Virginia Henderson, se interesó por el desarrollo disciplinar de la enfermería, especialmente por todo lo relacionado con la construcción teórica del mismo. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos.
Formó parte de la dirección científica de la Enfermera virtual y, como tal, participó en la definición de los conceptos nucleares que enmarcan la filosofía de la web, asesoró en la construcción de la misma y en el diseño de la estructura de las fichas. Así mismo, participó en la selección de los temas a abordar, en la revisión, desde el punto de vista disciplinar, de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de su publicación en la web.


Gisel Fontanet Cornudella
Máster en educación para la salud (UDL). Postgrado en Enfermería psicosocial y salud mental (UB).
Actualmente es gestora de desarrollo de personas de la Unidad de Gestión del Conocimiento de la Fundación Sanitaria Mollet. Miembro del Consejo Asesor Fundación TICSALUT 2014-2017, del grupo @MWC_nursing, entre otros.
Hasta abril de 2015, ha sido adjunta en la Dirección de Programas del COIB llevando a cargo la dirección y coordinación del proyecto Infermera virtual y hasta diciembre de 2016 la dirección de la elaboración y el mantenimiento de los contenidos de Infermera virtual en lo que a su vertiente estructural y pedagógica se refiere, y como asesora del proyecto. Considera que las tecnologías de la información y la comunicación (TIC) e Internet y, en general, la red 2.0 son un canal de comunicación e interacción con y para los ciudadanos, con un gran potencial para la promoción de la autonomía e independencia de las personas en el control y mejora de su salud, como complemento de la atención presencial y continuidad de los cuidados, puesto que es un medio a través del que la persona poco a poco expresa sus necesidades, deseos o inquietudes. Esta información es primordial para conocer el sujeto de la educación y en el cuidar.
Desde 1998, su actividad profesional se desarrolla en el marco de la promoción y la educación para la salud. Fue coordinadora y enfermera asistencial durante 6 años de la Unidad de educación para la salud en la atención a personas afectadas de un problema de salud crónico del Hospital Vall d’Hebron de Barcelona, donde intercaló de forma pionera la atención presencial y virtual. Ha ido centrando su línea de trabajo en el desarrollo de proyectos en el campo de la tecnología de la información y la comunicación (TIC), en el ámbito de la salud.
Es autora de diversas publicaciones, tanto en el registro escrito como en el audiovisual, y de documentos de opinión referentes a la promoción y educación para la salud. Ha colaborado y ha participado en varias jornadas, espacios de debate y estudios de investigación, entre otros, relacionados con la aplicación de las TIC en el ámbito de la salud. Ha iniciado líneas de trabajo en el marco de la promoción y educación para la salud en la escuela, como contexto de ejercicio de la enfermera. Fué miembro fundador del grupo Innovación y Tecnología del COIB @itcoib.


Mª Teresa Luis Rodrigo
Enfermera. Profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona. Se ha interesado desde hace años en el desarrollo y la utilización de las terminologías enfermeras (de diagnósticos, intervenciones y resultados), desde una concepción disciplinar de los cuidados. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos en distintas revistas científicas.
Hasta diciembre de 2016 formó parte de la dirección científica y disciplinaria de la Infermera virtual y, como tal, ha participado en la elaboración de los conceptos nucleares que guían el contenido de la web, ha asesorado en cuanto a su construcción y en la selección de los temas a abordar, de igual modo, ha colaborado, siempre desde la perspectiva científica y disciplinaria, en la revisión de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de publicarlo en la web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.

Clara Boter Fernández
Diplomada en enfermería (UVic, 1996) y en podología (UB, 2005), y licenciada en documentación (UB, 2011). Postgraduada en psicogeriatría (UAB, 2000). Máster en medicina clínica preventiva y promoción de la salud (UB, 2004). Enfermera asistencial en el ámbito sociosanitario (2002-2008) y en el ámbito de atención primaria en el Instituto Catalán de la Salud. Desde 2010, trabaja en temas de promoción y de educación para la salud relacionados con la información sobre salud de calidad en Internet.

Ma. Encarnación Pastor Santamaria
Diplomada en enfermería (UB). Postgrado en atención y educación a les persones con diabetes. Máster en enfermería de salud pública y comunitaria. Postgrado Curso autoformativo para diplomados en enfermería (CADI). En cuanto a tabaquismo, ha trabajado en el Programa de Atención Primaria Sin Humo y como responsable de consulta de deshabituación tabáquica.


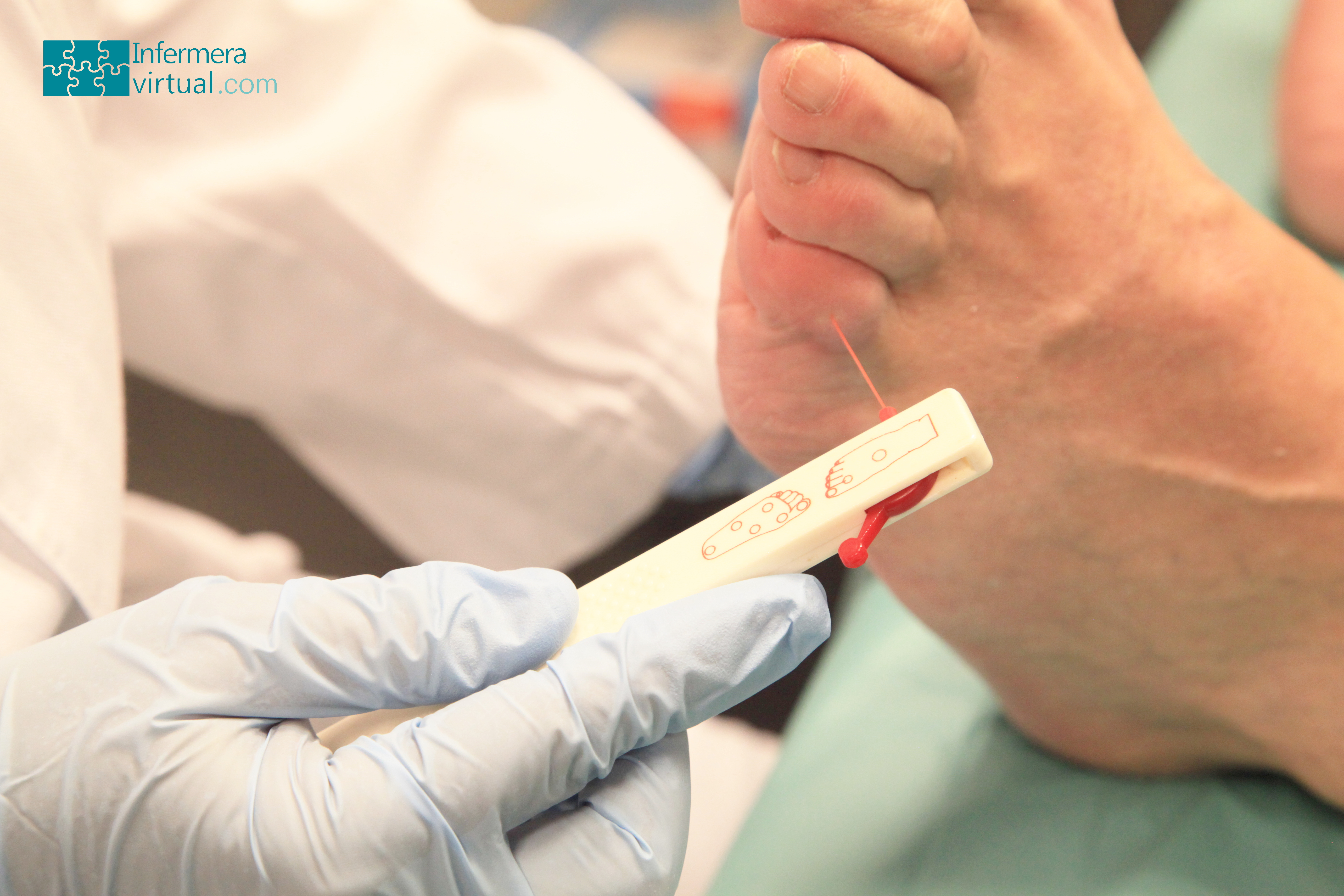
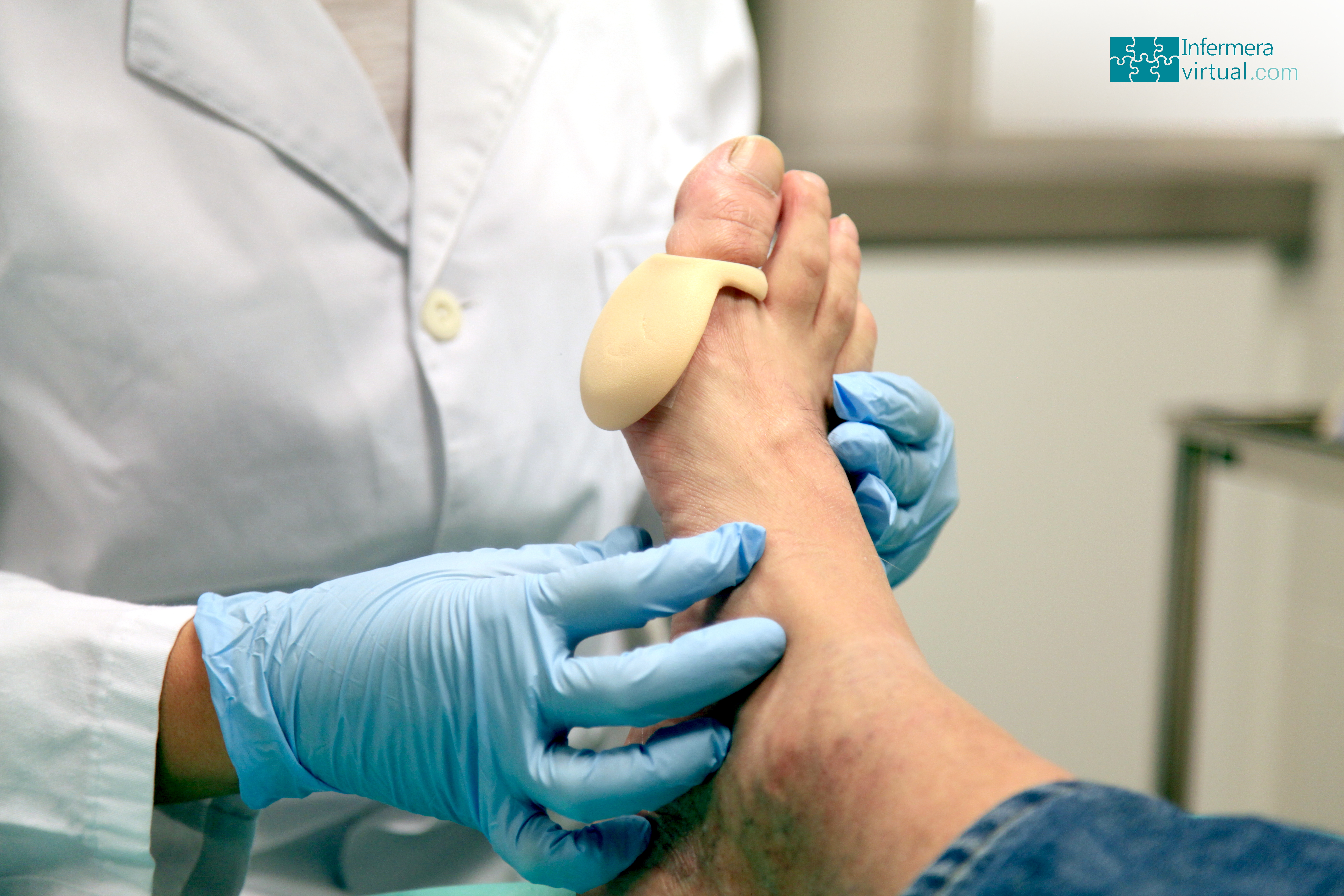
 Guardando valoración...
Guardando valoración... 


