Consulta els tutorials
Informació pràctica
Estructura i funció del cos humàpP@)
Pràcticament tots els òrgans, aparells i sistemes corporals es poden veure implicats d’una o altra manera en l’experiència dolorosa.
La persona, home o dona, de qualsevol edat o condició, és un ésser multidimensional integrat, únic i singular, de necessitats característiques, i capaç d'actuar deliberadament per a assolir les metes que es proposa, així com assumir la responsabilitat de la seva pròpia vida i del seu propi benestar, i relacionar-se amb ell mateix i amb el seu ambient en la direcció que ha escollit.
La idea de ser multidimensional integrat inclou les dimensions biològica, psicològica, social i espiritual, totes les quals experimenten processos de desenvolupament i s'influencien mútuament. Cadascuna d'aquestes dimensions es troba en relació permanent i simultània amb les altres, i formen un tot en el qual cap de les quatre es pot reduir o subordinar a l’altra, ni pot ser contemplada de manera aïllada. Per tant, davant de qualsevol situació, la persona respon com un tot amb una afectació variable de les quatre dimensions. Cada dimensió comporta una sèrie de processos, alguns dels quals són automàtics o inconscients i d’altres són controlats o intencionats.
Tenint sempre en ment aquest concepte de persona, i només amb fins didàctics, es poden estudiar aïlladament les modificacions o alteracions d'alguns dels processos de la dimensió biofisiològica (estructura i funció del cos humà) en diverses situacions.
Signes i símptomes relacionats pP@)
El dolor provoca una resposta d'estrès que a la vegada pot desencadenar nombroses respostes fisiològiques en l'organisme. Aquesta resposta d'estrès activa el sistema nerviós simpàtic i avisa l'organisme sobre un dany imminent o que ja s'ha produït; per tant, es tracta d'un mecanisme inicialment protector. Entre els objectius de la resposta d'estrès s'inclou minimitzar la pèrdua de sang, prevenir noves lesions, mantenir la irrigació sanguínia dels òrgans vitals, promoure la curació i prevenir la infecció o lluitar-hi en contra.
No obstant això, quan el dolor (i la resposta d'estrès) es prolonga, pot provocar també nombrosos efectes lesius per a l'organisme. És important tenir-ho en compte, ja que l'analgèsia adequada després d'una intervenció quirúrgica, una lesió, un traumatisme o qualsevol altra circumstància patològica, no només proporciona benestar a la persona que el pateix sinó que redueix la resposta d'estrès i els consegüents efectes negatius, que afecten gairebé tots els sistemes corporals.
1. Sistema cardiovascular, 2. Sistema respiratori, 3. Sistema digestiu, 4. Sistema endocrí i metabòlic, 5. Sistema genitourinari, 6. Sistema locomotor, 7. Sistema immunitari, 8. Funció cognitiva, 9. Efectes sobre el desenvolupament, 10. Efectes sobre la qualitat de vida.
1. Sistema cardiovascular
El sistema cardiovascular respon a l'estrès activant el sistema nerviós simpàtic, la qual cosa significa:
- Augment de la coagulació de la sang per reducció del procés corporal normal que impedeix que els coàguls sanguinis que ocorren de manera natural creixin i causin problemes (hipercoagulació per disminució de la fibrinòlisi); això augmenta les possibilitats de patir una coagulació de la sang a les venes profundes de les cames (trombosi venosa profunda).
- Augment de la freqüència cardíaca, de la pressió arterial i del treball cardíac, és a dir, de l'esforç que realitza el cor per expulsar la sang dels ventricles als grans vasos (artèries aorta i pulmonar) amb certa pressió i velocitat.
- Augment del consum d'oxigen pel múscul cardíac (miocardi).
2. Sistema respiratori
La cirurgia i els traumatismes, especialment els localitzats a la regió toràcica i abdominal, poden produir un dolor important i provocar una disfunció respiratòria. La resposta involuntària al dolor causa un espasme muscular reflex tant al lloc de la lesió com en els músculs situats per damunt i per sota. A causa d'això, la persona pot limitar voluntàriament els seus moviments toràcics i abdominals en un intent de reduir el dolor que sent. Entre els efectes del dolor sever es troben:
- Disminució del flux i del volum respiratoris, cosa que comporta una reducció de l'entrada d'aire als pulmons i per tant de l'oxigen que transporta la sang als teixits (hipoxèmia).
- Disminució de la tos, retenció de mucositats (esputs) i major probabilitat de patir infeccions respiratòries.
3. Sistema digestiu
L'increment de l'activitat nerviosa simpàtica fa que augmentin tant les secrecions intestinals com el to dels esfínters (músculs de forma circular o d'anell que obren o tanquen un orifici i que permeten el pas d'una substància d'un òrgan a un altre a la vegada que n’impedeix el retorn; per exemple. l'esfínter esofàgic inferior o càrdies, que tanca el pas entre l'esòfag i l'estómac) alhora que disminueix la motilitat (acció fisiològica del tub digestiu encarregada de desplaçar el contingut de la boca cap a l'anus). Això dificulta la progressió dels aliments i líquids a través del tub digestiu i pot produir:
- alteracions de la gana, sobretot una disminució (anorèxia)
- problemes de restrenyiment, agreujats a vegades per l'administració de certs fàrmacs per controlar el dolor, com els opiacis.
4. Sistema endocrí i metabòlic
El sistema endocrí treballa en conjunció amb el sistema nerviós per regular les activitats metabòliques que mantenen el normal creixement i funcionament del cos i, en situacions d'estrès, el sistema endocrí allibera quantitats excessives d'hormones. Les respostes metabòliques resultants són nombroses i inclouen:
- destrucció (catabolisme) de carbohidrats, proteïnes i greixos
- augment del nivell de glucosa en la sang (hiperglicèmia) i mal ús d’aquesta glucosa
- en conjunció amb processos inflamatoris, poden produir pèrdua de pes, augment de la freqüència cardíaca (taquicàrdia) o respiratòria o febre.
5. Sistema genitourinari
Hi ha diverses hormones que tenen un paper important en la regulació de la quantitat d'orina emesa, en l'equilibri de líquids i electròlits (minerals en la sang i d’altres líquids corporals que porten una càrrega elèctrica) del cos, així com en el manteniment del volum i de la pressió sanguínia. La resposta d'estrès causada pel dolor no alleujat pot donar lloc a una producció excessiva d’aquestes hormones, la qual cosa comporta:
- disminució de la producció d'orina
- retenció de líquids, que provoca un augment de la càrrega de treball del cor (és a dir, de l'esforç que fa el cor per expulsar la sang dels ventricles a les artèries aorta i pulmonar amb certa pressió i velocitat) i hipertensió arterial
- retenció d'orina (dificultat per orinar o impossibilitat de fer-ho)
- disminució del nivell de potassi en la sang o hipopotassèmia (el potassi és un electròlit que ajuda a controlar el treball dels músculs, el cor i l’aparell digestiu). La hipopotassèmia pot ser molt greu en persones amb problemes de cor.
6. Sistema locomotor
El mal control del dolor pot influir de manera significativa a curt i llarg termini en la recuperació de la persona que ha estat sotmesa a cirurgia traumatològica o ortopèdica, principalment perquè interfereix en la capacitat per portar a terme els exercicis de recuperació o rehabilitació indicats. El dolor pot causar:
- espasmes o contractures musculars
- deteriorament de la funció muscular
- augment de la fatiga en fer els exercicis de recuperació o les activitats de la vida diària.
7. Sistema immunitari
El dolor i l'estrès poden reduir i fins i tot suprimir les funcions immunitàries, incloent-hi la capacitat corporal per identificar i destruir les cèl·lules anormals que es produeixen de manera habitual en l'organisme. La depressió de la resposta immune pot produir:
- infeccions diverses, com pneumònia postoperatòria, infecció de la ferida quirúrgica i sèpsia (infecció generalitzada)
- desenvolupament o acceleració del creixement de tumors o metàstasi
8. Funció cognitiva
La reducció transitòria de la funció cognitiva després de la cirurgia és comuna sobretot en les persones grans, deteriorament que en general es recupera totalment en el termini d'una setmana. Tradicionalment aquestes manifestacions s'han vinculat amb l'efecte secundari dels analgèsics, especialment els opiacis, però en realitat no hi ha estudis que demostrin de manera clara aquesta connexió. De fet, diversos estudis associen el dolor i el trastorn consegüent del son amb el deteriorament cognitiu, que es manifesta de les maneres següents:
- Disminució de la capacitat d'atenció.
- Confusió, que es caracteritza per la incapacitat per pensar amb la claredat i velocitat usuals. S'acompanya de certa dificultat per centrar l'atenció o un cert grau de desorientació. La confusió també interfereix en la capacitat per prendre decisions.
- Deliri, que és una confusió severa i sobtada.
- Tant la confusió com el deliri fan que la persona estigui desorientada en el temps o l'espai, que no sàpiga expressar-se com ho fa normalment, que estigui distreta, que tingui una percepció de la realitat distorsionada. Pot donar-se en un període breu de temps (hores o dies) i fluctuar al llarg del dia. Pot manifestar-se de maneres diferents: augment de l'activitat i agitació, disminució de l'activitat i alentiment i disminució evident de l'alerta, o alternant tots dos estats.
9. Efectes sobre el desenvolupament
Encara que els nounats i els lactants no són capaços de recordar el dolor en si mateix, diversos estudis suggereixen que la memòria de l'experiència dolorosa persisteix prou com per influir en la conducta posterior. Entre les conseqüències demostrades del dolor no alleujat en el desenvolupament dels nens es troben:
- augment de la resposta fisiològica i comportamental al dolor
- augment de la somatització o afecció crònica, en què hi ha nombroses molèsties físiques (per a la que no s'identifica causa cap física) que poden durar anys i produir desajustos substancials
- major vulnerabilitat als trastorns ocasionats per l'estrès
- conducta addictiva
- estats d'ansietat
10. Efectes sobre la qualitat de vida
De tots els efectes adversos del dolor crònic no alleujat, la disminució de la qualitat de vida es podria considerar com el pitjor de tots, ja que deshumanitza a qui el pateix. Entre les conseqüències més rellevants hi ha:
- insomni
- sentiment persistent d'ansietat i temor
- desesperança
- augment dels pensaments de suïcidi
Com es mesurapP@)
A l'hora de valorar el dolor que pateix una persona han de tenir-se en compte dues consideracions: la primera és que el dolor rarament és estàtic i immutable pel que el seu mesurament o valoració no es fa de forma aïllada sinó de manera continuada. La segona consideració, no per òbvia menys important, és que la informació ha d'obtenir-se, sempre que sigui possible, de la persona que ho pateix; en cas que no sigui així i les dades els proporcioni un altra persona (el cònjuge, el cuidador, un fill) haurà d'anotar-se clarament en l'instrument per a la recollida de dades. D'altra banda, i encara que amb freqüència es parli indistintament de valoració o mesurament del dolor, tots dos termes disten molt de ser sinònims.
1. Mesurament del dolor, 2. Valoració del dolor
1. Mesurament del dolor
Mesurar el dolor significa assignar nombres a variables que representen la “quantitat” del mateix segons regles determinades prèviament, és a dir, l'objectiu és determinar “quant” dolor pateix la persona utilitzant per a això escales numèriques (p. ex., del 0 al 5 o del 0 al 10) o verbals (p. ex., de cap dolor a dolor insuportable). La intensitat del dolor pot determinar-se mitjançant diferents instruments, com escales, tests i autoregistres, aplicables tant en el dolor agut com en el crònic.
Escales: Hi ha diferents tipus, entre les més utilitzades es troben:
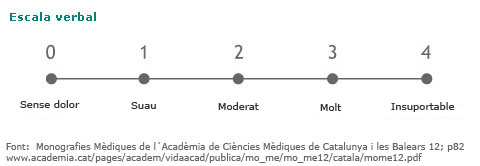
- Verbals: la persona selecciona l'adjectiu que més s'ajusta a les característiques del dolor (no dolor, suau, moderat, molt i insuportable).
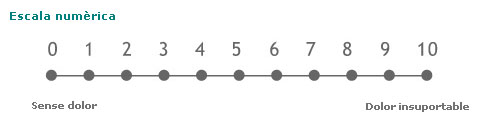
- Numèriques: consisteix a posar un número al dolor en una escala del 0 al 10 (o del 0 al 5, o del 0 al 100), en què el 0 és absència de dolor i el 10 el dolor més insuportable que es pugui imaginar.
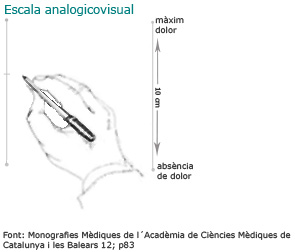
- Analogicovisuals: en què s'assenyala la intensitat del dolor en una escala o gràfic.
En col·lectius especials, com el dels nens, s'usen escales amb cares o diferents colors. 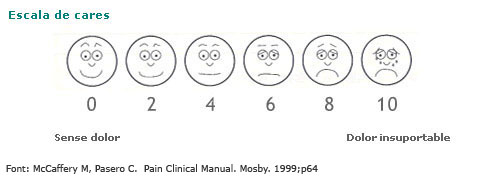
Autoregistres: en els casos de dolor crònic, una altra manera per tenir un bon seguiment és que la persona porti un diari del dolor, en què es registra la intensitat del mateix, les mesures analgèsiques empleades (farmacològiques o no), i qualsevol altra informació rellevant.
Veure: Registre diari de l'evolució del dolor
2. Valoració del dolor
La valoració del dolor es refereix a l'estimació de l'anomenat “dolor total”, on es tenen en compte no només els aspectes físics (intensitat, característiques i localització del dolor; presència d'altres símptomes o d'efectes adversos del tractament), sinó també els aspectes psicològics (ansietat, desesperança, por), socials (preocupacions familiars, laborals, econòmiques, sentiments d'aïllament) i espirituals (qüestions sobre el perquè del patiment, o el significat de la vida). En aquest cas es pretén comprendre l'experiència dolorosa de la persona i els efectes de la mateixa sobre la seva vida. La informació obtinguda guia en la planificació i avaluació d'estratègies de cures.
En la literatura professional es troben múltiples exemples de qüestionaris que permeten valorar la repercussió del dolor en la qualitat de vida de les persones que el pateixen. Per exemple el que proposen les autores McCaffery i Beebe:
Veure: Qüestionari valoració inicial del dolor
o l'EuroQol-5D, molt senzill i ràpid d'utilitzar, que explora cinc dimensions de la salut (mobilitat, cura personal, activitats quotidianes, dolor/malestar i ansietat/ depressió) i cadascuna d'elles presenta tres nivells de gravetat (1 = sense problema, 2 = problemes moderats i 3= problemes greus)
Veure: Qüestionari de Salut EuroQol-5D
TractamentpP@)
1. Tractament farmacològic (1.1 Analgèsics, 1.2 Fàrmacs coadjuvants, 1.3 Via d'administració dels analgèsics, 1.4 Principis clau en el tractament farmacològic del dolor), 2. Blocatge, 3. Ionoforesi, 4. Radioteràpia ,5. Unitats o clíniques del dolor.
1. Tractament farmacològic
Els medicaments més utilitzats són els analgèsics, grup format per fàrmacs molt diversos que poden usar-se sols o en combinació amb d’altres per tractar dolors aguts, crònics i oncològics, depenent de la intensitat i les característiques del dolor. A més dels analgèsics pròpiament dits, hi ha altres fàrmacs, anomenats coadjuvants, que usats sols o juntament amb els analgèsics milloren l’eficàcia del tractament en determinats tipus de dolor.
1.1 Analgèsics
Són medicaments utilitzats per alleujar o calmar el dolor.
Segons l'OMS (Organització Mundial de la Salut) es recomana l'ús de l'anomenada escala analgèsica, que regula l'ús escalonat i progressiu dels diferents medicaments segons la intensitat del dolor:
- Primer esglaó: Analgèsics sense opiacis, que inclou medicaments com el paracetamol els antiinflamatoris no esteroïdals (AINE), utilitzats per tractar el dolor lleu o moderat, com ara problemes musculars o mal de cap.
- Segon esglaó: Opiacis febles o menors: sols o en combinació amb els anteriors (AINE) s'usen per controlar el dolor moderat o intens. Per exemple, el tramadol i la codeïna.
- Tercer esglaó: Opiacis forts o majors: medicaments utilitzats per controlar dolors intensos, com el fentanil, la metadona, la buprenorfina, la meperidina, l’oxicodona i la morfina.
| OPIACIS FORTS | ||
|---|---|---|
| OPIACIS FEBLES | fentanil metadona buprenorfina meperidina oxicodona |
|
| ANALGÈSICS SENSE OPIACIS | tramadol codeïna |
|
| paracetamol aspirina metamizol diclofenac |
1.1.1 Analgèsics no opiacis
Inclou dos grups diferents: el paracetamol i els antiinflamatoris no esteroïdals (AINE).
El paracetamol no és un opiaci, però tampoc és un AINE. És diferent dels AINE perquè té molts menys efectes adversos: no afecta la funció de les plaquetes (no interfereix en la coagulació), rarament causa problemes gastrointestinals i es pot administrar a persones amb al·lèrgia a l'aspirina i a d’altres AINE; en contraposició, té molt poc efecte antiinflamatori i té sostre analgèsic, és a dir, més enllà d'un punt determinat, encara que s'augmenti la dosi no hi ha un augment de l'analgèsia.
El paracetamol pot tenir un efecte tòxic sobre el fetge i cal usar-lo amb precaució en persones que regularment consumeixen grans quantitats d'alcohol o que tenen una malaltia hepàtica. En qualsevol cas, la dosi diària màxima habitualment recomanada en persones adultes és de 4000 mg, encara que en alguns casos, amb el control i el seguiment adequats, alguns metges prescriuen fins a 6000 mg/24 hores.
Els antiinflamatoris no esteroïdals (AINE) inclouen medicaments com l'àcid acetilsalicílic (aspirina), l’ibuprofèn, el naproxèn o la indometacina. Originalment pensats per a estats inflamatoris, com l'artritis reumatoide, amb el pas dels anys i l'aparició de noves substàncies, el seu ús s'ha estès a una gran quantitat de situacions, com el dolor postoperatori, el mal de cap o els dolors menstruals. Molts d’aquestes medicaments, com l'àcid acetilsalicílic o l’ibuprofèn, poden adquirir-se sense recepta mèdica.
Els analgèsics no opiacis normalment s'administren per via oral i estan indicats per al tractament tant del dolor nociceptiu (somàtic i visceral) com neuropàtic, encara que semblen ser més efectius en el dolor nociceptiu, especialment el somàtic, com ara el dolor muscular o articular. Amb freqüència es combinen amb analgèsics opiacis ja que l'efecte analgèsic de tots dos se suma, cosa que fa que es requereixi menys dosis d'opiacis per aconseguir un alleugeriment adequat del dolor, reduint així els efectes secundaris d'aquestes substàncies.
Consells de salut: Analgèsics - antiinflamatoris no esteroïdals
1.1.2 Analgèsics opiacis
Els analgèsics opiacis (també anomenats analgèsics narcòtics) interactuen amb receptors específics del cervell i tenen la capacitat de modular el dolor, inhibint-ne la transmissió i els components emocional i afectiu associats. Aquests fàrmacs són els més potents per alleujar el dolor i el seu espectre d'acció és el més ampli dels analgèsics. Però també cal destacar que, a més de la seva capacitat per controlar el dolor, tenen o poden tenir uns efectes secundaris que poden arribar a ser importants, sobretot en el tractament del dolor crònic, en persones amb malalties oncològiques o especialment sensibles als seus efectes, com els ancians. Alguns d'aquests efectes secundaris poden prevenir-se o resoldre's, d’altres poden reduir-se i d’altres, finalment, no poden evitar-se, però sempre s'han de tenir en compte ja que es poden reduir si es modifica la dosi o es canvia el medicament per un altre més ben tolerat.
En qualsevol cas, cal comentar a l'equip de salut l'aparició de qualsevol d'aquests símptomes:
- Somnolència: És freqüent en començar el tractament. És important comunicar-ho a l'equip de salut perquè és un dels criteris utilitzats per ajustar la dosi a les necessitats de cada persona.
- Nàusees/vòmits: A vegades en començar el tractament hi pot haver certa intolerància digestiva, sigui quina sigui la via d'administració de l'opiaci. Es poden evitar o disminuir administrant medicaments per prevenir-ho o tractar-los si ja han aparegut.
- Restrenyiment: És un efecte secundari freqüent quan es prenen opiacis i també pot prevenir-se o disminuir amb l'administració de laxants, amb una dieta rica en fibra i amb més aportació de líquids.
- Sequedat bucal: La mucosa de la boca s’asseca i aquesta sensació a vegades persisteix durant tot el temps en què es fa el tractament. Provoca molt malestar i és difícil de tractar. Es pot millorar hidratant la boca freqüentment, deixant desfer a la boca trossets de gel o caramels àcids, o glopejant amb infusions amb llimona o amb col·lutoris bucals sense alcohol.
D’altres:- Confusió: Persones amb més sensibilitat a aquests fàrmacs poden presentar aquest trastorn orgànic cerebral caracteritzat per la dificultat de pensar la claredat i velocitat usuals, certa dificultat per centrar l'atenció, un grau variable de desorientació i disminució de la capacitat per prendre decisions. En cas d'aparèixer, cal avisar l'equip mèdic abans que el quadre progressi.
- Depressió respiratòria: Es produeix quan la persona es troba en un estat de somnolència, no respon a estímuls i disminueix de manera important el número de les respiracions. La depressió respiratòria induïda per opiacis és rara si les dosis s'ajusten adequadament i es redueixen quan es detecta un augment de la sedació. Quan apareix, pot indicar la presència d'una intoxicació per opiacis i s'acompanya de pupil·les puntiformes (miosi) i depressió del sistema nerviós central, les manifestacions de la qual oscil·len entre l’adormiment i el coma profund (estat sever de pèrdua de consciència). Cal avisar immediatament l'equip de salut per tal d'instaurar el tractament adequat segons la gravetat de la depressió respiratòria.
- Retenció urinària: És la dificultat o la impossibilitat per orinar, que es tradueix en dolor en el baix ventre, sensació de tenir la bufeta plena i ganes imperioses d'orinar. És més freqüent en les persones grans (especialment homes), però es pot donar en qualsevol persona. Cal avisar l'equip de salut per tal d'instaurar el tractament adequat en funció de la intensitat de la retenció urinària.
1.2 Fàrmacs coadjuvants
Hi ha certs grups de fàrmacs, anomenats coadjuvants, que no són analgèsics però que, utilitzats sols o juntament amb aquests, milloren l'eficàcia del tractament en determinats tipus de dolor. És el cas de certs antiinflamatoris (com ara la cortisona), els antidepressius, els anticonvulsius, els ansiolítics, els hipnòtics o els neurolèptics.
Hi ha altres medicaments no inclosos en aquests grups però que s'usen com a tractament habitual en certes malalties per prevenir alguns dolors: la calcitonina, que és efectiva en molts problemes ossis; els bifosfonats, utilitzats per controlar el calci en les malalties oncològiques o cròniques, i d’altres medicaments, com les toxines botulíniques, usades per a problemes musculars.
1.3 Via d'administració dels analgèsics
A l'hora de decidir entre les diferents vies que poden usar-se per administrar els analgèsics, cal tenir-ne en compte, entre d'altres aspectes: l'autonomia de la persona que ha de prendre'ls, la facilitat d'ús, l'agressivitat de la via i els possibles efectes secundaris de la mateixa, que poden sumar-se als del fàrmac.
Via oral:
- El medicament s'introdueix en l'organisme a través de la boca i s'absorbeix en el tub digestiu.
- És una via fàcil d'usar i molt còmoda.
- És la via d'elecció preferent, sempre que es conservi la capacitat d’empassar i no hi hagi símptomes que n’alterin la ingesta (per exemple, vòmits).
Via transmucosa o bucal / via sublingual, dues varietats de la via oral:
- Via transmucosa o bucal, el medicament es col·loca entre les genives on es va dissolent per l'acció de la saliva.
- Via sublingual, el medicament es col·loca sota de la llengua perquè s'absorbeixi ràpidament.
- En els dos casos això fa que arribi més ràpid al torrent circulatori i l'efecte sigui més ràpid que per la via oral.
- És important que no hi hagi lesions ni problemes de sequedat a la boca.
- S'utilitzen molt en casos de dolors que apareixen bruscament.
Per les vies oral, sublingual i bucal o transmucosa es poden administrar preparats sòlids com càpsules, comprimits o dragees, o líquids, com xarops, elixirs i suspensions.
Via transdèrmica:
- El medicament penetra a l'organisme per absorció a través de la pell mitjançant l'aplicació de pegats.
- S'utilitza generalment:
- Amb analgèsics opiacis, quan es desitja aconseguir un efecte analgèsic mantingut en el temps, ja que els pegats aconsegueixen alliberar el medicament de manera regular i constant.
- En el cas de dolors controlats en què es coneix molt bé la dosi de medicació que es necessita.
- Hi ha menys probabilitat que es produeixin nàusees i vòmits.
- Per col·locar-los cal considerar el següent:
- Es poden aplicar en qualsevol part del cos on la pell estigui íntegra, però sovint se solen posar al tòrax.
- Triar una zona on hi hagi poc borrissol i evitar zones humides o exposades al sol o a fregaments.
- És important alternar la zona cada vegada que es canvia i treure el pegat que està posat abans de posar el nou.
- Abans d'aplicar-lo cal rentar i assecar la zona i després d'aplicar-lo pressionar suaument perquè s'hi adhereixi bé.
- No pot mullar-se i no es pot tocar la part que ha d'anar en contacte amb la pell.
- L'absorció del medicament augmenta si augmenta la temperatura corporal; però si se sua molt pot desenganxar-se.
Via subcutània:
- El medicament s'injecta sota la pell amb una agulla molt fina, des d'on es va alliberant lentament al torrent sanguini.
- És la via més utilitzada en el tractament del dolor després de la via oral perquè és relativament còmoda i poc molesta.
- Els analgèsics més utilitzats per aquesta via són els opiacis.
- Es pot usar per a injeccions repetides (intermitents) o bé per a l'administració contínua, cas en el qual es deixa inserida una agulla d’ales (també anomenada col·loquialment papallona o, de manera errònia i per influència del castellà, “palometa”), que és una agulla que, a l’extrem, té unes petites "ales" de plàstic que faciliten la subjecció durant la punció i la posterior fixació.
- L'administració contínua pot fer-se a través d'un aparell que la persona porta a sobre i que administra el fàrmac de manera dosificada cada cert temps, continuadament o a demanda, quan la persona ho necessiti.
- Pot posar-se al braç, a la panxa, per damunt del pit o a les cuixes.
- Cal evitar zones de la pell amb lesions o on hi hagi massa borrissol.
- És important revisar la zona on hi ha l’agulla d’ales (també anomenada col·loquialment papallona o, de manera errònia i per influència del castellà, “palometa”) i canviar-la si hi ha dolor, calor, envermelliment, presència de sang o líquid.
- L’agulla d’ales pot ser manipulada per la mateixa persona o per un familiar, encara que per això cal un cert entrenament.
Via endovenosa:
- El medicament s'introdueix directament en el torrent sanguini a través de la punció en una vena.
- És la via més ràpida per introduir un medicament en el cos i per tant l'inici de la seva acció (en aquest cas l'analgèsia) és inmmediat.
- L'administració per via endovenosa pot ser per infusió intermitent ràpida o en bol o bé de manera contínua.
- L'administració pot fer-se a través d'un aparell que la persona porta a sobre i que administra el fàrmac de manera dosificada cada cert temps, continuadament o quan la persona ho necessiti.
- És molt important que la inserció i manipulació de la via la faci un membre de l'equip de salut, ja que si no es fa correctament hi poden aparèixer complicacions.
Via intramuscular:
- El medicament s'introdueix dins d'un múscul a través d'una agulla. El múscul, com que està molt irrigat per vasos sanguinis, permet que el medicament passi ràpidament a la sang.
- És una via alternativa per a aquells medicaments que no s'absorbeixen per via oral o per a persones que no poden col·laborar en la presa per via oral.
- Algunes vegades és dolorosa i sempre l'ha d'administrar un membre de l'equip de salut.
- S'utilitza en casos esporàdics de dolors mal controlats o en algun cas de dolor agut.
Via espinal: epidural o intradural:
- La medicació s'introdueix al cos a través d'una agulla o un catèter (un tub fi de plàstic) col·locat en l'esquena aprofitant l'espai que hi ha entre vèrtebra i vèrtebra. Hi ha dues varietats:
- epidural (extradural o peridural), la medicació s'introdueix a l'espai epidural.
- intradural (intratecal o subaracnoïdal), la medicació s'introdueix a l'espai subaracnoïdal.
- El lloc de l'esquena on es fa la punció depèn de la zona corporal sobre la qual es vulgui exercir l'efecte analgèsic.
- L'objectiu és aconseguir un blocatge del sistema nerviós perquè hi hagi un efecte analgèsic sensitiu però sense afectar la funció motora. És a dir, que es calmi el dolor i no hi hagi pèrdua de la mobilitat.
- L'agulla o catèter s'ha de col·locar al quiròfan, però una vegada inserit la persona pot tornar a casa seva i ser controlada per l'equip de salut d'atenció primària.
- L'administració dels medicaments pot fer-se a través d'un aparell que la persona porta a sobre i que administra el fàrmac de manera dosificada cada cert temps, continuadament o quan la persona ho necessiti.
- En cas de portar inserit un d'aquests catèters, cal controlar l'apòsit (gases) que cobreix la zona de punció, així com l'equip per on s'injecta la medicació. És necessari posar-se en contacte amb l'equip de salut en els casos següents:
- Les gases o l'apòsit estan mullats o tacats de sang.
- Si al cap d'uns dies de la inserció apareix un dolor fort a la zona de punció.
- Hi ha sang a l'equip per on s'injecta la medicació.
- La persona nota dificultats per orinar o sent les cames adormides.
Via tòpica:
- Aplicació d'un medicament directament sobre la pell a la zona on hi ha dolor.
- Normalment té només efectes locals, però a vegades, segons l'analgèsic de què es tracti, pot absorbir-se en major o menor quantitat i passar al torrent sanguini.
- El medicament es presenta en forma de pomada, crema, gel o locions.
- Per aplicar-lo cal seguir aquests passos:
- Netejar la zona amb aigua i sabó i assecar-la minuciosament.
- Aplicar una petita quantitat de medicament i estendre-la sense friccionar fins que s'absorbeixi totalment.
- Tancar bé el tub o ampolleta i rentar-se les mans.
Via rectal:
- El medicament s'introdueix a l'organisme a través del recte, on és absorbit i distribuït per tot l'organisme.
- És utilitzada majoritàriament com a via alternativa en el cas de lactants o nens o si hi ha problemes amb les altres vies, ja que sol ser una via molesta i l'absorció del medicament és molt variable en funció de la part del recte a la qual hagi arribat el supositori.
- És important seguir aquests passos:
- Col·locar la persona estirada sobre el costat esquerre.
- Inserir el supositori a través de l'esfínter rectal fins que penetri completament en l'anus.
- Mantenir la persona en aquesta posició durant uns minuts.
1.4 Principis clau en el tractament farmacològic del dolor
El tractament farmacològic efectiu del dolor requereix tenir sempre presents dos principis: la personalització del tractament i l’optimització de l’administració. Es tracta d'aplicar els mateixos principis que regeixen el tractament farmacològic de moltes altres circumstàncies, com per exemple, la diabetis: la dosi d'insulina s'ajusta fins a aconseguir l'efecte desitjat i s'administra de manera regular per mantenir la situació controlada. Sovint, però, quan s'usen analgèsics les persones reben dosis insuficients a intervals tan llargs que permeten que reaparegui el dolor o que es descontroli, cosa que seria totalment intolerable si es fes amb la insulina per al tractament de la diabetis.
Els següents principis s'apliquen en qualsevol mena d'analgèsic, tant en situacions de dolor agut com de dolor crònic.
- Individualitzar el tractament, i això inclou considerar diversos aspectes:
- El fàrmac: l’equip de salut ha de determinar primer quin és el grup d'analgèsics que és més probable que ajudi a aconseguir l'objectiu immediat d'alleugeriment del dolor i després ha de seleccionar un fàrmac concret d'aquest grup. En segon lloc, cal determinar els objectius que es persegueixen a llarg termini i, si està indicat, afegir-hi els fàrmacs o altres opcions terapèutiques que es considerin apropiades, avaluant acuradament l'efecte de cadascun d'ells.
- La via d'administració: amb freqüència la via oral és la primera elecció, especialment per tractar el dolor crònic, no obstant això es poden i s’han de considerar altres vies possibles quan es desitja un inici ràpid de l'analgèsia o la persona és incapaç d'ingerir res.
- Dosis: cal ajustar la dosi fins a aconseguir la màxima eficàcia amb els mínims efectes secundaris, especialment quan es tracta de fàrmacs opioides.
- Optimitzar l'administració significa tenir un enfocament preventiu, és a dir, administrar l'analgèsic abans que el dolor aparegui (p.ex. abans d'un procediment dolorós) o s'aguditzi (quan el dolor és present de manera contínua).
- Dolor continuat: cal administrar els analgèsics a intervals programats regularment durant tot el dia si hi ha dolor de manera consistent i previsible al llarg de les 24 hores. És a dir, si la persona es desperta a la nit a causa del dolor o al matí amb el dolor fora de control, caldrà administrar-li l'analgèsic regularment encara que això signifiqui despertar-la. Aquest enfocament es recomana no només en persones amb dolor crònic, sinó també per a casos de dolor agut com en el període postoperatori. En resum, ja que l'objectiu és mantenir un control òptim del dolor, els analgèsics han de programar-se per prevenir-ne la recurrència.
- Dolor esporàdic, abans de procediments dolorosos: caldria administrar anestèsia local o analgèsia abans de portar a terme el procediment dolorós s’haurà d’esperar que l'analgèsic assoleixi el màxim efecte.
2. Blocatges
L'objectiu del blocatge nerviós és la interrupció de la innervació nerviosa en una determinada estructura o àrea dolorosa, o de les vies del sistema nerviós central que condueixen els missatges dolorosos al cervell. Els blocatges es poden fer de manera ambulatòria o amb ingrés hospitalari, segons el tipus d'anestèsia que s'utilitzi per a la tècnica. Poden tenir fins diagnòstics (identificar l'origen anatòmic del dolor), pronòstics (predir l'efecte d'un blocatge permanent), preventius (prevenir seqüeles doloroses en els procediments que poden provocar-les), o terapèutics (per tractar el dolor agut, crònic i oncològic).
Els blocatges poden ser temporals o permanents:
- Blocatges temporals: l'objectiu és aconseguir alleugeriment complet del dolor per un període de temps limitat i facilitar l’ús d'altres teràpies com ara la rehabilitació. Es pot aconseguir d'aquestes dues maneres:
- Per l'administració de medicaments a través d'una injecció en zones molt concretes del cos. Els medicaments que s'utilitzen poden ser molt diversos i segons el tipus de dolor s'usen antiinflamatoris, corticoides, opioides , toxina botulínica, etc. Aquests blocatges reben diferents noms segons la zona corporal on es facin (axil·lar, regional, gangli estrellat, espinal).
- Per radiofreqüència, és a dir, fent passar un corrent elèctric que genera calor mitjançant un elèctrode que s'insereix a la pell. La calor originada provoca un efecte analgèsic en els teixits que calma el dolor de la zona determinada. Aquest procediment està indicat en dolors crònics d'origen espinal.
- Blocatges permanents: l'objectiu és seccionar o destruir les fibres nervioses i interrompre permanentment la transmissió del missatge dolorós. Estan limitats principalment al tractament del dolor d'origen oncològic en la fase avançada de la malaltia. Poden classificar-se en:
- Neurolítics: consisteix a administrar injeccions d'alcohol o fenol directament en uns determinats nervis per destruir el teixit nerviós, alterar la seva funció i impedir que enviï missatges de dolor. L'efecte és similar al que es produiria amb una secció quirúrgica.
- Quirúrgics: consisteix a desactivar o anul·lar quirúrgicament els nervis responsables d'un tipus de dolor.
3. Ionoforesi
És una tècnica poc freqüent que consisteix a usar un corrent elèctric per introduir en els teixits, generalment, a través de la pell, medicaments (antiinflamatoris, opioides, lidocaïna) en forma de ions; per usar-lo cal que la pell estigui en bon estat. Està indicat en dolors locals o superficials i es pretén aconseguir l'efecte local del medicament que s'administra.
Cal regular-ne la dosi de medicació, la intensitat de l'electricitat i el temps que s'aplica.
4. Radioteràpia
La radioteràpia és l'ús d'un tipus d'energia (anomenada radiació ionitzant) per destruir o danyar les cèl·lules canceroses de manera que no puguin créixer, multiplicar-se o propagar-se i així reduir la mida dels tumors; encara que algunes cèl·lules normals es poden veure afectades per la radiació, la majoria es recupera completament dels efectes del tractament. La radioteràpia és especialment útil en el dolor per metàstasis (moviment o disseminació de les cèl·lules canceroses d'un òrgan o teixit a un altre) òssies, encara que també és aplicable en les metàstasi de teixits tous i en la compressió del sistema nerviós. El tractament és indolor i el tipus de radiació que s'administra depèn de diferents factors: el tipus de càncer, la ubicació, la profunditat a la qual es necessita que arribi la radiació, la salut en general de la persona i el seu historial mèdic.
La radiació pot provenir d'una màquina situada fora del cos (radiació externa), pot col·locar-se dins del cos (radiació interna) o poden usar-se materials radioactius no segellats que viatgen pel cos (radioteràpia sistèmica).
- Radioteràpia externa. Normalment s'aplica amb una màquina anomenada accelerador lineal, i és molt semblant a fer-se una radiografia comuna. El tractament en si requereix només uns minuts si bé cada sessió pot durar entre 15 i 30 minuts segons el temps de preparació. La majoria de vegades la radioteràpia externa s'administra en règim ambulatori, és a dir, que no requereix l'ingrés hospitalari.
- Radioteràpia interna o braquiteràpia (braqui en grec significa “curt”). S'usa radiació col·locada molt a prop del tumor o dins mateix, fet que permet administrar una dosi de radiació en una àrea més petita i en un període més breu que el tractament de radioteràpia externa. La font de radiació està ordinàriament segellada en un portador petit anomenat implant (els implants poden ser filferros o tubs de plàstic, per exemple catèters, cintes, càpsules o llavors) que s'insereix directament al cos i que es pot quedar allà un temps reduït o deixar-se de manera permanent. La radioteràpia interna pot requerir que la persona estigui ingressada a l'hospital.
- Radioteràpia sistèmica. S'usa material radioactiu, com ara iode 131 o estronci 89, que pot prendre's per la boca o injectar-se al cos. Part d'aquest material radioactiu s'elimina del cos en la saliva, la suor i l’orina abans que la radioactivitat es desintegri, la qual cosa fa que aquests fluids siguin radioactius. Així doncs, les persones més pròximes al receptor de la radioteràpia sistèmica poden haver de prendre algunes precaucions. Actualment és la modalitat de radioteràpia menys utilitzada encara que se n’estan fent nombrosos estudis.
Per prevenir o reduir els efectes secundaris del tractament amb radioteràpia és important tenir en compte una sèrie de recomanacions que poden ajudar a controlar millor la situació.
Consells de salut: Radioteràpia - control de la situació de salut
5. Unitats o clíniques del dolor
El dolor és un fenomen tan complex que les seves múltiples facetes difícilment poden ser abastades per un sol tipus de professionals. La interpretació personal de l'estímul potencialment capaç de provocar lesions en els teixits té lloc a partir d'una situació emocional concreta i de les experiències passades rellevants per a la persona; un estímul idèntic provoca experiències doloroses diferents en persones diferents.
Per tant, si el dolor, especialment el dolor crònic, és un fenomen multidimensional, també ha de ser-ho el seu tractament i són molts els casos en què un enfocament merament mèdic no és suficient per procurar-ne l'alleugeriment.
Partint d'aquesta base es van crear les clíniques o unitats del dolor, la particularitat principal de les quals és el treball interdisciplinari. Això significa que l'equip que tracta la persona amb dolor està format per professionals de diferents camps (psicologia, medicina, fisioteràpia, serveis socials, etc.); no obstant això, el fet simplement que s'agrupin en un mateix espai no garanteix que la persona amb dolor rebi l'alleugeriment que busca. Així doncs, cal tenir en compte el següent:
- Cadascun dels professionals treballa des de la seva pròpia àrea de competència però les seves intervencions estan sòlidament integrades en un únic pla per al diagnòstic o tractament.
- L'abordatge terapèutic és global i integra les aportacions de les diferents disciplines; en altres paraules, no han de tractar-se només els aspectes físics del problema, sinó també els psicològics, els socials, els familiars i els laborals.
- La persona que pateix dolor forma part de l'equip i aquest és un principi particularment important. Amb el fet de considerar aquesta persona com un element actiu en el tractament del seu propi dolor, no només es reconeix la seva autoritat sobre l'existència i la naturalesa del dolor sinó que s'afavoreix l'establiment d'una relació terapèutica efectiva, base indispensable per assegurar l'èxit del pla terapèutic.
- Cal disposar dels diferents tractaments possibles en aquesta situació concreta perquè realment hagi un abordatge integrat ja que, en cas contrari, la suposada interdisciplinarietat desapareix així com els innegables avantatges que aporta per controlar el dolor.
Control de la situació de salut pP@)
Encara que no substitueixen els analgèsics, les mesures no farmacològiques poden reduir els components emocionals de la percepció dolorosa, reforçar la capacitat de la persona per afrontar la situació i reduir la percepció d’amenaça, el que proporciona una sensació de més control sobre la situació i, en definitiva, millora la qualitat de vida.
1. Rehabilitació, 2. Estimulació cutània, 3. Distracció, 4. Relaxació, 5. Visualització, 6. Teràpies complementàries, 7. Psicoteràpia, 8. Mesures ambientals, 9. Associacions de malalts o participació en grups d'ajuda
1. Rehabilitació
Consisteix a fer exercicis actius/passius, massatges, aplicació mitjançant aparells de diferents tècniques (ultrasons, infrarojos), revisats sempre per fisioterapeutes. Hi ha situacions en què es recomana practicar la natació o exercicis dins de l'aigua per al control del dolor. És un tipus de tractament que s'utilitza molt per complementar o reforçar d’altres tractaments, com ara en el cas de patologies cròniques relacionades amb ossos i articulacions, malalties degeneratives, etc.
2. Estimulació cutània
L’escalfor del sol, el massatge manual i l'aplicació de fred en forma de neu o gel (en els llocs on n’hi hagi), formes totes aquestes d'estimulació cutània, es troben entre els primers mètodes per a l'alleujament del dolor usats pels pobles primitius.
Els beneficis potencials de l'estimulació cutània, entesa aquí com l'estimulació de la pell amb el propòsit d'alleujar el dolor, són nombrosos i poden fer més tolerable el dolor fins a la seva reducció real. Si bé els mecanismes que subjauen en l'alleugeriment del dolor per aquestes tècniques no estan clars i cap de les explicacions proposades resulta completament satisfactòria, el fet és que en molts casos diversos estudis n’avalen l’eficàcia.
Mentre algunes de les tècniques d'estimulació cutània treballen estructures profundes i han de ser dutes a terme per professionals, altres poden ser emprades per persones sense un entrenament especial, només amb unes simples directrius.
Aquestes últimes són les formes d'estimulació lleu o superficial, i compleixen els criteris següents:
- No causen lesions i presenten un risc molt baix quan s'usen adequadament.
- Estan disponibles i són fàcilment utilitzables a l'hospital o a casa.
- Necessiten de poca experiència per ser usades de manera segura i eficaç.
És important tenir en compte que els efectes de l'estimulació cutània són variables i impredictibles.
Aquests són alguns dels beneficis potencials:
- Disminuir la intensitat del dolor i a vegades eliminar-lo. En alguns casos el tipus de dolor pot canviar a una sensació més acceptable, per exemple, un canvi de dolor agut a sord, o a una sensació d’escalfor.
- L'inici i la durada de l'alleujament del dolor pot aparèixer durant l'estimulació, al cap d’un temps, o durant i després el procediment.
- Alleujar l'espasme (contracció) muscular secundari a trastorns esquelètics o articulars o a irritacions d'alguna arrel nerviosa.
- Augmentar la capacitat per a l'activitat física i la realització dels exercicis de rehabilitació, a causa de l'alleugeriment de l'espasme muscular i la disminució de la percepció de dolor.
Els mètodes més habituals per a l'estimulació cutània són: el massatge superficial, la pressió/massatge, la vibració, l'aplicació superficial de calor o fred i l'estimulació nerviosa elèctrica transcutània (TENS, sigles en anglès).
2.1 Massatge superficial
El massatge proporciona un efecte tranquil·litzant i relaxant tant físicament com mentalment, baixa la intensitat del dolor mitjançant la relaxació dels músculs i millora la circulació en general. Les zones d'aplicació més habituals són les espatlles i l'esquena, però quan aquestes no són accessibles o no resulta adequat, és igualment eficaç el massatge a les cames, els braços o els peus.
- L'ús del massatge superficial és apropiat per alleujar el dolor en persones:
- que es troben al llit o tenen dificultats de mobilitat, la qual cosa fa que estiguin assegudes la major part del dia
- amb trastorns del son
- amb dolors diversos
- L'ús és inapropiat o pot estar contraindicat per alleujar el dolor:
- en persones que rebutgen el massatge (ja que suposa un grau d'intimitat i contacte físic que pot ser incòmode per a algunes persones)
- en persones amb lesions obertes o zones de la pell doloroses al tacte
- davant de qualsevol signe de dolor
2.2 Pressió/massatge
En els punts d'acupuntura (o punts gallet) que estan relacionats amb el dolor que presenta la persona s’hi pot fer un massatge amb pressió o aplicar-hi pressió isquèmica (pressió que redueix el fluix de sang a la zona). No és clar el mecanisme que subjau en l'alleujament d'aquest tipus de dolor, però es creu que la pressió disminueix d'alguna forma la irritabilitat d'aquests punts. Hi pot haver un alleugeriment del dolor en el moment que es fa pressió o una vegada feta.
- L'ús és de la pressió/massatge és apropiat per alleujar el dolor en persones:
- a les quals es pugui identificar els punts d'acupuntura
- amb dolors i espasmes musculars o mal muscular
- amb dolor agut per lesió aguda (per exemple un tall)
- amb dolor en parts de l'esquena, durant el part, quan l’occípit del cap fetal pressiona sobre el còccix de la mare
- El seu ús és inapropiat o pot estar contraindicat per alleujar el dolor:
- en persones amb problemes de coagulació, és a dir, que sagnin o els apareguin hematomes amb facilitat
- en àrees de tromboflebitis (inflamació d'una vena causada per un coàgul sanguini, sol passar a les cames)
- en àrees on s'ha lesionat la pell (cremades, talls)
2.3 Vibració
És un tipus de massatge elèctric o vigorós, dut a terme per uns aparells comercialitzats que poden ser manuals (aparells amb aplicadors de diferents formes segons on es faci la vibració) o fixos (coixins, seients o matalassos). És una tècnica que pot autoadministrar-se, tot i que no és gaire utilitzada. Hi pot haver disminució del dolor en el moment d'aplicar la vibració i, si s'allarga durant vint o vint-i-cinc minuts, pot perdurar la sensació de millora.
- L'ús de la vibració és apropiat per alleujar el dolor en persones amb:
- dolor espasmòdic agut i crònic al coll, esquena, etc.
- dolors de cap tensionals
- pruïja (coentor)
- molèsties per l'administració d'injectables
- dolor neuropàtic, com ara neuràlgies postherpètiques (persistència de l'intens dolor causat per un herpes zòster després de la curació de les lesions cutànies del mateix)
- dolor del membre fantasma desprès de l'amputació d'una extremitat
- dolor orofacial (a la cara o a la boca) agut o crònic, com dolors dentals
- tendinitis aguda (inflamació d'un tendó)
- molts tipus de dolor crònic no maligne sempre que estiguin ben localitzats i puguin ser coberts amb el vibrador
- El seu ús és inapropiat o pot estar contraindicat per alleujar el dolor:
- en persones que sagnin o els apareguin hematomes amb facilitat
- en àrees de tromboflebitis (inflamació d'una vena causada per un coàgul sanguini, sol passar a les cames)
- en àrees de pell lesionada (talls, cremades)
- en processos que cursen amb augment de la sensibilitat a l'estimulació mecànica
- en persones que pateixin migranya o qualsevol mal de cap que empitjori amb el moviment i el so
- en persones amb dolor descontrolat
2.4 Aplicació superficial de calor/fred
Tant la calor com el fred causen un descens de la sensibilitat al dolor i l'ús d'un o l’altre depèn de la tolerància de la persona i de l'efecte en cada cas. No obstant això, cal recordar dues coses: la primera és que els efectes del fred poden progressar fins a l'entumiment (pèrdua de sensibilitat) o l'anestèsia parcial o total de la pell, i la segona és que curiosament els efectes de la calor i el fred no es limiten a la zona on s'apliquen directament sinó que a vegades hi pot haver efectes a distància.
- Calor. Per a l'aplicació superficial de calor s'utilitzen diversos sistemes (ampolles d'aigua calenta, coixins elèctrics, compreses humides calentes o immersió en aigua), amb els quals s'intenta arribar i mantenir una temperatura aproximadament entre 40 i 45 ºC . L'escalfor es produeix únicament a la pell: els músculs i altres teixits profunds normalment no es veuen afectats perquè estan aïllats pel greix subcutani.
D'altra banda, l'aigua és un excel·lent conductor de la calor, per tant és més probable que els efectes de la calor humida siguin més grans que els de la calor seca.-
L’ús de calor superficial és apropiat per alleujar el dolor en persones amb:
- espasmes musculars per problemes esquelètics o neurològics, com artritis o lesions dels discos intervertebrals
- rigidesa articular dolorosa en l'artritis
- furóncols superficials
- úlceres per pressió, especialment la immersió en aigua calenta
- dolor en la part baixa de l'esquena (lumbàlgia) especialment si és agut
- trastorns gastrointestinals amb recargolaments, com la gastroenteritis
- dolors menstruals
- en fase de recuperació d'una lesió aguda, quan han remès l'hemorràgia i l'edema (inflor causada per l'acumulació de líquid en els teixits del cos)
- dolor anorectal, especialment els banys de seient
- miofibrositis (dolors musculars d’uns quants mesos de durada)
- artritis reumatoide després de l'etapa aguda.
-
El seu ús és inapropiat o pot estar contraindicat per alleujar el dolor:
- quan hi ha problemes arterials (disminució de l'aportació de sang als teixits) perifèrics
- en cas de traumatisme agut
- quan hi ha hemorràgia o inflamació
- en àrees de pell amb deteriorament de la sensibilitat o anestèsia
- en persones inconscients (no poden informar quan està massa calent)
- en persones amb un estat agut de l'artritis reumatoide (les temperatures superiors a 37 ºC tendeixen a accelerar la degeneració del cartílag)
- en estats aguts i subaguts de lesió muscular
- en casos de processos malignes superficials
- quan la persona rep radioteràpia (a causa de la major sensibilitat de la pell es pot sentir més la calor i, fins i tot, pot provocar cremades)
- si hi ha hipotensió ortostàtica (disminució de la tensió arterial produïda per un canvi sobtat en la posició del cos, generalment quan es passa d’estar ajagut a estar dret, usualment dura només uns pocs segons o minuts), es recomana precaució en l'ús d'escalfament superficial de grans àrees corporals (immersió en una banyera o piscina amb aigua calenta).
-
- Fred. Per a l'aplicació local de fred es requereix que el punt de contacte amb la pell estigui al voltant de 15 ºC i per fer-ho s'utilitzen diversos sistemes: bosses impermeables de gel picat amb aigua, roba de tovallola submergida en aigua amb gel i escorreguda, paquets de gel congelat, una bossa de 400 g de pèsols o blat de moro congelats i colpejats suaument per separar-los. Amb qualsevol d'aquests sistemes s'aconsegueix gairebé immediatament un refredament de la pell i, si es deixa prou temps (uns deu minuts en les persones primes i al voltant de trenta en les obeses), també dels músculs. El massatge amb gel alleuja ràpidament el dolor però té el greu inconvenient que causa un descens gairebé instantani de la temperatura de la pell i pot provocar lesions dels teixits.
L'efecte del refredament superficial sobre els músculs perdura més que el de l'escalfament perquè després de retirar l'aplicació de calor el cos recupera ràpidament la seva temperatura normal. En canvi, quan es treu l'aplicació de fred els vasos sanguinis continuen contrets durant un cert temps i redueixen l'arribada de la sang a la zona; a més la capa de greix aïlla el múscul, per la qual cosa el reescalfament comporta més temps segons el gruix d’aquesta capa.- L’ús de fred superficial és apropiat per alleujar el dolor en persones amb:
- espasmes musculars per problemes esquelètics o neurològics, com artritis o lesions dels discos intervertebrals
- una lesió aguda però no greu, com un traumatisme quirúrgic agut o lesions esportives menors, com ara esquinços; es recomana en les primeres 48 hores després de la lesió
- bursitis (inflamació de la bursa, que és una estructura en forma de bossa que es situa entre ossos, tendons i músculs amb el fin de facilitar el moviment dels mateixos; pot ser aguda o crònica)
- dolor a la part baixa de l'esquena (lumbàlgia), especialment si és crònic
- mal de cap, especialment la migranya
- miofibrositis (dolors musculars de diversos mesos de durada)
- cremades menors
- pruïja (coentor)
- El seu ús és inapropiat o pot estar contraindicat per alleujar el dolor:
- en casos de traumatisme agut greu
- durant la fase de curació d'una lesió aguda, quan ja han remès l'hemorràgia i la inflamació
- quan hi ha malalties arterials (falta de reg sanguini) perifèriques
- en persones amb dolor còlic gàstric o abdominal
- si hi ha hipersensibilitat o al·lèrgia al fred
- L’ús de fred superficial és apropiat per alleujar el dolor en persones amb:
2.5 Estimulació nerviosa elèctrica transcutània (TENS) o estimulació elèctrica transcutània
És una tècnica no invasiva que consisteix a administrar impulsos elèctrics de baix voltatge generats per uns aparells petits i portàtils, mitjançant uns pegats o elèctrodes sobre la pell per tractar determinats tipus de dolor. L'aplicació d'aquest corrent o estimulació pot ser constant o intermitent.
La sensació que sent la persona mentre rep la teràpia amb TENS se sol descriure com un formigueig o una vibració, si bé en alguns casos pot produir sensació de molèstia.
És un mètode segur i incruent d'alleujament del dolor, indicat tant en dolors de tipus crònic com en processos dolorosos aguts. La teràpia amb TENS normalment la prescriu el metge encara que la poden aplicar els professionals d'infermeria, de fisioteràpia o, fins i tot, amb l'entrenament necessari, una persona no professional. No obstant això, cal tenir en compte que l'èxit de la teràpia depèn en gran mesura de l'habilitat de la persona que l'aplica ja que no sols hi ha diversos tipus d'estimulació elèctrica, sinó també diverses possibilitats de col·locació dels elèctrodes (directament sobre el punt dolorós, als dos extrems d’aquest, sobre el nervi o sobre els punts d'acupuntura de la zona).
L'ús de l'estimulació elèctrica transcutània és apropiat per alleujar el dolor:
- Com a part d'un programa general per tractar el dolor, juntament amb la fisioteràpia adequada en persones amb trastorns musculoesquelètics (per estimular els punts d'acupuntura o punts gallet):
- dolor d'esquena crònic o agut
- artritis
- ciàtica (dolor, debilitat, entumiment o formigueig que pot començar en la part baixa de l'esquena i s’estén cap a les cames, el tou de la cama, els peus i fins i tot els dits dels peus)
- síndrome de l'articulació temporomandibular (dolor en l'articulació que connecta la mandíbula amb la part lateral de la cap)
- dolor al coll, per esquinç o estrebada
- En casos de dolor agut, quan la causa que el provoca es resol més o menys espontàniament:
- dolor postoperatori
- fractures de costelles
- sota el motllo de guix que immobilitza una fractura òssia
- abans dels canvis d'apòsit que poden ser dolorosos
- dolor del membre fantasma
- pancreatitis (inflamació del pàncrees)
- mal de cap degut a la tensió, febre, o problemes amb els pits
- dolor menstrual (dismenorrea)
- pruïja (coentor)
El seu ús és inapropiat o pot estar contraindicat per alleujar el dolor:
- en persones portadores de marcapassos, especialment marcapassos a demanda
- sobre pell irritada, amb cremades o ferides obertes (encara que els elèctrodes poden posar-se a prop seu)
- sobre determinades parts del cos: ulls, si carotidi (part davantera i lateral del coll)
- sobre mucoses, com les de la boca o la vagina
- al cap i coll en persones amb trastorns vasculars o convulsius
- a la part anterior del tòrax en persones amb problemes cardíacs
- possiblement en dones embarassades, encara que no hi ha prou estudis sobre això
- en persones mentalment incompetents o inconscients
3. Distracció
La distracció del dolor consisteix a centrar l'atenció en estímuls diferents a la sensació dolorosa. Els mecanismes que subjauen en l'efectivitat de la distracció no estan clars, però teòricament la capacitat d'una persona de processar informació és limitada, per tant dirigir-la a una tasca determinada limita l'atenció que pot prestar-ne en una altra. D'aquesta manera, si la persona presta atenció a un programa de televisió, per exemple, pot prestar menys atenció al seu dolor. En termes col·loquials podria dir-se que la distracció és una espècie d'escut sensorial: la persona es protegeix de la sensació dolorosa augmentant els estímuls sensorials procedents d'altres fonts i, en dirigir-hi l’atenció i la concentració, el dolor queda a la perifèria de la seva consciència.
Els estímuls poden ser interns o externs. En el primer cas la persona pot imaginar alguna cosa que la distregui, com ara un esdeveniment feliç del passat o “escoltar-se” a si mateixa cantant en silenci. Els estímuls externs poden incloure veure un programa d'humor o la sèrie preferida a la televisió, o bé escoltar música activament, taral·lejant o marcant el ritme amb les mans o els dits.
Els efectes de la distracció per a l'alleujament del dolor són imprevisibles, però poden incloure la disminució de la intensitat del dolor, l’augment de la tolerància, el canvi de la sensació dolorosa a una de més acceptable (p.ex., un dolor menys agut) i la millora de l'humor. També pot proporcionar a la persona una certa sensació de control sobre la situació.
Entre els aspectes negatius de la distracció es troba el fet que la persona “no sembla que tingui dolor”, i això pot fer que la família o l'equip de salut pensin que en realitat el dolor no és tan sever com diu, la qual cosa pot portar a reduir l'administració d'altres tipus d'analgèsia. Especialment els nens són molt hàbils en l'ús intuïtiu de la distracció per a l'alleugeriment del dolor. Algunes persones informen que quan la distracció finalitza augmenta la presa de consciència del dolor i la fatiga, cosa que fa que estiguin irritables.
L'ús de la distracció és apropiat per alleujar el dolor:
- Durant breus períodes de temps, des de minuts fins a una hora i per a dolors d'intensitat lleu a moderada.
- En procediments dolorosos de curta durada, com una punció lumbar, canvis d'apòsit, retirada dels punts de sutura, una injecció IM dolorosa o una venipunció. En aquests casos resulta especialment útil.
- En el període de temps que va des de l'inici del dolor a l'inici de l'efecte d'un analgèsic.
- Durant la mobilització, com el trasllat del llit a la cadira.
- De les contraccions uterines durant el part.
- També pot usar-se durant breus períodes de temps en persones amb dolor crònic, però el seu ús com a principal mecanisme per afrontar aquestes situacions és qüestionable.
El seu ús és inapropiat o pot estar contraindicat per alleujar el dolor:
- En persones hipersensibles als estímuls, per exemple en casos de migranya.
- En llargs períodes de dolor de moderat a sever.
4. Relaxació
Es defineix com un estat de relativa llibertat tant de l'angoixa com de la tensió musculoesquelètica; una situació de tranquil·litat o calma de la ment i el cos.
La relaxació ha de produir l’anomenada “resposta de relaxació”, que fisiològicament és el contrari a la resposta de lluita o fugida caracteritzada aquesta última per l'elevació de la pressió sanguínia, del ritme cardíac i el ritme respiratori, del metabolisme o consum de combustible i un notable augment del flux sanguini en els músculs dels braços i les cames.
Per contra, la resposta de relaxació produeix una disminució del consum d'oxigen, de la respiració, de les pulsacions, de la tensió muscular i un augment de les ones alfa (ones cerebrals detectables amb un electroencefalograma i que es produeixen durant l'estat de relació).
No és fàcil aconseguir un estat de relaxació, ja que relaxar-se no és equivalent a dormir, mirar la televisió o llegir, ni fer una activitat que faci sentir la persona tranquil·la i relaxada. Les tècniques de relaxació poden ser apreses i practicades per qualsevol que hi tingui interès i estan pràcticament lliures d'efectes adversos, especialment les tècniques curtes. Hi ha diferents mètodes de relaxació: la meditació, la visualització, el ioga, la musicoteràpia; encara que no totes són apropiades en tots els casos.
El seu ús és apropiat per dormir millor, minimitzar els efectes negatius de l'estrès continuat o repetit provocat pel dolor o qualsevol altra causa, reduir la tensió muscular, augmentar la sensació de confiança i autocontrol del dolor, disminuir la fatiga (especialment si la tècnica es porta a terme entre 5 i 20 minuts), augmentar l'eficàcia d'altres mesures per alleujar el dolor, augmentar els informes subjectius de millora de l'humor i disminuir el sofriment.
Tanmateix, el seu ús també pot tenir efectes no tan beneficiosos, ja que el suggeriment d'usar la relaxació es pot malinterpretar per part de la persona o la família com a indicatiu que l'equip de salut o creu en la realitat del dolor, mentre que el seu èxit pot ser malinterpretat per part de l'equip de salut com a indicatiu que el dolor està causat principal o exclusivament per problemes psicològics.
Les tècniques de relaxació no sempre alleugen el dolor ni són una panacea per a tota mena de dolors. Una vegada el dolor s'ha fet intens, és difícil portar a terme la relaxació, fins i tot per a persones ben entrenades; no estan indicades per a tothom ja que en algunes situacions i per a algunes persones la relaxació pot augmentar el dolor i el sofriment.
L’ús de la relaxació és apropiat per alleujar el dolor en persones:
- que manifesten el desig d'usar la relaxació per afrontar o controlar el dolor
- que puguin comprendre les instruccions i puguin concentrar en les directrius que es donen
- que se senten ansioses, tenses o “tibades”
- amb espasmes musculars continuats, o que mantenen una postura rígida o no són conscients que tensen en els músculs, per exemple quan premen els punys o les dents
- amb trastorns del son o fatiga creixent
- adolescents o adults joves amb cefalees tensionals o migranya
- que tenen períodes predictibles de dolor o dolor crònic continuat o recidivant, especialment dolor crònic no maligne
El seu ús pot ser inapropiat o estar contraindicat (especialment les tècniques que requereixen més d'uns segons i les introspectives o meditatives) per alleujar el dolor en persones:
- que no volen provar la relaxació
- amb antecedents psiquiàtrics d'al·lucinacions, pèrdua de contacte amb la realitat o il·lusions
- amb depressió, ja que les tècniques llargues i especialment les centrades en la introspecció poden augmentar la depressió
- en situacions especialment estressant
- amb problemes cardíacs, ja que hi ha major risc d'arítmies per estimulació del nervi vague
5. Visualització
És una tècnica que utilitza la pròpia imaginació per desenvolupar imatges sensorials que disminueixen la intensitat del dolor o que el fan més suportable ( el transformen, p.ex. en una sensació d'entumiment o fredor). Implica la creació d'imatges mentals o representacions internes; una forma de pensament que moltes persones usen sovint, encara que rep el nom de “representar alguna cosa mentalment”, imaginar alguna cosa, somiar despert o fantasiejar.
L'ús de la visualització en relació amb el control del dolor forma part també d'altres tècniques no farmacològiques com la distracció (imaginar-se que s'està ballant la música que s'escolta seguint el ritme amb els dits o les mans) o la relaxació (imaginar-se que s'està en un lloc plàcid).
Per tant, la visualització pot usar-se:
- com a distracció, ja que produeix un augment de la tolerància al dolor
- per ajudar a relaxar-se, ja que provoca una disminució del sofriment associat al dolor
- per produir una imatge d'alleujament del dolor, la qual cosa comporta una reducció en la percepció de la intensitat dolorosa
L'ús de la visualització és apropiat per alleujar el dolor en persones:
- que sol·liciten usar la visualització, que ho desitgen o han utilitzat anteriorment enfocaments no tradicionals (a més dels convencionals) per a la salut
- que comprenen les instruccions i són capaces de concentrar-se en la imatge
- amb dolor agut o crònic, en especial a l'inici de problemes potencialment llargs
- que tenen habilitats artístiques (pinten, modelen fang, tallen fusta), que fan servir la creació d'imatges en la conversa, que llegeixen molt, o que admeten els seus somnis o parlen sobre ells
El seu ús pot ser inapropiat o estar contraindicat per alleujar el dolor en persones:
- que no vulguin provar la visualització
- que no es poden concentrar
- amb antecedents psiquiàtrics o trastorns emocionals greus
- amb poca energia o poc temps per dedicar-se a l'ús de la visualització
6. Teràpies complementàries
Es denominen així els tractaments (productes i pràctiques terapèutiques) que no formen part integral de la medicina convencional o al·lopàtica. Les anomenades teràpies complementàries poden classificar-se segons diferents criteris, un dels quals les divideix en cinc grups principals: sistemes mèdics alternatius, intervencions ment-cos, tractaments basats en la biologia, mètodes basats en manipulació i cos, i teràpies amb energia.
Sistemes mèdics alternatius
Els sistemes mèdics alternatius es refereixen a sistemes complets de teoria i pràctica que han evolucionat independentment entre ells i sovint abans de l'aparició del sistema biomèdic convencional. Molts són sistemes tradicionals de medicina practicats per cultures individuals arreu del món.
Per exemple, la medicina tradicional oriental que emfatitza el balanç apropiat o alteracions de qi (es pronuncia “xi”) o energia vital, en la salut i la malaltia respectivament. Consisteix en un conjunt de tècniques i mètodes, com l'acupuntura, que estimula punts anatòmics específics amb propòsits terapèutics, usualment perforant la pell amb una agulla. O la medicina ayurvèdica (ciència de la vida), procedent de l'Índia, que és un sistema de medicina que comprèn i considera amb una importància equivalent el cos, la ment i l'esperit, amb el propòsit de restaurar l'harmonia innata de la persona.
Intervencions ment-cos
Aquestes intervencions utilitzen una varietat de tècniques dissenyades per facilitar la capacitat de la ment d'afectar la funció i els símptomes corporals. Inclou certes pràctiques ara considerades corrents i amb una base teòrica ben documentada, com l'educació per a la salut i enfocaments cognitiuconductistes. En aquest grup s'inclouen també la meditació, certs usos de la hipnosi, la dansa, la música i la teràpia de l'art, l'oració i la curació mental.
Teràpies basades en la biologia
Inclou pràctiques, intervencions i productes basats en la substància natural i biològica. Moltes vegades se superposen amb l'ús que la medicina convencional assigna als suplements alimentaris. S'inclouen teràpies basades en herbes i dietes especials, com ara les dietes biològiques individuals o les ortomoleculars (la medicina ortomolecular treballa a partir de la concentració òptima de les substàncies que estan presents en el cos normalment, amb el propòsit de tractar la malaltia i de preservar la salut).
Mètodes basats en la manipulació del cos
Aquesta categoria inclou mètodes que es basen en la manipulació o el moviment del cos. Per exemple els quiropràctics es concentren en la relació entre l'estructura (principalment la columna) i la funció i com aquesta relació afecta la preservació i la restauració de la salut; és a dir, usen teràpia de manipulació com una eina integral del tractament.
Alguns osteòpates que emfatitzen particularment el sistema musculoesquelètic practiquen la manipulació osteopàtica perquè creuen que tots els sistemes del cos funcionen junts i que l'alteració d'un sistema pot impactar la funció en qualsevol altre part del cos. Els massatgistes manipulen els teixits tous del cos per normalitzar-los.
Teràpies amb energia
Les teràpies amb energia es concentren en els camps energètics originaris del cos (camps biològics) o en camps d’origen diferent (camps electromagnètics).
Les teràpies de camps biològics tenen el propòsit d'afectar els camps d'energia que envolten i penetren el cos humà, tot i que la seva existència encara no s'ha provat experimentalment. Algunes formes de teràpies amb energia influeixen en els camps biològics amb la pressió o la manipulació del cos col·locant les mans sobre aquests camps o a través d’aquests. És el cas del txi-kung, el reiki i el tacte terapèutic.
Les teràpies bioelectromagnètiques inclouen l'ús no convencional dels camps electromagnètics, com els camps de polsos, els camps magnètics o els camps de corrent altern o directe, per tractar per exemple l'asma o el càncer, o suportar el dolor.
Consells de salut: Teràpies complementàries
7. Psicoteràpia
El fet de considerar el dolor com una experiència i no com una sensació implica acceptar que, a més del dany físic, el dolor porta associats una sèrie de processos psicològics tan desagradables, durs i amenaçadors, com el propi dolor i que aquests processos s'hi uneixen indissolublement. Per entendre aquests fenòmens cal distingir entre dolor i sofriment.
El sofriment és una reacció afectiva produïda per un estat emocional: es pateix amb la pèrdua d'un ser estimat o amb la por que ens ocorri una desgràcia a nosaltres o a algú pròxim. De fet, la reacció emocional associada al sofriment pot ser molt més intensa i insuportable i té efectes molt més devastadors per a la qualitat de vida que un dolor físic fort.
El mateix dolor pot generar una reacció afectiva que incrementa el sofriment associat, cosa que dóna lloc a una sèrie de sentiments insuportables que es barregen i es fan indistingibles del dolor mateix. Per exemple, quan el dolor provoca un empitjorament de la relació amb els éssers estimats, incapacitat per dur a terme les activitats de la vida diària o per treballar, el sofriment associat a aquest dolor és molt més gran que el que correspondria pel dany físic que el genera inicialment.
Perquè el tractament del dolor tingui èxit, moltes vegades s’ha de tenir en compte els aspectes psicològics que sorgeixen associats al dolor, per disminuir el sofriment que comporta.
Els intents d'eliminar el dolor crònic poden portar a entrar en cercles viciosos que no únicament no solucionen el problema, sinó que l’empitjoren; la ruptura d'aquests cercles és un dels objectius prioritaris del tractament psicològic del dolor.
Els principals cercles viciosos que s'estableixen són els següents:
- Una sèrie de reaccions automàtiques que generen canvis corporals per disminuir o suportar el dolor: modificació de la respiració i la postura o increment de la tensió muscular. Aquestes reaccions, si es mantenen molt de temps, poden acabar provocant contractures musculars i problemes de dolor en zones pròximes, amb la qual cosa augmenta tant el problema inicial com el seu impacte, i s’entra en un cercle viciós del qual és difícil sortir.
- La dificultat per lluitar contra el dolor crònic i el fracàs en el control d’aquest dolor porta a un estat d'ansietat i depressió que a la vegada potencia les sensacions doloroses, ja que l'estat anímic les fa més insuportables. Això fa que el dolor augmenti i que augmenti també l'esforç per reduir-lo, per la qual cosa el fracàs és més important.
- A vegades el dolor té el que s’anomena “beneficis secundaris”, quan evita haver de fer determinades coses o ajuda a aconseguir l'atenció de les persones estimades. Però aquests suposats “beneficis” en realitat deterioren les capacitats personals i limiten les relacions amb els altres de manera determinant. A més, no permeten oblidar el dolor i dedicar-se a una altra cosa i, per tant, dificulten o endarrereixen superar-lo.
- Els canvis socials derivats de la nova situació incrementen notablement l'estrès ja que la persona ha de fer més esforç per mantenir la mateixa activitat que abans o, per exemple, corre el risc de perdre la feina o reduir els seus ingressos; aquest esforç addicional empitjora el dolor.
- El fracàs en els tractaments del dolor pot portar a abandonar el tractament prescrit amb el consegüent empitjorament general.
De vegades, el problema no és tant l'existència de dolor crònic, sinó que aquest deteriora tots els aspectes de la vida de la persona i comporta complicacions personals, familiars, laborals i socials. Per sortir dels cercles viciosos és important prendre consciència que en molts casos no és possible canviar la situació, per tant l'únic camí que queda és acceptar-la.
Acceptar la situació no significa no fer res per evitar-la sinó que implica desmuntar els cercles viciosos i dur a terme el tractament mèdic adequat, prendre consciència de les limitacions que comporta el dolor crònic i seguir fent allò que és possible fer, adaptant els objectius a les pròpies capacitats.
Acceptar la situació, finalment, no és quedar-se amb el sofriment que es té: l'acceptació disminueix el sofriment i fins i tot inicia el procés psicofisiològic de l'habituació, així el dolor es fa més tolerable ja que la persona s’hi habitua i disminueix l'ansietat, la por i la depressió.
Aquest consell aparentment senzill d'acceptar el dolor i obrir-se a la seva experiència, és en realitat molt dur ja que suposa que la persona ha d'incorporar en el seu propi autoconcepte la nova incapacitat de controlar el dolor i les limitacions que té i, malgrat això, trobar un sentit a la seva vida. És en aquest punt on la teràpia psicològica pot resultar d'ajuda ja que disposa de diferents enfocaments i prou eines per enfrontar-se amb èxit a aquests problemes.
- repercussions personals, familiars i socials
8. Mesures ambientals
L'excés de soroll, les olors desagradables o massa intensos o una il·luminació excessiva, poden alterar el descans i el son, fins i tot desencadenar o empitjorar certs tipus de dolors, tot això augmenta l'ansietat i la inquietud i, per tant, disminueix la tolerància al dolor.
9. Associacions de malalts o participació en grups d'ajuda
Tant les agrupacions de malalts com els grups d'ajuda mútua brinden suport a la persona afectada i als familiars, ja que donen informació i proporcionen recursos. Establir i mantenir les relacions amb aquests grups no solament ajudarà la persona, sinó que també ella ajudarà els components dels diferents col·lectius.
Aquests són els objectius bàsics d'aquests grups i associacions:
- Atendre, acompanyar i guiar les persones afectades en tots els àmbits que els concerneixen (sanitari, social, laboral o personal), per augmentar la seva autoestima i minimitzar el sofriment.
- Fomentar l'expressió de sentiments i vivències davant el fet dolorós en un entorn favorable i comprensiu amb la situació que viu la persona.
- Promoure actes d'informació sobre la malaltia o el símptoma que causa el dolor, mitjançant l'organització de conferències, cursos i congressos sobre tots els aspectes que els siguin útils i influeixin favorablement en el curs i el tractament del dolor.
- Sempre que sigui possible, participar en els fòrums sanitaris i socials relacionats amb el dolor a fi de fer-lo visible i sensibilitzar la societat.
- Promocionar l'associacionisme de les persones que pateixen dolor com una forma important de pressionar les administracions sanitàries perquè compleixin els seus compromisos sanitaris assistencials i científics, i sobre la societat i les seves institucions socials per aconseguir la seva sensibilització.
- Afavorir i promocionar les activitats científiques dirigides al millor coneixement del dolor: les causes, les manifestacions i el tractament.
Repercusions personals, familiars i socialspP@)
El dolor, especialment quan és crònic, incideix en tots els aspectes de la vida de la persona i, en conseqüència, té repercussions d’índole personal, familiar i social.
1. Repercussions personals
La IASP (International Association for the Study of Pain) ha definit el dolor com una experiència sensorial i emocional desagradable [...]. Això implica que, tot i ser un problema físic, com que es tracta d'una experiència que viu la persona i no d'una mera sensació, com el fred o la calor, s'acompanya de reaccions emocionals i alteracions psicològiques. Aquestes reaccions poden ser diferents d'una persona a una altra i fins i tot poden variar en una mateixa persona, segons el moment i el control del dolor.
Canvis anímics. Hi pot haver estats de tristesa, d’eufòria, d’irritabilitat, de ràbia, d’impotència, de por, etc.
Alteracions del patró del son. Hi pot haver diferents tipus de trastorns:
- insomni: la persona té dificultats per dormir o per mantenir el son
- son no reparador
- alteració del cicle son-vigília
- somnolència: hi ha sensació de molta son, sobretot de dia, a causa d'un cansament continu o com a efecte secundari de certs medicaments.
Ansietat. És un sentiment de recel o de por l’origen del qual no sempre se sap o no es reconeix, cosa que pot agreujar l'angoixa que se sent. La persona està tensa, nerviosa, preocupada o té por. Pot manifestar-se amb símptomes físics. És una reacció de l'organisme davant un estímul nociu o que és percebut com una amenaça. L'ansietat pot estar causada per:
- efectes d'una malaltia
- efectes secundaris del tractament
- aspectes emocionals (por, preocupació, pèrdua de control)
- aspectes socials (econòmics, familiars, laborals) i espirituals
Es considera normal que hi hagi un cert grau d'ansietat mentre la persona s'adapta a la situació. Però quan s'allarga en el temps i és desproporcionada a l'amenaça, es considera patològica.
Sol anar associada a un dolor de tipus més agut, encara que és un símptoma molt present en dolors crònics.
Depressió. És un trastorn de l'estat d'ànim, amb sentiments de tristesa, melancolia, infelicitat, pèrdua, ira o frustració, juntament amb una manca d'interès per totes aquelles activitats que es feien fins aleshores. Sol acompanyar un dolor prolongat de tipus crònic o oncològic que normalment altera tots els aspectes de la vida de la persona afectada.
2. Repercussions familiars
El dolor que es manté d'una manera prolongada també afecta les relacions familiars, ja que dificulta o impedeix complir les expectatives tant de qui el pateix com dels qui l'envolten.
És molt important que la família i sobretot el cuidador principal busqui ajuda, ja sigui de persones properes o de professionals de la salut, per orientar-se i afrontar millor la situació.
El cuidador principal és la persona que té cura en tots els aspectes de la persona que pateix dolor (p. ex., l'ajuda o la substitueix en les tasques de la vida diària, li dóna la medicació, coordina i l’acompanya a les visites amb els professionals de la salut).
Dins del nucli familiar les principals repercussions que es poden originar són les següents:
- Alteració de la rutina familiar: els horaris, la manera de funcionar, els hàbits, l'organització familiar; moltes coses estaran condicionades per com estigui la persona, per les visites a l'equip de salut, pels tractaments, etc.
- Canvi en l'acompliment de rols tant de la mateixa persona que pateix el dolor com dels diferents membres de la família.
- Problemes de salut: cuidar d'una persona amb dolor prolongat pot originar cansament, fer que es descuidi la salut del cuidador principal o d'altres membres de la família, canvis d'estat d'ànim i de comportament.
- Dificultats de comunicació: familiars i persones amb dolor tenen por de parlar de la situació que estan vivint, per evitar augmentar el malestar mutu i sovint tendeixen a no comentar les preocupacions, les pors o les angoixes.
- Sensació d'impotència davant certes vivències.
3. Repercussions socials
Treball. Un dolor que persisteix pot arribar a afectar la capacitat de la persona per treballar o estudiar, sovint pot invalidar-la i provoca absències en el lloc de treball o a l'escola. Això comporta sentiments d'inutilitat i, moltes vegades, problemes econòmics.
Oci i temps lliure. El mateix passa amb totes aquelles activitats de distracció que no vénen de gust quan hi ha dolor. Això pot ocasionar que la persona cada vegada surti menys i deixi d'anar als llocs que freqüentava, la qual cosa disminueix les relacions socials amb amics i cercles pròxims.
Informació general
Descripció pP@)
Els primers estudis, duts a terme a mitjan segle passat (Chapman i Jones, el 1944, i Hardy i els seus col·laboradors, el 1952, citats per Wardle, 1985:17), van demostrar, d'una banda, una gran variabilitat individual pel que fa a la tolerància al dolor i, d’una altra, la influència que tenen en la seva percepció els factors psicològics i contextuals.
Posteriorment han estat molts els estudis que han intentat identificar i quantificar la influència de diferents aspectes en la percepció individual del dolor i, malgrat que els coneixements actuals només ofereixen una explicació parcial, a causa de la complexitat dels mecanismes cerebrals, és àmpliament acceptat el paper modulador que desenvolupen factors diferents dels biològics, com la cultura, els trets o característiques de la personalitat, la sensació de control sobre la situació, l'aprenentatge i els models familiars del dolor, les tendències o desordres psicopatològics, com ara la depressió, l’ansietat, l’estrès, etc. És aquesta complexa barreja d'elements biològics, psicològics, socioculturals i espirituals la que justifica que, en lloc de parlar simplement de dolor, es parli d'experiència dolorosa.
L'Associació Internacional per a l'Estudi del Dolor (IASP per les seves sigles en anglès International Association for the Study of Pain), fundada a Washington el 1974, va publicar l'any 1979 una definició de dolor que, malgrat la seva amplitud, actualment es considera de referència:
"El dolor és una experiència sensorial i emocional desagradable associada amb una lesió hística present o potencial, o descrita en termes de l'esmentada lesió."
En considerar el dolor com “una experiència” i no com una sensació semblant al fred o la calor, la IASP concedeix una importància central a la descripció que fa qui el pateix i li confereix un caràcter multidimensional; l'autoritat definitiva sobre el dolor deixa d'estar en mans dels experts professionals de la salut i passa a ser de la persona que el sent, que automàticament es converteix en agent actiu en l'elaboració de la seva pròpia experiència dolorosa. D'altra banda, el fet d’admetre que el dolor pot estar causat per una lesió hística real o potencial o pot “descriure's en termes d’aquesta lesió”, s'admet inequívocament que tot dolor expressat per la persona és real, amb independència que tingui una causa física identificable o no.
Etiologia pP@)
La vinculació entre dolor i lesió sembla tan òbvia que en general es creu que el dolor sempre és el resultat d'una lesió física i que la seva severitat és proporcional a la importància d'aquesta lesió. Habitualment tal relació és certa: una punxada en un dit sol produir un dolor lleu, mentre que enganxar-se el dit quan tanquem una porta produeix un dolor molt més intens. No obstant això, hi ha casos en què la relació falla. Per exemple, hi ha persones que neixen sense la capacitat de sentir dolor (analgèsia congènita), fins i tot en presència de lesions greus, mentre que moltes persones en determinades circumstàncies pateixen talls o cops i no senten dolor fins al cap d’uns minuts o d’unes hores (analgèsia episòdica). Per contra, hi ha dolors intensos que no s'associen amb cap lesió coneguda o que persisteixen durant mesos o anys després de la curació de la lesió que aparentment els va provocar. Per tant, la vinculació entre lesió física i dolor és molt variable i hi pot haver:
1. Lesió sense dolor; 2. Dolor sense lesió, 3. Dolor desproporcionat a la severitat de la lesió; i 4. Dolor després de la curació de la lesió.
- Lesió sense dolor
- Analgèsia congènita. Hi ha persones que neixen sense la capacitat de sentir dolor, que pateixen grans cremades o ferides i cops durant la infància, fins i tot freqüentment s'infligeixen mossegades grosses a la llengua mentre masteguen els aliments, i només amb dificultat aprenen a evitar causar-se a si mateixos greus lesions. Aquesta insensibilitat congènita al dolor pot ser deguda a múltiples causes i, encara que en alguns casos s'evidencien lesions neurològiques que ho expliquen, en d’altres el sistema neurològic apareix intacte i funciona amb normalitat, per la qual cosa la causa continua sent un misteri.
- Analgèsia episòdica. Es refereix al fet de patir una lesió física i no percebre el dolor fins al cap d’uns quants minuts o hores. Durant la Segona Guerra Mundial, H.K. Beecher , un important cirurgià, es va sorprendre quan va observar que quan els soldats eren conduïts a l’hospital de campanya amb ferides greus només un de cada tres es queixava de prou dolor per requerir l'administració de morfina, i destacava així mateix que no estaven commocionats (en estat de xoc) ni eren incapaços de sentir dolor ja que es queixaven com qualsevol altra persona del dolor causat per altres tècniques o tractaments. Estudis fets posteriorment amb els soldats israelians a la guerra del Yom Kippur (1973) van portar a conclusions semblants. Però l'analgèsia episòdica no es limita als soldats. En un estudi realitzat el 1982, Melzck i els seus col·laboradors van observar que el 37 % de les persones que arribaven al servei d'urgències d'un gran hospital urbà amb lesions de diversos tipus (dits amputats o fractures òssies), informaven que no havien sentit cap dolor durant els minuts i fins i tot les hores següents a la lesió.
- Dolor sense lesió
En contrast amb les persones que pateixen lesions sense sentir dolor, d’altres tenen dolor sense presentar aparentment cap lesió. Per exemple, les cefalees tensionals (dolor o molèstia en el cap, el cuir cabellut o el coll, generalment associat amb tensió dels músculs en aquestes àrees) poden tenir una intensitat de moderada a severa, però no s'evidencia cap lesió ni es coneix l'origen del dolor. De la mateixa manera, moltes persones es queixen de “mal de ronyons” o lumbàlgia i, a pesar de l'ús de les tècniques de diagnosi més modernes, en un nombre de casos elevat no és possible determinar la causa que el provoca. - Dolor desproporcionat a la severitat de la lesió
Existeixen situacions en què el dolor que expressen la majoria de les persones sembla completament exagerat si es considera la gravetat o importància de la causa. Per exemple, els qui han patit l'experiència d'un còlic nefrític (expulsió d'una petita pedra o càlcul que s'ha format en el ronyó a través dels urèters, la bufeta urinària i la uretra) descriuen el dolor com a realment insuportable. La mida habitual d’aquestes pedres és inferior al doble del diàmetre de l'urèter pel qual han de passar i que, amb la finalitat d'expulsar la pedra, pateix una sèrie d'intenses contraccions localitzades que la impulsen cap a la bufeta. Aquest procés provoca en qui el pateix un dolor tan intens que és qualificat d'insuportable. El que té de curiós el cas és que, en termes mecànics, aquest dolor resulta totalment desproporcionat, ja que ocorre en una zona corporal (l'urèter) amb molt poques terminacions nervioses, en comparació a una superfície semblant de pell. Malgrat la importància menor de l'esdeveniment i del nombre relativament petit d'impulsos nerviosos que són enviats al cervell, l'efecte és gegantí en termes de dolor. - Dolor després de la curació de la lesió
El dolor pot persistir molt de temps després que les lesions que el van causar s’hagin curat. A vegades, pot aparèixer fins i tot de manera espontània, sense lesió aparent, o bé pot ser desencadenat per estímuls innocus, com un suau fregament o una abraçada (alodinia). Les crisis de dolor espontani poden durar minuts o hores i poden presentar-se repetidament i fins i tot diàriament durant anys després de desaparèixer la lesió; la freqüència i la intensitat del dolor pot augmentar amb el pas del temps i fins i tot estendre's a d’altres àrees corporals.
Tipus pP@)
Han estat molts els intents de classificar els diferents tipus de dolor basant-se en diversos criteris, entre els quals els més habituals són la causa que el provoca, la seva durada i el curs que segueix.
1. Segons la causa que el provoca, 2. Segons la durada,3. Segons el curs.
- Segons la causa que el provoca, pot dividir-se en dolor nociceptiu i dolor neuropàtic.
- Dolor nociceptiu: és el processament normal dels estímuls que lesionen els teixits o que poden arribar a lesionar-los si es prolonguen. El dolor nociceptiu, alhora, pot ser somàtic o visceral:
- Somàtic, quan procedeix dels músculs, ossos, articulacions o teixit connectiu . Sol estar ben localitzat.
- Visceral, té el seu origen en els òrgans interns, com el tub digestiu o el pàncrees. Freqüentment està menys localitzat i pot referir-se a tota una àrea cutània, és a dir, pot percebre's en una estructura diferent de la que està lesionada, com en el cas de l'angina o l'infart de miocardi en què l'afectació del cor se sent a sovint en el coll, les espatlles i part posterior del tòrax més que el pit.
- En la nocipercepció, o percepció dels estímuls que poden lesionar els teixits, hi són implicats quatre processos consecutius: transducció, transmissió, percepció i modulació.
- Transducció: estimulació de les terminacions nervioses especialitzades per energia química, tèrmica o mecànica, potencialment lesiva per als teixits.
- Transmissió: consisteix a transportar els impulsos des del lloc de la lesió fins a la medul·la espinal i els centres cerebrals superiors.
- Percepció: és el resultat final de l'activitat nerviosa de transmissió dels impulsos generats en la transducció i condueix a la presa de consciència del dolor.
- Modulació: es refereix al canvi o la inhibició dels impulsos dolorosos. És degut a l'acció de certes fibres nervioses que s'originen al cervell i descendeixen fins a la medul·la espinal alliberant determinades substàncies com les endorfines (substància produïda pel Sistema Nerviós Central i el nom de la qual es deu al fet que produeixen efectes semblants als dels analgèsics derivats de l'opi), capaces d'inhibir la transmissió dels estímuls dolorosos i provocar, per tant, una analgèsia.
- Dolor neuropàtic: està causat pel processament anormal dels estímuls sensitius per part del sistema nerviós central o perifèric. Hi ha una gran quantitat de síndromes de dolor neuropàtic, molt sovint difícils de tractar. Les persones que el pateixen informen de dolor totalment desproporcionat i fins i tot a vegades no es detecta cap causa evident que pugui explicar-lo. Encara que s'han portat a terme nombrosos estudis i s'han proposat diverses explicacions, fins avui es desconeixen els mecanismes exactes que provoquen el dolor neuropàtic.
- veure: etiologia - Segons la durada
Clàssicament el dolor s'ha classificat, segons la seva durada, en agut i crònic, tot i que el període de sis mesos fixat per diferenciar l'un de l'altre s'ha establert aleatòriament, ja que no hi ha acord entre els autors sobre el temps que ha de persistir per incloure'l en un grup o l’altre; no obstant això, gairebé tots coincideixen a considerar un dolor com a agut quan compleix una missió d’“alerta” en l'organisme, i el qualifiquen de crònic quan ha perdut aquesta funció i ha arribat a convertir-se en la pròpia malaltia.- Dolor agut:
- És de durada limitada, normalment inferior a sis mesos.
- Generalment, és d'aparició brusca i pot arribar a ser molt intens.
- Pot ser originat per una ferida, per diferents malalties o pel mal funcionament d'òrgans i vísceres.
És a dir, aquest tipus de dolor és el símptoma d'un traumatisme o d’una malaltia i sol desaparèixer quan la persona es cura. La seva aparició pot tenir un significat positiu, ja que avisa que s'està produint una lesió. Alguns exemples podrien ser des del dolor produït per una punxada al causat per la fractura d'un os o una intervenció quirúrgica. - Dolor crònic:
- Es caracteritza per la durada, més prolongada en el temps: normalment superior a sis mesos.
- Presenta un inici i un final, en cas que cedeixi, mal definits i amb intensitat variable.
- A diferència del dolor agut, deixa de tenir una funció d'avís i pot arribar a ser més invalidant que la mateixa malaltia o alteració que el provoca.
- Acostuma a afectar la qualitat de vida de les persones durant molt de temps i fins i tot durant tota la vida. Sovint pot donar lloc a problemes psicològics i socials. És el cas de moltes persones amb càncer, certes malalties cròniques, com la fibromiàlgia, l'artritis, o el dolor del membre fantasma que pot aparèixer després de l'amputació d'una part del cos. El dolor crònic, a la vegada, es pot dividir en:
- Dolor crònic no maligne: com el de l'artritis reumatoide, les lumbàlgies, les neuràlgies, el dolor originat per l'amputació d'una part del cos o les malalties vasculars d'extremitats.
- És originat per causes que no atempten contra la vida.
- Es pateix de manera continuada i diàriament durant molt de temps o durant tota la vida.
- La seva intensitat pot ser variable i fins i tot pot arribar a incapacitar la persona.
- No respon als mètodes actualment disponibles per a l'alleugeriment del dolor.
- Dolor agut recurrent: com les cefalees migranyoses.
- Recorre o reapareix després de cessar durant lapsus de temps més o menys perllongats.
- Els períodes de dolor autolimitats amb final predictible.
- Entre dos episodis, el dolor desapareix completament.
- Dolor crònic maligne: com el causat per algunes malalties oncològiques.
- Originat per processos incurables que comporten un escurçament de la vida.
- És un tipus de dolor que pot patir-se a diari i que pot durar molt de temps, fins i tot anys.
- Segons el curs, és a dir, segons com succeeix, el dolor pot ser:
- Continu: no desapareix, persisteix durant tot el dia, només en varia la intensitat.
- Episòdic: no és continuat sinó que pot aparèixer i cedir. Es classifica en:
- Dolor incidental, que es produeix en activitats com caminar o tossir.
- Dolor intermitent, que apareix de manera esporàdica sense que no hi hagi res concret que l’origini.
- Crisi de dolor, fa referència a un dolor que reapareix esporàdicament malgrat estar controlat la major part del temps.
Consells de la infermera
RespirarpP@)
Generalment la persona no és conscient que en la respiració s'oculta una increïble força vital que, a més de mantenir-nos vius, pot ajudar a revitalitzar el cos, avançar més ràpid, créixer amb més facilitat o augmentar el benestar. Per tant, millorar la respiració pot ajudar a reduir el dolor i les complicacions que s’hi associen. Tres exercicis ben senzills poden ajudar a aconseguir-ho:
- Respiració abdominal: situar les mans sobre l'abdomen i intentar inflar la panxa durant la inspiració (com si fos una pilota); desinflar-la lentament durant l'expiració.
- Respiració toràcica: situar les mans sobre el tòrax i comprovar que durant la inspiració la zona pulmonar s'eixampla i surt cap enfora, mentre que durant l'expiració lenta torna a la posició original.
- Respiració clavicular: posar les mans sobre les clavícules una mica més amunt del pit i observar com puja aquesta zona en la inspiració i com baixa en l’expiració.
Control del dolor amb la respiració
Per millorar la respiració:
- Un cop es dominin els tres tipus de respiració, es pot fer un cicle complet d'inspiració i expiració (abdominal-toràcica-clavicular) set vegades abans d'aixecar-se del llit i set vegades en el moment d'anar a dormir, tan lentament i profundament com sigui possible, sense sentir sensació d'ofec ni forçar-se.
- Utilitzar tècniques de relaxació, distracció o visualització: poden ajudar a controlar la respiració tant en el dolor crònic continu com en les exacerbacions o en el dolor que apareix de manera esporàdica.
- tractament
- control de la situació de salut
Consells de salut: Teràpies complementàries
Es recomana que tingueu en compte tots els consells generals, que us permetran adoptar mesures saludables en relació amb l'activitat de la vida diària de:
Respirar
Menjar i beurepP@)
La gana es pot veure afectada per múltiples factors (a banda dels efectes devastadors del dolor crònic no alleujat sobre l'aparell digestiu): el tractament de la malaltia o el trastorn subjacent –incloent-hi la quimioteràpia i la radioteràpia-, nàusees, sequedat bucal, mal gust de boca o alteracions del gust.
Per a la pèrdua de gana és aconsellable:
- Ingerir durant l'esmorzar 1/3 de les calories necessàries per a tot el dia.
- Menjar aliments nutritius en petites quantitats cinc vegades al dia; mastegar bé els aliments abans d’empassar-los.
- Procurar que el menjar sigui sempre agradable tenint en compte:
- La presentació: posar el menjar en plats grans, perquè fa semblar les racions més petites, evitar-ne grans quantitats, procurar que l'aparença del menjar sigui atractiva.
- Les olors: olors fortes d'aliments (com la de la coliflor o les gambes), perfums o fums, poden fer perdre encara més la gana. Hi ha alguns trucs per reduir les olors dels aliments: cuinar sempre que sigui possible a la graella a l'aire lliure, connectar l'extractor de fums, servir aliments freds en lloc de calents, o deixar uns minuts els aliments destapats per alliberar-ne les olors.
- L'entorn ha de ser tranquil, relaxat i preferiblement en companyia agradable.
- Complementar la dieta amb preparats per tenir una alimentació més nutritiva: hi ha suplements comercialitzats amb forma de batuts, iogurts que aporten calories, proteïnes, etc. L'equip de salut pot informar sobre això.
- Tenir en compte les pautes que l'equip de salut pugui haver donat per augmentar la sensació de gana ja que hi ha alguns medicaments o infusions que hi poden ajudar.
Per a les nàusees és aconsellable:
- Menjar en una habitació lliure d'olors, amb una temperatura agradable i ben ventilada.
- Menjar diverses vegades al dia quantitats petites d'aliments tous, de textura suau i de fàcil digestió. Evitar aliments picants, grassos i amb olors fortes.
- Menjar aliments secs com galetes, bastonets de pa o torrades, durant el dia, i prendre líquids lentament.
- Seure o reclinar-se (no ficar-se al llit) durant una hora després de menjar.
- Glopejar la boca abans i després de menjar.
Consells de salut: Nàusees i vòmits - menjar i beure
Per a la sequedat bucal és aconsellable:
- Tret que hagi una contraindicació mèdica, prendre abundants líquids al llarg del dia (entre 8 i 10 gots); tenir sempre a mà una ampolla d'aigua per prendre petits glops; deixar desfer trossets de gel a la boca, beure nèctar de fruita en lloc de sucs i beure els líquids amb una canya.
- Prendre postres congelats, com raïm congelat o begudes gelades de gustos diferents.
- Tenir cura de la higiene de la boca almenys quatre vegades al dia (després de cada menjar i abans d’anar al llit): amb un raspall de cerres suaus, amb col·lutoris sense alcohol o amb infusions de llimona.
- Menjar aliments amb salses fetes amb el suc de la carn rostida, mantega o margarina, si no està contraindicat.
- Evitar líquids i aliments amb un alt contingut en sucre.
- Aplicar amb freqüència humectant als llavis (protector labial).
- A les nits posar al dormitori un humidificador ambiental de vapor fred (els de vapor calent no proporcionen suficient humitat per tractar la sequedat bucal).
- Usar substituts salivals disponibles al mercat (solucions que imiten a la saliva).
- Usar estimulants salivals:
- Estímuls masticatoris, principalment xiclet edulcorat no cariogènic (que no afavoreix l'aparició de càries dental); evitar aliments secs i fibrosos que es puguin quedar adherits al paladar, com la fruita seca.
- Estímuls gustatius: l'àcid cítric és un potent estimulador de la secreció salival, per això les begudes o caramels àcids i les llimonades ajuden a augmentar el fluix salival.
- Evitar el cafè i l'alcohol perquè redueixen el flux de saliva, especialment si es consumeixen en excés.
Per al mal gust de boca o les alteracions del gust és aconsellable:
- Esbandir-se la boca amb aigua abans i després de menjar.
- Menjar quantitats petites diverses vegades al dia, quan tingui gana, en comptes de fer-ho en horaris establerts.
- Agregar espècies i salses als aliments.
- Menjar la carn amb alguna cosa dolça, com salsa de nabiu, gelea o puré de poma i substituir la carn vermella per carn d'au, peix, ous i formatge.
- Utilitzar receptes sense carn i amb un alt contingut de proteïnes; provar la cuina vegetariana o xinesa.
- Provar fruites cítriques (taronja, mandarina, llimona, aranja), tret que hi hagi llagues a la boca.
- Si els aliments tenen gust metàl·lic, usar estris de plàstic.
- Si és possible, que una altra persona prepari els àpats
- Menjar en un entorn agradable i distès.
- Utilitzar caramels de llimona sense sucre, xiclets o pastilles de menta sense sucre quan se senti un gust metàl·lic o amarg a la boca.
Per augmentar la gana és aconsellable:
- Procurar no recórrer al menjar davant les angoixes o per avorriment de patir dolor diàriament: evitar usar el menjar com a consol.
- Menjar petites quantitats d'aliment cinc o sis vegades al dia a hores fixes, a poc a poc, mastegant i ensalivant bé els aliments, i evitar picar entre hores.
- Beure aigua i infusions sense sucre o amb edulcorants sense calories.
- Servir poca quantitat en plats petits (fa que les porcions semblin més grans).
Es recomana que tingueu en compte tots els consells generals, que us permetran adoptar mesures saludables en relació amb l'activitat de la vida diària de:
Menjar i beure
Moure's i mantenir una postura corporal correcta pP@)
El dolor pot provocar una alteració en la mobilitat de la persona, cosa que produeix una disminució de l'activitat que pot arribar al punt de necessitar ajuda per dur a terme algunes o totes les activitats de la vida diària.
La persona que té dolor, excepte si el metge ho contraindica expressament, ha de fer diàriament un cert grau d'exercici per mantenir o recuperar al màxim la seva mobilitat i evitar contractures i la pèrdua de força i de massa muscular. L'objectiu és començar a fer exercici gradualment i fer-ne de manera habitual per poder alleujar el dolor i millorar no únicament la mobilitat sinó també el descans i el son.
Per millorar la mobilitat és aconsellable:
- Escollir o evitar una activitat física en funció de la causa i el tipus de dolor, segons les pautes que hagi donat l'equip de salut, per exemple, no portar pes o no ajupir-se.
- Començar amb exercicis d'estirament i activitats suaus de baix impacte com ara caminar o muntar amb bicicleta.
- Començar el programa d'exercici lentament ja que a l’inici pot fer que el dolor empitjori. Tot i que és normal sentir alguna molèstia, el dolor agut pot ser un senyal que l'exercici és excessiu.
- Alguns bons exercicis són aquests:
- Caminar, inicialment a poc a poc i durant el temps que la persona aguanti sense fatigar-se en excés. Afegir-hi quatre o cinc minuts diaris fins a arribar a seixanta minuts al dia. Caminar almenys una hora, tres o quatre vegades per setmana. A mesura que augmenta el temps, si la persona veu que té dificultat per fer exercici, es recomana caminar el temps que pugui còmodament i mantenir-se en aquest temps durant uns quants dies. Després intentar de nou augmentar-lo progressivament fins a arribar als seixanta minuts. Aquesta estratègia de fer exercici el temps que resulta acceptable, mantenir-lo uns dies i després mirar d’augmentar-lo fins a arribar a una hora, pot fer-se tantes vegades com sigui precís.
- Caminar i trotar a poc a poc: quan la persona pugui caminar còmodament durant una hora tres o quatre vegades per setmana, ho pot alternar amb trotar a poc a poc: caminar dues illes de cases (uns 200 m), trotar a poc a poc una illa de cases (uns 100 m), i repetir-ho unes quantes vegades sempre que el dolor no augmenti. Quan la persona se senti còmoda amb aquest exercici pot fer-lo durant períodes de temps més llargs.
- Muntar amb bicicleta: les bicicletes estàtiques o fixes ofereixen el benefici de poder fer exercici en un entorn tancat (la casa, el gimnàs) i evitar les inclemències del temps així com reduir el risc de patir caigudes o accidents. És convenient marcar-se una meta ja sigui en quilòmetres o en temps.
Consells de salut: Activitat física
Per millorar les activitats de la vida diària és aconsellable:
- Planificar l'activitat física aprofitant els moments de màxim efecte de la teràpia analgèsica.
- Si cal, utilitzar les diferents ajudes mecàniques que poden facilitar les activitats físiques del dia a dia:
- Rentar-se: adaptar la zona de bany amb baranes, lliteres o cadires de bany, o diferents estris per a la higiene.
- Desplaçar-se: l'ús de caminadors, bastons i cadires de rodes pot facilitar la deambulació.
Es recomana que tingueu en compte tots els consells generals, que us permetran adoptar mesures saludables en relació amb l'activitat de la vida diària de:
Moure’s i mantener una postura corporal correcta
Reposar i dormirpP@)
El dolor pot produir alteracions del descans i del patró del son tant per defecte (insomni) com per excés (somnolència).
Per a l'insomni és recomanable seguir aquests consells:
- Abans d'anar a dormir:
- Fer alguna activitat relaxant com ara escoltar música suau, llegir una novel·la, fer-se un bany calent amb una mica d’oli d’espígol o fer alguns exercicis de relaxació.
- Procurar evitar activitats agitades, substàncies estimulants (com cafeïna, nicotina, alcohol), així com veure pel·lícules o llegir llibres que provoquin por o tensió; també cal evitar àpats copiosos almenys tres hores abans d'anar a dormir.
- Tenir un entorn tranquil i confortable amb un llit i un coixí adequats, mantenir una temperatura adequada a l'habitació, evitar les temperatures extremes i els corrents d'aire.
- Prendre llet o infusions relaxants calentes.
- Respectar el cicle normal del son tant com sigui possible i establir un patró regular, és a dir, anar al llit cada nit i aixecar-se cada matí a la mateixa hora; si cal, planificar curtes becaines durant el dia.
- Consultar amb l’equip de salut la possibilitat de prendre medicació per dormir.
- Adaptar l'horari de la medicació prèvia consulta amb l'equip de salut: a vegades, i segons el tipus de medicament, no cal ser estricte en els horaris de la medicació i es pot planificar de manera que es respecti el son de la persona.
- Respectar la pauta d'analgèsia a la nit: en dolors mal controlats, és a dir, quan la persona es desperta a la nit pel dolor o al matí amb el dolor descontrolat, cal despertar-la a la nit perquè prengui una nova dosi d'analgèsic segons l'horari pautat i abans que ho faci el dolor.
Per a la somnolència es recomana:
- Procurar no dormir durant el dia: evitar les becaines i sempre que sigui possible, fer alguna cosa o mantenir una rutina per estar despert.
- Fer activitats per distreure's: escoltar música, llegir o escoltar la ràdio, pot ser útil però és preferible, sempre es pugui, fer un cert grau d'activitat física, encara que sigui molt lleugera, com passejar.
Es recomana que tingueu en compte tots els consells generals, que us permetran adoptar mesures saludables en relació amb l'activitat de la vida diària de:
Reposar i dormir
EliminarpP@)
El dolor no alleujat pot provocar alteracions en l'eliminació urinària i intestinal, concretament; el restrenyiment pot ser un efecte secundari d'alguns tipus d'analgèsics, especialment dels opiacis. Ajudes com vàters adaptats, orinals, ampolles o la cadira orinal (“Don Pedro”), permeten superar les barreres arquitectòniques que sol haver en el mateix domicili.
Per millorar l'eliminació urinària és aconsellable:
- Si no hi ha contraindicacions, mantenir una ingesta diària mínima de 2000 ml/dia, preferentment d’aigua.
- No prendre cafè, te, aigua tònica, begudes alcohòliques i refrescos amb cola.
- Per prevenir les infeccions urinàries: acidificar l'orina prenent aliments amb residus àcids, dutxar-se en comptes de banyar-se, orinar abans del coit i després, i evitar la possible contaminació anal i vaginal.
Per millorar l'eliminació fecal és aconsellable:
- Fer una dieta rica en fibra augmentant la ingesta d’aliments com verdura (sobretot crues), fruita, cereals o hortalisses i prenent més líquids, especialment aigua.
Consells de salut: Alimentació saludable - els nutrients
- Limitar els aliments astringents (arròs, pomes, magranes, productes elaborats amb farines refinades).
- Si es tolera el segó, iniciar-s’hi amb moderació i augmentar-ne gradualment la quantitat.
- Incloure en l'esmorzar fruita rica en fibra com kiwis, pinya natural o prunes seques.
- Fer regularment activitat física per afavorir el moviment dels intestins: caminar, passejar i, si és possible, fer esport.
- Si la persona està en repòs al llit, fer exercicis actius de contracció de la musculatura abdominal.
- Establir o mantenir un patró d'evacuació: seure al vàter sempre a la mateixa hora, preferiblement aprofitant el reflex gastrocòlic (aproximadament trenta minuts després de la ingesta d'aliments) i dedicar-hi un temps entre quinze i vint minuts, encara que inicialment no es produeixi l'expulsió d'excrements.
- En seure a la tassa del vàter, procurar que els malucs i els genolls quedin flexionats (posar els peus en un tamboret baix) per adoptar una posició pròxima a la de semigatzoneta.
- Si, a causa de la consistència dura dels excrements, hi ha dolor anal, usar lubrificants, compreses fredes o banys de seient amb aigua freda.
- En cas de restrenyiment sever consultar amb l'equip de salut la possibilitat d'utilitzar:
- mesures rectals, com ènemes (lavatives) comercials o supositoris
- laxants, sobretot a l'inici del tractament amb opiacis
Es recomana que tingueu en compte tots els consells generals, que us permetran adoptar mesures saludables en relació amb l'activitat de la vida diària de:
Eliminar
Evitar perills i prevenir riscs pP@)
El dolor produeix inseguretat tant en la persona com en la família pel sofriment mateix que genera, pels efectes de la resposta d'estrès mantinguda si no s'alleuja i, moltes vegades, quan no se n'aconsegueix un bon control, per la incertesa i el desconcert de no saber a qui dirigir-se en cerca d'ajuda.
Per reduir el sofriment és recomanable:
-
No "aguantar" el dolor. Suportar el dolor no comporta cap benefici i, per contra, si no s’alleuja provoca una resposta d’estrès que, quan és sostinguda en el temps, pot causar nombrosos efectes lesius en pràcticament tots els aparells i sistemes corporals.
- Respectar la dosi d'analgèsia prescrita i les indicacions de l'equip de salut: cada dolor és únic i el tractament ha de ser personalitzat.
- Participar en la mesura que sigui possible en la presa de decisions sobre el propi tractament per mantenir l'autoestima.
- Tenir en compte les precaucions i les atencions tant pel que fa al fàrmac com a les diferents vies d'administració de l'analgèsia i els tractaments.
- Demanar tota la informació relacionada amb el dolor: en quin moment es troba, què pot passar en un futur o qualsevol dubte sobre la medicació, els efectes secundaris, etc.
- Demanar informació sobre els recursos que té a l'abast: l'equip de salut o l'assistent social li poden proporcionar telèfons de contacte, on dirigir-se a cada moment, els diferents centres que hi ha a la seva disposició, les associacions, etc.
En el cas que com a efecte secundari dels analgèsics opiacis hi hagi confusió o somnolència és recomanable:
- Mantenir un ambient tranquil i evitar estímuls extrems (sorolls, moltes visites, converses diferents) per no alterar la persona.
- Resituar i ubicar en tot moment la persona: recordant-li, si cal, on està, que dia i hora és i qui són les persones que l'envolten.
- No utilitzar les subjeccions físiques o suports tret que sigui absolutament necessari i sempre durant el mínim temps possible. Lligar o subjectar la persona quan està molt confusa sovint augmenta encara més l'agitació i els temors. Si es tracta d'una situació de confusió lleu convé preparar l'entorn per evitar lesions, com posar baranes al llit o tancar portes per evitar fugues.
- Procurar companyia i supervisió contínua mentre hi hagi un estat de confusió o somnolència: no deixar la persona sola per evitar caigudes, ingesta incontrolada de medicaments o autolesions.
- Mantenir un entorn segur per evitar caigudes i traumatismes: no canviar mobles de lloc, evitar les catifes o fixar-les, treure els mobles que dificultin o impedeixin el pas, etc.
- Disposar de telèfons de contacte de l'equip de salut per fer consultes i informar dels canvis.
- Controlar el nivell de consciència i consultar amb l'equip de salut qualsevol comportament diferent de l'habitual o el fet que s'adormi excessivament.
- Consultar amb l'equip de salut la possibilitat de tractament per a la confusió.
Per als trastorns psicològics com la depressió i l'ansietat és aconsellable:
- Dirigir-se als altres professionals que puguin ajudar a entendre per què es canvia el caràcter, i a afrontar els moments d'ansietat i depressió. Psicòlegs, grups d'ajuda o associacions poden ser de gran ajuda per intentar portar millor tot el que suposa patir un dolor, sobretot crònic o oncològic.
- Consultar la possibilitat de prendre medicació per a l'ansietat i depressió.
Quant a la família o la persona cuidadora és aconsellable:
- Participar en l'estratègia terapèutica juntament amb la persona afectada i l'equip de salut.
- Dirigir-se a altres professionals o associacions: conviure amb persones amb dolor no és fàcil, i psicòlegs, treballadors socials o grups d'ajuda mútua poden ser de gran utilitat.
- Prestar atenció a la satisfacció de les pròpies necessitats, no sols pel que fa a l’alimentació, la higiene, etc., sinó que és especialment important dedicar regularment un temps al descans i a la distracció.
- control de la situació de salut
Es recomana que tingueu en compte tots els consells generals, que us permetran adoptar mesures saludables en relació amb l'activitat de la vida diària de:
Comunicar-se i interaccionar socialmentpP@)
El dolor és capaç de provocar una gran introversió i deixar les persones soles amb les seves preguntes i les seves pors; com molts altres símptomes pot fer que es deixi de tenir la vida social que es tenia fins aleshores i que se surti poc de casa o no es vulguin visites. D'altra banda, cal tenir present que la cura d'una persona amb dolor crònic por arribar a ser esgotador i no és infreqüent que la família o cuidador experimentin sentiments de frustació davant la dificultat per controlar-lo.
Per això s'aconsella:
- Demanar ajuda a d’altres membres de la família o els amics per compartir amb ells la sobrecàrrega física i emocional que comporta patir un dolor o cuidar una persona que el pateix.
- Comentar amb la família i els amics els sentiments que el dolor i els altres símptomes físics acompanyants comporten, ajudar la persona a afrontar les situacions difícils i als qui l'envolten a comprendre la seva conducta verbal i no verbal.
- Procurar identificar els moments de menys intensitat del dolor i aprofitar per relacionar-se i parlar d'allò que preocupa a la persona.
Respecte a la família o a la persona cuidadora és aconsellable que en relacionar-se amb la persona que sofreix:
- Estableixi de manera clara i inequívoca que creu en l'existència del dolor tal com la persona el descriu.
- Permeti l'expressió del dolor i dels sentiments que aquest desperta, sobretot quan: és difícil el seu control i apareixen reaccions de depressió i fatiga.
- Presti atenció tant a la comunicació verbal com a la no verbal (to de veu, gestos facials, postura corporal) ja que moltes vegades és aquesta última la que pot donar una idea més exacta de la situació física i psicològica de la persona amb dolor.
Es recomana que tingueu en compte tots els consells generals, que us permetran adoptar mesures saludables en relació amb l'activitat de la vida diària de:
Comunicar-se i interaccionar socialment
Treballar i divertir-sepP@)
El dolor crònic/oncològic pot ser de difícil control i de mesos o anys de durada. Pot ser que es deixi de treballar, d'anar a l'escola i que no es puguin fer les activitats d'oci.
Així doncs, és recomanable:
- Procurar buscar moments de descans i oci: sempre que sigui possible dedicar-se una estona a fer activitats que procurin plaer i que permetin desconnectar temporalment de la situació.
- Sempre que es pugui, intentar participar en activitats de grup, ja que les activitats individuals reforcen l'aïllament, redueixen la sensació de benestar psicològic i empitjoren la percepció de la pròpia salut mental.
- Mantenir l'activitat laboral tant com sigui possible i evitar que el dolor es converteixi en el centre de les activitats de la vida diària.
- Si no es pot desenvolupar l'activitat laboral habitual, intentar una reducció o adaptació de l'horari de feina o el trasllat a un lloc de treball més d'acord amb les capacitats físiques actuals.
Es recomana que tingueu en compte tots els consells generals, que us permetran adoptar mesures saludables en relació amb l'activitat de la vida diària de:
Treballar i divertir-se
Tòpics i conductes erròniespP@)
L'autoritat sobre el dolor la té la persona que el pateix. La persona que sent el dolor és l'única autoritat sobre l'existència i la naturalesa del dolor, ja que només ella pot sentir-lo. L'equip d'atencions és l'expert en dolor, la persona és qui coneix millor el seu propi dolor.
És molt poc freqüent mentir i simular sobre l'existència del dolor. Molt poques persones que diuen sentir dolor menteixen sobre això. La invenció descarada del dolor, encara que existeix, és molt poc probable.
Quan una persona informa que el seu dolor ha disminuït o ha desaparegut després de l'administració d'un placebo, no significa que no tingui dolor. Un placebo és qualsevol tractament o cura que produeix un efecte a causa de la seva intenció implícita o explícita i no a causa de la seva naturalesa específica o de les propietats terapèutiques. No hi ha evidències en la literatura mèdica que justifiquin l'ús d'un placebo per determinar la presència o absència d'un dolor o la seva naturalesa. De fet, el seu ús desperta molts dubtes ètics. L'única resposta certa davant una persona que reacciona positivament davant l'administració d'un placebo és que desitja molt intensament l'alleujament del dolor i confia que alguna cosa o algú l’ajudi a aconseguir-ho.
La persona que usa el dolor per obtenir avantatges no és un simulador i és molt possible que li faci tant de mal com diu. El fet que algú obtingui beneficis o un tracte preferent a causa del dolor no significa que el dolor no existeixi. A més, la percepció que s’obtenen beneficis és totalment subjectiva, ja que el que per a una persona és un benefici pot no ser-ho per a una altra.
El dolor no sempre s'acompanya de signes físics (fisiològics o conductuals) que permeten verificar-ne l’existència i la intensitat. Fins i tot quan el dolor és intens hi ha períodes d'adaptació fisiològica i conductual, cosa que comporta períodes amb signes mínims de dolor i fins i tot absència total d'aquests. La falta d'expressió dolorosa no indica necessàriament absència de dolor.
El dolor no és un problema psicològic: l'angoixa i la depressió no són la causa sinó la conseqüència del dolor. Una reacció emocional davant el dolor no significa que el dolor estigui causat per un problema emocional. El dolor gairebé sempre s'acompanya d'un grau variable d'ansietat o depressió; de fet, experimentar dolor sense cap resposta emocional seria anormal.
- Veure: Repercussions personals, familiars i socials
No tot dolor té una causa física identificable. Tot dolor és real, independentment de la seva causa; el fet que no es trobi una causa física que el justifiqui no vol dir que aquesta no existeixi ni que el dolor sigui imaginari.
La percepció i la tolerància al dolor és diferent per a cada persona. Estímuls físics comparables no produeixen la mateixa intensitat de dolor, sinó que en persones diferents provoquen dolor d'intensitat i de durada diferent. No hi ha una relació directa i invariable entre l'estímul i la percepció del dolor.
El fet de tenir dolor recurrent o durant un temps prolongat no en millora la tolerància. La tolerància al dolor és una resposta única i individual que varia d'una persona a una altra i en la mateixa persona d'una situació a una altra. En contra de la idea general, les persones amb dolor prolongat o recurrent tendeixen a tenir cada vegada una menor tolerància al dolor.
En el cas de les persones grans:
El dolor no és una conseqüència normal del procés d'envelliment. El dolor no és una part inevitable del procés d'envelliment i la seva presència requereix una valoració, un diagnòstic i un tractament com en qualsevol altre grup d'edat.
La percepció o sensibilitat dolorosa no disminueix amb l'edat. Els resultats d'estudis experimentals sobre la percepció del dolor en les persones grans no presenten diferències concloents relacionades amb l'edat.
Si la persona està deprimida, especialment si el dolor és d'origen desconegut, el dolor no és un símptoma de la depressió i no desapareixerà si aquesta es tracta. Alguns tipus de dolor, especialment el crònic, poden causar depressió. També pot ser que hi hagi depressió abans de començar el dolor, però no és probable que aquesta el causi. No obstant això, la preexistència d'una depressió sí afecta la capacitat de la persona per afrontar el dolor.
En el cas dels nens:
Els nens petits, incloent-hi els nounats, poden sentir dolor. Hi ha més evidències que els nounats (fins i tot els prematurs) poden sentir dolor, que proves que no el sentin. Encara que no se sap si els nens experimenten més, menys o el mateix dolor que els adults, dista molt d'estar provat que el dolor no existeix o que és menor que en els adults.
Un nen que es comunica bé verbalment pot negar que sent dolor encara que aquest existeixi. La por de les “punxades” o del tractament pot fer que el nen negui que sent dolor; així mateix, alguns nens amb dolor prolongat o progressivament creixent no són capaços d'identificar-ho com a dolor.
Si el nen juga, dorm o es distreu no significa que no tingui dolor. Els nens tenen un talent especial per a l'ús de la distracció i l'activitat física per tractar el dolor i poden dormir o pretendre que ho fan com a mètode per controlar el dolor.
En cas de tractament amb analgèsics opiacis (morfina i derivats):
És altament improbable que el tractament del dolor amb opiacis creï addicció. L’aparició d'addicció com a conseqüència del tractament analgèsic és molt poc freqüent. El que passa és que sovint es confonen els termes d'addicció, dependència, tolerància i abstinència. Segons la Organització Mundial de la Salut (OMS)
- Addicció. Ús repetit de substàncies psicoactives fins al punt que l'usuari (denominat addicte) està periòdicament o crònicament intoxicat, mostra una compulsió per prendre la substància (o substàncies) preferida, té grans dificultats per cessar o modificar voluntàriament l'ús de la substància i mostra una determinació d'obtenir la substància psicoactiva per gairebé qualsevol mitjà. Típicament hi ha tolerància i amb freqüència apareix la síndrome d'abstinència quan se'n suspèn el consum. El 1960 l'OMS va recomanar que s'abandonés aquest terme i s'usés el de dependència, que pot existir amb diversos graus de severitat, Addicció no és un terme diagnòstic acceptat en l'ICD10,però continua essent àmpliament usat pels professionals i el públic en general.
Per tant, es tracta d'un comportament voluntari que implica buscar activament i compulsivament aquesta substància o substàncies. - Tolerància. Disminució en la resposta a la dosi d'una droga que es produeix a conseqüència de l’ús continuat. Es requereixen dosis cada vegada més grans per aconseguir l'efecte que abans s'aconseguia amb dosis menors.
És un comportament involuntari basat en canvis fisiològics i, encara que la tolerància acompanya a l'addició i és un criteri necessari per al seu diagnòstic, la seva sola presència no indica que hi hagi addicció. En els casos de persones amb dolor que desenvolupen tolerància a un analgèsic opiaci, habitualment se soluciona augmentant la dosi o canviant de fàrmac. - Dependència. Implica la necessitat de dosis repetides d’una substància psicoactiva per sentir-se bé o evitar trobar-se malament. És un comportament involuntari basat en canvis fisiològics.
- Síndrome d'abstinència. Conjunt de símptomes que s'agrupen de diferents maneres i amb un grau de severitat variable, que apareixen en cessar o reduir l'ús d'una substància que s'ha pres repetidament, generalment durant un període de temps prolongat, a dosis altes, o totes dues coses. Aquesta síndrome pot acompanyar-se d'indicis de trastorns fisiològics. La síndrome d'abstinència és un dels indicadors de la síndrome de dependència.
Encara que la síndrome d'abstinència acompanya a l'addcció i és un criteri necessari per al seu diagonòstic, la seva sola presència no indica que hi hagi addicció. En el cas de les persones amb dolor que prenen analgèsics opiacis, normalment no apareix síndrome d'abstìnència en susprendre'ls ja que la dosi dels mateixos es redueix gradualment a mesura que disminueix el dolor.
No hi ha un límit (sostre) per a l'analgèsia que poden produir els analgèsics opiacis majors. La dosi i l'efecte analgèsic dels opiacis majors no té límit i tots els dolors responen a la seva administració, tot i que alguns tipus de dolor responen millor que altres.
El tractament amb analgèsics opiacis no hauria de deixar-se per “quan el dolor sigui realment insuportable”. La idea que si s'administra abans el tractament no serà efectiu quan el dolor sigui realment insuportable és totalment errònia. És normal que aparegui tolerància (disminució a la resposta d'una dosi determinada) després d'un temps d'usar opiacis, però la tolerància normalment és tractable augmentant-ne la dosi, ja que no hi ha sostre per a l'analgèsia que els opiacis majors poden proporcionar.
No és freqüent que aparegui depressió respiratòria durant el tractament amb analgèsics opiacis si la persona no manifesta signes de sedació. L'aparició de depressió respiratòria en persones que reben analgèsics opiacis es improbable si no hi ha signes de sedació ja que la dosi per induir una depressió respiratòria es superior a la requerida per la sedació. És important recordar que juntament amb la tolerància al fàrmac es desenvolupa també tolerància a la depressió respiratòria.
Prendre analgèsics opiacis no significa que sigui l'últim recurs o que s'estigui molt malalt. Els analgèsics opiacis són uns fàrmacs molt eficaços davant diferents tipus de dolor i permeten una millor qualitat de vida.
L'us d'analgèsics opiacis per al control del dolor no perjudica la salut. Contràriament al que es creu, l'ús d'analgèsics opiacis té més beneficis que perjudicis. No acceleren cap malaltia i no provoquen somnolència si es prenen les dosis adequades a cada situació.
Prendre analgèsics opiacis per al control del dolor no canvia la manera de ser. Es sol pensar també que la persona estarà més eufòrica, que no tindrà control en certes situacions o que s'excitarà a causa dels opiacis, però no és cert. Si s’administren de manera correcta, només actuen sobre el dolor.
Enllaços d'interès
Fonts d'interès general
- Nacional Cancer Institute (en castellà)
- Nacional Institute of Neurological Disorders and Stroke
- MedlinePlus
Associacions / Grups d'ajuda mútua
Societats professionals
Bibliografia
Bibliografia consultada
- Aliaga L., Baños J.E., De Barutell C., Molet J., Rodriguez de la Serna A. Tratamiento del dolor (3ª ed.)
Barcelona: Publicaciones Permanyer; 2009 - Beecher H.K. Measurement of Subjective Responses.
New-York: Oxford University Press;1959 - Carlen P.L, Wall P.D, Nadvorna H. y Steinbach T. Phantom limb an related phenomena in recent traumatic amputations.
Neurology;1978 (28):211-217. - Cedimcat
Consultada día 2 febrero de 2015 http://www.cedimcat.info/index.php?lang=ca - García J.A.
Consultada mayo 2008 http://www.cop.es/colegiados/m-00451/dolor.htm - International Association for the Study of Pain (IASP). Subcomitee on Taxonomy (1979)
Pain terms: a list with definitions and notes on usage. Pain, 6:249-252. - Loeser J.D. Perspectives on pain. En Proceedings of First World Conference on Clinical Pharmacology and Therapeutics.
Londres. Macmillan; 1980. p. 313-316. - Loeser J.D. y Black R.G. A taxonomy of pain.
Pain; 1975. (1):81-84. - McCaffery M y Beebe A.. Dolor. Manual clínico para la práctica de enfermería.
Barcelona: Masson;1992 - McCaffery M y Pasero Ch.(1999).
Pain. Clinical Manual(2ª ed.). St. Louis: Mosby - McMahon S.B, Koltzenburg M, editores. Wall and Melzack’s Textbook of Pain (5ª ed.)Philadelphia: Elsevier Churchill Livingstone; 2006
- Marchand S. Le phénomène de la doleur. Compendre pour soigner.
Paris: Masson ; 1998 - Melzack R. y Walls P.D.The Challenge of Pain. (2ª Ed. actualizada).
London: Penguin Books; 1996. - Nacional Cancer Institute (en español)
http://www.cancer.gov/espanol/pdq/cuidados-medicos-apoyo/dolor/Patient - Torres LM. Medicina del dolor.
Barcelona: Masson; 1997 - Wardle, J. Pain. En I. Watts y N. Fraser (Eds.) New Developments in Clinical Psychology.
London: The British Psychological Society; 1985. p. 16-32. - Warfield CA y Fausett HJ. Diagnóstico y tratamiento del dolor.
Barcelona: Masson;2004 - WHO:
Consultada 30 de agosto de 2010http://www.who.int/substance_abuse/terminology/lexicon_alcohol_drugs_spanish.pdf

Carmen Fernández Ferrín
Infermera. Va ser Professora Emèrita de l’Escola d’Infermeria de la Universitat de Barcelona. La Carmen va morir l’agost del 2013 però la seva aportació i expertesa infermera continuaran sempre presents a la Infermera virtual.
Va ser experta en el model conceptual de Virginia Henderson, es va interessar pel desenvolupament disciplinari de la infermeria, especialment per tot el que està relacionat amb la seva construcció teòrica. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles.
Formà part de la direcció científica de la Infermera virtual i, com a tal, va participar en la definició dels conceptes nuclears que emmarquen la filosofia del web, assessorà pel que fa a la seva construcció i en el disseny de l’estructura de les fitxes. També participà en la selecció dels temes a abordar, en la revisió, des del punt de vista disciplinari, dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo al web.


Gisel Fontanet Cornudella
Màster en educació per a la salut (UDL). Postgrau en Infermeria psicosocial i salut mental (UB).
Actualment és gestora de desenvolupament de persones de la Unitat de Gestió del Coneixement de la Fundació Sanitària Mollet. Membre del Consell Assessor Fundació TICSALUT 2014-2017, del grup @MWC_nursing, entre d'altres.
Fins l'abril de 2015 va ser adjunta a la Direcció de Programes del COIB, tenint a càrrec la direcció i coordinació del projecte Infermera virtual. Fins desembre de 2016 va gestionar la direcció de l'elaboració i el manteniment dels continguts pel que fa al seu vessant estructural i pedagògic. Considera que les tecnologies de la informació i de la comunicació (TIC) i Internet, i en general, la xarxa 2.0 són un canal de comunicació i interacció amb i per als ciutadans, amb un gran potencial per a la promoció de l'autonomia i independència de les persones en el control i millora de la seva salut, com a complement de l'atenció presencial i continuïtat de les cures, en tant que és un mitjà a través del qual la persona poc a poc expressa les seves necessitats, desitjos o inquietuds. Aquesta informació és cabdal per conèixer el subjecte de l’educació i en el tenir cura.
Des de 1998, la seva activitat professional es desenvolupa en el marc de la promoció i l'educació per a la salut. Va ser coordinadora i infermera assistencial durant 6 anys de la una Unitat Crohn-colitis de l'Hospital Vall d'Hebron, una unitat d’educació per a la salut en l’atenció a persones afectades d’un problema de salut crònic, on va intercalar de forma pionera l’atenció presencial i virtual. Ha anat centrant la seva línia de treball en el desenvolupament de projectes en el camp de la tecnologia de la informació i la comunicació (TIC), en l’àmbit de la salut.
És autora de diverses publicacions, tant en el registre escrit com en l’audiovisual, i de documents d’opinió referents a la promoció i educació per a la salut. Ha col·laborat i ha participat en diverses jornades, espais de debat i estudis de recerca, entre altres, relacionats amb l’aplicació de les TIC en l’àmbit de la salut. Ha iniciat línies de treball en el marc de la promoció i educació per a la salut a l’escola, com a context d’exercici de la infermera. Va ser membre fundador del grup Innovació i Tecnologia del COIB @itcoib.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Mª Teresa Luis Rodrigo
Infermera. Professora Emèrita de l'Escola d'Infermeria de la Universitat de Barcelona. S’ha interessat des de fa anys en el desenvolupament i la utilització de les terminologies infermeres (de diagnòstics, d’intervencions i de resultats) des d’una concepció disciplinària de les cures. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles en diverses revistes científiques.
Fins desembre de 2016 va formar part de la direcció científica i disciplinària de la Infermera virtual i, com a tal, va participar en l'elaboració dels conceptes nuclears que guien el contingut de la web, va assessorar pel que fa a la seva construcció i en la selecció dels temes a abordar, d'igual manera, va col·laborar, sempre des de la perspectiva científica i disciplinària, en la revisió dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo a la web.

 Guardant valoració...
Guardant valoració... 


