Consulta els tutorials
Informació general
Descripció pP@)
Font: Maite Castillo
Anomenat, també, gestació, és, gairebé sempre, un esdeveniment normal i saludable que s’inicia després d’una relació sexual o bé a partir de tècniques de reproducció assistida que han suposat un canvi conceptual important pel que fa a la consecució i l’inici d’un embaràs.
Tradicionalment s'ha considerat que la duració mitjana d’una gestació és de 266 dies des de la fecundació o de 280 dies (40 setmanes) a partir del primer dia de la darrera menstruació, però estudis fets a partir del 2002 mostren que només un 4 % de les dones dóna a llum la setmana 40, i que la mitjana de gestació en dones que esperen el primer fill és de 41,1 setmanes mentre que les que ja han donat a llum un o més cops és de 40,3 setmanes. En un article publicat el 2013 a la prestigiosa revista Human Reproduction s’explica que la gestació pot variar fins a 37 dies d’una dona a una altra. Tot i això, l'obstetrícia clàssica continua anomenant gestació a terme l’embaràs que arriba fins a les 37 setmanes i culmina abans de la 42a setmana, sense tenir en compte aquests nous coneixements nous.
D’altra banda, l’embaràs comporta grans canvis físics, emocionals i socials i és una vivència única en la vida de cada dona, en la qual influiran, entre altres coses, els valors i els costums propis.
A més, tenir un fill és, segons l’Associació Europea de Matrones, un esdeveniment emocional i social en què la confiança i l’autoestima de la dona tenen totes les oportunitats de créixer i de desenvolupar-se.
Fisiologia de l’embaràs pP@)
L’embaràs s’inicia en el moment en què l’òvul (cèl·lula femenina) i l’espermatozou (cèl·lula masculina) s’uneixen i fusionen els seus nuclis i les seves membranes. Aquesta nova cèl·lula s’anomena zigot. L’òvul i l’espermatozou tenen 23 cromosomes que, quan es fusionin i formin el zigot, en sumaran 46, que és el nombre de cromosomes que tenen les altres cèl·lules del cos humà. En aquest moment és quan s’inicia el desenvolupament embrionari i la determinació del sexe cromosòmic del nou individu. La fecundació té lloc a la trompa de Fal·lopi i, fins al cap de 48 hores, no es produeix la migració del zigot cap a la cavitat uterina, on s’implantarà. A partir dels primers canvis cel·lulars i de la multiplicació del zigot, unes cèl·lules iniciaran la formació de l’embrió i unes altres, la de les membranes ovulars. Aproximadament entre el 6è i el 10è dia postovulació es produirà la implantació de l’embrió i l’inici de la formació de la placenta. La implantació es localitza, generalment, a la paret posterior uterina, i implica el primer contacte entre la sang materna i la de l’embrió. En aquest moment, la dona pot tenir una petita hemorràgia genital sense importància.
1. La placenta i el cordó umbilical, 2. Les membranes ovulars, 3. El líquid amniòtic, 4. El fetus, 5. Gestació gemel·lar, 6. La mare.
1. La placenta i el cordó umbilical
La placenta és l’òrgan a través del qual es produeix l’intercanvi d’oxigen i de nutrients entre la mare i l’embrió i que va formant-se, transformant-se i migrant al llarg de l’embaràs. Durant el procés de formació de la placenta, també es forma el cordó umbilical, que la uneix amb l’embrió per mitjà d’una vena i de dues artèries. L’embrió rebrà l’oxigen i els nutrients (unitat bàsica dels aliments) de la placenta a través de la vena i excretarà l’anhídrid carboni (CO2) i les substàncies de desfeta cap a la placenta a través de les dues artèries. La placenta i el cordó umbilical asseguren l’aportament d’oxigen i de nutrients fins més enllà del naixement del nadó. Les contraccions uterines després del naixement produeixen la transfusió al nadó, a través del cordó, de la sang placentària que, l’ajudarà a adaptar-se a la vida extrauterina.
2. Les membranes ovulars
La placenta té una part materna (adherida a la matriu) i una altra de la qual surt el cordó umbilical fins a l’embrió. La part embrionària de la placenta i l’embrió estan embolcallats per les membranes ovulars (bossa amniòtica o de les aigües), que els contenen envoltats del líquid amniòtic. Les membranes ovulars tenen una funció protectora i d’intercanvi amb el fetus, ja que intervenen directament en la producció del líquid amniòtic, entre altres funcions.
3. El líquid amniòtic
El líquid amniòtic prové de la sang materna i de les membranes ovulars. Durant el període embrionari, l’embrió es troba suspès en el seu si, unit a la placenta només pel cordó umbilical. Les funcions del líquid amniòtic són moltes i molt importants, ja que ajuda a mantenir l’equilibri ambiental de l’embrió (quant a temperatura i intercanvi de substàncies), fa d’esmorteïdor contra cops i agressions externes, actua de barrera contra les infeccions, intervé en el desenvolupament dels pulmons fetals i afavoreix el creixement normal del fetus.
A partir de la 20a setmana de gestació, el fetus participa en la formació del líquid amniòtic, ja que el degluteix i l’absorbeix per mitjà dels pulmons i els ronyons fetals, i l’excreta a través de la uretra fetal, amb la qual cosa contribueix a augmentar-ne el volum.
A partir de la setmana 34, aproximadament, i fins que es produeix el part, el volum de líquid amniòtic disminueix de forma fisiològica. I a partir de la setmana 40, al voltant del 20 % dels fetus, conté meconi al líquid amniòtic. El fet que hi hagi meconi al líquid amniòtic indica maduresa intestinal i l’inici del funcionament del sistema digestiu. Aquest meconi es dilueix i es processa amb el líquid amniòtic.
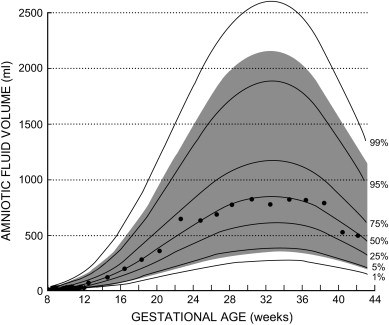
Font: http://www.sciencedirect.com/science/article/pii/S014340040600289X
4. El fetus
L’inici del desenvolupament d’un nou ésser viu es dóna durant el període embrionari, que comprèn les 10 primeres setmanes de gestació, comptades a partir de l’última menstruació. A partir d’aquí s’inicia el període fetal, durant el qual maduraran i creixeran els òrgans i les estructures del nou ésser. L’embrió passa a anomenar-se fetus i fa uns 4 cm des del cap fins a les natges.
Primer trimestre
A la 8a setmana, el fetus fa 4 cm i ja s’hi han format:
- el cor;
- les cames i els braços;
- els dits de les mans i dels peus;
- el cap, que és molt gran en comparació amb el cos;
- les orelles externes;
- els esbossos dels globus oculars.
Segon trimestre
Al final de la 12a setmana de gestació, el fetus fa 6 o 7 cm i es caracteritza per:
- la diferenciació dels dits de les mans i dels peus;
- l’aparició de les ungles;
- l’aparició de pèls;
- la diferenciació dels òrgans sexuals;
- la capacitat de fer moviments espontanis
- la receptivitat al so;
- l’inici de l’ossificació.
Al final de la 16a setmana de gestació, el fetus fa uns 12 cm. En aquesta etapa:
- finalitza la diferenciació sexual (hi té formats els genitals externs i interns) i s’hi poden identificar els genitals externs;
- el cor acaba la seva maduració;
- té les extremitats inferiors i superiors proporcionades;
- el meconi (les restes no digerides de líquid amniòtic i de productes excretats del tracte digestiu que constituiran la primera deposició del nadó) apareix en l’intestí;
- fa moviments de deglució.
A la 20a setmana de gestació, el fetus fa uns 16 cm i pesa uns 300 g. En aquest moment:
- la pell que el recobreix es torna menys transparent i està coberta de pèl fetal;
- apareixen els cabells;
- es diferencien i se separen les orelles;
- s’allarguen les cames;
- continua l’ossificació.
A la 24a setmana de gestació, el fetus fa uns 21 cm i pesa uns 630 g. En aquest període apareixen:
- arrugues a la pell;
- el teixit adipós subcutani (greix sota la pell);
- el vèrnix (greix blanc que cobreix la pell fetal);
- les celles i les pestanyes;
- els primers moviments respiratoris (inspiració i expiració de líquid amniòtic);
- els moviments de succió;
- la capacitat auditiva.
Tercer trimestre
A les 28 setmanes de gestació, el fetus fa uns 25 cm i pesa uns 1100 g. En aquesta etapa:
- té la pell envermellida i menys arrugada;
- acaba la maduració ocular i els ulls són sensibles a la llum;
- fa moviments enèrgics;
- diferencia els gustos a través de les papil·les gustatives de la llengua.
Al final de la setmana 32 de gestació, el fetus fa uns 28 cm i pesa uns 1800 g. Durant aquest període, el fetus continua amb la pell envermellida i arrugada i creix més en pes que en longitud.
A les 36 setmanes, el fetus fa uns 32 cm i pesa uns 2500 g. En aquest moment:
- té la pell pàl·lida i menys arrugada;
- el teixit adipós subcutani, ja present en tot el cos fetal, li arrodoneix les formes;
- desapareix el pèl fetal;
- encara no té formats els solcs de les plantes dels peus;
- acaba l’ossificació fetal;
- té, si és un individu masculí, els testicles localitzats a l’escrot fetal.
De la 37a a la 40a setmanes de gestació, el fetus arriba a fer uns 36 cm, pesa uns 3400 g i està totalment desenvolupat i preparat per néixer.
5.Gestació gemel·lar
La gestació simultània de dos fetus s’anomena gestació gemel·lar o de bessons. Hi ha diferents tipus de gestació gemel·lar:
- Gestació gemel·lar bizigòtica. És la que es produeix a partir de dos òvuls fecundats per dos espermatozous en un cicle ovulatori únic. En aquest cas, els dos fetus tindran placentes i bosses amniòtiques diferents, i seran genèticament diferents.
- Gestació gemel·lar monozigòtica. És la que es produeix a partir d’un sol òvul fecundat que es divideix en dos embrions. En aquest cas, els bessons són genèticament idèntics i, per tant, del mateix sexe. Segons el moment en què es produeix la divisió, els dos embrions poden compartir la placenta però estar en dues bosses diferents (bessons monocoriònics i biamniòtics), compartir la bossa amniòtica però amb dues placentes diferents (bessons bicoriònics i monoamniòtics), compartir totes dues coses (bessons monocoriònics i monoamniòtics) o cap de les dues (bessons monozigòtics bicoriònics i biamniòtics).
6. La mare
A partir de la fecundació i al llarg de tot l’embaràs es produeixen grans canvis en l’organisme de la dona que no només afecten el sistema reproductor, sinó tots els sistemes vitals, que es modifiquen per adaptar-se a la nova etapa.
Canvis hematològics i cardiocirculatoris
- Augment de la volèmia (volum de sang circulant) per tal d’assegurar l’aportament necessari per al creixement uterí, protegir l’organisme de les caigudes de tensió arterial causades pel compromís del retorn venós i preservar un volum sanguini mínim després de la pèrdua de sang derivada del part.
- Augment de l’hemoglobina circulant i, per tant, de la capacitat de transport d’oxigen de la sang.
- Augment del volum del cor, que pateix un desplaçament cap amunt i a l’esquerra; també augmenta la freqüència cardíaca.
- Possibilitat que, al final de l’embaràs, en posició supina, l’úter gràvid comprimeixi l’aorta i el sistema venós, cosa que provoca una baixada en la pressió arterial.
Canvis respiratoris
- Elevació del diafragma a mesura que creix l’úter, cosa que provoca una disminució de la capacitat respiratòria.
- Augment de la vascularització de les mucoses respiratòries a causa dels canvis hormonals.
- Augment de les necessitats d’oxigen, sobretot en posició supina.
Canvis urinaris
- Augment del volum renal i dilatació dels urèters.
- Desplaçament de la bufeta de l’orina, que queda comprimida per l’úter gràvid (sobretot a partir del 4t mes d’embaràs).
- Augment de la producció d’orina i de la nictúria (necessitat d’orinar a la nit).
- Augment de l’excreció de nutrients diversos per l’orina (vitamines hidrosolubles, glucosa, etc.)
Canvis gastrointestinals
- Desplaçament de l’estómac i dels budells a mesura que creix l’úter.
- Alentiment del buidat gàstric i del trànsit intestinal.
- Millora en l’absorció del calci i del ferro.
- Disminució del to de l’esfínter esofàgic inferior, cosa que afavoreix el reflux gastroesofàgic.
- Augment de la vascularització i estovament de les genives.
- Augment de la pressió sobre el plexe venós hemorroïdal per la pressió de l’úter gràvid.
- Alentiment del buidament de la bufeta de la fel.
Canvis musculoesquelètics
- Lordosi (accentuació de la curvatura lumbar) progressiva a mesura que avança l’embaràs.
- Augment de la mobilitat de les articulacions de la pelvis.
- Entumiment i pèrdua de força de les extremitats superiors.
- Diàstasi dels músculs rectes de l’abdomen (separació fisiològica) pel creixement uterí.
Canvis dermatològics
- Hiperpigmentació generalitzada, especialment a la zona genital, a les arèoles mamàries i a la línia alba.
- Augment de la vascularització cutània general.
- Alteracions vasculars cutànies (aparició d’aranyes vasculars, varius, cloasma, eritema palmar, etc.).
- Aparició d’estries a l’abdomen, les natges i els pits.
Canvis en el sistema nerviós central
En el cervell, s’hi produeixen canvis neuroquímics, morfològics i funcionals que tenen com a objectiu garantir la criança i la supervivència del nounat mitjançant l’establiment del vincle maternofilial. Aquests canvis inclouen:
- Canvis en les secrecions hormonals de prolactina, oxitocina, progesterona i hormones esteroides.
- Creació de noves neurones a l’hipocamp i al bulb olfactori.
Aquests canvis neurohormonals afecten la resta de funcions corporals, es reflecteixen en la psicologia materna i en l’estat anímic de la dona embarassada i després del part produeixen a la mare una gran sensibilitat de resposta a les demandes del nounat.
Canvis psicològics
La gestació es caracteritza per un augment de la sensibilitat emocional i per una necessitat de revisar i comprendre els vincles primaris per poder vincular-se afectivament amb el nounat.
La “transparència psíquica” (Bydlowski, 2007) es descriu com un estat psíquic que es desenvolupa gradualment per tal que la sensibilitat augmenti durant la gestació, especialment al final, i que comporta l’elaboració de fantasies en relació amb el fill no nat i la regressió a experiències passades. D’aquí que l’embaràs pot suposar una oportunitat privilegiada per resoldre més ràpidament conflictes psicològics.
Consells abans de la gestaciópP@)
Els consells abans de la gestació constitueixen el que se sol anomenar el consell preconcepcional, un conjunt de recomanacions i d’informació que es dóna a la dona per tal que arribi a l’embaràs en les millors condicions físiques, psíquiques i ambientals possibles.
1. Teratogènesi, 2. Recomanacions per evitar el risc teratogènic.
L’objectiu d’aquests consells és sensibilitzar la dona –i també, si s’escau, la seva parella– perquè es protegeixi dels factors de risc i teratogènics, és a dir, els factors que poden provocar malformacions a l’embrió o al fetus capaces de comprometre el desenvolupament fetal, així com animar-la a tenir cura de si mateixa parant esment en el propi cos (alimentació, exercici, oci) i en l’atenció rebuda per part de l’entorn (amics, família, feina), com a primer pas cap a una maternitat saludable.
En la visita pregestacional, en què es valoren els possibles riscos i s’informa de les mesures que cal aplicar en cada cas, es tenen en compte diferents aspectes:
- Els antecedents personals i familiars de la dona i també, si s’escau, de la parella.
- El consum de substàncies tòxiques (tabac, alcohol, drogues) de la dona i, si s’escau, de la parella.
- Les malalties de transmissió sexual de la dona i, si s’escau, de la parella.
- L’estat de vacunació de la dona.
- L’estat nutricional i l’equilibri ponderal de la dona i el tipus d'alimentació.
- L’edat materna.
- L’activitat física de la dona.
- El risc de defectes congènits, és a dir, que estan vinculats a algun problema genètic o cromosòmic matern o patern. Els defectes congènits poden ser deguts a factors hereditaris, a factors ambientals o a tots dos. L’espina bífida, per exemple, és causada, en un 95 % dels casos, per un dèficit d’àcid fòlic en l’etapa periconcepcional, per la qual cosa s’aconsella que totes les dones que volen quedar embarassades complementin la dieta amb 400 micrograms d’àcid fòlic al dia 3 mesos abans de la concepció i durant el primer trimestre de la gestació.
- L’exposició habitual a agents teratogènics, com ara substàncies químiques, gasos anestèsics, radiacions ionitzants, etc.
1. Teratogènesi
S’anomena teratogènesi l’aparició d’anomalies congènites causades per factors ambientals. Poden actuar com a agents teratògens o teratogènics alguns fàrmacs, les radiacions ionitzants, les infeccions maternes, les malalties i les drogues durant l’embaràs.
L’afectació fetal per agents teratògens depèn del moment de la gestació en què es produeix l’exposició. El primer trimestre de l’embaràs és el de més sensibilitat, ja que, durant aquest període, té lloc la formació dels òrgans fetals (organogènesi).
1.1 Fàrmacs
Cal tenir en compte que els fàrmacs que s’administren a la mare són substàncies que arribaran a l’embrió o al fetus i que poden produir-li un defecte més o menys important en funció del fàrmac, la dosi , el temps d’administració i el moment de l’embaràs.
Alguns fàrmacs anticonvulsius, alguns anticoagulants com la warfarina o certs fàrmacs immunosupressors poden produir grans danys estructurals en el fetus.
Es recomana que les dones que es mediquin habitualment informin l’equip de salut del desig de quedar embarassades per tal de valorar els efectes de la medicació sobre la gestació.
1.2 Radiacions
Les radiacions susceptibles de ser controlades són els Raigs X i els isòtops radioactius.
Els raigs X, a dosis diagnòstiques (menys de 10 rad o 10000 Gy), no tenen cap efecte teratogen, o en tenen molt pocs.
L’isòtop radioactiu iode 131, utilitzat per tractar alguns trastorns tiroïdals, té una importància especial perquè, fins i tot en dosis terapèutiques, produeix hipotiroïdisme neonatal, és a dir, manca d’hormones tiroïdals, imprescindibles per al desenvolupament neurològic del nadó.
En general, es recomana:
- per a dones gestants i dones que pensen que poden estar embarassades, no sotmetre’s a exàmens radiològics, si no és imprescindible;
- per a dones en edat fèrtil, sotmetre’s a exàmens radiològics en període menstrual o postmenstrual;
- en cas de dubte, fer-se un test d’embaràs.
Les radiacions del microones o del televisor no tenen efectes nocius sobre el fetus.
1.3 Infeccions maternes
Un cop fet el diagnòstic de la infecció en la dona, caldrà determinar si hi ha infecció en el fetus mitjançant un estudi ecogràfic o tècniques d’estudi de la sang fetal per confirmar-ne o descartar-ne la infecció. És important remarcar que infecció fetal no vol dir afectació fetal. El grau d’afectació dependrà del tipus d’agent infecciós i del moment de la gestació en què s’ha produït la infecció.
Hi ha un grup de malalties infeccioses que produeixen diferents síndromes al nounat: la toxoplasmosi, la rubèola, el citomegalovirus, l’herpes, la varicel·la i la sífilis.
Toxoplasmosi. El Toxoplasma gondii és un paràsit que infecta els gats (viu i es multiplica al seu budell) i és transmès a través de la seva femta. Els excrements contaminen la terra on cauen i, a través de la terra, es poden contaminar fruites i verdures. La infecció humana pot arribar si:
- es consumeixen fruites i verdures contaminades;
- es té contacte directe amb terra contaminada;
- es té contacte directe amb femta de gat parasitat;
- es manipula i consumeix carn crua d’animals parasitats.
La infecció, habitualment, cursa amb poca simptomatologia i pot passar desapercebuda, però la infecció de la dona embarassada pot resultar molt lesiva per al fetus: si té lloc durant la primera meitat de la gestació, pot ocasionar avortament, mort fetal o alteracions neurològiques greus en el nounat; si té lloc durant la segona meitat de la gestació, pot no donar símptomes evidents (forma subclínica), però caldrà fer un seguiment del nadó a llarg termini.
Rubèola. És una malaltia viral lleu que afecta, sobretot, els nens. S’encomana per via respiratòria, de persona a persona, i la transmissió vertical de la mare al fetus durant el primer trimestre de la gestació pot ocasionar una embriofetopatia rubeòlica. Aquesta síndrome es caracteritza per malformacions oculars, auditives i cardíaques, retard mental i creixement intrauterí retardat.
Si la infecció es produeix de manera tardana, també es manifestarà en el nadó com a síndrome de rubèola expandida, que donarà uns signes i uns símptomes específics: miocarditis (inflamació del múscul cardíac), alteracions òssies i dentàries, pneumònia, hepatosplenomegàlia (engrandiment del fetge i la melsa), icterícia i porpra trombocitopènica (trastorn hemorràgic).
Citomegalovirus (CMV). És el virus causant de la mononucleosi, coneguda també com a malaltia del petó. La via de transmissió és respiratòria i pot causar defectes congènits al fetus a través de la infecció transplacentària o bé una mononucleosi neonatal per contagi a través del canal del part. La infecció congènita té conseqüències greus per al nadó, com ara retard del creixement, retard mental i psicomotor, deficiències neurosensorials, etc.
Herpes. És una infecció causada pel virus d’herpes simple tipus 1 i 2 (VHS-1 i VHS-2). El VHS-1 afecta les mucoses respiratòries. El VHS-2 afecta la mucosa genital i causa l’herpes genital. La infecció neonatal es produeix durant el naixement per contacte directe del nadó amb la mucosa materna infectada en travessar el canal del part. L’herpes neonatal es manifesta amb lesions a la pell i vísceres, infecció ocular, retard mental, meningoencefalitis (inflamació del cervell i les meninges).
Varicel·la. És una infecció causada pel virus varicel·la zòster, una malaltia lleu que es pateix, generalment, durant la infància. La dona gestant la transmet al fetus a través de la placenta. Quan la infecció es produeix a l’inici de la gestació, augmenta el risc de malformacions congènites severes com ara problemes cerebrals i renals, defectes cutanis i ossis, etc. Aquest risc disminueix a partir de la 20a setmana de la gestació. La infecció fetal en etapes més avançades de l’embaràs pot produir lesions per varicel·la congènita i, si el contacte amb el virus és just abans del naixement, el nadó pot patir una varicel·la neonatal amb manifestacions greus, que poden causar-li la mort.
Sífilis. És una infecció crònica causada per un bacteri anomenat Treponema pallidum. Es tracta d’una malaltia de transmissió sexual que es transmet per contacte directe amb les lesions genitals (transmissió sexual) i també per via transplacentària. Per tant, el risc de transmissió fetal existeix durant tot l’embaràs i el part. Si no se'n fa el tractament adequat, els efectes sobre el fetus van des de greus malformacions congènites fins a la mort intrauterina.
1.4 Malalties maternes
Es recomana que tota dona que tingui una malaltia crònica faci una visita pregestacional per tal de planificar la gestació.
Hi ha determinades malalties maternes que poden produir anomalies congènites. Per exemple, la dona gestant diabètica, insulinodependent o no, pot patir, si no fa un bon control de la malaltia, hiperglucèmies i cetosi que afectaran directament el fetus.
1.5 Hipertèrmia materna
Abans de la 16a setmana de gestació, una temperatura materna igual o superior a 38,9 ºC, ja sigui per febre o per factors externs (saunes, banys, etc.), pot produir anomalies congènites com ara dèficit mental, retard del creixement fetal, etc. A partir de la 16a setmana, amb la mateixa temperatura, no es produeixen alteracions.
1.6 Drogoaddicció
En general, les dones gestants que pateixen una drogoaddicció acostumen a usar més d’una substància, per la qual cosa és molt difícil determinar a quina es deu l’afectació fetal. Cal tenir en compte que tant l’alcohol com la cocaïna són substàncies teratògenes.
Alcohol. El grau d’afectació fetal dependrà del consum durant la gestació, dels nivells mantinguts i de la sensibilitat embrionària (període en què es troba l’embrió). En general, més de 30 g d’alcohol diaris (dos gots de vi o de cervesa) afecten el desenvolupament fetal produint un retard del creixement i síndrome alcohòlica fetal (retard mental, alteracions del sistema nerviós central i anomalies craniofacials).
Cafeïna. El consum de cafeïna per sobre de 350 mg al dia (una tassa gran de cafè equival a180 mg) augmenta el risc d’avortament espontani durant el primer trimestre.
Cocaïna. El consum de cocaïna durant la gestació pot afectar l’embaràs, ja que augmenta considerablement el risc de despreniment de la placenta. Aquesta complicació posa en perill la vida fetal i la materna. També augmenta el risc de prematuritat, de retard de creixement, d’anomalies fetals (malformacions òssies) i de mort fetal. Està descrita la síndrome d’abstinència en nadons nascuts de mares que han consumit cocaïna durant la gestació. Aquesta síndrome es caracteritza per irritabilitat, tremolors i alteracions de l’aprenentatge.
Tabac. EL tabac és una droga que té efectes directes sobre la fertilitat:
- Redueix l’èxit de les tècniques de reproducció assistida.
- En l’home, provoca impotència masculina i disminueix la qualitat del semen. S’han atribuït al tabac alteracions de l’ADN que persisteixen en els embrions.
- En la dona, provoca esterilitat, mutacions als oòcits (cèl·lules reproductives femenines) i retard en la concepció.
Als països industrialitzats, el tabac és la principal causa prevenible d’efectes adversos en la gestació (Ernster, WHO 2001). L’exposició activa o passiva al tabac durant l’embaràs augmenta considerablement els riscs, entre d’altres, d’avortament, baix pes al naixement, prematuritat, mort perinatal, inserció anòmala de la placenta o trencament prematur de la bossa de les aigües.
En el període de postpart, l’exposició al tabac, tant la que deriva del consum patern com matern, augmenta el risc de mort sobtada del lactant i interfereix en l’inici i en el manteniment de la lactància materna.
No existeix una dosi de tabac segura. El tabac conté nicotina, substàncies tòxiques i carcinògens que travessen la barrera placentària, arriben a la sang fetal i afecten directament el fetus d’una manera proporcionalment superior del que afecten la mare. El risc de mutacions genètiques existeix tant en la mare i el pare com en el fetus o el nen: el tabac és genotòxic i té relació amb alguns càncers infantils com la leucèmia.
El desig gestacional o l’inici de la gestació poden suposar una motivació més per tal que la dona i la parella es plantegin deixar de fumar. Cal recordar que la gestant i el fetus també poden ser fumadors passius i tenir els mateixos riscs que si la dona és fumadora activa.
Consells de salut: Tabaquisme i embaràs
Marihuana. El consum de marihuana disminueix la fertilitat masculina i femenina i augmenta el risc de retard del creixement fetal. El consum perllongat de marihuana durant l’embaràs pot produir una disminució en la longitud fetal i alteracions del patró de son del nounat. Tot i això, els estudis fets en la població d’alguns països com Jamaica, on el consum de marihuana és habitual, ja sigui per inhalació, en infusions o en altres formes, i on les dones gestants la fan servir per pal·liar les nàusees i afavorir el son, no demostren efectes nocius sobre el fetus ni sobre el nadó.
Altres estudis evidencien una certa relació entre el consum de marihuana durant l'embaràs i afectació cognoscitiva del nen a llarg termini.
Així doncs, es recomana evitar del consum de marihuana durant l’embaràs.
Heroïna. El consum d’heroïna durant la gestació augmenta el risc d’avortament, de prematuritat, de retard del creixement, de síndrome d’abstinència del nadó i de mort fetal. Si, a més a més, es consumeix per via endovenosa, augmenta el risc de contraure malalties que es transmeten d’aquesta manera, com la sida o l’hepatitis B i C, que també poden afectar el fetus.
2. Recomanacions per evitar el risc teratogènic
2.1 Abans de l’embaràs
- Es recomana que totes les dones que desitgen quedar-se embarassades, i especialment les que tenen alguna malaltia crònica, i totes les parelles en què algun dels progenitors tingui problemes de salut hereditaris s’informin i rebin els consells anteriors a la gestació o el que s’anomena consell preconcepcional.
- En relació amb el consum i l’administració de fàrmacs, cal:
- fer-se una vacunació pregestacional de la rubèola;
- evitar l’automedicació, sobretot si es vol quedar embarassada o ja hi ha possibilitat d’estar gestant;
- si es pateix una malaltia crònica que requereix prendre medicació, consultar-ne a l’equip de la salut els possibles efectes sobre el fetus i, si és necessari, la possibilitat de reduir-la o canviar-la.
- S’ha d’evitar el consum de drogues tant legals com il·legals.
- Es recomana la suplementació amb àcid fòlic per evitar defectes al tub neural (DTN) nadó:
- La suplementació de 0,4 mg al dia d’àcid fòlic un o dos mesos abans de la concepció i les dotze primeres setmanes d’embaràs disminueix el risc que el fetus pateixi un defecte en el tub neural.
- Les dones que tinguin un fill anterior amb DTN i les que prenguin medicació anticonvulsiva o siguin diabètiques han de prendre una suplementació de 5 mg al dia d’àcid fòlic un o dos mesos abans de la concepció i les dotze primeres setmanes d’embaràs.
2.2 Durant l’embaràs
- En relació amb l’alimentació, cal:
- menjar carn cuita en comptes de crua;
- consumir la llet pasteuritzada;
- rentar-se bé les mans després de manipular carn crua o tocar terra;
- rentar bé les fruites, les verdures i els llegums;
- fer servir, com a sal de cuina, sal iodada;
- consumir peix d’origen marí evitant el consum de peixos rics en mercuri: peix espasa, tonyina vermella, tauró i lluç de riu (lucio)
-Agencia Espanyola de seguretat alimentària i nutrició
Consells de salut: l’alimentació en cada fase de l’embaràs - En relació amb la sexualitat, cal:
- extremar les mesures de protecció en totes les relacions sexuals per disminuir el risc de transmissió de malalties de transmissió sexual (MTS);
- fer servir mètodes anticonceptius de barrera (preservatiu masculí o femení).
- Si cal sotmetre’s a un estudi radiològic, és convenient comunicar a l’equip de salut la possibilitat o la certesa d’embaràs per tal que el risc es redueixi al mínim imprescindible.
- En la mesura del que sigui possible, cal evitar el contacte amb poblacions de risc, és a dir, amb les persones que poden patir malalties infectives i contagioses; per tant, no convé, per exemple, visitar hospitals o clíniques.
- En tasques de jardineria, cal posar-se guants i evitar el contacte amb animals domèstics, especialment els gats i la seva femta.
- Convé evitar, especialment durant el primer trimestre de la gestació, l’exposició a altes temperatures, com ara les que tenen lloc a les saunes, els banys calents, etc.
L’afectivitat i la sexualitat pP@)
La sexualitat és una part inherent en l’ésser humà i evoluciona al llarg de la vida. Tot allò que afecta les persones també influeix en la manera de viure la sexualitat. L’embaràs, el part i la criança, per tant, afectaran aquesta esfera vital de manera especialment significativa tant per a la dona com per a la parella. Com tot canvi vital, aquest període pot suposar una oportunitat per a l’autoconeixement i el creixement personal.
Hi ha diferents factors que intervenen en la sexualitat: el fet que es practiqui en solitari o en parella; la vivència sexual i la conformitat prèvia a l’embaràs tant de la dona com de la parella; l’autoconeixement; el nivell de comunicació entre la parella i el grau d’informació en relació amb aquesta etapa de la vida; el canvi en la imatge corporal (els canvis físics que pateix la dona poden ser viscuts com una pèrdua d’erotisme tant per ella com per la parella) i els sentiments que l’embaràs genera (sovint, mediatitzats per creences religioses, pors i prejudicis).
La dona gestant és una dona sexual. Cal desvincular la sexualitat de la genitalitat, és a dir, el sexe no és sinònim de coit. L’embaràs és un bon moment per explorar la pròpia sexualitat, per a l’autoconeixement i per comunicar-se amb la parella amb petons, carícies, massatges, intimitat, etc.
L’embaràs no suposa cap contraindicació per a les relacions sexuals ni per al coit. La relació coital contribueix a mantenir la flexibilitat i l’elasticitat de la musculatura pelviana que intervé directament en el part. Només en alguns casos es recomana l’abstinència sexual, com, per exemple, davant l’amenaça d’un part prematur, la ruptura de les membranes ovulars (bossa amniòtica), l’hemorràgia genital i algunes infeccions genitals.
El primer trimestre de l’embaràs es caracteritza per una exacerbació emocional, és a dir, és normal que la dona passi per diferents estats emocionals en poc temps (irritabilitat, tristesa, introspecció, alegria). També hi pot haver una major necessitat d’afecte i una disminució del desig sexual. És el període d’adaptació als canvis hormonals que es produeixen en la dona per la presència de l’embrió i que són els responsables de les manifestacions pròpies de l’embaràs (nàusees, vòmits, malestar abdominal, sensibilitat mamària). L’augment de la vascularització dels genitals i de les mames influeix directament en l’increment de la sensibilitat de tota la zona, fet que fa que moltes dones experimentin el primer orgasme durant l’embaràs.
Durant el segon trimestre, els malestars esmentats desapareixen. És l’etapa de la gestació, en què la dona es troba millor físicament i es caracteritza per un retorn a l’activitat sexual prèvia a l’embaràs i, fins i tot, per un augment del desig sexual.
El tercer trimestre es caracteritza per un augment del volum abdominal i per les modificacions de la columna vertebral, que poden produir molèsties dorsolumbars i dificultar o limitar les posicions i les pràctiques sexuals. En la fase d’orgasme és habitual notar contraccions. Durant tot l’embaràs, però, sobretot, durant aquest trimestre, hi ha un augment significatiu del fluix vaginal, que canvia la consistència i, també, el gust.
TipuspP@)
L’embaràs es pot classificar segons diferents criteris.
- Segons el nombre de fetus. La gestació pot ser única, gemel·lar o múltiple (multifetal). La gestació gemel·lar i la gestació múltiple acostumen a controlar-se des de l’hospital, ja que estan considerades de risc alt i molt alt, respectivament.
- Segons el risc. La gestació pot ser de risc baix, mitjà, alt o molt alt, en funció de la valoració que es fa durant el consell preconcepcional o en la primera visita de seguiment de la gestació.
El risc es refereix a la presència o a l’absència de factors que poden influir en la salut de la dona i/o el fetus durant la gestació, el part i el puerperi, com ara l’existència d’una malaltia prèvia materna o una hemorràgia resolta ocorreguda durant el primer trimestre. Aquesta classificació permet decidir si el seguiment es fa des del centre d’atenció primària o des de l’hospital i quins són els controls que cal seguir.
El risc gestacional es valorarà en cada visita de seguiment de l’embaràs.
Es consideren factors de risc aquelles característiques o circumstàncies que poden ser identificades en una persona, associades o no a una situació de vida (en aquest cas, associades a l’embaràs, el part i el postpart), i que la fan susceptible de patir un problema de salut.
1. Risc baix. Es considera de risc baix la situació de la dona gestant en la qual no s’identifica cap dels factors de risc coneguts. El seguiment es fa als centres d’atenció primària.
2. Risc mitjà. Es consideren en una situació de risc mitjà aquelles dones que presenten alguna de les característiques següents:
- anomalies pelvianes (determinades característiques fisiològiques, malformacions dels ossos de la pelvis, lesions, etc.);
- estatura per sota dels 145 cm;
- edat igual o per sota dels 17 anys o per sobre dels 38;
- obesitat (índex de massa corporal entre 30 i 40);
- factor Rh negatiu;
- tabaquisme;
- condicions socioeconòmiques desfavorables (atur, malnutrició, nivell educatiu baix, manca de suport social i familiar, etc.);
- esterilitat prèvia de dos anys o més;
- gran multiparitat (haver parit quatre o més fills);
- període intergenèsic (espai de temps entre un part i l’inici de la gestació següent) de menys de 12 mesos;
- risc laboral;
- risc de malalties de transmissió sexual;
- control insuficient de la gestació;
- embaràs no desitjat i rebuig de la gestació;
- metrorràgies del primer trimestre;
- cardiopaties de grau 1 (segons la classificació de la New York Heart Association, aquelles que no provoquen signes d’insuficiència ni presenten complicacions afegides);
- infecció urinària baixa o bacteriúria asimptomàtica.
Aquests factors augmenten la probabilitat de complicacions durant l’embaràs, el part o el postpart, la qual cosa farà necessari un seguiment amb controls específics segons el factor de risc. El seguiment tindrà lloc als centres d’atenció primària o centres de salut.
3. Risc alt. Es consideren de risc alt aquelles dones gestants que presenten algun dels factors de risc següents:
- anèmia greu (menys de 9 g/dl i/o hematòcrit per sota del 25 %);
- gestació gemel·lar;
- història obstètrica desfavorable (parts prematurs anteriors, més de dos avortaments previs, cesàries anteriors, etc.);
- cirurgia uterina prèvia;
- cardiopatia de grau 2 (aquella que provoca insuficiència cardíaca a l’esforç);
- endocrinopatia (alteracions de les glàndules endocrines com la tiroides, la hipòfisi, etc.);
- diabetis gestacional;
- sospita de malformació fetal;
- obesitat mòrbida (índex de massa corporal superior a 40);
- preeclàmpsia lleu;
- infecció materna.
La possibilitat de tenir complicacions, i que aquestes siguin més greus, és més gran que en el grup de risc mitjà, per la qual cosa, les dones en aquestes situacions s’hauran de derivar més sovint a l’hospital per al seu control i el seu seguiment.
4. Risc molt alt. Es considera gestació de risc molt alt aquella en què la dona presenta els factors de risc següents:
- gestació múltiple (més de dos fetus);
- malformació uterina;
- mort perinatal recurrent (antecedents de dos o més morts abans o durant el part en gestacions, comptant-hi el període neonatal);
- patologia associada greu (patologia materna que pot afectar el curs de la gestació i el fetus);
- drogoaddicció o alcoholisme;
- cardiopatia de grau 3 i 4 (aquella que provoca insuficiència cardíaca en repòs);
- diabetis tipus 1 i 2;
- incompetència cervical uterina;
- malformació fetal confirmada;
- problemes de salut propis del tercer trimestre d’embaràs:
- creixement intrauterí retardat;
- placenta prèvia;
- preeclàmpsia greu;
- amenaça de part prematur;
- trencament de membranes preterme.
Aquests factors de risc augmenten significativament la possibilitat de complicacions molt greus durant el període d’embaràs, part i postpart, per la qual cosa és convenient que el seguiment tingui lloc en hospitals d’alta tecnologia. Cal tenir en compte que no tots els hospitals ni totes les clíniques disposen dels mateixos recursos i que, en parlar d’hospitals d’alta tecnologia, es fa referència a hospitals de nivell 3.
Tècniques de reproducció assistidapP@)
Són el conjunt de tècniques que ajudaran a aconseguir la gestació a:
- Parelles heterosexuals, quan tenen dificultats per assolir una gestació, ja sigui per un problema masculí o femení.
- Les dones que volen quedar embarassades sense mantenir relacions sexuals amb homes, bé perquè assumeixen la maternitat en solitari o bé perquè tenen una parella del mateix sexe.
- Parelles que presenten algun problema genètic o en són portadores.
- Parelles amb serodiscordància (un dels membres de la parella és seropositiu al virus de la sida i l’altre, no) i parelles en què els dos membres són seropositius. En aquests casos, es recomana que la fecundació es faci mitjançant inseminació artificial i rentat seminal, per reduir al màxim la possibilitat de contagi tant a la parella negativa com al fetus.
Les tècniques de reproducció que s’utilitzen actualment són:
- La inseminació artificial (IA) o inseminació intrauterina. Consisteix a dipositar els espermatozous a l’interior de l’úter. La IA pot ser intraconjugal (de la parella) o bé d’un donant. Generalment, s’indueix l’ovulació de forma farmacològica, és a dir, amb un tractament hormonal, per tal que coincideixi amb el dia de la inseminació.
- Fecundació in vitro (FIV). Com en el cas de la inseminació artificial, la dona se sotmet prèviament a un tractament hormonal per estimular l’ovulació. Després, s’extrauen els òvuls per via vaginal sota anestèsia. Paral·lelament, s’obté una mostra de semen de la parella o del donant i es procedeix a fecundar els òvuls obtinguts al laboratori. Al cap de 24 hores, aproximadament, es transfereixen els embrions a l’úter. Tant els òvuls com l’esperma poden ser de donants.
- Injecció intracitoplasmàtica d’espermatozous (ICSI). La ICSI és una tècnica que consisteix a injectar el cap d’un sol espermatozou en un òvul. El cicle complet de la ICSI s’inicia amb el tractament hormonal de la dona per estimular l’ovulació; això vol dir que, durant el tractament, els ovaris maduraran més d’un òvul. Mitjançant tècniques d’ultrasons, es determina si els òvuls estan madurs i es procedeix obtenir-los per punció a través de la vagina i sota anestèsia local.
- Adopció d'embrions: les dones/parelles que es sotmeten a fecundació in vitro poden decidir donar els embrions congelats excedents per ser adoptats, per altra banda, si els pares biològics no volen utilitzar aquests embrions o no es pronuncien en quant al destí dels embrions, el centre de reproducció assistida pot decidir que siguin adoptats. La dona que desitja adoptar un embrió cal que es sotmeti a un tractament hormonal previ per preparar l’úter per a la gestació. La taxa d’èxit d’embaràs és d’un 25%.
En el cas dels homes amb espermatozous amb poca mobilitat o amb recompte baix d’espermatozous, el semen s’obté per ejaculació normal per masturbació.
Segons el problema de fertilitat, pot ser necessari un procediment quirúrgic per a l’obtenció dels espermatozous, com l’aspiració microquirúrgica a través del penis o percutània (a través de la pell), per extreure'ls directament de l’epidídim.
Un cop obtinguts els espermatozous i els òvuls, se'n recull un amb una agulla molt fina i s’insereix en l’òvul travessant la membrana cel·lular fins al citoplasma. Aquesta tècnica es fa sota microscopi.
Quan es confirma la fecundació, normalment en el termini d’un a sis dies, l’embrió o els embrions obtinguts es col·loquen dins l’úter de la dona mitjançant un procediment anomenat transferència d’embrions. Generalment, es transfereixen entre dos i quatre embrions per augmentar la probabilitat d’embaràs.
- Societat espanyola de fertilitat (SEF)
- Sistema reproductor masculí
- Sistema reproductor femení
Tant en la fecundació in vitro com en la ICSI, s’estudien els embrions abans de ser implantats. En el cas que hagin quedat embrions, aquests poden ser congelats i utilitzats en ocasions posteriors i, fins i tot, si la llei ho permet, poden ser donats per ser adoptats (l’embrió d’una parella pot ser transferit a l’úter d’una altra dona).
 Comentaris
Comentaris
Enllaços d'interès
Fonts d'interès general
- Ara Criatures
- Associació espanyola de seguretat alimentària i nutrició (AESAN)
- Atenció al viatger (Ministeri de Sanitat i consum espanyol)
- Criança natural
- Informació per a la igualtat. Comunicació de gènere
- Informació sobre els drets del part i l’embaràs. Plans per al naixement
- Interrupció voluntària de l’embaràs. Departament de salut
- Néixer en casa
- Naixement i Salut (Conselleria de Salut i Consum de les Illes Balears)
- Pàgina de l’ OMS (embaràs)
- Pàgina de salut en general, embaràs, part i alletament
- Publicacions de la Generalitat sobre la salut matern infantil
- Salut sexual i reproductiva i interrupció voluntària de l'embaràs. Ministeri de sanitat
- Societat espanyola de fertilitat
- Violència de gènere (Instituto andaluz de la mujer)
- Violència i salut (Ministeri de Sanitat, serveis social i igualtat)
Associacions / grups d'ajuda mútua
- Petits amb llum
- Plataforma a favor del dret a néixer
- Umamanita. Suport per a la mort perinatal & neonatal
Bibliografia
Bibliografia consultada
- Alfirevic Z, Devane D, Gyte GML. Cardiotocografía continua (CTG) como forma de monitorización fetal electrónica para la evaluación fetal durante el trabajo de parto (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 20 de junio 2008] Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Bamigboye AA, Smyth R. Intervenciones para las varicosidades y el edema de la pierna en el embarazo (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 1º septiembre 2008] Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Beckmann MM, Garrett AJ. Masaje perineal antes del parto para la reducción del trauma perineal (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 10 octubre 2008] Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Cañete Palomo ML, Cabero Roura L. Urgéncias en ginecología y obstetricia: aproximación a la medicina basada en la evidencia.
Castilla -La Mancha: FISCAM; 2007 - Coordinador: Cerrolaja Asenjo, Javier. Grupo de trabajo “Riesgo laboral y embarazo. Orientaciones para la valoración del riesgo laboral y la incapacidad temporal durante el embarazo.
Madrid: Sociedad Española de Gineología y Obstetricia; 2008 - Cunningham FG, Mc.Donald P, Gant NF, Leveno KJ, Gilkstrap LC, Hankins GDV, Clark SL. Williams Obstetricia
20ena ed. Argentina: Ed. Médica Panamericana; 1998 - E.Fabre González, editor. Manual de asistencia al embarazo normal: Grupo de trabajo sobre asistencia al embarazo normal.
2ª Ed. Zaragoza: Sección de medicina perinatal de la sociedad española de ginecología y obstetricia; 2001 - Editores: Bajo Arenas JM, Melchor Marcos JC, Mercé LT. Fundamentos de Obstetricia.
Madrid. Sociedad Española de Ginecología y Obstetricia; 2007 - Generalitat de Catalunya. Protocol de seguiment de l’embaràs a catalunya.
2ona ed. revisada. Barcelona: Direcció General de Salut Pública; 2005 - Haider BA, Bhutta ZA. Suplementos de micronutrientes múltiples para mujeres durante el embarazo (Revisión Cochrane traducida)
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 10 septiembre 2008] Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Harvey R, Hannan SA, Badia L, Scadding G. Lavado nasal con solución salina para el tratamiento sintomático de la rinosinusitis crónica (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 10 septiembre 2008] Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.). - Hodnett ED, Downe S, Edwards N, Walsh D. Centros de obstetricia con características familiares versus centros de obstetricia institucionales convencionales (Revisión Cochrane traducida). En:
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 1º septiembre 2008] Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Hunter S, Hofmeyr GJ, Kulier R. Postura de manos/rodillas en la última etapa del embarazo o trabajo de parto para posición fetal inadecuada (lateral o posterior) (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 10 octubre 2008]Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Kramer MS, McDonald SW. Ejercicio aeróbico durante el embarazo (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 10 octubre 2008] Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Mahomed K. Administración de suplementos de hierro y folato en el embarazo (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, número 3, 2008. Oxford, Update Software Ltd. [Internet][acceso 18 marzo 2008] Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, Issue . Chichester, UK: John Wiley & Sons, Ltd.). - Mahomed K, Gülmezoglu AM. Administración de suplementos de yodo a la madre en áreas de deficiencia (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, número 3, 2008. Oxford, Update Software Ltd. [Internet][acceso 18 marzo 2008] Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, Issue . Chichester, UK: John Wiley & Sons, Ltd.) - Mateu Sanchís S, coordinador. Guía para la prevención de defectos congénitos.
Madrid: Ministerio de Sanidad y Consumo; 2006 - Pennick VE, Young G. Intervenciones para la prevención y el tratamiento del dolor pélvico y lumbar durante el embarazo (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 10 octubre 2008] Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Quijano CE, Abalos E. Tratamiento conservador para las hemorroides sintomáticas y/o complicadas durante el embarazo y el puerperio (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 10septiembre 2008] Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Roberts D, Dalziel S. Corticosteroides prenatales para la aceleración de la maduración del pulmón fetal en mujeres con riesgo de parto prematuro (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 20 junio 2008]Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd.) - Seguranyes Guillot, G. Enfermeria Maternal Serie Manuales de Enfermeria.
Barcelona: MASSON; 2000 - The Boston Women’s Health Book Collective. Nuestros cuerpos, nuestras vidas.
Barcelona : Ed.Plaza &Janes; 2000 - Villar J, Carroli G, Khan-Neelofur D, Piaggio G, Gülmezoglu M. Patrones de control prenatal de rutina para embarazos de bajo riesgo (Revisión Cochrane traducida).
La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. [Internet][acceso 18 marzo 2008]Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley software.com & Sons, Ltd.).
Bibliografia recomanada
- Chamberlain, David; [traducción: Núria Martí]. La mente del bebé recién nacido.
Santa Cruz de Tenerife : OB STARE; 2002. - Fernández del Castillo, Isabel. La Revolución del nacimiento partos respetados, nacimientos más seguros.
Barcelona: Granica; 2006 - González, Carlos. Bésame mucho: cómo criar a tus hijos con amor.
Madrid: Temas de hoy; 2006. - González, Carlos. Un Regalo para toda la vida : guía de la lactancia materna.
Barcelona: Temas de Hoy; 2007. - Gutman, Laura.La maternidad y el encuentro con la propia sombra: crisis vital y revolución emocional.
Barcelona : Integral; 2008 - Jové, Rosa. Dormir sin lágrimas : dejarle llorar no es la solución.
Madrid : La Esfera de los Libros;¸2007 - Odent, Michel; [traducción, Cisneros, Mª Victoria y Balbás, Mª Jesús] El bebé es un mamífero.
Madrid : Mandala, D.L; 1990 - Northrup, Christiane; [traducción: Brito, Amelia]. Cuerpo de mujer sabiduría de mujer : una guía para la salud física y emocional.
Barcelona : Círculo de Lectores; 2000. - Verny, Thomas y Kelly, John; [traducción: González Trejo, Horacio]. La vida secreta del niño antes de nacer.
Barcelona: Urano, cop; 1988.

Carmen Fernández Ferrín
Infermera. Va ser Professora Emèrita de l’Escola d’Infermeria de la Universitat de Barcelona. La Carmen va morir l’agost del 2013 però la seva aportació i expertesa infermera continuaran sempre presents a la Infermera virtual.
Va ser experta en el model conceptual de Virginia Henderson, es va interessar pel desenvolupament disciplinari de la infermeria, especialment per tot el que està relacionat amb la seva construcció teòrica. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles.
Formà part de la direcció científica de la Infermera virtual i, com a tal, va participar en la definició dels conceptes nuclears que emmarquen la filosofia del web, assessorà pel que fa a la seva construcció i en el disseny de l’estructura de les fitxes. També participà en la selecció dels temes a abordar, en la revisió, des del punt de vista disciplinari, dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo al web.


Gisel Fontanet Cornudella
Màster en educació per a la salut (UDL). Postgrau en Infermeria psicosocial i salut mental (UB).
Actualment és gestora de desenvolupament de persones de la Unitat de Gestió del Coneixement de la Fundació Sanitària Mollet. Membre del Consell Assessor Fundació TICSALUT 2014-2017, del grup @MWC_nursing, entre d'altres.
Fins l'abril de 2015 va ser adjunta a la Direcció de Programes del COIB, tenint a càrrec la direcció i coordinació del projecte Infermera virtual. Fins desembre de 2016 va gestionar la direcció de l'elaboració i el manteniment dels continguts pel que fa al seu vessant estructural i pedagògic. Considera que les tecnologies de la informació i de la comunicació (TIC) i Internet, i en general, la xarxa 2.0 són un canal de comunicació i interacció amb i per als ciutadans, amb un gran potencial per a la promoció de l'autonomia i independència de les persones en el control i millora de la seva salut, com a complement de l'atenció presencial i continuïtat de les cures, en tant que és un mitjà a través del qual la persona poc a poc expressa les seves necessitats, desitjos o inquietuds. Aquesta informació és cabdal per conèixer el subjecte de l’educació i en el tenir cura.
Des de 1998, la seva activitat professional es desenvolupa en el marc de la promoció i l'educació per a la salut. Va ser coordinadora i infermera assistencial durant 6 anys de la una Unitat Crohn-colitis de l'Hospital Vall d'Hebron, una unitat d’educació per a la salut en l’atenció a persones afectades d’un problema de salut crònic, on va intercalar de forma pionera l’atenció presencial i virtual. Ha anat centrant la seva línia de treball en el desenvolupament de projectes en el camp de la tecnologia de la informació i la comunicació (TIC), en l’àmbit de la salut.
És autora de diverses publicacions, tant en el registre escrit com en l’audiovisual, i de documents d’opinió referents a la promoció i educació per a la salut. Ha col·laborat i ha participat en diverses jornades, espais de debat i estudis de recerca, entre altres, relacionats amb l’aplicació de les TIC en l’àmbit de la salut. Ha iniciat línies de treball en el marc de la promoció i educació per a la salut a l’escola, com a context d’exercici de la infermera. Va ser membre fundador del grup Innovació i Tecnologia del COIB @itcoib.


Mª Teresa Luis Rodrigo
Infermera. Professora Emèrita de l'Escola d'Infermeria de la Universitat de Barcelona. S’ha interessat des de fa anys en el desenvolupament i la utilització de les terminologies infermeres (de diagnòstics, d’intervencions i de resultats) des d’una concepció disciplinària de les cures. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles en diverses revistes científiques.
Fins desembre de 2016 va formar part de la direcció científica i disciplinària de la Infermera virtual i, com a tal, va participar en l'elaboració dels conceptes nuclears que guien el contingut de la web, va assessorar pel que fa a la seva construcció i en la selecció dels temes a abordar, d'igual manera, va col·laborar, sempre des de la perspectiva científica i disciplinària, en la revisió dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo a la web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Lucia Alcaraz Vidal
Diplomada Universitària en Infermeria per la Universitat de Barcelona al 1990, Posgrau en Infermeria Quirúrgica a l’ Escola Universitària d’Infermeria a l’ Hospital de St.Pau (Barcelona) al 1992, Infermera especialista en Infermería obstétrico-ginecològica (Llevadora) 2000-2002 a la Unitat Docent de Catalunya.
Infermera quirúrgica a l’ Hospital Clínic i Provincial de Barcelona (1990-1992) i a l’ Hospital de de St.Pau desde 1992 fins l’any 2000.
Llevadora assitencial des del 2000 a: Sala de Parts a l’Hospital del Mar (Barcelona) durant 6 mesos, Sala de Parts de l’Hospital de St.Pau (Barcelona) fins l’actualitat, PASSIR (Programa d’Atenció Sexual i reproductiva) a l’àrea de l’Esquerre de l’Eixample(Barcelona) fins l’actualitat. Col.laboradora en la formació pregrau a l’Escola Univeristària d’Infermeria de l’Hospital de St.Pau (Barcelona) dins l’assignatura de Materno Infantil.


 Guardant valoració...
Guardant valoració... 


