Información práctica
Evolución biofisiológica (de 0 a 18 meses)pP@)
El período infantil se prolonga desde el nacimiento hasta la adolescencia, y durante este tiempo el niño experimentará cambios físicos, psicológicos y sociales importantes que en la etapa de 0 a 18 meses se pueden identificar en:
- Recién nacido a término: 1.1 peso, 1.2 morfología, 1.3 cordón umbilical, 1.4 piel
- Recién nacido prematuro: 2.1 hipertonía transitoria, 2.2 retraso motor simple, 2.3 persistencia de los reflejos primitivos, 2.4 sueño del niño prematuro, 2.5 crecimiento del niño prematuro.
Características biofisiológicas del recién nacido (0 a 18 meses)
El nacimiento es el punto culminante del período perinatal, que va desde el final de la gestación hasta las primeras semanas de vida del niño. Es un momento de gran vulnerabilidad por la complejidad de los cambios que requiere la adaptación del niño a la vida extrauterina, por un lado, y la adaptación de los padres, en especial la madre, a la nueva situación de vida, por otro. Sin embargo, es un proceso que se desarrolla con normalidad en la inmensa mayoría de los casos desde hace millones de años, por lo cual los cuidados de médicos, enfermeras y matronas se centrarán sencillamente en observar la evolución del neonato, prevenir posibles problemas y proporcionar apoyo e información a los padres.
Los recién nacidos tienen unas características específicas, que los diferencian de los adultos, tanto en el aspecto físico como en el funcionamiento de sus órganos y sistemas, aún inmaduros; pero cada niño es único y puede presentar diferentes particularidades en los primeros días de vida que, a pesar de ser normales y no representar un problema de salud, pueden provocar ansiedad y preocupación en los padres. De aquí la importancia de una información correcta, que debería ofrecerse tanto en el hospital antes del alta como en los centros de atención primaria en las primeras visitas.
Es útil que la familia se apunte las dudas que vayan surgiendo durante estos primeros días para poder consultarlas con la enfermera o el pediatra.
Es importante que la familia sepa que actualmente existe el programa de Detección Precoz Neonatal con el objectivo de detectar ciertas enfermedades a través de la prueba del talón (obtención de una pequeña muestra de sangre mediante un pinchazo en el talón).
Prueba del talón (Programa de Detección Precoz Neonatal):
Consiste en un pinchazo superficial en un de los talones del recién nacido para extraer unas gotas de sangre y dejar que impregne por ambas caras un papel absorbente homologado (reactivo). Este papel se envía a un laboratorio especializado para el análisis de la sangre.
Permite detectar precozmente determinadas enfermedades poco frecuentes que pueden estar presentes en el recién desde el nacimiento, aunque no tenga los síntomas.
Esta prueba no es obligatoria, pero es recomendable hacerla. La gran mayoría de los recién nacidos no tendrán ninguna de estas enfermedades, pero el número reducido de niños que sí las tenga se beneficiará de las actuaciones sanitarias que conlleva esta detección precoz.
El reactivo se manifiesta ante un grupo de enfermedades, por lo cual, cuando el resultado sea positivo, se deberán hacer más pruebas para tener el diagnóstico definitivo. Se informa a los padres acerca de los aspectos de la enfermedad del recién nacido y su tratamiento, que conviene iniciar lo antes posible. También se da consejo genético, se hace el seguimiento posterior del niño y se comprueba la idoneidad del tratamiento.
Si bien, actualmente las enfermedades genéticas no tienen cura, un tratamiento precoz permite controlar y disminuir el riesgo de daños graves que la evolución de la enfermedad produciría sobre los recién nacidos afectados.
Enfermedades genéticas hereditarias de las que se hace el cribaje:
a) Hipotiroidismo congénito; b) Trastornos del metabolismo de los aminoácidos; c) Trastornos en el metabolismo de los ácidos orgánicos; d) Trastornos en el metabolismo de la beta- oxidación de los ácidos grasos; e) Fibrosis quística
Es una enfermedad causada por una ausencia o una disminución de la producción de hormonas tiroideas normalmente producidas por la glándula tiroides. Estas hormonas son necesarias para el buen funcionamiento del organismo y son imprescindibles para el crecimiento y la madurez cerebral.
b) Trastornos del metabolismo de los aminoácidos:
Son un conjunto de enfermedades del metabolismo de los aminoácidos.
Los aminoácidos son los principales constituyentes de las proteínas, los trastornos de su metabolismo pueden tener graves consecuencias para la salud del neonato si no se detectan en los primeros días de vida. Su tratamiento precoz, con restricción de proteínas naturales en la alimentación y con la aportación de suplementos complementarios, así como un control exhaustivo, puede evitar posteriormente la aparición de discapacidades graves.
La más importante de las enfermedades de este grupo es la fenilcetonuria, en la que la falta de una enzima llamada fenilalanina hidroxilasa, hace que no se pueda metabolizar adecuadamente la fenilalanina, que es un aminoácido esencial que forma parte de las proteínas.
c) Trastornos en el metabolismo de los ácidos orgánicos:
Los ácidos orgánicos son sustancias ampliamente presentes en la naturaleza. Se producen mayoritariamente en el metabolismo de las proteínas de la dieta, pero también en el de las grasas y los azúcares. Cuando estos ácidos se acumulan por trastornos de su metabolismo, se comportan como productos tóxicos para el organismo y ponen en peligro el funcionamiento normal de las células. El tratamiento precoz, con la restricción de proteínas naturales en la alimentación y la aportación de suplementos complementarios y otras sustancias necesarias para el crecimiento, mejoran el estado de salud del bebé y ayudan a evitar la aparición posterior de discapacidades graves.
d) Trastornos en el metabolismo de la beta-oxidación de los ácidos grasos:
Los ácidos grasos son sustancias constituyentes fundamentales de la gran mayoría de los lípidos y son una de las fuentes principales de energía del organismo, especialmente para el corazón y el músculo esquelético.
La energía procedente de los ácidos grasos tiene una importancia especial, entre otros, en situaciones de grandes necesidades energéticas; por ejemplo, en episodios de fiebre o infecciones.
Si carece de esta energía debido a un trastorno en su metabolismo, la vida del bebé se puede ver comprometida. El tratamiento precoz consiste en una alimentación rica en hidratos de carbono y pobre en grasas, con ingestas frecuentes y con aportación de los suplementos necesarios.
Es una enfermedad que provoca la acumulación de moco espeso y pegajoso que afecta principalmente a los pulmones, y en menor medida al páncreas, al hígado y al intestino, y que provoca alteraciones digestivas y respiratorias. Tiene una gran variabilidad clínica que puede manifestarse como una enfermedad leve o muy grave en función del tipo de alteración genética o de mutación que la produzca.
El tratamiento precoz permite mejorar el estado nutricional del niño, retrasar las infecciones respiratorias y mejorar el pronóstico y la calidad de vida.
En todos los casos, los especialistas indicarán la dieta, las fórmulas especiales, si fuera el caso, y los suplementos (aminoácidos, vitaminas, oligoelementos, sustancias antioxidantes, etc.) que cada niño necesita específicamente.
1. Recién nacido a término
Se considera recién nacido normal o a término al niño que nace al finalizar la gestación, de alrededor 40 semanas, tras un parto normal o eutócico, sin antecedentes de enfermedades de los padres, problemas en el embarazo o en el parto ni alteraciones propias.
1.1 Peso
El peso y la talla del niño al nacer están determinados por el tamaño y el funcionamiento de la placenta, y también por la edad gestacional (semanas de gestación). Posteriormente, el crecimiento está condicionado, no sólo por la cantidad de alimento que toma el niño y la frecuencia en que lo hace, sino también por la herencia genética recibida de los padres. Durante los primeros cuatro días de vida, el peso del niño disminuye, ya que se evacua el exceso de líquidos. Esta pérdida puede llegar a un máximo del 10 %. No hay un patrón fijo y único de ganancia de peso en el neonato, pero por norma general, a partir del cuarto día se inicia la recuperación del peso, que se llega a igualar al del parto hacia el décimo día. La lactancia materna exclusiva minimiza esta pérdida y favorece la recuperación.
El control de la ganancia de peso se hace habitualmente en la consulta de su enfermera o pediatra, semanalmente las primeras semanas y mensualmente a partir del primer mes. Si los padres quieren controlarlo más frecuentemente, deben tener en cuenta las variaciones que causan las diferentes básculas, la ropa, las deposiciones y las ingestas, para evitar cualquier preocupación innecesaria.
1.2 Morfología
Las proporciones corporales del recién nacido son diferentes a las del niño mayor. En comparación, tienen la cabeza grande y las extremidades, especialmente las inferiores, más cortas.
- Cabeza y cráneo: El cráneo de los recién nacidos y lactantes está formado por placas óseas que permiten el crecimiento del cerebro y del mismo cráneo. Los huesos son blandos y crecen rápidamente. Los bordes donde se unen estas placas se denominan suturas o líneas de sutura y se cierran habitualmente cuando el niño tiene de 2 a 3 años de edad.
- Fontanelas: Son zonas membranosas y blandas situadas en la parte superior de la cabeza, encima de la frente (fontanela anterior) y en la zona de la nuca (fontanela posterior). La fontanela anterior es la más grande, aproximadamente de 2,5 x 2,5 cm, tiene forma romboidal, y la palpación es normotensa: no tiene que estar hundida (signo de deshidratación), ni bombeada y se percibe un latido (es pulsativo). La fontanela posterior es triangular y generalmente está cerrada o sólo palpable “a punta de dedo”. La función de las fontanelas, además de amoldar la cabeza al canal del parto para que el niño pueda salir más fácilmente, es permitir que el cerebro tenga el espacio necesario para desarrollarse. Suelen cerrarse definitivamente hacia los 18 meses de vida.
- Moldeamiento craneal: Es muy frecuente en el parto normal o eutócico. Consiste en una deformación del cráneo debida a la trayectoria por el canal del parto. Se normaliza durante los primeros días. En los partos con fórceps pueden aparecer lesiones en las zonas donde se aplicaron las palas. El tratamiento consiste en aplicar un antiséptico para evitar las infecciones. Normalmente, habrán cicatrizado antes del alta, en caso contrario, el pediatra hará el control. En los partos con ventosas pueden aparecer edemas circulares en el cuero cabelludo, que desaparecen en pocos días.
- Pelo: Casi todo el cuerpo del recién nacido está recubierto de un vello fino no pigmentado. Muchos tienen también pelo en el cuero cabelludo, que caerá durante el primer mes. A partir de los 3 meses comenzará a crecer de nuevo de la frente hacia la nuca. El pelo maduro aparece a partir del sexto mes de edad. La caída del cabello en la parte posterior de la cabeza (alopecia occipital) es fisiológica, no debida al roce con la almohada o la cuna.
- Ojos: Los ojos del recién nacido tienen una anatomía correcta pero poca funcionalidad. Son de color azul-grisáceo. Hasta los 6 meses no adquieren su color definitivo. Las lágrimas aparecen a partir del primer mes de vida. Durante las primeras semanas, los movimientos oculares son poco frecuentes, no conjugados y erráticos. Parpadean ante una iluminación intensa. Si colocamos la cara o un objeto llamativo a unos 20-30 cm del recién nacido, observaremos como orienta los ojos hacia nosotros y sigue los movimientos laterales. Al final del primer mes ya coordina y fija la mirada en aquello que llama su atención, y es capaz de seguirlo con los ojos y la cabeza. Tuerce los ojos (estrabismo) de forma intermitente en los primeros seis meses. Este estrabismo no constante es normal o fisiológico. La percepción de los colores empieza a desarrollarse hacia el cuarto mes.
Una alteración frecuente en el 6 % de los neonatos es la epífora. Es el lagrimeo excesivo y pasivo provocado por la obstrucción del conducto nasolagrimal. Los signos clínicos aparecen a los días o a las semanas después de nacer. El niño puede tener una mirada brillante, un lagrimeo continuado o incluso una secreción mucosa. La técnica del masaje ayuda a reducir la obstrucción. Se realiza mediante la presión sobre el saco lagrimal de arriba abajo, en dirección a la boca. En caso de secreción purulenta ha de consultarse con el pediatra, que valorará la aplicación de tratamiento antibiótico. Habitualmente se cura de forma espontánea durante los tres primeros meses de vida.
En una alta proporción de recién nacidos puede aparecer conjuntivitis. El niño presenta una secreción mucosa o purulenta. Debe consultarse con el pediatra ya que puede ser de origen vírico o bacteriano y, por tanto, el tratamiento variará según la causa (suelen ser colirios o pomadas oftálmicas que se aplican previo lavado con suero fisiológico durante 5-7 días). - Nariz: Los neonatos tienen una nariz de punta roma y raíz ancha. Es frecuente observar en las fosas nasales del neonato moco seco, que raramente causa molestias. Los estornudos son reflejos normales, no significan que estén resfriados, es la forma que tiene el recién nacido de limpiar su nariz de mucosidades, polvo u otros irritantes.
- Boca: En la zona media del labio superior puede aparecer, en el momento del nacimiento o durante la primera semana, una hipertrofia de la mucosa llamada “callo de succión”. Desaparece en pocas semanas.
- Tórax:
Es circular y ancho en su base. El apéndice xifoides (extremo inferior del esternón) es claramente visible en las primeras semanas de vida. La respiración es tranquila y es normal que sea periódica, es decir, que después de un período de respiración irregular, aparezcan pausas de 15 a 20 segundos de duración, sin cambios de coloración de la piel o las mucosas.
Intumescencia mamaria: En algunos niños puede aparecer, a partir del tercer día, un aumento de tamaño del botón mamario (al tocarlo se nota un pequeño bulto o nódulo debajo del pezón). Se observa en los dos sexos y está causado por el paso de las hormonas de la madre a través del cordón umbilical, que provoca el desarrollo de la glándula mamaria. Alcanza el máximo desarrollo en las 2-3 primeras semanas, pero involuciona en unos días. Es importante no manipularlo para evitar infecciones. No precisa tratamiento.
1.3 Cordón umbilical
Está formado por dos arterias y una vena recubiertas por una gelatina de un color blanco azulado o blanco amarillento. A partir de las 48 horas de vida empieza el proceso de deshidratación y momificación que provocará su caída (entre los 7-15 días) y adquirirá una coloración marrón oscuro o negra. En los recién nacidos con ictericia o en los nacidos por cesárea el cordón se cae más tarde.
Cuidados del cordón umbilical:
- Hasta que no se desprenda, se tiene que mantener seco y limpio.
- Se recomienda hacer una cura seca, dejándolo al aire sin aplicar alcohol ni otros desinfectantes, con los pañales doblados para evitar el rozamiento y evitando la ropa solapada o los bodis.
- Cada vez que se haga el cambio de pañales, hay que observar el cordón umbilical. Los signos de alerta que indican la necesidad de consultar al pediatra o a la enfermera pediátrica son: secreción amarillenta, mal olor, enrojecimiento, inflamación o sensibilidad de la piel alrededor de la base o sangrado.
- El baño diario se tiene que evitar hasta que caiga y se cicatrice, pero si se hace, hay que secarlo cuidadosamente.
Posibles alteraciones del ombligo tras la caída del cordón:
- Onfalitis: Es una secreción purulenta, maloliente, con inflamación de la piel que rodea al cordón, que precisa tratamiento antibiótico. Debe diferenciarse de la secreción normal, sin olor especial ni signos de inflamación, y que es normal tras la caída.
- Hernia umbilical: En muchos casos se observa una pequeña hernia en el ombligo, causada por la inmadurez de los músculos abdominales. Se hace más evidente cuando el niño llora o hace esfuerzos. No es preciso utilizar fajas o esparadrapo, ya que no la reducen y son incómodas para el niño. Generalmente, estas hernias, incluso las de mayor tamaño, se cierran espontáneamente durante el primer año de vida.
- Granuloma: También puede aparecer en el interior del ombligo una pequeña tumoración carnosa, de superficie húmeda y de color rojo, rosado o violáceo. No implica ningún problema de salud y se elimina fácilmente con toques de nitrato de plata, que efectuará la enfermera en su consulta. Después de esas aplicaciones (cauterización), la base del ombligo quedará teñida de negro. Esta coloración irá desapareciendo en unas semanas.
1.4 Piel
Al nacer, el niño está recubierto por una sustancia blanca o blanco amarillenta llamada vernix (unto sebáceo). Es una mezcla oleosa que contiene grasa y células de descamación secretadas por el mismo feto. Es nutritiva para la piel y se reabsorbe. Durante los primeros días la descamación es frecuente y normal, sobre todo en la zona de los pliegues; se soluciona espontáneamente, tan sólo precisa una hidratación correcta de la piel. El recién nacido también pueden presentar ciertas especificidades que, a pesar de no aparecer en todos los casos, son normales, por lo que no es necesario ningún tratamiento:
- Miliaria: Son unos granitos pequeños (microvesículas) de un contenido trasparente, que se rompen fácilmente. Desaparecen de forma espontánea. El calor y el abrigo excesivos favorecen su aparición.
- Milio: Debido a la inmadurez del aparato pilosebáceo (poros donde nace el vello), se retiene queratina y sebo y aparecen unos nódulos de aspecto blanco amarillento o perlado de 1-2 mm de diámetro, que se localizan en la nariz, las mejillas, el mentón y la frente. No tienen relación con la lactancia. Habitualmente desaparecen durante el primer mes de vida, pero pueden persistir varios meses. No provocan molestias.
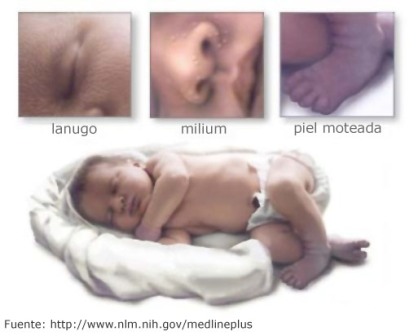
- Costra láctea: Es un área costrosa y descamativa localizada en el cuero cabelludo y frecuente en neonatos, aunque es más frecuente en lactantes de 2 a 3 meses de edad. También aparecen escamas grasientas en la línea medio facial, detrás de las orejas y en las cejas. El tratamiento principal consiste en lavar diariamente el cuero cabelludo con un champú neutro y aplicar aceite o vaselina 15-20 minutos antes del lavado para facilitar la eliminación de la costra. La respuesta al tratamiento es rápida, pero frecuentemente vuelve a aparecer durante los primeros meses, por lo que es preciso volver a tratarlo.
- Cutis marmorata: Debido a la dilatación de los capilares, la piel puede tener un aspecto reticulado, con líneas de color violáceo en el tronco y las extremidades. Este “jaspeado” puede ser intermitente o permanente, y se hace más evidente con la exposición al frío. Es un fenómeno benigno que desaparece durante los primeros meses.
- Acrocianosis: Coloración cianótica (azulada) bilateral y simétrica en las manos y los pies. Desaparece con el calor y se intensifica con la exposición al frío. La causa es la inestabilidad de la circulación de la sangre, y desaparece durante las primeras semanas de vida.
- Acné neonatal: En el 40 % de los recién nacidos a término aparece una erupción de granitos rojizos, preferentemente en las mejillas, aunque en ocasiones se localizan también en la frente y el mentón. Es más frecuente en varones. Se soluciona espontáneamente.
- Nevus simple: En algunos casos se observan mancha rosadas en el párpado superior, entre la nariz y el labio o en la nuca. Crecen al mismo ritmo que el niño durante los primeros años de vida y luego desaparecen.
- Hemangioma: Es poco frecuente al nacimiento. Entre la segunda y la quinta semana puede aparecer una mancha de color rojo brillante o púrpura, de bordes bien definidos. Al presionarla se blanquea sólo parcialmente y tiene una consistencia firme. Puede localizarse en cualquier parte, pero predominantemente en la cabeza, el cuello y el tronco. Aumenta de tamaño durante los 6 primeros meses y después involuciona lentamente hasta desaparecer, en la mayoría de los casos, alrededor de los 6 años de edad.
- Nevus flameo: Son manchas vasculares de color de vino que se asientan en la cara y las extremidades. A diferencia de otras, no desaparecen.
- Mancha mongólica: Es una mancha de color gris azulado oscuro, de forma irregular, que aparece casi siempre en la región glútea o lumbosacra. Aumenta de tamaño y se hace más evidente durante los primeros años, y desaparece casi siempre alrededor de los 4 años. En un pequeño número de casos persiste de por vida.
- Ictericia neonatal: Coloración amarillenta de la piel y de las mucosas. Ocurre cuando aumentan los niveles en sangre de un pigmento amarillo (bilirrubina). La bilirrubina procede de la degradación de otro pigmento, la hemoglobina, que guarda en su interior los glóbulos rojos y que es necesaria para la oxigenación de los tejidos. Cuando los glóbulos rojos se rompen por cualquier motivo, la hemoglobina se libera y se convierte en bilirrubina, llega al hígado y, tras sufrir diversas transformaciones, se elimina en el intestino en forma de bilis, donde sirve de ayuda en el proceso de digestión.
La ictericia fisiológica (considerada normal) de los bebés aparece en las primeras 24-48 horas y cede en las primeras semanas de vida. Aparece cuando el organismo del bebé destruye la sangre materna que circula por sus vasos y empieza a utilizar su propia sangre para oxigenarse. La hemoglobina de la sangre materna se convierte en bilirrubina, por lo que el nivel de ésta en la sangre del niño puede aumentar mucho en los primeros días y dar una coloración amarilla a la piel y a las mucosas.
Si los niveles de bilirrubina en la ictericia fisiológica del bebé son muy altos, uno de los tratamientos empleados con mayor frecuencia es la fototerapia o la exposición a la luz visible, bien en el espectro del azul, o bien a la luz blanca de amplio espectro. Sólo se utiliza cuando está específicamente indicada y el recién nacido tiene unos niveles de bilirrubina en la sangre que exceden de los parámetros normales (se controla durante la hospitalización) sin existencia de problemas en las vías biliares. Los rayos ultravioleta se filtran mediante una pantalla y se protegen los ojos del niño durante la exposición.
A partir del alta, el pediatra del centro de atención primaria controla su evolución en las diferentes revisiones que se hacen al recién nacido.
Para acelerar su desaparición, una vez el niño ya está en casa, se aconseja exponerlo a la luz indirecta del sol junto a una ventana en un cuarto luminoso.
Hay otros tipos de ictericia, graves y persistentes, debidos a causas asociadas a enfermedades. Son situaciones causadas por problemas congénitos de las vías biliares y precisan una valoración pediátrica inmediata, que se hace los primeros días de vida del niño, todavía en el servicio de neonatos, para aplicarle el tratamiento necesario antes de darle el alta.
2. Recién nacido prematuro
Los recién nacidos pretérmino o prematuros constituyen un grupo de niños (entre el 7-10 % de los recién nacidos vivos) muy heterogéneo, tanto por su grado de madurez y de desarrollo prenatal como por la causa de la prematuridad. Estas diferencias van a condicionar el tipo de cuidados que se aplicará a cada niño.
Se definen como prematuros o pretérminos los niños nacidos antes de las 37 semanas de gestación, y se clasifican en tres grupos según la edad gestacional y el peso al nacer:
- Prematuro: Nacido antes de las 37 semanas de embarazo.
- Prematuro moderado: Nacido entre las 32-36 semanas de embarazo, con un peso de 1.500 a 2.500 g.
- Gran prematuro o prematuro extremo: Nacido entre las 28-32 semanas de embarazo, con un peso de 1.000 a 1.500 g.
Para valorar el desarrollo físico y psicomotor de estos niños se efectúa un cálculo de la edad corregida según el tiempo de gestación. Este cálculo se hace de la siguiente forma:
- Edad gestacional: Son las semanas trascurridas desde la fecha estimada de concepción, según la fecha de la última regla, hasta el parto.
- Edad cronológica o postnatal: Es la edad desde la fecha de nacimiento en meses.
- Edad corregida: Se calcula descontando de la edad cronológica las semanas que faltan para llegar a las 40 correspondientes a un parto a término.
Edad corregida = edad cronológica - (40 semanas - edad gestacional).
Por ejemplo, un niño que nació a las 36 semanas (edad gestacional) y que actualmente tenga 5 meses de edad (edad cronológica), tendría una edad corregida de: 5 meses - (40 semanas - 36 semanas )= 5 meses - 4 semanas = 4 meses
Así, para valorar su crecimiento se le aplicarán las gráficas de peso, talla y perímetro craneal correspondientes a 4 meses de edad, en lugar de las de los 5 meses que tiene.
Características biofisiológicas específicas del recién nacido prematuro:
2.1 Hipertonía transitoria; 2.2 Retraso motor simple; 2.3 Persisténcia de los reflejos primitivos; 2.4 Sueño del niño prematuro; 2.5 Crecimiento del niño prematuro
2.1 Hipertonía transitoria
A diferencia de los niños a término, los prematuros más inmaduros que han estado en la incubadora tienden a mantener una postura en extensión y al estar en un medio aéreo (en el útero estaría en un medio líquido) pueden presentar un aumento de tono muscular transitorio que cede a partir de los 9 meses de edad. Se recomiendan técnicas de fisioterapia sencillas como poner al niño en posición fetal al cogerlo en brazos y en decúbito prono (boca abajo) siempre que se pueda.
2.2 Retraso motor simple
Los niños que han estado enfermos y han requerido hospitalización prolongada pueden presentar un retraso en el desarrollo motor, aunque en la exploración neurológica no se encuentre ningún signo que lo justifique. Se admite que la causa es la falta de estimulación. Cuando el niño mejora y vuelve a su entorno familiar adquiere progresivamente el desarrollo normal.
2.3 Persistencia de los reflejos primitivos
El reflejo de Moro y el de prensión persisten más allá de los 4 meses sin que se considere anormal.
2.4 Sueño del niño prematuro:
- Los niños que han estado en la unidad de neonatología pueden tener o bien períodos de sueño más cortos o, por el contrario, mucho más prolongados que los habituales en un recién nacido a término.
- La transición de un ambiente luminoso y ruidoso, como el de la unidad, a otro tranquilo, como el hogar, resulta difícil y pueden necesitar algunas semanas de adaptación. Una música suave y disminuir de forma gradual la intensidad de la luz en el momento de acostarlos dan buenos resultados.
- En el caso de los bebés que duermen muchas horas seguidas, no hace falta despertarlos para darles de comer si su aumento de peso es el adecuado.
- Se recomienda la postura en decúbito supino (boca arriba) a no ser que exista algún problema de salud que indique lo contrario.
2.5 Crecimiento del niño prematuro
El mejor signo de bienestar del niño durante los primeros dos años es su correcto crecimiento, valorado siempre según la edad corregida (explicada anteriormente).
- Los prematuros con un peso adecuado a su edad gestacional y sin problemas de enfermedad alcanzan los percentiles normales a los 4 meses de vida.
- La gran mayoría de niños prematuros experimentan un fenómeno de recuperación del crecimiento en los primeros 24 meses.
- Durante el primer trimestre el perímetro craneal (PC) aumenta en relación al peso y la talla, pero, a partir de los 4 meses de edad corregida, se recuperan, primero, el peso y, después, la talla. A partir de los 12 meses de edad corregida el 80 % alcanzan los percentiles normales. Esta recuperación ocurre a brotes con una velocidad alta.
Cuidados en la unidad de neonatología
Aspectos generales
El recién nacido prematuro, aunque esté sano, requiere cuidados especializados encaminados a conseguir su desarrollo normal y a reducir los riesgos provocados por la propia prematuridad, por los trastornos de la madre o del feto que han conducido a un parto pretérmino y por los tratamientos y controles aplicados. Se necesitan más cuidados cuanto más reducida sea la edad gestacional.
Lo ideal, siempre que sea posible, es iniciar el control en la etapa del embarazo con la colaboración de obstetras perinatólogos, comadronas, pediatras neonatólogos y enfermeras especialistas en neonatología, de forma que sea un equipo multidisciplinar el que se involucre en los cuidados al recién nacido.
Es conveniente que los nacimientos de mayor riesgo tengan lugar en centros dotados con una unidad de cuidados intensivos neonatales, donde puede ofrecerse una atención especializada durante las 24 horas del día. También es aconsejable conocer al equipo pediátrico que le atenderá, tener la oportunidad de visitar la unidad de neonatos y empezar a familiarizarse con las rutinas de la misma, en especial la madre, que vive una situación extrema de estrés.
La mayoría de los nacidos pretérmino con edades gestacionales de más de 32 semanas no tiene problemas graves y su desarrollo será normal. Los problemas aparecen habitualmente cuando el peso al nacer es inferior a los 1.500 g o el nacimiento se produce antes de las 31 semanas.
Los recién nacidos de 36 semanas sin síntomas pueden ser hospitalizados en la maternidad junto a su madre, con una vigilancia encaminada a detectar precozmente los problemas que puedan presentar, generalmente relacionados con la alimentación.
El resto de los prematuros, aunque no presenten síntomas, deben ser trasladados a la unidad de neonatos en una incubadora precalentada, donde se les aplicarán los cuidados, rutinarios o especiales, procurando siempre el máximo bienestar del niño. En este sentido, se tienen que evitan las maniobras bruscas o molestas y reducir el exceso de ruido y luminosidad.
En la unidad se efectúa una exploración exhaustiva para detectar posibles problemas y se inician los cuidados especializados, que difieren según el grado de madurez de cada niño:
- Los controles de la temperatura y del equilibrio hidroelectrolítico: La relación entre los líquidos y los electrolitos (minerales contenidos en la sangre y otros líquidos corporales que llevan una carga eléctrica) que el niño ingiere y los que elimina. Son fundamentales, debido a que estos niños tienen pocas reservas energéticas y tendencia a la hipotermia, la pérdida de calor corporal.
- También se controla la respiración. Los pulmones de los prematuros más inmaduros son muy frágiles. La respiración de estos niños es periódica, con una frecuencia media de 40-50 respiraciones por minuto, y no muestra signos de dificultad, pero pueden aparecer pausas respiratorias o apneas, en ocasiones acompañadas de bradicardia (el ritmo de los latidos es más lento). La frecuencia y la duración de estas apneas es mayor cuanto más inmaduro es el recién nacido.Esta característica obliga a mantener una monitorización cardiorrespiratoria continua hasta las 34 semanas de edad cronológica.
- Los niños nacidos antes de las 32-34 semanas deben ser colocados en la incubadora para reducir el riesgo de pérdida de temperatura y se debe facilitar su observación visual. Estos niños pueden precisar fluidoterapia (suero), asistencia respiratoria, alimentación por sonda nasogástrica u otros tratamientos con diferentes fármacos, dependiendo de los problemas que presenten relacionados con su inmadurez.
Aspectos psicológicos
La estancia en la unidad de neonatología supone un trastorno importante tanto para el niño como para su familia.
En la segunda mitad del embarazo se desarrollan los órganos sensoriales, la estimulación intrauterina es fundamentalmente auditiva (el feto distingue claramente la voz materna y oye algunos ruidos que son filtrados por la pared abdominal y uterina) y propioceptiva o táctil (las palmas, las plantas y la piel del feto están en contacto íntimo con las membranas y la placenta).
En la unidad de neonatología el niño ingresado recibe estímulos auditivos que no corresponden a los de la voz de la madre y pueden resultarle molestos, y la estimulación táctil o propioceptiva puede ser dolorosa. También recibe un exceso de estímulos visuales que pocas veces incluyen la cara humana, y mucho menos la materna. Por otra parte, la familia (en especial, la madre) vive con ansiedad la finalización del embarazo, a menudo de una forma totalmente inesperada, de manera que se altera todo el proceso de adaptación. La creación de un buen vínculo entre madre, padre e hijo se ve impedida con frecuencia en estas situaciones.
Por todo ello debe intentarse la integración de los padres en los cuidados de su hijo, favoreciendo el contacto prenatal con el equipo, flexibilizando los horarios de visita en la unidad, ofreciendo una atención personalizada para cada familia e informando a los padres en todo momento. Siempre que sea factible, debe posibilitarse que el recién nacido permanezca en contacto “piel con piel” con el pecho de su madre o su padre durante espacios de tiempo más o menos prolongados, lo que ofrece al niño una estimulación similar a la que hubiera tenido en el útero: puede oír la voz materna y los latidos cardíacos, su piel está en contacto con otra piel, los movimientos respiratorios de la madre o el padre simulan la estimulación prenatal y la visión recibe el estímulo periódico de la cara materna o paterna.
Debe prestarse también atención a la repercusión que el nacimiento de un bebé prematuro pueda tener sobre los hermanos, explicándoles la situación y permitiendo que vean a su hermano.
Criterios para el alta de la unidad de neonatología
El momento del alta de neonatología dependerá de la edad gestacional, el peso, los problemas de salud asociados y la capacidad de los padres para prestar los cuidados necesarios. Las condiciones médicas son:
- Peso de 2.000 a 2.400 g y edad gestacional de más de 35 semanas.
- Capacidad de regular la temperatura en la cuna.
- Alimentación oral bien tolerada.
- Curva de peso adecuada.
- Período libre de apneas durante 5-10 días después de suspender el tratamiento.
- Ausencia de cambios recientes en la medicación (si la necesita).
- Vacunas correspondientes a su edad cronológica administradas.
Seguimiento del niño prematuro tras el alta
Debido a la posibilidad de secuelas que pueden tener los grandes prematuros, actualmente existen programas de seguimiento de estos niños, además de las revisiones periódicas con el pediatra habitual. El objetivo principal de estos programas es la detección temprana de los trastornos de desarrollo con la finalidad de iniciar una atención precoz. Se pueden diferenciar dos etapas:
- La primera, hasta los 2 años de edad, en la que se hacen visitas seriadas que se relacionan con las principales etapas del desarrollo (15 días, 2, 4, 6, 8, 12, 18 y 24 meses). Se utiliza la edad corregida para programar las visitas y valorar el desarrollo físico y psicológico. Es importante la detección precoz de defectos de visión y de audición, así como el coeficiente de desarrollo al final de esta etapa.
- La segunda etapa, con visitas anuales hasta los 7 años sirve para detectar secuelas de aparición tardía como trastornos de conducta, dificultades de aprendizaje o algún déficit específico. Se valora la integración del niño en la escuela y se hace un control de cociente intelectual.
Evolución biofisiológica (de 19 meses a 12 años)pP@)
- Características biofisiológicas del niño preescolar
- Características biofisiológicas del niño escolar
1. Características biofisiológicas del niño preescolar (19 meses a 5 años)
A partir del primer año el ritmo de crecimiento del niño se ralentiza: crece aproximadamente 12 cm a los 2 años, 9 cm el tercer año y 7 cm por año a partir de entonces.
La ganancia de peso es irregular, oscila entre los 2 y 2,5 kg por año. Aumenta la longitud de las piernas, el niño pierde agua y grasa, aumenta su masa corporal y su depósito mineral óseo.
A los tres años ya tiene completada la dentición temporal, y el desarrollo de sus órganos y sistemas es equivalente al del adulto. A esta edad aumenta su movilidad, su autonomía y su curiosidad, por lo que también se incrementa el riesgo de accidentes.
2. Características biofisiológicas del niño escolar (6 a 12 años)
Durante este período el crecimiento es lento y estable: crece 5-6 cm y gana 2 kg por año, que se incrementan a 4-4,5 kg al acercarse a la pubertad. Se pueden alternar picos de crecimiento que se acompañan de un aumento del apetito y fases de estancamiento con disminución del mismo.
La fuerza, la coordinación y la resistencia muscular aumentan, igual que la capacidad para efectuar movimientos complejos como bailar, jugar a un deporte o tocar un instrumento musical. Estas habilidades son consecuencia tanto de la maduración del niño como del entrenamiento; la magnitud de los logros refleja la amplia variabilidad de las habilidades innatas, los intereses y las oportunidades.
En la preadolescencia (10 a 12 años), el proceso de desarrollo se acelera, y como se prepara para la pubertad, pueden aparecer los primeros signos de maduración sexual. Aumenta la grasa corporal, sobre todo en las chicas; los chicos tienen una masa corporal más magra. El interés por las diferencias sexuales y por el comportamiento sexual se despierta en muchos niños y aumenta progresivamente hasta la pubertad. Debido a estos cambios y a las influencias socioculturales, el niño puede empezar a preocuparse por su imagen corporal, su peso o su talla.
Naturalmente, en el crecimiento y desarrollo físico de cada niño influyen diversos factores: genética, hábitos de alimentación, ejercicio físico, etc., por lo que los datos generales serán aproximados. Lo importante es que la curva de crecimiento y de peso se encuentre dentro de los límites considerados normales para su edad.
Consejos de salud: Adolescencia
Evolución biofisiológica / aspectos comunes en los 3 grupos de edadpP@)
Los aspectos comunes tratados son: 1. La dentición, 2. La alimentación y 3. El sueño.
1. La dentición
La erupción de la dentición temporal o de leche dura aproximadamente 22 meses desde la aparición del primer diente (incisivo central inferior), a los 7-8 meses, hasta la erupción de los segundos molares superiores, alrededor de los 30 meses. Es importante saber que las diferencias en la cronología eruptiva dental son muy comunes, y en la mayoría de los casos no tienen importancia.
No existe ninguna relación entre la erupción de los dientes y los trastornos en el estado general del niño (no son causas de diarreas, fiebres altas, etc.). No obstante, la inflamación de las encías puede provocar que el lactante muestre más irritabilidad, llanto o agitación, hipersalivación (aumento de la salivación) e, incluso, de forma ocasional, puede hacer subir unas décimas la temperatura del niño.
La dentición temporal se compone de 20 piezas: 2 incisivos centrales, 2 incisivos laterales, 2 caninos y 4 molares por arcada.
La diferencia entre la dentición temporal y la permanente es que en la temporal los dientes tienen una forma menos marcada, la coloración es más blanco-azulada por diferencias del esmalte, el tamaño es menor y no existen premolares.
En la dentición permanente la diferencia entre los niños es todavía mayor debido a factores hormonales prepuberales (la erupción es más precoz en las niñas) y a la posibilidad de que se produzcan afecciones locales (traumatismos, caries) que condicionen un retraso o un adelanto de la erupción. La dentición permanente se compone de 28 piezas (32 con las muelas del juicio): 2 incisivos centrales, 2 incisivos laterales, 2 caninos, 4 premolares y 4 molares por arcada.
Alteraciones en la dentición
- Dentición tardía: Se considera como tal cuando la dentición no se ha iniciado a los 15 meses en el caso de la dentición temporal y a los 7 años en el de la permanente. Precisa consultar con el pediatra.
- Dentición precoz: La erupción precoz de dientes aislados en la dentición permanente puede presentarse como consecuencia de la pérdida prematura de una pieza temporal. En la dentición de leche la erupción anterior a los 4 meses entra dentro de los márgenes de la normalidad. La expresión máxima de erupción precoz son los dientes congénitos (presentes en el momento del nacimiento) o las erupciones en los primeros días de vida. Pueden producir lesiones a la madre lactante y dificultar la alimentación del bebé, por lo que se aconseja su extracción.
- Dientes supernumerarios: La presencia de más dientes de lo habitual es frecuente en la dentición permanente (normalmente afecta el maxilar superior). Pueden condicionar retrasos en la erupción de las piezas vecinas, por lo que está indicada su extracción.
- Caries dental: Es una enfermedad que destruye la estructura del diente. Puede estar causada por múltiples factores. Los más frecuentes son: la susceptibilidad del propio diente a sufrir caries, la presencia de bacterias específicas en la cavidad bucal y una dieta rica en hidratos de carbono, que se transforman en ácidos y que disminuyen la protección natural del medio bucal e inician el proceso de caries. Una vez iniciada la caries, si no se trata, comporta una progresión de la lesión cada vez en capas más profundas. La afectación del esmalte apenas produce síntomas, pero cuando llega a la dentina (capa intermedia del diente) produce dolor con los cambios de temperatura o cuando se comen sustancias dulces o ácidas. Si la lesión prospera, puede causar un dolor intenso, provocado especialmente por bebidas frías o calientes; este dolor punzante y brusco cede en pocos segundos, después de retirar el estímulo causal. Si se deja evolucionar, aparece el dolor pulsátil (a latidos), normalmente por la noche, y aumenta con el calor y disminuye con el frío.
Un niño con caries no puede comer bien, y, por lo tanto, se puede ver afectado su desarrollo y crecimiento. - Caries del biberón: Es una caries que afecta prácticamente a todos los dientes incisivos de leche y suele presentarse en los niños que duermen con el biberón en la boca o usan chupetes impregnados de azúcar o miel. Para el tratamiento de la caries, en general, debe acudirse al odontólogo, que valorará la situación y establecerá el tratamiento adecuado en cada caso.
- Lesiones traumáticas de los dientes: Son frecuentes en la infancia. Afectan más a los niños que a las niñas, probablemente por el tipo de juegos o deportes que practican. Normalmente se estropean una o dos piezas, habitualmente a los incisivos centrales superiores. En la dentición temporal, si es una porción pequeña del diente, el pronóstico es bueno y sólo precisa controles y un tratamiento para evitar el dolor. Si la afectación es más amplia, el odontólogo valorará si debe mantenerse o extraerse la pieza. Lo normal es que, más adelante, el diente permanente del mismo lugar erupcione sin complicaciones. En la dentición permanente es muy importante poder conservar las piezas. Si el diente llega a caer, se puede reimplantar (cuanto antes se haga después del traumatismo, mejor).
En caso de caída de un diente por traumatismo (avulsión), estos son los pasos que se deben seguir hasta llegar a la consulta del especialista: - Tranquilizar al niño.
- Recoger el diente por la corona (la parte más blanca), evitando tocar la raíz (la parte más amarilla).
- Si el diente está sucio, hay que limpiarlo con agua corriente durante 10 segundos. No tocar ni frotar la raíz.
- Si el niño tiene capacidad para entender las instrucciones, hay que animarlo a reimplantar el diente y reposicionarlo en el alvéolo dentario. Una vez colocado, hacerle morder un pañuelo o gasa para mantenerlo en su posición y acudir rápidamente al odontólogo.
- Si no fuese posible reimplantar el diente, hay que ponerlo en un medio de conservación adecuado, en un vaso sumergido en leche o suero fisiológico, o tenerlo en contacto con la saliva dentro de la boca del niño (si es posible) o de un familiar (padre, madre) entre los molares inferiores y la mejilla.
- Maloclusiones: Se producen cuando la arcada superior no cierra bien sobre la inferior. Es importante detectarlas precozmente para iniciar tratamientos que impidan su avance. Existen hábitos que pueden favorecer estas alteraciones: la persistencia del uso de chupete más allá de los 2 años; la utilización de tetinas o chupetes sin forma anatómica; el hábito de succión, generalmente del pulgar, o la respiración por la boca por posible hipertrofia (aumento de tamaño) de las amígdalas o los adenoides. A los 9-10 años es cuando se aconseja iniciar el tratamiento en caso que la mandíbula sea más pequeña. Sobre los 11-12 años, una vez erupcionadas todas las piezas, es el momento ideal para corregir las maloclusiones por falta de espacio. En cualquier caso, debe consultarse con el especialista, quien indicará el tratamiento adecuado en cada caso y su inicio.
Prevención bucodental
a) Caries; b) Higiene dental
a) Caries
Las bacterias que producen la caries son adquiridas. El recién nacido nace con la boca estéril y poco a poco va siendo invadida por los gérmenes. La transmisión de esos microbios se realiza, en la gran mayoría de los casos, a través de cuidadores adultos, del mismo modo que se puede transmitir una gripe.
Existen diferentes formas de transmisión de los gérmenes en la boca del niño; a veces los cuidadores adultos utilizan la boca como mecanismo de limpieza de un chupete, la tetina del biberón o una cuchara. Otras veces es la costumbre de besarlos en la boca.
No es necesario que los adultos tengan caries, simplemente el intercambio de saliva puede transferir los gérmenes a la boca de los niños; por ello es importante tener buenos hábitos de higiene bucodental en cualquier etapa del ciclo vital.
Existen diferentes causas que influyen en la aparición de la caries dental:
- El tipo de hidratos de carbono que se consumen: Se consideran muy cariogénicos (que provocan caries) los azúcares simples como la sacarosa, que es el azúcar más consumido, la fructosa y la glucosa.
- La concentración de azúcar: Alimentos como los caramelos, cereales azucarados, chucherías y pasteles tienen una alta concentración de azúcar.
- Las características físicas y la adhesividad del producto: Son más cariogénicos los azúcares sólidos, pegajosos o que se retienen con facilidad en las fisuras, en los huecos interdentales o en los bordes de las encías.
- La frecuencia del consumo: La concentración de azúcar en la saliva anula la función protectora de la saliva. Si se consume azúcar repetidamente se impiden los mecanismos defensores, y se altera la acidez de la saliva de forma prolongada. Así pues, el hábito de picar reiteradamente influye más en la aparición de caries que la cantidad total ingerida.
Alimentos cariogénicos (que pueden provocar caries):
- Azúcar
- Caramelos y dulces similares
- Chicles azucarados
- Pasteles y bollos
- Chocolate, galletas y pastas
- Frutos secos
- Patatas fritas (chips)
- Cereales endulzados con azúcar o miel
- Bebidas azucaradas
- Zumos comerciales
- Frutas azucaradas
- Quesos cremosos
Consejos sobre la alimentación
- No tomar, en la medida de lo posible, alimentos cariogénicos, especialmente si son sólidos, adherentes o con facilidad para quedar retenidos entre los dientes.
- Evitar al máximo el hábito de picar entre comidas.
- En caso de consumo, se aconseja proceder a continuación a un cepillado dental cuidadoso, retirando todos los restos de comida.
- Las frutas y los vegetales crudos mejoran la limpieza de los dientes y estimulan el flujo salival, por lo que son muy recomendables.
- Es útil retrasar el mayor tiempo posible la introducción de alimentos dulces en la dieta del niño.
- Cuando aparezcan los dientes, se debe empezar a ofrecer al niño alimentos sólidos que pueda masticar y tragar. Una buena masticación favorece el crecimiento de los maxilares y permite una mejor alineación dental.
Consejos de salud: Alimentación en la infancia y en la adolescencia
b) Higiene dental
Cepillado dental
Contribuye a disminuir la placa bacteriana.
A los 6-7 meses salen los primeros dientes y se debe iniciar la higiene bucal de los ninos, limpiándoles los dientes después de las comidas con una gasa y agua, o dedales bucales de silicona.
Con dos años, hay que introducir la utilización del cepillo de dientes, adecuado a su medida, con cantidades mínimas de dentífrico fluorado. Los padres deberían repasar el cepillado, ya que hasta los 6-7 años, el niño no adquiere la destreza manual necesaria para conseguir una higiene correcta. Cuando son pequeños puede utilizarse una técnica sencilla de barrido horizontal o de movimientos circulares, de forma suave.
No existe una evidencia consistente que indique la cantidad de tiempo que debe durar el cepillado, pero se aconseja hacerlo después de cada comida como mínimo dos veces al día, durante dos minutos cada vez. Hay que indicar al niño que escupa el exceso de pasta dentífrica y que no se enjuague la boca durante los dos minutos siguientes. El cepillado más importante es el de antes de acostarse, ya que los restos que quedan en los dientes durante toda la noche son lógicamente más peligrosos, tanto por el tiempo de exposición como por la disminución de la salivación durante el sueño.
A partir de los 6 años el niño puede iniciarse la técnica de limpieza por sectores, incluyendo la lengua y el surco de las encías.
Para evitar la contaminación y el deterioro de sus propiedades, debe cambiarse el cepillo de dientes cada 3-6 meses.
Hilo o seda dental
Sirve para limpiar los restos de comida entre los dientes que no se eliminan con el cepillado. Generalmente, se recomienda una vez los dientes del niño empiezan a tocarse los unos a los otros, aproximadamente hacia los seis años.
Es importante que el adulto enseñe al niño la técnica del uso del hilo dental. Si fuese necesario, existen sujetadores de hilo dental que facilitaran la limpieza.
Administración de flúor
El flúor es la sustancia más importante en la prevención de la caries dental. Hace más resistente el esmalte, favorece la remineralización y disminuye la placa bacteriana y la concentración de bacterias.
A pesar de ello, la mayor disponibilidad de flúor en las pastas fluoradas en la actualidad puede provocar el aumento de una afección llamada fluorosis dental, debido a su consumo excesivo durante el periodo de formación de los dientes. Esta afección consiste en un cambio en el aspecto de la superfície esmaltada del diente, que puede ir desde manchas blancas en los bordes, hasta, en casos más graves, manchas marronosas en todo el diente. En los casos leves, que son los más comunes, no se afecta la función del diente ni provocan dolor.
Para evitarlo, hay que supervisar el cepillado de modo que el niño no utilice demasiada pasta dental y aprenda a escupirla para evitar que la ingiera.
Las fuentes de flúor son múltiples:
- Ingesta de aguas fluoradas procedentes de la red pública.
- Administración de suplementos (gotas o comprimidos): sólo indicada en niños que no beben agua fluorada ni utilizan pasta con flúor.
- Dentífricos fluorados: Su utilización correcta es suficiente prevención en los niños que beben agua fluorada.
- Colutorios: Líquidos de enjuague que se pueden utilizar a partir de los 6 años. Pueden ser semanales, normalmente utilizados en los colegios, o diarios, utilizados en casa y más recomendados ya que los semanales no ayudan a crear el hábito y provocan olvidos.
- Geles y barnices de dientes: Tienen una concentración alta de flúor y se aplican en la consulta por profesionales, en situaciones de especial riesgo.
- Dentifricos fluorados: Utilizarlos correctamente es suficiente como prevención para los niños que beben agua fluorada.
Las recomendaciones de la Academia Europea de Odontopediatría (EAPD) respecto al uso de dentifrico con flúor en la higiene dental diaria son: - Entre los seis meses y dos años, dos veces al día con una pasta de dientes con 500 ppm de flúor, utilizando la cantidad similar a un guisante.
- Entre los dos y seis años, dos veces al día con pasta de dientes con entre 1.000 i 1,450 ppm de flúor, utilizando la cantidad similar a un guisante.
- Los niños mayores de seis años, dos veces al día con una pasta con 1.450 ppm de flúor, utilizando una cantidad de 1-2cm.
- Cuando se utiliza pasta fluorada junto con otros medios de aporte de flúor, hay que tener presente el efecto acumulativo del este, sobre todo en menores de seis años, para evitar el riesgo de fluorosis dental.
2. La alimentación
Los primeros años de vida, en especial los primeros 12 meses, constituyen uno de los períodos críticos del desarrollo del individuo. Es el período de tiempo en que se experimenta mayor crecimiento físico y también es la etapa en la que se adquieren de forma rápida las diferentes habilidades del desarrollo madurativo, de aquí la importancia de establecer desde el principio unos buenos hábitos alimentarios. Una correcta nutrición contribuye, no sólo a conseguir un crecimiento y un desarrollo adecuados, sino también a modular las diversas funciones del organismo y a prevenir alteraciones que se presenten a largo plazo.
Consejos de salud: Alimentación en la infancia y en la adolescencia
3. El sueño
3.2 Características del sueño infantil
3.3 Diferencias entre el sueño del niño y el del adulto
a) Lactante (hasta los 12 meses)
b) De los 12 meses a la edad escolar
c) Edad escolar
d) Adolescencia
El ser humano invierte aproximadamente un tercio de su vida en dormir.
Se ha demostrado que el sueño es una actividad necesaria, ya que cumple una función reguladora y reparadora en el organismo para contrarrestar los efectos del cansancio y del desgaste de la vigilia. Asimismo, al dormir el organismo incrementa la producción de sustancias que regulan y aumentan la respuesta inmunitaria.
El sueño infantil hace referencia al período, diurno o nocturno, durante el cual los niños descansan, asimilan y organizan lo que han visto y aprendido; maduran física y psíquicamente, e empiezan a ser autónomos respecto a sus padres y al mundo exterior, durante unas horas de sueño que varían según su edad y sus hábitos.
Los especialistas en la materia están de acuerdo en que la salud y el crecimiento de los niños se hallan estrechamente ligados a sus ritmos biológicos y de sueño.
Para poder comprender y detectar los momentos en los que se producen ciertas alteraciones del sueño, es importante conocer la fisiología del mismo.
3.1 Fisiología del sueño
En el periodo del sueño se pueden diferenciar varias fases, que van del sueño más ligero al sueño más profundo.
Los principales momentos del ciclo sueño-vigilia son tres:
- Periodo de adormecimento:
Se extiende desde el momento en que la persona cierra los ojos para dormir hasta que realmente queda dormida. En este momento, el ritmo basal se vuelve más lento, aparecen los bostezos, los músculos se relajan, el cuerpo se vuelve más pesado, los párpados cubren los ojos, y todo el cuerpo en general busca una posición para sentirse cómodo y poder, así, iniciar el sueño. - Periodo de sueño
Existen dos tipos de sueño con características y funciones diferentes, que se van alternando y repitiendo cíclicamente a lo largo de la noche hasta el despertar: - El sueño ligero o activo llamado REM (rapid eye movement o movimientos oculares rápidos). En esta fase el sueño es activo, con una elevada actividad neuronal y, en la cama, la persona se mueve y cambia de postura. La respiración y el pulso son irregulares, los ojos se mueven bajo los párpados y aparecen los sueños. Al ser un sueño ligero, es fácil despertarse.
Es una fase fundamental en el proceso de atención, memoria y consolidación del aprendizaje. - El sueño profundo o no REM, durante el cual cuerpo y mente están relajados. La respiración es pausada y regular. En esta fase es difícil despertarse y, en caso de hacerlo, puede haber confusión y desorientación durante unos segundos.
Esta fase tiene una función restauradora: aumenta la liberación de la hormona del crecimiento, se favorece la regeneración celular y ayuda a disminuir la respuesta al estrés durante la vigilia.
A lo largo de la noche se suceden ciclos completos de sueño de una duración de 90 minutos cada uno. Cada ciclo está compuesto, en este orden, por una fase de sueño lento (No REM) y una fase de sueño rápido (REM). Al final de cada ciclo natural de 90 minutos, hay un despertar natural antes de pasar al siguiente ciclo. - El despertar:
Es un momento más del ritmo biológico, regulador de todas las actividades vitales. Idealmente, la persona se despierta espontáneamente cuando el cerebro ha hecho la reposición de energía que le hacía falta y ha descansado bastante para poder volver a emprender el periodo de vigilia, poder volver a la actividad. En los adultos, la cantidad de horas de descanso es de 7-8 horas de media. Los niños necesitan de 9 a 10 horas y los lactantes unas 11-12 horas.
3.2 Características del sueño infantil
No existe un número “normal” de horas de sueño para los niños de una misma edad, el número de horas depende de las características individuales de cada niño y familia (actividades, hábitos, estado de salud o ambiente). Las necesidades del sueño son variables, aunque suelen ser mayores en los bebés y niños más pequeños, pero siempre debe tenerse en cuenta que cada niño y cada familia es único.
A pesar de ello, se puede establecer un margen de horas orientativo para cada edad:
- Durante los primeros días de vida, el recién nacido duerme más de 16 horas al día, con un ritmo de vigilia-sueño de, aproximadamente, 3 o 4 horas.
- A los 3 meses de edad ya se pueden diferenciar las dos clases de sueño: REM y no REM.
- A los 12 meses, la media de sueño es de unas 12 o 13 horas al día.
- A los 2 años, el niño suele dormir unas 13 horas al día, que se van reduciendo hasta llegar a las 10 o 11 horas a los 5 años. Las siestas son normales hasta los 3 o 4 años.
- Los despertares nocturnos son habituales en la primera infancia, los tienen: un 20-40 % de los niños menores de 3 años, un 15 % de los niños de 3 años y un 2 % de niños de 5 años.
- Entre los 6 y 10 años, el sistema nervioso central (SNC) ha madurado en gran parte y el promedio de horas de sueño es de 10 horas al día.
- En la adolescencia, se observa un aumento del sueño y una tendencia fisiológica a retrasar el sueño nocturno. El adulto joven suele dormir unas 8 horas al día y la mayor parte es sueño del tipo no REM.
3.3 Diferencias entre el sueño del niño y el del adulto
La relación entre la falta de sueño y el comportamiento del niño no es tan evidente como en el caso de los adultos.
Un adulto cansado puede estar irritable, somnoliento y tener poca energía; por su parte, un niño cansado puede estar hiperactivo, antipático o mostrar trastornos del comportamiento, como déficit de atención, tener problemas de aprendizaje o, incluso, sufrir un retraso del crecimiento.
En líneas generales, los niños necesitan más tiempo de sueño que los adultos. Algunos bebés pueden estar somnolientos en su cuna y pueden dormirse solos, mientras que otros necesitan que sus padres les ayuden a dormirse. Mientras que los adultos entran directamente en la fase de sueño profundo (no REM), los niños pequeños entran primero en una fase de sueño más superficial (REM), que aparece aproximadamente a los 30-45 minutos del inicio del sueño; 20 minutos después entran gradualmente en el sueño más profundo (no REM), del cual ya no es tan fácil que despierten.
Un lactante dormido profundamente una hora después de haberse dormido empieza a moverse y a estirarse, sus párpados aletean, realiza muecas y respira de forma irregular; esto indica que está entrando de nuevo en una fase de sueño ligero (REM). En unos 10 minutos, se pasa de este tipo de sueño al sueño profundo (no REM) y es un período vulnerable, durante el que muchos niños despiertan si están incómodos o tienen hambre.
Un ciclo completo de sueño es más corto en los niños que en los adultos: en los niños suele durar unos 45-50 minutos, mientras que en los adultos tiene una duración de 90-100 minutos, es decir que los niños tienen un período de sueño vulnerable cada hora o menos. Algunos niños pueden pasar estos períodos sin despertarse y, si lo hacen, saben relajarse y volver a dormirse solos, aunque la mayoría precisa comer, la tranquilidad de una voz conocida o el contacto con los padres.
El sueño ligero (REM) ocupa el 50 % de cada ciclo en los niños, frente al 20 % en los adultos; es decir que los niños no duermen tan profundamente. Así pues, los niños no solamente tardan más en dormirse y tienen períodos de sueño vulnerable con más frecuencia que el adulto, sino que además el sueño ligero (REM) dura el doble que en el adulto.
Hay que tener en cuenta que las necesidades de los bebés son muy altas y su capacidad de comunicación muy baja. Si durmieran profundamente mucho tiempo, algunas de sus necesidades podrían no quedar cubiertas. Por ejemplo, los bebés tienen el estómago pequeño y, además, la leche materna se digiere con rapidez; si su sueño fuera profundo no podrían expresar que tienen hambre. Es decir, el sueño REM protege a los bebés; intentar que duerman profundamente demasiado pronto puede ser contraproducente para su desarrollo.
Los investigadores del sueño también consideran que el sueño ligero ayuda a desarrollar el cerebro, ya que durante esa fase no descansa. De hecho, el flujo sanguíneo es casi el doble que durante la vigilia y se incrementa la síntesis de ciertas proteínas de los nervios.
También se considera que el cerebro del niño puede usar el sueño ligero para procesar la información adquirida durante las horas de vigilia: clasificar lo ocurrido durante el día y organizar la nueva información, incorporándola a la ya guardada. La infancia es el período de la vida en el que se duerme más, en el que más horas de sueño activo hay por la noche y, además, es el período en que el cerebro se desarrolla más rápidamente.
A medida que el niño crece y madura, el sueño también va madurando. Las fases de sueño profundo se alargan, los períodos de sueño vulnerable para los despertares nocturnos disminuyen y el niño entra más rápidamente en la fase de sueño profundo.
3.4 Higiene del sueño
a) Lactante (hasta los 12 meses); b) De los 12 meses a la edad escolar; c) Edad escolar; d) Adolescentes
a) Lactante (hasta los 12 meses)
El recién nacido duerme mucho, pero no puede hacerlo de forma continuada. El lactante puede mamar o tomar el biberón entre 1 y 5 veces cada noche durante los primeros meses. A partir de los 6 meses estas tomas nocturnas no suelen ser necesarias y es aconsejable no prolongarlas, pues pueden convertirse en un hábito incómodo para todos.
El niño aprende a asociar estímulos externos como el ruido y la luz con la vigilia, y el silencio y la oscuridad con el sueño. Estos estímulos, las rutinas del sueño que enseñarán los padres y los horarios de las comidas ayudarán al cerebro a configurar una correcta diferenciación del ciclo sueño-vigilia.
Consejos para instaurar hábitos de sueño saludables
- Favorecer que el bebé se mantenga despierto durante el día mientras come, a través de estímulos suaves.
- Después de cada toma, intentar mantener el bebé despierto de 10 a 15 minutos.
- Tranquilizar el bebé con movimientos y palabras suaves, con sonidos repetitivos y monótonos (sonidos clave) y con el contacto cara a cara para ayudar a disminuir el nivel de activación sin llegar a dormirlo.
- Dejarlo en la cuna despierto pero adormilado.
- Tener en cuenta que los lactantes pueden tardar en dormirse de 20 a 30 minutos.
- Recordar que empiezan a dormir con un sueño ligero, así que si se mueven, respiran de forma irregular o emiten sonidos no significa que estén inquietos o molestos y no se les debe despertar, ya que es una fase normal.
- Las tomas nocturnas deberían ser breves y relajadas, con los mínimos estímulos, ya que deben ir desapareciendo a partir de los 6 o 7 meses.
- Es útil proporcionar elementos que se vinculen con el sueño como muñecos o mantitas, que sean seguros y que sólo se utilicen para conciliar el sueño.
- En el primer año se puede usar el chupete como forma de consuelo, siempre que se haya establecido la lactancia materna (a partir de las 4 semanas de vida).
- Debe tenerse en cuenta que dar el pecho o el biberón puede ser útil para dormir al bebé, pero de esta forma se establece un hábito y el niño necesitará esta toma cada vez que despierte por la noche o cuando quiera dormir.
- Es importante establecer y mantener rutinas desde los primeros meses de vida antes de acostar al bebé, con rituales de higiene, alimentación e intercambio afectivo.
b) De los 12 meses a la edad escolar
Consejos para instaurar hábitos de sueño saludables
El ritmo de sueño-vigilia se adquiere en el primer año de vida.
- A medida que el niño crece, es aconsejable favorecer momentos de “separación” durante el día: por ejemplo, dejar que el niño juegue en otra habitación.
- El ambiente debe ser tranquilo y oscuro. Debe haber el mínimo ruido ambiental posible.
- La temperatura de la habitación ha de ser confortable: un exceso de calor o de frío favorece los despertares nocturnos.
- Deben establecerse horarios regulares para las siestas. Se ha de evitar obligar a dormir al niño durante el día, pero debe haber al menos un período de relax y descanso. Existe la falsa creencia de que si se suprime la siesta el niño dormirá más por la noche; a pesar de ello sí deben evitarse las siestas tardías o muy prolongadas.
- Deben establecerse rutinas, que no sean ni largas ni complicadas, que ayuden al bebé a prepararse para dormir, por ejemplo contar un cuento, escuchar música, etc.
- El niño debe poder escoger el cuento, el pijama, la música, etc., de forma que tenga la sensación de estar involucrado en la situación.
- Hay que evitar que el niño se duerma fuera de su cama (en el sofá, en la cama de los padres, etc.); permitir que duerma fuera de su cama no le ayudará en absoluto a aprender a dormir solo. Es cierto que hoy en día hay diversidad de opiniones en este sentido, pero debe tenerse en cuenta que dormir en la cama de los padres altera la fisiología del sueño del niño y de los adultos, el sueño es menos reparador y existe mayor riesgo de asfixia en niños pequeños.
- Se aconseja no imponerse una fecha límite para conseguir que el niño duerma bien; es mejor limitarse a seguir las pautas establecidas.
- Es importante evitar que el niño haga la asociación habitación-castigo.
c) Edad escolar
Consejos para mantener hábitos de sueño saludables
- A esta edad, los niños madrugan; es importante mantener unos horarios regulares para comer, jugar, etc., sobre todo en los días lectivos.
- Debe dejarse tiempo suficiente para que el niño se tranquilice antes de dormir.
- La hora de acostarse y levantarse debe ser aproximadamente la misma todos los días. Se puede avisar al niño con antelación para que se prepare para dormir, y así pueda acabar de jugar e inicie las rutinas previas a acostarse.
- Debe tenerse en cuenta que las rutinas previas a acostarse deben finalizar en el dormitorio del niño y deben tener unos límites claros: número de cuentos, canciones, etc. Completarlas cada día, de la misma forma, ayuda al pequeño a sentirse seguro y a predecir y anticipar lo que se espera de él.
- La actitud de los padres ha de ser firme, con el fin de transmitir el mensaje de que se le está enseñando a dormir y de que no es ningún castigo ni una disputa padres-hijo.
- Debe fomentarse el ejercicio físico diario y evitar la actividad vigorosa 1 o 2 horas antes de acostarse.
- Se desaconsejan los alimentos o bebidas estimulantes a última hora de la tarde (refrescos de cola, chocolate, etc.).
- Cuando el niño proteste o llore durante la noche, se debe reflexionar sobre lo ocurrido durante el día. No se aconseja reñirle: si los padres se enfadan, el niño se agitará aún más; es importante intentar no perder la calma y transmitir el mensaje de que los padres están para tranquilizarlo si lo necesita.
- Ver la televisión para conciliar el sueño o estar más de 2 horas al día frente a una pantalla limita el sueño del niño.

d) Adolescentes
En la adolescencia existe un retraso fisiológico del inicio del sueño y una mayor necesidad de dormir. Estos factores pueden conllevar irritabilidad, despertares difíciles y menor rendimiento académico en las primeras horas de clase.
Consejos para mantener hábitos de sueño saludables
3.5 Despertares nocturnos
Existen breves despertares que interrumpen el sueño, tanto en niños como en adultos; se producen a lo largo de toda la noche, son normales y no superan los 30 segundos de duración. El lactante y el niño pequeño pueden tener de cinco a siete despertares durante la noche. Estos breves despertares persisten en la edad adulta y aumentan en el anciano, tanto en número como en duración.
Durante estos despertares la persona adulta puede reconocer si la situación ambiental es la misma, y suele arreglar las sábanas o cambiar de posición; los despertares no son recordados al día siguiente a no ser que se prolonguen por cualquier motivo. Este fenómeno es importante en los pequeños ya que si el niño no sabe o no puede dormirse solo otra vez, va a despertar a los padres con su llanto y se iniciará una distorsión de los hábitos de sueño.
Durante el primer año de vida, el niño aprende diferentes hábitos como comer correctamente según las normas sociales, es decir, sentado, con el plato en la mesa y empleando los utensilios correspondientes. Con el sueño debe suceder lo mismo, teniendo en cuenta que se encuentra sometido a una lenta maduración y que es susceptible de modificación.
Hay características genéticas y prenatales que influyen en el sueño infantil, pero sobre todo influyen las rutinas diarias, el tipo de relación o apego del niño y los padres y la actitud de los padres frente al sueño, ya que cada familia tiene su nivel de tolerancia y sus creencias.
En ocasiones puede ser necesario actuar para eliminar los factores que impiden el sueño adecuado del lactante o para ajustarlo de forma que mejore la interacción con sus padres.
En primer lugar, hay que recordar que los niños más pequeños son muy sensibles a cualquier pequeño cambio en el entorno, ya que su sueño es bastante superficial, por lo cual hay que evitar estímulos que puedan despertarlos.
Si a medida que el niño crece persisten los problemas, existen muchos modelos para enseñar a dormir al niño. No hay sistemas buenos o malos, tan solo diferentes. Se recomienda buscar el modelo adecuado a cada niño o familia.
- Sistemas que consideran natural la demanda del niño, como un mecanismo evolutivo de supervivencia
Estos sistemas son favorables a atender al lactante cuando se despierta y llora. Sugieren la cercanía entre el niño y los padres para que la atención a sus demandas se satisfaga más rápidamente y haya una menor interrupción del descanso. Se considera que dormir en la misma habitación permite una mejor vigilancia del niño y que el colecho (dormir los padres y el niño en la misma cama o en camas juntas) favorece especialmente a los lactantes alimentados al pecho, ya que la madre puede atender al niño e incluso darle el pecho y volver a dormirse al poco rato.
Es una opción que parece segura respecto al síndrome de muerte súbita del lactante (incluso podría ser protectora), con ciertas condiciones: los padres no deberían estar exhaustos, no deben consumir ninguna droga (incluido el alcohol) o fármaco que afecte el nivel de atención, no se debe fumar en la habitación, y deben evitarse sofás o superficies de descanso blandas y mantas o edredones pesados. - Técnicas basadas en no prestar atención al llanto (conductuales)
Estas técnicas consiguen altos resultados en la modificación de los hábitos del sueño (en tres de cada cuatro niños) en menos de una semana, pero resultan difíciles de aplicar para muchos padres. Se trata de no atender al niño en el sentido de acunarle o estar con él hasta que se duerma. Una opción más moderada, aunque de resultado más lento, consiste en atender el llanto progresivamente, cada vez más tarde. Por supuesto, hay que descartar que existan problemas que requieren una solución específica, como dolor, alteraciones digestivas, eccemas, etc. - Existen también actitudes intermedias basadas en intentar crear un entorno favorable para el sueño, en evitar el condicionamiento que supone acunar o alimentar específicamente para inducir el sueño y en intentar retrasar unos minutos la alimentación en los despertares nocturnos a partir de las 3 semanas de edad.
3.6 Trastornos del sueño (disomnias)
Los trastornos del sueño en los niños son más frecuentes y diferentes que en los adultos.
Los más habituales se producen más por problemas de conducta que por trastornos reales o enfermedades.
a) Insomnio (niño al que le cuesta dormirse)
- Conductual. Se da por una falta de límites establecidos o por asociaciones inapropiadas con el inicio del sueño. El niño es incapaz de conciliar el sueño solo, se resiste a irse a la cama, tiene ansiedad al irse a dormir y despierta a menudo por la noche.
- Higiene de sueño inadecuada. Las actividades diurnas impiden una adecuada calidad del sueño y de la vigila diurna.
- Síndrome del retraso de fase. Se trata de la alteración del ritmo de sueño, con insomnio a la hora de dormir y dificultad para despertarse por la mañana. A pesar de esto, mientras duermen, la duración y calidad del sueño son normales. En los adolescentes, este tipo de insomnio es fisiológico.
- Síndrome de piernas inquietas. El niño tiene la necesidad urgente de mover las piernas en situación de reposo, generalmente con sensación desagradable. Empeora al finalizar el día, pero puede mejorar con el movimiento.
Actitud de los padres/família: - Aplicar los consejos de una correcta higiene de sueño.
- consultar al equipo de salud.
b) Síndrome de apnea obstructiva del sueño
Se trata de la obstrucción total o parcial de las vías aéreas superiores, de forma intermitente, que altera la ventilación y el patrón normal de sueño. Los niños presentan un sueño intranquilo, con ronquidos, apneas, posturas peculiares para favorecer la respiración, usan la musculatura respiratoria accesoria y practican la respiración bucal diurna.
Causas. Hipertrofia de las amígdalas y adenoidea, obesidad, anomalías craneofaciales.
Actitud de los padres/família:
- consultar con el pediatra para establecer la causa y el tratamiento adecuado.
- Favorecer la respiración con lavados nasales, levantar la parte superior de la cama y evitar el aire acondicionado o calefacción alta.
c) Parasomnias (niño que presenta procesos anormales durante la noche)
- Sonambulismo. Episodios en los que el niño se levanta e inicia algún tipo de actividad motora. Aparece entre los 4 y 6 años, con un pico de prevalencia a los 12 años, y desaparece habitualmente alrededor de los 15 años. Los episodios pueden durar desde pocos minutos hasta media hora. Ocurren en las primeras fases de sueño profundo (no REM). Resulta difícil despertar al niño, la coordinación de movimientos es pobre y el habla incomprensible; suele existir riesgo de lesiones. Al día siguiente el niño no recuerda el episodio.
Actitud de los padres/famlília: - Adoptar medidas de seguridad.
- No despertarlo, tan sólo conducirlo de nuevo a la cama con suavidad y órdenes sencillas.
- Terrores nocturnos. El niño tiene episodios de llanto bruscos e inesperados, con sudor frío y una expresión de miedo intenso en la cara. Ocurren durante la primera mitad de la noche y ceden espontáneamente a los cuatro o cinco minutos. Durante el episodio es muy difícil despertarlo porque está profundamente dormido y si se despierta se sorprende porque no entiende qué ha pasado. Al día siguiente no recuerda el episodio. Aparecen a los 2-3 años, en rachas, y pueden persistir hasta llegar a la adolescencia.
Actitud de los padres/família: - Vigilar que el niño no caiga de la cama.
- No hablarle ni intentar despertarlo. Acompañarlo hasta que se calme.
- Es necesaria la intervención del especialista si los terrores son repetitivos y repercuten en el descanso del niño.
- Pesadillas. Son habituales, limitadas y benignas. Ocurren durante la segunda mitad de la noche, durante la fase de sueño ligero (REM). Aumentan con el estrés, la fatiga, y con cambios del entorno o de las circunstancias habituales. La edad de inicio es hacia los 3-4 años. El niño se despierta muy asustado, totalmente alerta y puede explicar lo soñado. Al día siguiente recuerda el episodio.
Actitud de los padres/família: - Intentar calmar al niño, tratando de quitarle importancia a lo soñado.
- Es necesaria la intervención del especialista si las pesadillas son repetitivas y repercuten en el descanso del niño.
Evolución psicológica y social (de 0 a 18 meses)pP@)
El desarrollo psicomotor ('psico' = mental + 'motor'= movimientos) es el proceso de crecimiento del niño desde su nacimiento hasta los 2-3 años, en lo referente al control y al conocimiento de su cuerpo y a la relación y la comunicación con su entorno humano y físico. Es un proceso complejo y dinámico resultado de una total interrelación entre la maduración física, la psíquica y la social.
Así, el desarrollo del niño pequeño depende de la maduración del sistema nervioso, del mundo que lo envuelve, y que le da lo que va necesitando para su crecimiento personal, y del proceso interno de estructuración de su pensamiento y personalidad.
Los cinco sentidos conectan al bebé con el exterior. A través de ellos el cerebro recibe la información que necesita para explorar el mundo y relacionarse con los demás. La colaboración de los padres, a menudo de forma inconsciente, es imprescindible para su desarrollo. Tocarlo, acariciarlo, gesticular y hablarle le ayuda a desarrollar el tacto, la vista y el oído.
No hay dos bebés iguales, cada niño tiene su propio ritmo evolutivo.
1. Evolución psicológica y social del recién nacido y lactante (0 a 18 meses)
1.1 El llanto, 1.2 Movimientos reflejos, 1.3 Respuesta a los estímulos, 1.4 El lenguaje
1.1 El llanto
Es el recurso que tiene el bebé para manifestar lo que le pasa, ya sean molestias físicas o emocionales, y, por tanto, requiere respuesta.
El recién nacido no llora sin tener motivos. Ante un lactante que llora los dos aspectos básicos que se deben considerar son:
- Distinguir si el llanto es fisiológico o patológico.
- Verificar si hay una causa orgánica que requiera tratamiento médico.
Las causas más habituales de llanto son:
- Relacionadas con la alimentación:
- Sensación de hambre o de sed
- Hiperconcentración de la leche
- Técnica alimentaria inadecuada: forzar a comer, mal horario, etc.
- Relacionadas con el estado de ánimo:
- Sensación de soledad
- Deseo de ser tomado en brazos
- Acostarlo
- Relacionadas con la higiene y el entorno:
- Pañales mojados
- Sensación de frío o calor
- Ruidos intensos
- Otras causas:
- Dentición
- Cambios de posición
- Cólico del lactante
La respuesta adecuada es cogerlo en brazos y procurar comprenderlo. De esta manera no se malcría, sino que se refuerza su confianza en los padres, se favorece su relajación y se establece una correcta comunicación con el pequeño.
- Problemas de salud en recién nacido y lactante
1.2 Movimientos reflejos
La postura habitual del recién nacido es con las extremidades flexionadas, las manos con los puños cerrados y los dedos semiflexionados. Despiertos, realizan movimientos de flexión-extensión de las cuatro extremidades. Estos movimientos no son coordinados y sirven para ejercitar los músculos que más adelante realizarán los movimientos coordinados y complejos.
El bebé reacciona a los estímulos con movimientos reflejos de las extremidades y los músculos faciales. Estos reflejos son reacciones automáticas e involuntarias que tienen un origen primitivo, seguramente defensivo, que han quedado grabadas en el código genético y que se manifiestan al nacer, cuando el sistema nervioso aún es inmaduro. Desaparecen durante los primeros cuatro meses como signo de una evolución normal en el desarrollo del niño. Son sustituidos por movimientos conscientes a medida que el niño crece.
Tipos de reflejos:
- Reflejo de búsqueda. Al golpear suavemente su mejilla con los dedos, el bebé gira la cara hacia el lado percutido.
- Reflejo de prensión palmar. Ante una presión en la palma el bebé cierra la mano.
- Reflejo de prensión plantar. Ante una presión en la planta flexiona los dedos del pie.
- Reflejo de marcha automática. Si se le apoya de pie sobre una superficie dura y se le inclina hacia delante, dará unos pocos pasos.
- Reflejo de Moro superior. Al levantarlo un poco tirando de las manos y al soltarlo a continuación, el bebé separa bruscamente los brazos con las manos abiertas, los vuelve a juntar sobre el pecho y finalmente puede iniciar el llanto. Este reflejo también se activa ante un ruido imprevisto o una luz intensa repentina.
1.3 Respuesta a los estímulos
El recién nacido enfoca a una distancia de 20-30 cm (es la distancia que le separa de la cara de la madre cuando toma el pecho), se fija en lo luminoso y en lo que se mueve. La cara humana es un estímulo completo, por eso se aconseja mirarle con diferentes expresiones y muecas para llamar su atención.
El bebé se relaciona con el mundo a través de su piel, cuando manipula objetos de distintos tamaños y texturas. Dejar que investigue por su cuenta favorece su desarrollo.
Al nacer ya empieza a distinguir diferentes sonidos. Le gustan los repetitivos (sonajeros). Es importante hablarle despacio, acompañando las palabras con gestos. También es estimulante escuchar con él canciones infantiles o cantárselas. Si desde el inicio vocalizamos correctamente al hablarle, luego le será más fácil hablar con una dicción correcta.
Niño de un mes
Suele dormir gran parte del día, se despierta si tiene hambre o alguna molestia y se tranquiliza al oír la voz de sus padres.
Es muy receptivo a la voz y la cara de la madre. Mira fijamente las caras. Disfruta con actividades como el baño. Cuando la madre le proporciona bienestar, esboza una sonrisa que refleja satisfacción profunda.
Todavía no soporta demasiados estímulos que lo exciten, pero reacciona claramente a los ruidos fuertes, y la luz atrae su mirada.
Consultar con el pediatra o enfermera cuando el niño:
- No levanta momentáneamente la cabeza.
- Rechaza el alimento de forma persistente o tiene problemas de succión.
- No fija la mirada en las caras.
- Se muestra irritable de forma persistente sin haber una causa clara.
Niño de 2 meses
Los reflejos primarios, aunque no todos, tienden a desaparecer. Va siendo más sensible a su entorno inmediato (hogar). Se vuelve más expresivo y activo. Emite sonidos para expresar bienestar. Aparece la primera sonrisa intencionada en respuesta a la mirada y al habla de la madre o de las personas conocidas. Puede estar más despierto si se comunican con él. Parece buscar estímulos, se interesa por diferentes sonidos, mira los objetos que están en su campo visual, prefiere mirar el movimiento de personas que el de objetos.
Niño de 3 meses
Los movimientos reflejos empiezan a ser sustituidos por los voluntarios, aunque están poco coordinados todavía. Levanta la cabeza en decúbito prono (boca abajo). Tiene mucho interés por sus manos, que mira y puede llevarse a la boca. Está más abierto a su mundo, aumenta el tiempo que permanece despierto. Gira la cabeza para seguir un objeto que se desplaza; hace persecución óptica horizontal y vertical. Las emisiones de sonidos son más prolongadas (edad del balbuceo) y expresa sus sentimientos mediante mímica y gritos de alegría o de mal humor. Está atento a las conversaciones. Se consolida la sonrisa en respuesta a la mirada humana (sonrisa social). Puede calmarse con la proximidad de la madre. Busca las caras y aprecia mucho la compañía. Al recibir una atención continuada y cariñosa, va adquiriendo confianza básica con el entorno. Puede empezar a adquirir los hábitos de sueño, aunque aún se despierta por la noche.
Consultar con el pediatra o la enfermera cuando el niño:
- No levanta la cabeza de forma sostenida.
- No sigue las caras con la mirada.
- No efectúa ninguna respuesta a los estímulos sonoros (la voz humana, sonidos fuertes...).
- No emite sonidos.
- No ha desarrollado la sonrisa social.
Niño de 4 meses
Ya puede levantar la cabeza y el tórax apoyándose en los antebrazos. Puesto boca abajo intenta girarse a decúbito lateral (de costado). Sostenido en vertical sobre una superficie plana, apoya los pies y disminuye la flexión de las piernas. Junta las manos, se lleva los objetos a la boca y juega con los dedos de la mano. Puede ver objetos a muchas distancias. Mantiene más el interés y los períodos de observación son más largos. La agudeza auditiva ya está bien adquirida. Identifica sonidos familiares girando la cabeza hacia la dirección adecuada.
Ha mejorado la calidad y la entonación de la voz. Demuestra alegría con sonidos que puede hacer repetidamente. Ríe sonoramente (a carcajadas).
Es una edad de gran importancia para la socialización. Se muestra alegre incluso ante extraños. Todo le interesa. Va alargando los períodos de vigilia. Conoce bien a sus padres y les dedica sonrisas discriminativas. Reconoce el biberón si lo utiliza.
Niño de 5 meses
Boca abajo ya puede levantar el tórax apoyándose en las palmas de las manos. Intenta ponerse boca arriba; en esta postura se toca las piernas con las manos. Se muestra muy activo. Si lo mantenemos de pie, aguanta una gran parte de su peso.
Es capaz de coger voluntariamente (prensión voluntaria) y con dificultad los objetos próximos, que se lleva a la boca. Esto le ayuda a comprender que el objeto es algo diferente de él, que es exterior a él. Si el objeto desaparece, todavía no lo busca. Se muestra intrigado por su reflejo en un espejo. La voz humana le resulta especialmente interesante, va asociando el lenguaje y la comunicación a un proceso de afectividad y bienestar. Pide más atención, necesita el contacto con los padres para mirar, comunicarse y sentirse seguro. Va diferenciando las tonalidades afectivas del lenguaje y de la mímica. Se acortan los espacios de sueño. Puede despertarse intranquilo.
Consultar con el pediatra o la enfermera cuando el niño:
- Puesto boca abajo, no se apoya en los antebrazos.
- No controla la cabeza en posición vertical.
- No persigue los objetos con los ojos.
- No efectúa verbalización recíproca.
- No muestra interés por el entorno inmediato.
Niño de 6 meses
Boca abajo levanta la cabeza, el tórax y parte del abdomen, llevando la cabeza hacia atrás. Si tumbado boca arriba le ponen los pulgares en sus manos, tracciona y se sienta. Comienza a cogerse los pies. Sentado puede mantenerse con un soporte mínimo y comienza a apoyarse en sus manos. Consigue controlar la cabeza.
La prensión palmar voluntaria está bien adquirida. Palpa superficies con las palmas. Inicia el balbuceo o encadenamiento de sílabas. Puede variar el volumen de sus expresiones, ejercita los diferentes tonos de su repertorio. Le gusta el sonido de su voz. Comienza a mostrar un comportamiento diferente frente a los desconocidos.
Niño de 7 meses
Boca abajo, se apoya en las manos y puede separar una mano de la superficie de apoyo para coger un objeto. Voltea de prono a supino. Se coge los pies y se los lleva a la boca. Si le ofrecemos un dedo para cogerse, se levanta él mismo para sentarse. Se mantiene sentado (sedestación) con el apoyo de las manos por delante. Mantenido en pie, le gusta saltar y agacharse.
Inicia las tentativas de pinza inferior (con la base del pulgar y la parte lateral del índice). Se pasa objetos de una mano a otra. Son movimientos aún imprecisos.
Perfecciona el balbuceo con mayor diferenciación de las sílabas. Utiliza sus sonidos para llamar la atención.
Se muestra muy interesado en todo lo que le rodea. Puede estar solo, pero la presencia de la madre es primordial. Diferencia a su madre de otras personas, llora cuando se aleja. Sigue con atención las actividades de la persona que lo cuida.
Consultar con el pediatra o la enfermera cuando el niño:
- Boca abajo, no se apoya en las manos.
- No inicia la sedestación.
- No coge objetos.
- No dirige la mirada a quien le habla.
- Muestra inexpresividad facial.
Niño de 8 meses
Boca abajo, puede ponerse a gachas. Voltea en los dos sentidos. Generalmente mantiene la sedestación de forma estable, pero poco tiempo. Se mantiene de pie si se le coge por ambas manos.
Perfecciona la prensión en pinza inferior. Puede dejar el objeto de una mano para coger otro. Juega a lanzar los objetos.
Emite sonidos cuando ve personas u objetos. Puede iniciar la duplicación de las sílabas. Se habla a sí mismo. Puede susurrar.
Al controlar la sedestación tiene más independencia de movimientos y de relación con su entorno. Practica los movimientos, la manipulación y el lenguaje adquiridos. Le gusta mirar su imagen en el espejo y sonríe. Puede extender los brazos para que lo cojan. Comienza a imitar a los adultos a los que tiene confianza. Llora en presencia de extraños. Es muy sensible a las separaciones de su madre, que pueden provocarle una fuerte ansiedad.
Niño de 9 meses
Intenta gatear. Puede arrastrase sobre el abdomen hacia adelante; le gusta voltear para desplazarse. Sentado, puede inclinarse hacia delante sin perder el equilibrio. De pie y apoyado en un soporte puede mantener el equilibrio unos segundos.
Tiene más independencia manual. Controla mejor la pinza inferior. Aproxima objetos a los padres pero todavía no los entrega. Toca detalles de los objetos con el índice. Puede golpear dos objetos entre sí. Deja caer voluntariamente los objetos para volverlos a coger. Continúa la dependencia de la madre y constantemente le dirige la mirada como si no la quisiera perder de vista. Le encanta el juego de esconderse y mostrar la cara ("juego del tat"), que le ayuda a la elaboración mental de la separación de la madre. Puede imitar acciones sencillas como hacer palmas. Reacciona con desconfianza delante de una persona extraña.
Consultar con el pediatra o la enfermera cuando el niño:
- No se mantiene sentado con un soporte mínimo.
- No voltea.
- No se pasa un objeto de una mano a otra.
- No emite sonidos silábicos.
- No parece reconocer a la persona que le cuida habitualmente.
- No muestra interés por el entorno amplio.
Niño de 10 meses
Ya puede gatear de forma poco coordinada, aunque una proporción de niños (15 al 20 %) no lo hará antes de caminar. Se balancea manteniéndose a gachas. Sentado mantiene una postura casi permanente con la espalda erguida y las piernas extendidas. Puede ponerse de pie cogiéndose a los muebles, y mantener la postura.
La pinza inferior va evolucionando hacia la pinza fina o superior (puntas del pulgar y el índice en oposición). Puede coger objetos pequeños.
Utiliza sílabas repetidas e inicia imitaciones de expresiones conocidas. Puede decir adiós con la mano. Reacciona al oír su nombre.
Le gusta desplazarse por el suelo; quiere explorarlo todo. Le gusta introducir y sacar objetos de un recipiente. Adapta sus manos a la forma del objeto, lo explora por un rato y lo puede lanzar bruscamente al suelo. La desconfianza frente a los extraños es más clara.
Niño de 11 meses
Puede caminar solo (marcha autónoma), cogido de las manos de un adulto o de los muebles, lateralmente. Gatea con coordinación y puede hacer la marcha del oso apoyándose en manos y pies. La manipulación se perfecciona. Señala objetos con el índice.
Inicia el lenguaje significativo. Pueden aparecer las primeras palabras con sentido todavía amplio. Mueve la cabeza para negar. Entiende las prohibiciones. Busca con la mirada a la madre o al padre cuando los nombra. Comprende el significado de algunas palabras.
Mejora la memoria visual. Puede anticipar ciertos acontecimientos como el ruido de un objeto al caer. La imitación es cada vez más importante. Puede empezar a entregar objetos a la madre si se lo pide. Le gustan los juegos que implican aparición y desaparición, separación y encuentro.
Niño de 12 meses
Puede caminar solo. Continúa la mejora del equilibrio. También mejora la prensión, fina y precisa.
Perfecciona el lenguaje significativo, aunque este aspecto depende mucho de las variaciones individuales, es decir, cada niño tiene su propio ritmo de adquisición del lenguaje. Puede imitar sílabas y comprender el significado de frases cortas.
Sigue interesado en introducir y sacar objetos de un continente. Este juego le ayuda a comprender los conceptos de dentro y fuera. Entrega objetos cuando se lo piden. Puede iniciar el juego de lanzar una pelota a otra persona.
Es capaz de bailar escuchando música. Va mejorando las imitaciones y esto le ayuda al descubrimiento de los otros. Va tomando conciencia de que es una persona diferente. Puede mostrase tozudo y ansioso cuando no consigue lo que desea.
Empieza a tolerar mejor las separaciones de la madre, va siendo más sociable. Puede pedir ayuda. Colabora al vestirlo. Le gusta jugar con la comida. Le fascina su imagen en el espejo y juega con ella.
Consultar con el pediatra o la enfermera cuando el niño:
- No se sienta de forma estable y autónoma.
- No se mantiene de pie (bipedestación) con un soporte.
- No se desplaza.
- No efectúa la pinza manual.
- No emite bisílabos.
- No busca objetos escondidos, no inspecciona objetos con detenimiento.
- No extiende los brazos para que le cojan.
Niño de 15 meses
Camina solo. Sube escaleras gateando. De pie se puede agachar para coger un objeto. Puede arrodillarse sin ayuda. El equilibrio aún es precario.
Sabe sostener una cuchara de forma todavía imperfecta. Puede pasar las hojas de un cuento y hacer garabatos.
Ya puede decir “mamá” o “papá” con sentido específico y también tres palabras más. Puede repetir palabras sencillas. La comprensión del lenguaje avanza rápidamente.
Al poder caminar, explora su entorno más detenidamente. Esto también afecta a su personalidad y acepta menos las limitaciones de su familia. Practica los movimientos y no se queda quieto. Tiene necesidad de los otros para divertirse. Comienza a interesarse por las pequeñas construcciones y juegos de encaje. Puede imitar actividades domésticas. Demuestra interés en comer solo. Es tozudo y perseverante. Puede despertarse temporalmente por la noche.
Consultar con el pediatra o la enfermera cuando el niño:
- No pasa de tumbado a sentado por sí mismo.
- No facilita que lo vistan.
- No camina con un soporte.
- No efectúa demandas gestuales claras.
- No comprende palabras habituales.
- No tolera la separación de la madre.
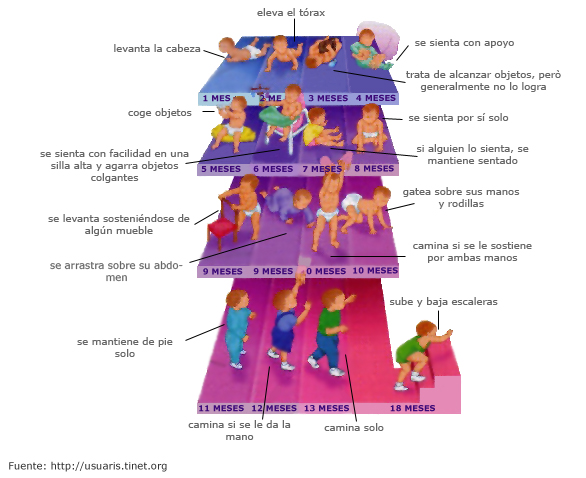
Niño de 18 meses
Puede subir escaleras cogido de la mano. Intenta saltar sobre los dos pies. Empieza a correr con las piernas separadas. Puede caminar hacia atrás.
Puede quitarse algunas piezas de ropa. Puede comer solo. Le gusta hacer garabatos. Sabe hacer torres con tres cubos.
Nombra partes de su cuerpo. Puede decir de 4 a 6 palabras con sentido, aparte de "mamá" y "papá". Tiene jerga propia. Comprende órdenes más complejas.
Destaca la vitalidad que tiene porque practica los nuevos aprendizajes motrices adquiridos, pero el equilibrio aún es inestable, por lo que las caídas son frecuentes.
Le gustan los juegos de persecución, y se refugia en su madre. Disminuyen los desbordamientos por excitación de los períodos anteriores, pero aún puede liberar la agresividad con ataques físicos.
Todavía no participa en los juegos colectivos con otros niños. Puede dormir sin interrupciones y tranquilo.
Consultar con el pediatra o la enfermera cuando el niño:
- No se aguanta de pie.
- No camina de forma autónoma.
- No señala con el índice.
- No emite bisílabos con sentido.
- No reproduce juegos imitativos.
- No experimenta con los juguetes.
- No reconoce imágenes familiares.
1.4 El lenguaje
Es conveniente estimular el desarrollo del lenguaje:
- Mediante canciones infantiles, juegos y cuentos.
- Fomentando el diálogo con el niño, respetando su tiempo y forma de expresarse
- Es mejor no prolongar el uso de chupetes, biberones y alimentos triturados más allá del primer año de vida, ya que dificultan el desarrollo del lenguaje.
Desarrollo del lenguaje
- Edat 2-3 meses: En esta edad tienen capacidad para reconocer el significado de los gestos y expresiones. Aparece la sonrisa social.
Consultar cuando el niño: - No emita ruidos cuando le hablan.
- No vocaliza sonidos de placer o de molestia (risa, miedo, quejas...)
- Edad 4-12 meses: Inicia la conducta comunicativa intencionada (mira a su interlocutor y entiende el “no-no”. El lenguaje y los gestos le permiten utilizar al adulto para conseguir lo que desea y llamar la atención).
Consultar cuando el niño: - No presta atención a los sonidos.
- No emite vocalizaciones, bisílabos.
- No utiliza gestos para comunicarse.
- A partir de los 6 meses no balbucea ni combina vocales. No responde a su nombre.
- Edad 13-17 meses: Ya responde a preguntas simples de manera no verbal. Trata de imitar palabras simples. Vocabulario de 4 a 6 palabras.
Consultar cuando el niño: - No señala para mostrar o pedir algo.
- No utiliza gestos como despedirse o saludar.
- No imita gestos o acciones.
- No comprende palabras de uso común ni ordenes sencillas.
Evolución psicológica y social (de 19 meses a 12 años)pP@)
El desarrollo psicomotor ('psico'= mental + 'motor'= movimientos) es el proceso de crecimiento del niño desde su nacimiento hasta los 2-3 años, en lo referente al control y al conocimiento de su cuerpo y a la relación y la comunicación con su entorno humano y físico. Es un proceso complejo y dinámico resultado de una total interrelación entre la maduración física, psíquica y social.
Así, el desarrollo del niño pequeño depende de la maduración del sistema nervioso, del mundo que lo envuelve, y que le da lo que va necesitando para su crecimiento personal, y del proceso interno de estructuración de su pensamiento y personalidad.
Los cinco sentidos conectan al bebé con el exterior. A través de ellos el cerebro recibe la información que necesita para explorar el mundo y relacionarse con los demás. La colaboración de los padres, a menudo de forma inconsciente, es imprescindible para su desarrollo. Tocarlo, acariciarlo, gesticular y hablarle le ayuda a desarrollar el tacto, la vista y el oído.
No hay dos bebés iguales, cada niño tiene su propio ritmo evolutivo.
- Evolución psicológica y social del niño preescolar (19 meses a 5 años)
1.1 De los 19 a los 24 meses
1.2 De los 2 a los 4 años - Evolución psicológica y social del niño escolar (6 a 12 años)
2.1 Desarrollo del conocimiento
2.2 Desarrollo social y emocional
2.3 El juego
1. Evolución psicológica y social del niño preescolar (19 meses a 5 años)
1.1 De los 19 a los 24 meses
A esta edad la capacidad motora se desarrolla rápidamente. El niño mantiene mejor el equilibrio y es más ágil, puede correr y subir escaleras. Al aumentar la movilidad, los límites físicos en las exploraciones del niño se reducen, lo cual, unido a su curiosidad, aumenta el riesgo de accidentes domésticos.
El pequeño comprende mejor la relación causa-efecto. Ya no actúa sólo por ensayo y error, empieza a elegir la respuesta en su mente y luego actúa (interiorización). Muestra flexibilidad en la solución de pequeños problemas, como utilizar un palo para coger un objeto fuera de su alcance o girar una llave para accionar un juguete mecánico.
Empieza a utilizar objetos dándoles una finalidad distinta a la real (juego simbólico), por ejemplo, un trozo de madera se convierte en un coche. Juega a desempeñar las mismas actividades que hacen los adultos copiándolos; de esta forma adquiere habilidades útiles para su vida (imitación).
En muchos niños aumenta el deseo de estar en brazos de sus padres (alrededor de los 18 meses); este “acercamiento” suele ser una reacción ante la posibilidad de separación. Ya pueden predecir futuras situaciones; actúan así para hacer disminuir sus temores. La separación a la hora de ir a dormir puede convertirse en un momento difícil, con rabietas. Algunos niños utilizan mantas, sábanas, muñecos u otros objetos que actúan como símbolo de los padres ausentes (objetos de transacción).
También se inicia en este período la capacidad de conciencia de sí mismos. Por primera vez, si se mira al espejo y ve una mancha en su cara o algún otro aspecto no habitual, el niño buscará su propia cara en lugar de la imagen reflejada.
El lenguaje
El desarrollo del lenguaje es importante. Pueden señalar con el índice, en vez de con toda la mano, para llamar la atención sobre un objeto, no con el fin de cogerlo, sino para averiguar su nombre. El vocabulario pasa de 10-15 palabras a los 18 meses, a más de 100 a los 24 meses. Una vez adquirido un vocabulario básico, el niño empieza a combinar las palabras en frases sencillas, es decir, a hacer construcciones gramaticales. Cuando el pequeño aprende el uso de las palabras para expresar ideas y resolver problemas desaparece la necesidad del conocimiento basado en la sensación directa y la manipulación de los objetos. La aparición del lenguaje marca el final del período sensitivo-motor. El desarrollo del lenguaje será más fácil si los padres utilizan frases sencillas y claras y si preguntan y responden con las palabras adecuadas a las frases incompletas del niño y a su comunicación gestual.
Entre los 18-23 meses: Pronuncia correctamente la mayoría de las vocales y las consonantes “n” y “m”. También empieza a utilizar otros sonidos. Tiene un vocabulario de unas 50 palabras. Pide alimentos comunes por su nombre. Empieza a combinar palabras. Empieza a utilizar pronombres. Utiliza frases de dos palabras.
Consultar cuando el niño:
- No intenta imitar palabras o sonidos que escucha.
- No comprende el NO.
- No utiliza palabras sencillas.
- No realiza el juego simbólico.
- No demanda a los adultos cuando tiene alguna necesidad.
- No reacciona coherentemente.
1.2 De los 2 a los 4 años
Hacia el final del segundo año de vida, el crecimiento se hace más lento (el peso y la talla), por lo que se reducen las necesidades nutritivas y disminuye el apetito; es decir, como crece menos, come menos, no al revés. La ganancia media es de 2 kg de peso y 7 cm de altura en un año. Su energía física alcanza a esta edad su máximo valor y la necesidad de sueño se reduce a un máximo de 11-12 horas al día, entre las que se incluye generalmente una siesta.
Los desafíos del desarrollo se amplían a una esfera social más amplia. El niño tiene que afrontar un campo de juegos con otros niños o una clase preescolar. La tensión entre la necesidad creciente de autonomía y las limitaciones, tanto internas como externas, definen la dinámica de esta edad.
Casi todos los niños caminan ya con una marcha madura y corren equilibradamente. A partir de este nivel básico, las capacidades varían según cada niño. Los efectos de estas diferencias dependerán, en parte, de las demandas que surjan en su entorno social. Los niños enérgicos y activos se desarrollarán con facilidad con padres que estimulen la competitividad y les proporcionen oportunidades para la actividad física; los niños menos enérgicos, más cerebrales, lo harán mejor con padres que estimulen juegos tranquilos.
Hacia los 3 años suele establecerse el uso preferente de una de las manos. No es aconsejable cambiar esta preferencia ya que puede ser muy frustrante para el niño.
Lenguaje
Se desarrolla con rapidez. En esta etapa, el vocabulario aumenta de 100 palabras a más de 2000. La estructura de las frases mejora y va incorporando estructuras gramaticales más complejas. Ya pueden hablar de hechos pasados y explicar qué les ha pasado.
Es importante detectar precozmente los problemas en la adquisición del lenguaje. Eso facilita el tratamiento y mejora el pronóstico.
Durante los 6 primeros años de vida se establecen las bases del lenguaje oral.
Un buen manejo del lenguaje y de la comunicación facilita al niño la relación con el entorno y es un buen punto de partida para poder acceder al aprendizaje escolar.
Los padres son los primeros espectadores y, por lo tanto, pueden ser los primeros en notar una desviación de la normalidad.
¿Cuándo se debe consultar al equipo de salud?
Hay señales de alerta que avisan que puede existir un problema, pero hay que tener presente que hay unos indicadores más importantes que otros.
Es preocupante que un niño no demuestre interés por comunicarse, no comprenda lo que se le dice o construya las frases de forma anormal.
Si sólo le cuesta pronunciar bien algunos sonidos, tendrá un trastorno más leve.
En todo caso, el pediatra orientará sobre la actuación a seguir.
Edad 2-3 años: Conoce algunos conceptos relativos en el espacio, como en, sobre; pronombres, como tú, él, yo, y palabras descriptivas, como grande, feliz, etc.
Sabe de 250 a 900 palabras. Utiliza frases de tres palabras. Responde a preguntas simples. Empieza a utilizar plurales y el tiempo pasado de los verbos regulares.
Consultar cuando el niño:
- No muestra iniciativa para comunicarse.
- No comprende el estado de ánimo de los demás.
- No utiliza el lenguaje para dar o buscar información.
- No imita trabajos sencillos.
- No dice su nombre, ni edad ni sexo.
- No utiliza frases de más de 2-3 palabras.
- No pronuncia las consonantes iniciales de las palabras.
Edad 3-4 años: Agrupa objetos como alimentos, ropa, juguetes, etc. Identifica los colores. Utiliza la mayoría de los sonidos del habla, a pesar de que puede distorsionar algunos de los sonidos más difíciles (r, s, ch, v, z.…). Los desconocidos entienden sin mucha dificuldad lo que dice. Puede describir el uso de utensilios (tenedor, cuchara...). Expresa ideas y sentimientos con frases cortas.
Consultar cuando el niño:
- No muestra interés por jugar con los demás niños.
- No utiliza normas sociales de saludo y despedida.
- Tiene dificultad en mantener una conversación.
- No hace preguntas referidas al qué y al dónde.
- Confunde el significado de palabras (por ejemplo, cuchara por tenedor).
- Presenta dificultades en la narración y la descripción de los acontecimientos.
Edad 4-5 años: Entiende preguntas complejas. Vocabulario de 1.500 palabras aproximadamente. Utiliza el tiempo pasado en verbos irregulares. Define las palabras. Enumera los elementos que pertenecen a una categoría: como animales, vehículos, etc. Responde a las preguntas de por qué.
Consultar cuando el niño:
- Muestra dificultades para entender las reglas del juego.
- Tiene dificultad para comprender de comprensión cuando las frases son largas, complejas o de significado abstracto.
- Lenguaje ininteligible; no pronuncia muchos sonidos.
- No hace preguntas.
Edad 5 años: Entiende más de 2.000 palabras. Entiende secuencias de tiempo (¿qué pasó primero?). Realiza una serie de instrucciones. Utiliza la imaginación para crear historias.
Consultar cuando el niño:
- No sostiene una conversación.
- No describe objetos.
- No utiliza frases complejas ni compuestas.
La lectura en voz alta con el niño es un proceso interactivo que ayuda a mejorar el aprendizaje del lenguaje. Los padres pueden enfocar la atención del niño sobre un dibujo concreto (atención compartida), hacer una pregunta: “¿Qué es esto?” (participación activa) y proporcionar una retroalimentación inmediata: “Muy bien, es un perro”. Repetir este proceso muchas veces, aumentando la complejidad de la tarea a medida que aumenta la capacidad del niño (dificultad gradual): “¿De qué color es el perro?” , y efectuar más adelante proyecciones: “¿Qué está haciendo el perro?”, resulta una estimulación correcta para el pequeño, además de compartir un tiempo agradable con sus padres. Cuando un niño escucha un cuento, los protagonistas cobran vida en su imaginación, está viendo “su” película, hecha con imágenes de creación propia. Esta capacidad para crear imágenes internas mientras escucha un relato es una de las bases, junto con el juego, sobre las que se fundamenta el desarrollo de la inteligencia y la creatividad.
En el caso de niños con un desarrollo precoz del lenguaje algunos adultos pueden ofrecerles explicaciones verbales complejas, asumiendo de forma errónea que la habilidad verbal del pequeño va pareja a su capacidad de comprensión.
El período preescolar se caracteriza por el pensamiento mágico, el egocentrismo y el pensamiento dominado por la percepción. El pensamiento mágico consiste en la confusión de coincidencia con casualidad y también en el animismo (atribución de motivaciones a objetos inanimados o acontecimientos), así como en creencias no realistas sobre el poder de los deseos. A esta edad el niño puede pensar que el sol se va a dormir porque está cansado, que sus zapatos nuevos corren más que los viejos o que su resentimiento hacia su hermano menor puede ser la causa de que se haya puesto enfermo. El egocentrismo es la incapacidad del niño para adoptar puntos de vista diferentes al suyo (todo gira a su alrededor), pero no connota egoísmo; el pequeño puede intentar consolar a un adulto preocupado llevándole su muñeco preferido. A esta edad también domina la percepción sobre la lógica. Tienen dificultad para atender a la vez los diferentes aspectos de una misma situación.
Juego
Los cachorros de los mamíferos juegan mucho cuando son pequeños y de esta forma adquieren las habilidades que necesitarán de adultos, de una manera agradable y gratificante. Cuanto más inteligente es la especie, más importante es la etapa dedicada al juego, por eso los niños son los “cachorros” que más tiempo juegan.
Algunas persones adultas pueden pensar que los niños juegan para entretenerse, pero la verdad es bien diferente.
Los niños menores de un año juegan y aprenden explorándolo todo, y no sólo utilizan las manos y los ojos sino también la boca. Por eso, no necesitan muchos juguetes y los utilizados no pueden tener bordes puntiagudos o afilados; tienen que estar fabricados con materiales no tóxicos y tienen que ser fáciles de limpiar o lavar.
Cuando el niño juega, se comunica consigo mismo y con los demás; moviliza las ideas que ocupan su mente, elabora fantasías, exterioriza su realidad interna, la representa, y esto le permite canalizar su angustia. Y también le permite ensayar las normas y los códigos socialmente aceptados de convivencia del entorno familiar y social que le han transmitido sus padres; le ayuda a comprender cómo es el mundo que lo rodea y a integrarse en él. Jugando desarrollan sus habilidades físicas, su inteligencia, su capacidad emocional, su creatividad, su imaginación y sus habilidades sociales, al mismo tiempo que disfrutan y se entretienen.
La progresión de la socialización hace que el niño pase de una interacción mínima (el niño juega con su propio cuerpo y observa lo que ocurre a su alrededor con un interés momentáneo) a un juego aislado o en paralelo a los 12-24 meses (observa a los otros niños pero no juega con ellos), y a juegos de cooperación a los 3-4 años (juega con otros, son todos iguales sin intentos de control), hasta participa en juegos organizados con un propósito determinado, reglas y asignación de tareas o papeles en la edad escolar, lo que le produce un sentido de pertenencia al grupo de iguales.
Esta es la edad de la curiosidad sin límites, del “¿por qué?”. Creen que todo es real y que ha sido creado por personas (artificialismo).
El juego permite al niño experimentar con su aprendizaje: puede solucionar problemas (p.e: rompecabezas), practicar diversos roles de adulto, asumir papeles diferentes (p.e: agresor en lugar de víctima cuando golpea a una muñeca), puede “tener” poderes (p.e: superhéroes) y obtener cosas que le son negadas en la vida real (p.e: amigo imaginario).
Desarrollo emocional
Los desafíos a los que se enfrenta el preescolar radican en no aceptar los límites y, al mismo tiempo, mantener su sentido de autonomía; la prevalencia de los impulsos agresivos y la interacción con un círculo cada vez más amplio de adultos y compañeros.
El preescolar experimenta diferentes sentimientos hacia sus padres: amor intenso, celos, resentimiento y miedo a que sus sentimientos negativos puedan provocar que le abandonen. Hacia los 3 años el niño es cada vez más consciente de la relación de pareja de sus padres y expresa deseo amoroso a la vez que hostilidad hacia el progenitor del otro sexo, al mismo tiempo que rivaliza con el de su propio sexo (complejo de Edipo). Si los padres actúan de forma correcta, marcarán los límites a su hijo y el niño irá interiorizando su lugar y su función dentro de la familia: la relación de sus padres y su lugar como hijo. Se identificará de forma positiva con el progenitor, y por extensión, con los compañeros de su mismo sexo, y construirá su identidad sexual que se consolidará de manera definitiva durante la adolescencia.
Este torbellino de emociones supera en mucho la capacidad del niño para expresarlas o analizarlas. En esta etapa no tolera las frustraciones ni tiene madurez neurológica suficiente para controlar sus impulsos, y se da cuenta de que puede influir sobre los que le rodean con su conducta.
Para muchos padres puede resultar difícil comprender a su hijo preescolar, porque sufre cambios rápidos que pueden desconcertar, cambios necesarios y normales en un desarrollo correcto hacia la autonomía y la madurez: de la dependencia total del lactante a una independencia desafiante; del desamparo al uso de un lenguaje sofisticado, y de la alegría a la rabia incontrolada.
En esta etapa los límites para el comportamiento son predominantemente externos (normas impuestas por los padres, cuidadores o maestros). El niño prueba estos límites para aprender a conocer los comportamientos que resultan aceptables y también para saber hasta dónde llega su poder sobre los adultos importantes para él (generalmente los padres). Esto se ve reflejado, sobre todo, cuando quiere llamar la atención de un modo excepcional, aun de forma negativa, o cuando los límites son inconstantes. Un ejemplo típico es el niño que no come en casa pero sí lo hace sin problemas en la guardería.
La oposición, el negativismo y las rabietas son manifestaciones normales en esta etapa del desarrollo. A través de una correcta disciplina el niño aprenderá a funcionar como miembro de la sociedad y a alcanzar los mecanismos necesarios para autocontrolarse. El mal genio y la ira que manifiesta el niño surgen cuando no puede conseguir lo que desea en el momento en que lo desea. La incapacidad del pequeño para controlar algún aspecto del mundo externo, (p.e: lo que se puede comprar o el momento en que se puede salir de paseo) suele provocar la pérdida del control interno y la aparición de rabietas. El miedo, el cansancio excesivo o el malestar físico también puede provocarlas. Cuando están reforzadas por recompensas intermitentes, como sucede cuando los padres acceden ocasionalmente a las demandas del niño, las rabietas pueden convertirse en una estrategia del pequeño para ejercer el control. Es necesario que los padres inculquen al niño gradualmente la existencia de límites a la satisfacción inmediata de sus necesidades, y este se dará cuenta poco a poco de lo que es aceptable y lo que no lo es. Al mismo tiempo que se le dice lo que no debe hacer, es importante transmitirle lo que sí está permitido.
Las rabietas suelen comenzar al final del primer año de vida y son más frecuentes a partir de los dos años, cuando ya conoce la diferencia entre el sí y el no. En esta edad no existe sentimiento de culpabilidad por hacer algo malo y, por tanto, no es adecuado pensar que el niño es desobediente. A los tres años no tiene tampoco la sensación de culpa pero aparece el afán de agradar al adulto debido a la dependencia que tiene de este. Hasta los 6-7 años no se desarrolla un verdadero conocimiento de lo que está bien y lo que está mal.
Pautas a seguir ante una rabieta:
- Lo que debe hacerse:
- Enseñar al niño a expresar sus propios sentimientos.
- Comprender al niño teniendo en cuenta que no posee los mecanismos necesarios para resolver la situación.
- Distraerlo y anticiparse a posibles ataques de mal genio. La distracción debe realizarse discretamente, de lo contrario el niño puede aprender a amenazar con una rabieta para obtener más atención todavía.
- Retirar la atención cuando se produzca la rabieta, ya que para que ésta tenga lugar es necesario que exista "público". Es conveniente vigilar que el niño no pueda hacerse daño.
- Elogiar y recompensar al niño cuando esté manifestando un comportamiento adecuado.
- Organizar el entorno de acuerdo a sus necesidades y enseñarle hábitos mediante rutinas en las actividades.
- Plantear situaciones en las que pueda elegir de acuerdo con sus capacidades.
- Establecer límites, claros, coherentes y razonables respecto a su forma de actuar.
- Lo que no debe hacerse:
- Dejarse chantajear, es decir, ceder para tener tranquilidad, lo que supondrá aplazar el problema para el futuro.
- Avisarlo repetidamente cuando no hace caso. Si se hace una advertencia es mejor cumplirla, de esta forma adquirirán sentido para el niño.
- Ser incoherente en el comportamiento. Cuando el padre y la madre establecen distintos patrones de conducta para el niño, éste no estará seguro de lo que se espera de él y tenderá a no hacer caso a ninguno de los dos o se acogerá al que le resulte más indulgente.
- Poner en cuestión el amor del niño en función de su comportamiento, ya que puede afectar a su autoestima.
En definitiva, lo que se pretende es que el niño aprenda a hacer lo correcto y que lo haga en un ambiente donde se sienta querido y seguro.
2. Evolución psicológica y social del niño escolar (6 a 12 años)
En esta etapa el niño pasa por un período conocido a menudo como infancia intermedia, en el que se enfrenta a nuevos desafíos. Tiene la capacidad para evaluarse a sí mismo y para percibir las valoraciones que los demás hacen de él. Como resultado, la autoestima se convierte en un aspecto importante en esta fase.
A diferencia del lactante y del preescolar, el niño en edad escolar es juzgado según su capacidad para conseguir resultados socialmente valiosos, como obtener buenas notas o destacar en un deporte. Además, un buen desarrollo requiere la separación progresiva de los padres y la habilidad para ser aceptado por el grupo de compañeros y resolver los desafíos del mundo exterior a su hogar. Durante estos años el niño dirige su energía hacia las relaciones con los compañeros, preferentemente del mismo sexo, hacia la escuela y sus maestros.
La “normalidad” física en los escolares abarca una amplia variedad de medidas, formas y capacidades. El miedo a ser “defectuosos” puede hacer que eviten situaciones en que pueden ponerse de manifiesto las diferencias físicas, como por ejemplo las clases de gimnasia o las exploraciones médicas. Las niñas, en especial, pueden empezar a preocuparse por su peso, lo que puede llevarles a seguir dietas poco equilibradas para conseguir un ideal cultural anormalmente delgado. La baja estatura, especialmente en varones, puede despertar también sentimientos negativos en su autoestima. La enfermera o el pediatra del centro de salud pueden ayudar a los padres y al niño a distinguir entre los riesgos de salud y los problemas graves de crecimiento, y las variaciones individuales normales que es preciso aceptar.
2.1 Desarrollo del conocimiento
En lugar del pensamiento mágico típico del preescolar, el niño escolar aplica progresivamente reglas basadas en fenómenos observables y puntos de vista múltiples, e interpretan sus percepciones según teorías realistas. Desarrollan mucho la lógica y la capacidad cognitiva, cosa que les permite asimilar los aprendizajes escolares. Alrededor de los 9 años se produce un gran desarrollo de la noción temporal: la idea de futuro y el concepto de infinito. La muerte empieza a ser entendida como un hecho definitivo y sin retorno. Este conocimiento puede provocar en algunos niños un corto período de ansiedad.
2.2 Desarrollo social y emocional
A esta edad el niño se identifica con compañeros de su mismo sexo y los adopta como modelos. La interiorización de las normas y las reglas sociales de convivencia va quedando establecida, con lo que cada vez se siente más responsable de sus actos.
Aumenta la participación en relaciones fuera de casa, sin embargo, su hogar sigue siendo el factor más influyente. La relación con los padres continúa proporcionando una base segura a partir de la cual el niño puede aventurarse. Los padres piden esfuerzos (en la escuela o en actividades extraescolares), celebran los éxitos y ofrecen una aceptación incondicional cuando se producen fracasos; las tareas habituales en casa constituyen una oportunidad para que el niño contribuya con la familia, todo ello aumenta su autoestima y su sensación de seguridad. Los hermanos pueden desempeñar papeles cruciales, como competidores, defensores leales o modelos a seguir. Las relaciones fraternales ejercen efectos duraderos sobre el desarrollo de la personalidad, influyen en la autoimagen individual, facilitan soluciones a los conflictos y aportan intereses comunes.
Los niños en la etapa escolar, como en todas las etapas de la infancia y también en la adolescencia, necesitan la aprobación, el afecto y el apoyo de los padres. Durante estos años es importante acompañarles en sus deseos de aprender, en sus nuevas experiencias en la escuela, las relaciones con sus compañeros, las actividades extraescolares, etc. Necesitan dialogar, ser escuchados y valorados en sus opiniones. Es preciso respetar su intimidad y ayudarlos en su progresiva autonomía e independencia, así como reforzar sus puntos fuertes, sus progresos y las actitudes positivas, sus esfuerzos y sus resultados.
2.3 Juego
Entre los 5-7 años su imaginación continúa desarrollándose de forma que no sólo crea objetos, sino también historias con un hilo argumental cada vez más elaborado. Es la edad del “vale que”, procedimiento por el cual se distribuyen los papeles y hacen un primer planteamiento de la historia que van a representar y que, para ellos, es muy real. Por ejemplo, “vale que yo era la mamá y tú eras el papá que venías de trabajar", etc.
A partir de los 7 años el niño va saliendo poco a poco de su mundo mágico: ya discrimina lo que es realidad y ficción, y se interesa por otras actividades. A partir de entonces empieza a estar preparado para juegos estructurados, con reglas previamente establecidas, que continúan completando su desarrollo. Son juegos más activos, competitivos y gratificantes, con los que aprende a respetar las reglas del juego colectivo y a compatibilizar sus intereses con los del grupo.
A los 10-12 años el niño ya es capaz de manejar más información. Maduran las estructuras cognitivas (atención, percepción, memoria e inteligencia). Se desarrolla el pensamiento abstracto (capacidad crítica y afán por explicarlo todo). Reflexiona, plantea problemas y sopesa los pros y los contras antes de tomar una decisión. A nivel afectivo, va independizándose de su familia, centrándose en sus iguales (cada vez es más importante para él la opinión de sus compañeros). Empieza a querer ser tratado como un adulto y pierde espontaneidad.
Se inicia el distanciamiento entre los dos sexos y se refuerzan los comportamientos relacionados con él (se identifican con el papel que la sociedad asigna a hombres y mujeres, e interiorizan las normas de conducta correspondientes). Se inicia la preocupación por todo lo referente al aspecto corporal.
En lo referente a los juegos electrónicos, estos constituyen oportunidades para adquirir habilidades que les seran útiles más adelante, ya que la informática y el mundo virtual ocupan grandes áreas en casi todas las profesiones actualmente.
Ofrecen todo tipo de posibilidades positivas: juegos de memoria, de atención, de percepción, lenguaje, etc.
No hay ningún inconveniente en disponer de este tipo de juguetes siempre y cuando se limite el tiempo y se acompañe en la manera de utilizarlos.
Consejos en el uso de las tecnologías de la información y la comunicación.
Cuaderno Faros: Las nuevas tecnologías en niños y adolescentes.
Evolución psicológica y social / aspectos comunes en los 3 grupos de edadpP@)
Los aspectos comunes tratados son:
- Los celos
- El control de esfínteres
- La guardería y la escuela
3.1 Guardería, 3.2 Escuela; 3.3 Características escolares según las etapas; 3.4 Trastornos del comportamiento vinculados a la escolaridad; 3.5 Trastornos del aprendizaje; 3.6 Trastorno por déficit de atención (TDAH); 3.7 Violencia o acoso en las escuelas; 3.8 Actividades extraescolares - El ocio
4.1 Actividad física; 4.2 Teleocio; 4.3 Juego
1. Episodios de celos
Ante el nacimiento de un hermano, el niño puede sufrir celos. Se comporta de forma diferente a la habitual en él. Puede pasar de estar exageradamente mimoso a ponerse gruñón, trata de distraer continuamente la atención de los adultos hacia el hermano para atraerla hacia sí, puede tener algún tipo de regresión (vuelta a una etapa ya superada). Si los celos son muy acentuados, puede mostrar agresividad verbal o física hacia el hermano y, en tal caso, hay que ser contundentes y dejar claro que es una actitud intolerable, pero evitando culpabilizar al niño por sus sentimientos y ayudándole a comprenderlos y superarlos.
Prevención
Aunque el pequeño esté deseando tener un hermanito, se lleva una gran decepción cuando el bebé entra en su vida al comprobar que la nueva situación no es tan divertida como esperaba. El nuevo hermano necesita atención, interrumpe continuamente y, encima, no sirve para jugar. Así, el niño puede sentir que sus expectativas se desvanecen y, además, su situación de privilegio con sus padres se ve en peligro por culpa del nuevo miembro de la familia.
Para evitar esta situación es aconsejable:
- Explicarle que los bebés necesitan mucha ayuda porque no saben hacer nada solos. Enseñarle fotos y vídeos de su período de bebé para que vea que la situación era la misma.
- Si los padres tienen hermanos, explicarle su experiencia para que comprenda que, aunque al principio es un poco pesado, con el tiempo el hermanito será un buen amigo y compañero de juegos.
- Enseñarle cómo tratar al bebé y pedirle su colaboración en tareas sencillas como hacerle reír, cantarle una nana o darle el biberón. Así no se sentirá desplazado, sino que estará orgulloso de ser útil y de que se confíe en él.
- Aunque el recién nacido precisa más cuidados, los mimos, cariños y halagos deben dedicarse por igual a los dos hermanos. Es útil pedir a familiares y amigos que cuando vayan de visita no centren toda su atención en el bebé.
- Mostrarle comprensión y comentarle lo bueno que es ser mayor y lo orgulloso que se está de él.
A veces los celos surgen cuando ninguno de los hermanos es un bebé, y pueden darse tanto del mayor hacia el menor como a la inversa.
Para evitar esta situación es aconsejable:
- No hacer comparaciones entre ellos.
- Dejar claro que la diferencia de trato o los privilegios se deben a la edad y responsabilidad de cada uno y que no tiene nada que ver con el cariño, que es el mismo hacia los dos.
- Enseñar a compartir, pero al mismo tiempo a respetar la intimidad y las propiedades del otro.
- Compartir con ambos sus intereses y aficiones en la misma medida.
- Valorar siempre el esfuerzo realizado más que los resultados obtenidos, de esta forma el hijo más brillante no destacará siempre por encima del hermano.
2. Control de esfínteres
Cuándo:
La micción en las primeras etapas de la vida es un acto reflejo automático. Su control depende de la maduración del sistema nervioso central (SNC) y de la capacidad vesical del niño. La adquisición de este control es variable entre unos niños y otros, aunque la edad más frecuente suele ser a los 2 años y medio para el control diurno y algo más tarde para el nocturno. Por tanto, no debe precipitarse o forzarse el entrenamiento porque cada niño estará preparado a diferente edad.
En general, existen signos que anuncian el momento oportuno para iniciar el aprendizaje del control de esfínteres: cuando el niño mantiene los pañales secos durante 2 o 3 horas, se despierta seco después de la siesta, anuncia el pipí en el momento en que moja el pañal, etc. Este último signo indica que el niño va siendo consciente de que algo está cambiando en su cuerpo, aunque de momento sea incapaz de adelantarse al reflejo miccional.
Dónde:
Puede ser diferente según las costumbres sociales. En nuestro medio se utiliza habitualmente el orinal. Es aconsejable comprarlo un tiempo antes de iniciar el aprendizaje para familiarizar al niño con el objeto, de esta forma se evita el paso brusco de la calidez del pañal a un elemento que puede resultarle extraño y frío. Hay niños que, por imitación, pueden sentir preferencia por el váter, lo cual deber ser respetado, aunque normalmente el pequeño se sentirá más cómodo y seguro si puede apoyar los pies en el suelo y, además, podrá empujar con más fuerza al defecar.
Cómo:
Una vez decidido el momento y el lugar, es aconsejable crear un clima relajado y agradable para el entrenamiento, recurriendo a juegos, cuentos o alguna actividad de su agrado. No debe forzarse al niño, ni mantenerlo en la situación durante tiempos excesivamente prolongados, pues podría provocar su rechazo.
Cuando consiga resultados ocasionales es efectivo utilizar estímulos afectivos: sonrisas, palabras cariñosas, un abrazo, etc. Se desaconsejan los estímulos materiales (el niño entiende más la calidez de las palabras que el contenido de los mensajes). Hay que tener en cuenta que en las fases iniciales del aprendizaje, el niño cometerá numerosos fallos; precisa tiempo, como todas las habilidades que va adquiriendo (igual que empezar a caminar, por ejemplo).
Cuando consiga progresar, debe seguir elogiándosele con frecuencia y estimular su autonomía: ponerle ropa que sea fácil de quitar, evitar botones, etc.
Enuresis: emisión involuntaria de orina en niños de 5 - 6 años.
3. Guardería y escuela
3.1 Guardería, 3.2 Escuela; 3.3 Características escolares según las etapas; 3.4 Trastornos del comportamiento vinculados a la escolaridad; 3.5 Trastornos del aprendizaje; 3.6 Trastorno por déficit de atención (TDAH); 3.7 Violencia o acoso en las escuelas; 3.8 Actividades extraescolares
3.1 Guardería
Si bien su función específica es guardar y atender a los niños, también se asignan a las guarderías otras funciones como la preparación a la escolaridad y la detección de pequeños problemas del desarrollo.
La atención individualizada en casa sería lo más recomendable para los menores de un año, así como la incorporación a un grupo de iguales en la guardería podría beneficiar al niño más mayor. Pero la edad de inicio en la guardería dependerá de cada niño y de las posibilidades de cada familia.
- Ventajas:
- Libera a la familia durante unas horas del cuidado del niño y le permite dedicarse a otras actividades.
- Mejora la socialización del niño, especialmente la convivencia con otros de edad similar, acostumbrándolo a compartir espacio, juguetes y la atención de los adultos.
- Puede detectar pequeños defectos sensoriales o del desarrollo que en las exploraciones médicas habituales pueden no manifestarse, cosa que permite establecer un tratamiento precoz.
- Inconvenientes:
- Procesos catarrales repetidos, debido al déficit inmunológico normal de esta edad, ya que se ha agotado la inmunidad transmitida por la madre y todavía no se ha desarrollado la del niño. Al juntarse en la guardería niños de edades similares y, por tanto, con las mismas condiciones de inmunidad, las posibilidades de intercambio de gérmenes son mayores y los catarros se incrementan considerablemente. Generalmente, incomodan al niño y provocan angustia en los padres, pero son benignos y no tienen influencia sobre su futura salud, no dejan secuelas y resultan un proceso natural y progresivo de “vacunación” contra muchos de los virus que lo rodean.
- Gastroenteritis frecuentes (vómitos y diarreas) causadas por la transmisión de gérmenes o parásitos, debido a la tendencia a esta edad a compartir objetos a menudo contaminados por las secreciones.
- Enfermedades propias de la infancia. La vacunación sistemática hace que sólo persistan la varicela y el exantema súbito, que no suelen tener trascendencia en la salud futura.
- Muchas infecciones son contagiosas cuando el niño todavía no presenta ningún síntoma, por lo que es imposible su detección, y no es eficaz la exclusión posterior del pequeño enfermo para interrumpir el contagio.
Un caso que debe tenerse en cuenta es el de los niños con problemas de salud específicos: trastornos inmunológicos importantes digestivos, respiratorios o circulatorios que pueden hacer retrasar o en algún caso obviar su paso por la guardería.
3.2 Escuela
Su función fundamental es educar, es decir, conseguir el desarrollo integral de la personalidad del niño atendiendo todas sus facultades: físicas y psíquicas. Si bien su función más importante es la relativa a los conocimientos y al aprendizaje del mejor sistema para adquirirlos y retenerlos, también actúa sobre la convivencia, la tolerancia, el trabajo en equipo y la necesidad de compartir vivencias con los compañeros.
Inician la práctica deportiva con la gimnasia, los deportes básicos como la natación y el atletismo, y los deportes de equipo en los que el niño aprende la importancia de la colaboración y el esfuerzo conjunto, así como a posponer su individualismo.
La escuela debería, también, potenciar la atención a la salud. Junto a los hábitos saludables que deben establecer los padres, puede iniciar al niño en los aspectos más elementales de una educación sanitaria adecuada a cada edad: higiene corporal y dental, nociones nutricionales, de prevención de accidentes, peligros de las drogas, información sexual, etc.
En muchos casos, la escuela colabora con los equipos de salud de la zona para completar su función preventiva con revisiones y vacunaciones, ya que es un lugar idóneo para controlar y llegar a una gran mayoría de población infantil. Sería deseable que esta relación entre la escuela y la sanidad fuera cada vez más ágil. El niño pasa mucho tiempo en la escuela y los profesores pueden detectar problemas, tanto individuales como colectivos, que de otra manera pasarían desapercibidos.
Atención a la diversidad:
Aunque antes este concepto indicase la atención dirigida a grupos de niños de otras etnias o culturas, niños con deficiencias o, en resumen, niños que precisaban una educación especial, actualmente engloba a todos los individuos que forman parte de cualquier centro escolar, alumnos y profesores. Partiendo de la idea de que cada individuo es diferente y cada centro está en un entorno social y cultural distinto, las motivaciones, intereses, necesidades, expectativas y conocimientos previos difieren de unos a otros y los estilos de aprendizaje, capacidades y habilidades también son distintos, por lo que el proyecto curricular del centro debería establecer los contenidos y los objetivos más adecuados a sus características.
3.3 Características escolares según las etapas
a) Educación infantil (3 a 6 años):
Educación de los niños en cuanto a la capacidad progresiva de atención, hábitos de orden e inicio de la socialización. Iniciación en el manejo del material escolar, trabajo en prelectura, memorización y orientación espacial, así como aspectos de la psicomotricidad que serán las bases para la adquisición de la lectura y la escritura. Si existen dificultades instrumentales o emocionales, pueden observarse ya en esta etapa.
b) Ciclo inicial de educación primaria (6 a 8 años):
Adquisición de la lectura y la escritura. Noción del número, la suma y la resta. La dificultad más frecuente se encuentra en la adquisición de la comprensión lectora.
c) Ciclos medio y superior de educación primaria (8 a 12 años):
Además de un mayor grado de exigencia, se inician las matemáticas hasta el dominio de la aritmética. Se le empieza a solicitar una cierta capacidad de trabajo autónomo, comprensión verbal, pensamiento lógico y motivación, lo cual implica unos hábitos de trabajo, de estudio y unas responsabilidades crecientes.
d) Educación secundaria obligatoria (12 a 16 años):
Aumenta la exigencia de los maestros de varias áreas bajo la dirección de una tutoría. Supone un esfuerzo adaptativo importante. Por una parte, tienen una menor vigilancia o guía y, por otra, el ritmo de trabajo es más rápido.
Al inicio de este ciclo es frecuente la aparición del fracaso escolar, bien por dificultades y poca motivación, que originan la acumulación de trabajo, o bien por aspectos relacionados con los cambios psicobiológicos que experimenta el preadolescente y adolescente, ajenos a la propia escolaridad.
El inicio de la escolarización coincide con una mayor separación entre el niño y la familia y con un aumento de la importancia de las relaciones con maestros y compañeros. La amistad, las afinidades y los antagonismos superficiales contribuyen al crecimiento de la competencia social del niño.
Algunos niños se adaptan fácilmente y disfrutan de éxitos sociales simples. Otros, que adoptan estilos individualistas o tienen diferencias visibles, pueden ser estigmatizados como “raros” y sentirse confundidos por su falta de popularidad o dolorosamente conscientes de su diferencia. Los niños con déficit de habilidades sociales pueden llegar a tener conductas extremas para lograr la aceptación y acabar encontrándose con nuevos fracasos.
3.4 Trastornos del comportamiento vinculados a la escolaridad
- Fobia escolar: Se caracteriza por una gran angustia ante el hecho de acudir o estar en la escuela.
- Absentismo escolar: Aparte del absentismo producido por una enfermedad, es una alteración del comportamiento como reacción a situaciones conflictivas (familiares o en el centro escolar).
- Rechazo escolar: Se trata de niños que rechazan el trabajo escolar, dado que les resulta mucho más interesante el juego.
- Desinterés escolar: Algunos niños se muestran desinteresados a pesar de tener buena relación con los compañeros y disfrutar en determinados aspectos de la vida escolar.
- Desaliento estudiantil: Puede aparecer en niños con falta de habilidades para resolver problemas, baja tolerancia a la frustración y tendencia a la dilación en la resolución de las tareas cotidianas.
Consejos para la familia:
- Mantenerse informados de los avances del niño en la escuela. Informarse de cuales son las materias en las que va mejor y cuales peor. Coordinarse con el tutor/a.
- Hablar con el niño acerca de la escuela y sus sentimientos, qué le gusta y qué le desagrada, y por qué.
- Darle confianza y explicarle que, independientemente de las notas, se le valora el esfuerzo.
- Potenciar sus puntos fuertes y descubrir el mejor método de aprendizaje para él, el psicopedagogo de la escuela puede ayudar.
- Dedicarle tiempo en casa para ayudarle en las materias que le resultan más difíciles, pero dejándole autonomía en aquellas que domina, para que se dé cuenta de que puede hacerlo solo.
- Crear un ambiente tranquilo sin estímulos que le distraigan y dejar descansos, si es necesario, pero respetando estrictamente los horarios pactados.
3.5 Trastornos del aprendizaje
La mayoría de los casos se detectan en la escuela. El equipo de salud valorará cada caso y derivará al especialista adecuado.
Ante cualquier niño que a los 8 años no ha conseguido el nivel esperado de lectura, escritura, cálculo y capacidad de atención, tiene que valorarse si necesita una atención especial y específica.
- Dislexia: Confusión de letras parecidas (b-d, p-q, m-n), inversión del grafismo de algunas letras o sílabas, dificultad para separar los elementos de una frase, etc. Todo esto provoca dificultades para entender el significado de lo que leen.
- Dislalia: Trastorno simple del lenguaje. Es un trastorno en la articulación de los fonemas que genera una pronunciación incorrecta. Hasta los 4 años de edad, la pronunciación incorrecta se considera fisiológica, pero superada esta edad, si persiste y no se va perfeccionando, se recomienda consultar con un logopeda.
- Disortografía: Normalmente va asociada a la dislexia. Puede estar relacionada también con trastornos de la organización espacial, la mala memoria visual o la dificultad para aceptar las normas.
- Discalculia: Es la dificultad para manejar los números y las cifras. Puede estar vinculada a una deficiente noción derecha-izquierda.
- Disgrafía: Dificultad para escribir inteligiblemente, principalmente a mano. Este trastorno tiene una base de ansiedad.
¿Cómo se puede ayudar el niño en casa?
Consejos generales:
- El primer paso en cualquier trastorno del aprendizaje es explicar al niño, claramente y de manera comprensible, la naturaleza del problema. Debe saber que su dificultad tiene un nombre, que eso no significa que no sea inteligente y que recibirá ayuda para mejorar.
- Informarse correctamente con el especialista. Las necesidades particulares de cada niño deben ser atendidas por un profesional, pero es necesario que los padres/familiares/tutores se coordinen con él para poder seguir el mismo trabajo en casa.
- Mantener una actitud positiva hacia el aprendizaje del niño. Sólo requiere una enseñanza diferente. No se le tiene que comparar con otros niños. Él tiene su propio proceso de aprendizaje. Es importante que los padres/familiares/tutores muestren comprensión y sensibilidad a la hora de detectar problemas de autoestima.
- Para hacer los deberes o estudiar, es aconsejable crear un ambiente tranquilo, ordenado y estructurado. Se tiene que organizar el tiempo de trabajo y descanso.
- Dejar que pregunte todo lo que necesite y asegurarse que entiende correctamente las instrucciones.
- Elogiar sus capacidades y puntos fuertes, y sobre todo el esfuerzo que manifiesta cada día. Apoyarle ayudándole a mantener la confianza en sí mismo.
- Coordinarse con el profesorado de la escuela para poder detectar posibles dificultades y concretar las estrategias a seguir. Animar al niño a dedicarse a actividades que le gusten y donde pueda desarrollar-se adecuadamente sus capacidades (deportes, dibujo, música, etc.).
Consejos específicos:
- En caso de dislexia: motivarlo a leer. Seleccionar libros de su interés, con muchas ilustraciones y letra grande. Buscar un momento tranquilo para que lea junto con una persona adulta. Después de la lectura conjunta comentar con él el texto para que se dé cuenta de cuanto ha entendido. Poner más énfasis en la correcta comprensión que en las posibles equivocaciones.
- En caso de dislalia: trabajar la respiración, la percepción y la agilidad bucofacial con ejercicios que se pueden hacer conjuntamente con un adulto. Con un juego, como, por ejemplo: soplar la cara, primero sin hinchar las mejillas y después hinchándolas; taparse la nariz algunas veces para asegurar que sale todo el aire por la boca; hinchar globos de diferentes formas y medidas, y competir por quién acaba antes; hacer burbujas de jabón; soplar para hacer girar un molinillo de viento, o tocar un instrumento musical de viento.
- En caso de discalculia: enseñar a revisar los ejercicios y comprobar los resultados. Practicar mucho y no dar nunca por aprendida una habilidad numérica reforzando las bases de las matemáticas periódicamente. Ejercitar los conceptos matemáticos en los diferentes contextos de la vida cotidiana: ir a comprar, medir un juego, comparar pesos, etc. Haciendo más atractivo el aprendizaje.
- En caso de disgrafía/ disortografía: jugar con el niño a escribir con los ojos cerrados. Enseñarle a escribir con letra cursiva para evitar la separación de letras, en una palabra.
3.6 Trastorno por déficit de Atención (TDAH)
El TDAH o Trastorno por Déficit de Atención con Hiperactividad, es un trastorno que se presenta con frecuencia en la infancia, en niños en edad escolar.
Es frecuente encontrar más casos en niños, pero hay que tener presente que en las niñas el trastorno puede ser menos evidente y esto puede implicar que no se diagnostique o el diagnóstico se haga más tarde.
La causa se desconoce, a pesar de que pueden existir factores genéticos, factores prenatales (tabaco o alcohol), factores medioambientales (adversidad social, deprivación severa), así como trastornos neurológicos.
¿Cuáles son las manifestaciones clínicas más frecuentes?
- Falta de atención: tienen dificultades para concentrarse en una sola cosa. Se pueden aburrir con una actividad en pocos minutos. Para hacer tareas que les gustan pueden prestar una atención automática y sin esfuerzo, pero la atención consciente y selectiva para completar tareas habituales o para aprender algo nueva les resulta difícil.
- Hiperactividad: parecen estar siempre en movimiento, no pueden estarse quietos. Se precipitan a hablar o hablan sin parar. Tienen dificultad para estar sentados y quietos. Eso es más evidente en los escolares, en los adolescentes suele ser menos evidente; en estas edades predomina una sensación de inquietud.
- Impulsividad: parecen incapaces de controlar sus reacciones inmediatas o de pensar antes de actuar. Les cuesta esperar su turno en juegos de grupo, contestan antes de que se hayan completado las preguntas, etc.
Muchas veces, la mayoría de los niños, especialmente los más pequeños y cuando están más nerviosos, se comportan de forma impulsiva, se mueven en exceso o no prestan atención. La diferencia entre este comportamiento y el TDAH es que en este trastorno los síntomas están presentes durante al menos seis meses, afectan diferentes ambientes o contextos (familiar, escolar, social), aparecen antes de los doce años e impiden que el niño/a se desarrolle adecuadamente en su entorno. Además, estos síntomas son demasiado intensos para el nivel de desarrollo del niño.
Diagnóstico
Es exclusivamente clínico, es decir, lo realiza un profesional sanitario a partir de la información que proporcionan los propios niños, los padres y los educadores.
¿Cómo ayudar al niño en casa?
A pesar de que educar un niño/a con TDAH puede ser un verdadero desafío, es importante saber reconocer que los niños que lo sufren no se portan mal expresamente ni intentan llamar la atención con su conducta, sino que les resulta muy difícil controlar el propio comportamiento. La mejor manera de ayudar a un niño hiperactivo es informarse sobre el problema, incluso se recomienda la participación de los padres en grupos de apoyo y como parte de la terapia conductual.
Algunos consejos útiles:
- Crear una rutina diaria con una serie de actividades desde que el niño/a se despierta hasta la hora de acostarse. Poner el horario en un lugar claramente visible para que pueda ver qué le espera a lo largo de la jornada y cuál es el momento para cada actividad.
- Reducir al mínimo las distracciones. Proporcionarle lugares preparados para cada actividad diaria (hacer los deberes, vestirse, etc.) y apagar la televisión, la radio o cualquier fuente de distracción mientras el niño/a las lleva a cabo.
- Limitar las opciones. Ofrecerle la posibilidad de escoger entre dos objetos a la hora de decidir, por ejemplo, los juguetes que prefiere, para que no se sienta agobiado ante muchas posibilidades.
- Establecer objectivos alcanzables y claros que el niño/a pueda cumplir.
- Dar instrucciones claras y breves para recordarle sus responsabilidades.
- Recompensar los comportamientos positivos del niño/a. Se pueden utilizar adhesivos y proponer premios cuando consigue un determinado número de objectivos.
- Ayudarle a descubrir sus habilidades para aumentar su autoestima y favorecer sus relaciones sociales.
- Proponer descansos con actividades que impliquen ejercicio físico durante las tareas que requieran atención.
- Buscar activitades que le gusten y que sea capaz de desarrollar (deportes, juegos, etc.).
- Utilizar estrategias para calmarlo en las situaciones conflictivas, como establecer tiempos de espera, distraerle o apartarlo de la situación.
3.7 Violencia o acoso en las escuelas
3.7.1 Acoso en el colegio (bullying); 3.7.2 Ciberacoso escolar; 3.7.3 La actitud de los adultos es esencial
Cuando un niño sufre sistematicamente acoso por parte de alguno de sus compañeros (agresiones, amenazas, robos, insultos) vive la experiencia con mucha intensidad. Se siente amenazado en un lugar donde debería sentirse seguro y protegido. No tiene ningún control sobre la amenaza, lo único que puede hacer es huir, esconderse o pelearse para defenderse. Pero, incluso si se defiende, sus derechos han sido vulnerados. Si no se toman medidas, el niño siente que su entorno quita importancia a la agresión ("son cosas de niños"), y también siente vergüenza de él mismo. Como resultado, tiende a minimizar la importancia del suceso ocultando sus verdaderas emociones.
Esta situación generalmente hará que el niño establezca criterios sobre él mismo y sobre la vida que le conformarán una autoestima baja y unos comportamientos inadecuados, no sólo durante la infancia sino también durante la vida adulta.
3.7.1 Acoso en la escuela (bullying)
La interacción con los compañeros de escuela contribuye en gran medida al desarrollo sociocognitivo de los niños, pero hay ciertos tipos de relaciones, como el hecho de sufrir el acoso de los compañeros, que pueden tener consecuencias muy negativas en su desarrollo.
Las víctimas
Cualquiera puede ser objeto de agresiones. El grupo tolera mal la diferencia y cualquier niño que salga de la norma tiene más probabilidades de ser rechazado (llevar gafas, pensar o vestir diferente, ser de otra etnia, estudiar mucho, etc.). A veces los celos o la envidia pueden desencadenar la agresión.
A no ser que los chicos lo cuenten en casa, puede ser difícil darse cuenta de lo que está sucediendo. A pesar de ello, existen señales de advertencia:
- Cambios en el comportamiento: el chico/a parece angustiado, malhumorado. No come o no duerme bien.
- No realiza las actividades que habitualmente le gustaban.
- Puede mostrarse triste o enfadado tras utilizar el ordenador, interrumpe o modifica de forma extraña el uso del móvil o Internet (rasgo más específico en el ciberacoso escolar)
- Puede evitar de repente diferentes situaciones cotidianas: ir a la escuela, al autobús escolar, etc.
- Restringe el contacto con sus compañeros tanto dentro como fuera de la escuela.
Los agresores
Cualquiera puede tener conductas de acoso. Hay rasgos temperamentales que pueden predisponer a una conducta agresiva. Hay factores ambientales, como unas normas poco claras, una excesiva permisividad por parte de los adultos, la falta de coherencia o la simple exposición a la violencia, que también pueden contribuir a su desarrollo. Hay niños que ante un conflicto no son capaces de generar soluciones alternativas y responden agresivamente, sin tener en cuenta las emociones de los demás, o agreden porque tienen una percepción sesgada de las intenciones del otro.
Estos niños tienen dificultades para procesar la información social y dar una respuesta adecuada; a menudo presentan una falta de habilidades sociales y dificultades de control de las emociones.
Los niños que agreden a través de las relaciones sociales son un caso diferente. Manipulan a los demás para conseguir que un alumno determinado sea rechazado, o excluido de las actividades del grupo o que éste no le apoye. A estos chicos/as acosadores no les faltan habilidades sociales, al contrario, su problema es una acusada dificultad por empatizar emocionalmente con el otro.
También se puede agredir a un compañero por contagio social (“lo hago porque lo hacen todos”), para no quedar mal ante el grupo o por miedo a ser también sujeto de acoso si no se añade a la agresión.
Por último, hay que tener presente los modelos sociales que reciben los chicos/as del entorno social en el que viven, especialmente por parte de algunos programas televisivos donde parece que se promuevan estas conductas: la gente recibe llamadas insultantes, sufre comentarios denigrantes o votos en contra, es ridiculizada o rechazada por su aspecto o por falta de talento en determinados ámbitos.
En las situaciones de acoso todo el mundo juega un rol:
No es una cuestión sólo de agresor y víctima, es un problema serio en el que hay muchas más personas involucradas:
- Agresor/a: empieza el acoso y toma parte activa.
- Seguidores: no empiezan el acoso pero toman parte activa.
- Partidarios: no toman parte activa pero muestran su apoyo abiertamente.
- Espectadores: aparentemente no toman posición, lo que sucede “no es mi problema”, pero la falta de intervención implica favorecer por omisión el mantenimiento de la situación.
- Posibles defensores: piensan que habría que ayudar a la víctima pero no lo hacen. Esta falta de intervención facilita el mantenimiento de la situación.
- Defensores: no les gusta el acoso y ayudan o intentan ayudar a la víctima.
3.7.2 Ciberacoso escolar
Las formas de ciberacoso escolar o acoso escolar en las redes, son tan variables como las posibilidades de las tecnologías. A menudo se repite la fórmula del acoso. Normalmente pueden coexistir los dos tipos de acoso.
Las más usuales son:
- Amenazas directas o mensajes desagradables como insultos, lenguaje obsceno, fingir ser otra persona, bombardeo de SMS...
- Robo de contraseñas, publicación de datos personales, suplantación de identidad o alteración de mensajes de la víctima.
- Grabar hechos a escondidas contra la voluntad de la víctima (por ejemplo, en los vestuarios), agresiones, publicar fotos o vídeos (reales o trucados) en los blogs para dañar su reputación. Creación de webs con contenidos ofensivos.
- Burlas a través de las redes sociales.
- Envío de programas basura, virus, suscripciones a listas de pornografía, colapso del buzón de la víctima.
El daño dependerá del tipo de agresión cibernética. Suponen un mayor perjuicio las formas relacionadas con la imagen: un correo electrónico privado es más duro y amenazante, pero un vídeo colgado en Internet lo pueden ver centenares o miles de personas, por lo tanto tendrá más repercusión social y el ataque será más lesivo.
Igual que en el caso del acoso escolar, pueden llevar al aislamiento social, depresión, baja autoestima, descenso del rendimiento académico, rechazo de la vida escolar, con el agravante de que en el ciberacoso escolar, las víctimas pueden sentirse más aisladas y desamparadas en el momento del ataque.
3.7.3 La actitud de los adultos es esencial
Actuar contra esta situación injusta, de abuso de poder, tiene mucha importancia puesto que modela las expectativas de los niños sobre el uso de la violencia para resolver conflictos y contribuye a la mejora del clima de convivencia en la escuela, con resultados positivos para todo el mundo.
En todo caso, la víctima se tiene que sentir escuchada y protegida y el agresor/a tiene que saber que está incurriendo en una falta gravemente perjudicial y que no se permitirá que esta situación continúe.
Actuación de los padres/tutores ante una situación de acoso
Ante una agresión o sospecha de agresión, hay que pensar que a los chicos/as que son víctimas les genera mucha incomodidad y vergüenza. Pueden sentirse culpables o temer que los padres se sientan decepcionados.
- Es importante no culpar ni penalizar, recordar que son las víctimas. En muchas ocasiones se inician una serie de actuaciones con estos chicos/as, cuando en realidad se tendría que actuar sobre los agresores. Así, hay que felicitarle por su valentía, recordarle que no está solo y que juntos se encontrará la solución. Se tiene que insistir que es el agresor quien tiene el problema y se comporta mal.
- Transmitir el mensaje que él/ella sí es importante. Hay que escucharle con atención. Cada noche antes de irse a dormir se pueden dedicar unos minutos a comentar, padres e hijo, qué les ha pasado durante el día.
- Explicarle que tiene derecho a ser tratado con respeto y dignidad siempre y en todas partes. Nadie tiene derecho a maltratarlo ni a humillarlo.
- En caso necesario, el niño merece que lo defiendan. Es aconsejable acordar una reunión con el profesorado o la dirección de la escuela para explicar y discutir la situación.
- No destruir las evidencias del acoso, como lesiones (hay que pedir una valoración médica), mensajes de texto, correo electrónico, contenidos multimedia, etc.
- En caso de acoso procedente del entorno escolar, habrá que informar a la escuela, director y orientador del centro para recibir el apoyo necesario y ponerse en contacto con los padres del agresor, preferiblemente en un contexto neutral donde un consejero o profesional pueda servir de mediador.
- En caso de ciberacoso escolar, se tiene que tratar de identificar al acosador hablando con los responsables de la escuela o averiguando su dirección IP. Habrá que recurrir a especialistas en informática y/o a las Fuerzas y Cuerpos de Seguridad del Estado.
- Denunciar el acoso; las Fuerzas y Cuerpos de Seguridad disponen de unidades especializadas en estos delitos (Policía Nacional, Guardia Civil, policías autonómicas).
- Contactar con organizaciones especializadas en acoso escolar:
- INTECO, Instituto Nacional de Tecnologías de la Comunicación. Ha publicado la guía legal sobre ciberacoso escolar y grooming (acoso realizado por adultos), para ofrecer consejos a los padres.
- EMICI, Equipo Multidisciplinar de Investigación sobre Ciberacoso escolar, del laboratorio sobre Convivencia y Prevención de la Violencia, ha elaborado también un protocolo de actuación para padres y profesores.
Actitud de los padres/tutores del niño agresor:
El niño que agrede también necesita ayuda. No tan sólo las víctimas sufren las consecuencias de la situación, los agresores pueden entrar en un círculo donde se destruyen sus valores y pueden convertir el acoso en su forma habitual de conseguir sus objetivos. Entre las recomendaciones a seguir se tiene que tener en cuenta que:
- No se tiene que despreciar ni hacer caso omiso de la situación.
- Investigar por qué tiene esta conducta de acoso hacia un compañero/a.
- Hablar con el equipo docente del colegio para saber la actitud del niño en clase y con los demás compañeros/as.
- Observar a los amigos del niño: sus actividades dentro y fuera de la escuela, actitudes con los compañeros/as, respuesta ante la autoridad, etc.
- Transmitir en todo momento al niño, con palabras y hechos, que puede confiar en su familia.
- Tratar de averiguar los motivos profundos de su actitud, cuáles son sus insatisfacciones.
- Dejarle claro qué le puede pasar si sigue con esta actitud.
- Demostrarle el mismo afecto que antes de saber que el niño era un acosador.
Recomendaciones para prevenir el acoso en las redes (ciberacoso escolar):
- Aprender a utilizar las nuevas tecnologías para acompañar al niño en su uso y saber qué hace.
- Involucrarse en el uso que los menores hacen de Internet. Interesarse por lo que hace el chico/a, explicarle los problemas y riesgos que puede tener y darle consejos de utilización segura de las redes.
- Instalar los ordenadores en zonas de la casa de uso común. Es importante que el ordenador se encuentre en un lugar común de la casa, así los padres podrán saber lo que hacen en todo momento, la frecuencia y duración de las sesiones. Pero en caso de no ser posible, se tiene que dejar la puerta de la habitación abierta mientras estén conectados. Navegar con ellos es una buena estrategia en los primeros años de utilización de los ordenadores. Todo esto no quiere decir en ningún caso que se tenga que espiarlos o invadir su intimidad, lo cual sólo le llevaría a perder su confianza.
- Establecer unas normas básicas de uso y consumo. Los menores y adolescentes pueden pasar horas ante el ordenador, razón por la cual es necesario establecer horarios y controlar el tiempo.
- Supervisar el uso responsable. Conviene establecer un control con algún tipo de programa que garantice información sobre los usuarios y ámbitos que frecuenta o con los que se comunican los menores para prevenir la posibilidad de una puerta de entrada para usuarios malintencionados.
- Hacer un uso apropiado de las imágenes. Para los menores y adolescentes, las fotografías e imágenes constituyen la principal vía de presentación ante los demás. En ese sentido, es fundamental plantear que no tienen que enviar fotos o vídeos personales o de amigos a ningún desconocido, puesto que se puede hacer un mal uso en la red.
- Establecer un diálogo permanente sobre los beneficios y peligros de la tecnología. Esta es una tarea fundamental de los padres y tutores. Se tienen que abordar tanto los aspectos positivos del uso de la tecnología como los posibles riesgos que Internet puede implicar. Sólo con un conocimiento riguroso de las situaciones que pueden tener lugar en Internet, es posible estar preparado para responder.
- Fomentar la prevención y la autoprotección. Plantearles que tienen que ser cuidadosos con los datos que facilitan, enseñarles a no abrir archivos de procedencia desconocida, explicarles que hay programas capaces de descifrar las contraseñas. Hay que decirles que tienen que ignorar lo correos basura (spam), ni tienen que contestar a las provocaciones. Y si les molestan, tienen que abandonar la conexión y pedir ayuda. Enseñarles que se tienen que comportar en las redes igual que lo tienen que hacer en el medio físico: no tienen que insultar, ni explicar secretos, ni mentir, etc. También hay que explicar las consecuencias que se pueden tener si se provoca ciberacoso escolar.
3.8 Actividades extraescolares
El niño necesita emplear su tiempo en actividades lúdicas para compaginarlas con aquellas que están relacionadas con el aprendizaje.
Todas las actividades son “a priori” interesantes, pero también pueden estar de más. Un niño con un horario muy lleno puede sentir ansiedad ante la imposibilidad de dar una respuesta adecuada a las exigencias cotidianas.
Las actividades extraescolares pueden ser beneficiosas para el desarrollo del niño teniendo en cuenta dos factores.
En primer lugar, el propio niño, su interés por determinados temas, su capacidad de aprendizaje, su edad, etc. Un escolar demasiado tranquilo que tiende a emplear su tiempo libre en actividades sedentarias (ver la televisión o jugar a videojuegos) puede resultar beneficiado con una clase extra que aumente su actividad física. En cambio, un niño activo, con una buena motivación hacia una actividad determinada, puede sentir ansiedad si se le recarga su tiempo por encima de sus apetencias.
El otro factor es el tipo de actividad propuesta. Debe ser deseada por el niño y complementar su formación con actividades deportivas, lúdicas o culturales, sin olvidar el interés que pueden tener aprendizajes complementarios como el inglés o la informática. La clave para elegirlas será tener en cuenta las características y las capacidades del niño, sus intereses y preferencias y su rendimiento académico, y siempre consensuarlas con él.
4. Ocio
El niño no tiene una capacidad de atención continuada y precisa pausas para que pueda reemprender más eficazmente esta atención después, por lo que el tiempo de ocio es necesario en la formación infantil. También conviene porque el trabajo escolar le obliga a un sedentarismo prolongado y el tiempo de ocio le permite compensarlo con juegos en movimiento y completar su formación con la práctica de deportes, danza, artes plásticas, música, etc., es decir, en parcelas en las que la escuela dedica poco tiempo.
4.1 Actividad física; 4.2 Teleocio; 4.3 Juego
4.1 La actividad física
La sobrecarga lectiva escolar y el tiempo cada vez mayor destinado a la televisión, los videojuegos y el ordenador causan una progresiva sedentarización en el niño y reducen de forma alarmante el tiempo destinado a la actividad física. En consecuencia, su desarrollo físico y emocional puede quedar comprometido. Se registra un aumento de sobrepeso y obesidad infantil y, en consecuencia, un alto riesgo de ser obesos en la edad adulta y padecer los problemas relacionados con ésta (cardiovasculares, metabólicos, respiratorios, óseos, articulares, etc.).
Consejos de salud ante el sobrepeso y la obesidad en la infancia
En la etapa de lactante se recomienda la movilización pasiva de los miembros, que se hará efectuando ligeros estiramientos que refuerzan el tono muscular. A medida que el pequeño crece es aconsejable fomentar tendencias espontáneas como la sujeción de pequeños objetos, el gateo, el estar derecho, los primeros pasos y la deambulación.
En la edad preescolar la práctica física se orienta a la adquisición y el fomento de las distintas habilidades que el niño irá desarrollando. Es aconsejable estimular la ejecución de ejercicios variados, divertidos y dinámicos, de forma elemental, primando la iniciativa del niño para correr, nadar, saltar, trepar, etc. La introducción de ejercicios como el juego con pelotas o el pedaleo permite la mejora de la coordinación y del equilibrio, fundamentales a esta edad.
En la etapa escolar es importante fomentar la práctica de actividad física, planteándola como una forma de superación personal más que de competición. Debe ser una distracción, el aprendizaje de unos hábitos sanos. A partir de los 9 años es la mejor etapa para el aprendizaje de una habilidad deportiva. Se inicia la actividad competitiva con la misma idea de mejorar uno mismo más que ganar al contrincante.
Es indispensable en todas las etapas aplicar las medidas necesarias para evitar accidentes.
Consejos para favorecer la actividad física
Cuando el niño todavía no camina:
- Jugar con él. Ofrecerle juguetes y otros objetos que le llamen la atención y que pueda coger.
- Estimular que se mueva poniéndolo estirado o sentado en un espacio seguro (manta, parque) de modo que se pueda desplazar libremente.
- Reducir a menos de 45 minutos seguidos el tiempo que pasa en los caminadores elásticos, cochecitos u otros asientos para que limiten sus movimientos.
Cuando el niño ya camina:
- Salir cada día un rato. Llevarle a áreas con juegos infantiles donde se puede subir, colpumpiarse o simplemente andar. Llevarle también a lugares seguros donde pueda patinar, ir en patinete, bicicleta o sencillamente correr. No olvidar protegerlo del sol.
- Jugar y bailar con él con alguna música que le guste para inspirarlo a moverse. Al escoger las actividades extraescolares, se deben priorizar las más activas.
- Reducir a menos de 2 horas el tiempo que pasa viendo la televisión o frente a otras pantallas.
- Jugar a juegos de perseguirse o pillarse y enseñar a lanzar, chutar, botar y regatear una pelota.
- Reducir a menos de 45 minutos seguidos el tiempo que pasa en los coches u otros asientos. Es aconsejable hacerle caminar.
- Dar ejemplo dejándole caminar y subir por las escaleras con los adultos.
- Organizar salidas a pie o bicicleta, pasar una mañana al aire libre.
- Es recomendable ir a la escuela andando, en patinete, en bicicleta o en transporte público.
Más información en: Plan de actividad Física, Deporte y Salud Generalitat de Catalunya
4.2 Teleocio
Actualmente, el consumo de programas de televisión, videojuegos y ordenadores ocupa gran parte del tiempo de ocio de los niños. El consumo de estos medios audiovisuales puede proporcionar información, formar y entretener, pero también puede producir efectos perniciosos si no se controla. Puede llegarse a situaciones de sedentarismo y pasividad, de adaptación a un medio continuamente sonoro o ruidoso, de cambios en la comunicación intrafamiliar, etc.
Muchos niños reciben sus primeras imágenes del mundo y de la sociedad exterior a través de la televisión. El pequeño, tras varias horas de televisión, va elaborando su mundo interior, impregnado de estereotipos sexuales, modelos violentos de conducta, valores consumistas, etc. La programación infantil prioriza el impacto audiovisual por encima del relato, con lo que genera más fascinación que reflexión. Los anuncios son apreciados por los niños en edad preescolar porque son relatos cortos, impactantes, cargados de imágenes y con movimientos rápidos, pero pueden ser engañosos para los menores de 8 años, que son incapaces de comprender la intención del anuncio y aceptan sus afirmaciones como verdaderas.
Durante el primer año de vida los niños no distinguen entre imagen y realidad. A partir de los 18 meses empiezan a comprender que las imágenes representan personas y objetos. Hacia los 8 años distinguen entre ficción y realidad, pero sólo hacia los 10-13 años son capaces de captar los contenidos de un argumento filmado.
Los videojuegos son uno de los juguetes del mercado más solicitados por los pequeños. Las sucesivas pantallas están repletas de imágenes impactantes, con un violencia “limpia”, es decir nada malo se aprecia al matar a los “malos”.
Los ordenadores o Internet son utilizados por los niños en edad escolar más como una alternativa a los videojuegos que como un instrumento de trabajo. Con Internet la capacidad de seducción del mundo virtual aumenta, la gratificación es inmediata y la interlocución automática. No se precisa sensibilidad afectiva, sino solamente habilidades y conocimientos para llegar a todas partes y conseguir lo que se desea sin límites, barreras o frustraciones.
Recomendaciones para la família:
- Controlar los programas que ven los niños, especialmente los menores de 8 años; cuyo nivel de desarrollo psíquico hace que acepten la imagen como realidad. Es aconsejable evitar que vean solos la televisión, es preciso el acompañamiento de los padres para seleccionar los programas y, si es necesario, comentar luego las imágenes con el niño, ayudándole a distinguirlas de su vida real y de sus propios valores.
- Controlar el tiempo de exposición. Se aconseja que el uso de pantallas no exceda, en total, las 2 horas diarias.
- Evitar el uso de la televisión como tranquilizante o “canguro”.
- No colocar televisores en la habitación del niño.
- Apagar la televisión a las horas de las comidas en familia.
4.3 Juego
Como se ha comentado anteriormente en el apartado del desarrollo psíquico y social, una parte del tiempo libre debería dedicarse al juego, preferiblemente con juguetes imaginativos y creativos que contribuyan a formación del niño. El juego es un placer en sí mismo, es diversión, pero también socialización. Jugando desarrollan sus aptitudes físicas, su inteligencia emocional, su creatividad, imaginación, capacidad intelectual y sus habilidades sociales, al mismo tiempo que disfrutan y se entretienen.
Los juegos colectivos son aconsejables, igual que las colonias de verano, porque ayudan a fomentar la convivencia y la socialización de una forma lúdica.
Problemas de salud (de 0 a 18 meses)pP@)
- Recién nacido prematuro
- Recién nacido y lactante
2.1 Cólicos del lactante, 2.2 Dermatitis del pañal, 2.3 Displasia de caderas, 2.4 Exantema súbito, 2.5 Muerte súbita del lactante, 2.6 Muguet, 2.7 Regurgitación y reflujo gastroesofágico; 2.8 Deformidades craneales
1. Recién nacido prematuro
Algunas patologías asociadas a la prematuridad son:
- Alteraciones visuales
Predominan la retinopatía del prematuro (la retina es inmadura y muy sensible a la acción del oxígeno, lo que puede provocar alteraciones en la misma), el estrabismo (desviación de los ojos) y problemas de refracción (dificultades en la visión de cerca o de lejos). - Alteraciones auditivas
Son infrecuentes y se suelen asociar a la hipoxia (falta de oxígeno).
- Retraso transitorio del lenguaje
Inicio tardío del lenguaje (hacia los 2 años).
- Problemas de aprendizaje
Mal rendimiento escolar o necesidad de educación especial.
- Hernia inguinal
Hasta un 30 % de los prematuros con menos de 1.000 g de peso tienen hernias inguinales, que pueden detectarse antes del alta o en los primeros 6 meses de vida. El tratamiento es quirúrgico.
- Distress respiratorio neonatal o membrana hialina:
Es una de las enfermedades más típicas de los bebés prematuros. Es más probable cuanto menor es la edad gestacional del niño. Consiste en una dificultad progresiva para respirar. El diagnóstico se efectúa mediante radiografías de los pulmones y análisis de la saturación de gases (oxígeno y anhídrido carbónico) en sangre.
El síntoma es una respiración más rápida (taquipnea) y con mayor esfuerzo. Al respirar, al bebé se le mete la piel entre las costillas (tiraje), hace un ruido especial (quejido), abre las ventanas nasales (aleteo) y se pone progresivamente azulado (cianosis), aunque se le administre oxígeno.
La causa de este problema es la inmadurez fisiológica del bebé. Por una parte, tanto los pulmones como la caja torácica del bebé prematuro son más débiles. Por otra, el niño no ha tenido tiempo de fabricar una sustancia llamada surfactante, que es lo que permite a los alvéolos del pulmón llenarse de aire durante la respiración. Si falta esta sustancia, cuando se expulsa el aire, el alvéolo queda cerrado y no puede volver a abrirse, por eso el bebé va quedándose sin oxígeno y tampoco puede eliminar el anhídrido carbónico. Cuando no pueden mantenerse los alvéolos abiertos se producen atelectasias o colapso de una parte o de todo el pulmón.
A partir de las 35 semanas de gestación el niño ya puede tener suficiente surfactante y es raro que sufra esta enfermedad.
Tratamiento: El tratamiento requiere el ingreso hospitalario. Es necesario:- Evitar los cambios metabólicos para que los pulmones puedan madurar con menos estrés.
- Efectuar un control exhaustivo de la temperatura ambiental.
- Un soporte respiratorio: El niño necesitará ayuda para respirar mediante una máquina (respirador) que bombee oxígeno en sus pulmones para que no vuelvan a quedarse colapsados.
- Es posible administrar surfactante artificial por medio de aerosoles.
2. Recién nacido y lactante (0 a 18 meses)
2.1 Cólicos del lactante
Es un problema común que suele afectar a los bebés en sus primeras semanas de vida, generalmente entre las 2 y 4 semanas, y que puede durar de 3 a 4 meses.
El niño llora de manera intensa e inconsolable, habitualmente hacia la tarde-noche, flexiona las piernas sobre el vientre y no logra tranquilizarse ni con la comida ni con otros intentos de calmarle. Puede presentar también un abdomen hinchado (con gases) y eructos frecuentes o ventosidades.
No es un trastorno de su salud, el niño está sano pero el llanto es percibido por los padres como excesivo, y puede producirles gran ansiedad.
No se conoce su causa exacta. Se relaciona con gases intestinales, ingeridos durante las tomas de alimento o provocados por las bacterias intestinales, pero también con problemas emocionales. Parece ser que un exceso de estímulos llega a sobrepasarle y es por este motivo que los episodios se inician al anochecer, es decir, al final del día. Otro motivo emocional podría la necesidad de contacto con la madre. La ansiedad de los padres también contribuye a su aparición y persistencia.
Actuación de los padres:
- Procurar permanecer calmados. Si el bebé intuye nerviosismo se intranquilizará más.
- Comprobar que el llanto no esté motivado por otras causas: hambre, sed, frío, calor, sueño o incomodidad. Se ha de tener en cuenta que el llanto es la forma que tiene el pequeño de comunicar sus necesidades.
- Buscar las medidas que calmen mejor al niño (cada uno tendrá sus preferencias): acariciarlo, mecerlo con suavidad, pasearlo, buscar la posición en que se encuentre más cómodo, tranquilizarlo con el chupete, hacerle escuchar sonidos rítmicos o canciones de cuna, etc.
- Hacer movimientos giratorios con sus piernas sobre el abdomen, para facilitar la expulsión de los gases.
- Hacerle masajes en la espalda, de forma tranquila y pausada, hablándole suavemente.
- En los primeros días, buscar un ambiente relajado para darle el pecho o biberón, evitando la presencia de muchas personas. La madre estará más tranquila y el pequeño comerá mejor.
- Evitar el exceso de estímulos físicos, como por ejemplo los sonidos o las luces fuertes, así como la sobreestimulación afectiva; si el pequeño está dormido, respetar su sueño en un lugar tranquilo y evitar que pase de unos brazos a otros (aunque vengan visitas).
- Antes de caer en el agotamiento, efectuar turnos o buscar apoyo de un familiar para poder relevarse y descansar.
- No administrar ningún medicamento ni cambiar la leche, si toma biberón, sin consultar antes con el pediatra o la enfermera.
- Si el llanto es muy frecuente, se acompaña de rechazo del alimento o el pequeño presenta decaimiento, es aconsejable consultar a la enfermera pediátrica.
2.2 Dermatitis del pañal
Es una reacción inflamatoria aguda debida a la irritación producida por el contacto de la zona con las heces y la orina.
Otros factores que influyen son:
- productos utilizados en la higiene del niño (jabones y detergentes)
- utilización errónea de cremas antibióticas o con corticoides
- higiene defectuosa
- infecciones urinarias
- trastornos digestivos
- dietas ricas en proteínas
La forma más común es el eritema de la zona en contacto con el pañal. Es una inflamación de color rojo intenso o rojo violáceo. Pueden aparecer lesiones exudativas o vesículas. Si no se trata es frecuente que se sobreinfecte con bacterias u hongos. El niño se muestra irritable y molesto.
Prevención:
- Cambiar frecuentemente de pañal.
- Limpiar con agua tibia (sin jabón o con jabón neutro).
- Bañar y secar minuciosamente.
- Aplicar cremas protectoras suaves (pasta al agua).
- No utilizar tratamientos de forma preventiva (antibióticos, corticoides, antifúngicos).
- En caso de utilizar pañales no desechables, utilizar agua abundante para aclararlos.
- Airear la zona del pañal el mayor tiempo posible.
El tratamiento en los casos leves es intensificar las medidas de higiene y aplicar crema protectora. Si el eritema persiste es aconsejable consultar con la enfermera que valorará e indicará las mejores opciones para revertir el eritema.
2.3 Displasia de caderas
Es una serie de trastornos del recién nacido en los que el hueso largo del muslo (fémur) puede salirse o se sale total o parcialmente de la concavidad articular de la cadera (acetábulo). Es importante detectarlo y corregirlo antes de que el niño empiece a caminar.
Los problemas de cadera no siempre son fáciles de detectar desde el principio, por eso el pediatra revisará las caderas del niño en cada visita de rutina. Para hacer la exploración, el médico empuja las piernas suavemente, las abre y las cierra con una mano mientras le sujeta la cadera con la otra. La maniobra no resulta dolorosa, el niño llora porque el médico le sujeta fuerte y le molesta.
La mayoría de los niños no tienen problemas, pero en un pequeño porcentaje, al hacer la exploración, el pediatra detecta un sonido similar a "clic" indicando que el fémur puede salirse de la articulación. En muchos casos se resuelve sin tratamiento en unas semanas.
En otro pequeño porcentaje, el médico nota un resalte, con un sonido parecido a "clunc", que indica que el fémur se sale total o parcialmente.
Otro signo que indica la necesidad de descartar un posible problema de caderas es la asimetría de los pliegues de los muslos. Para confirmar el diagnóstico se realizan otras pruebas, como una ecografía (examen con ultrasonidos) a las 6 semanas de vida y una radiografía a los 4 meses.
La cadera inestable o "clic" se corrige manteniendo separadas (en abducción) las piernas del niño para conseguir que la cabeza del fémur esté situada en el acetábulo durante su desarrollo. Poner 2 o 3 pañales no es un tratamiento suficiente porque no impide que el bebé junte las piernas. En cambio, es aconsejable llevar al niño en una mochila o sentado en la cadera porque así lleva las piernas muy abiertas y el hueso se colocará en la cavidad de la articulación.
Dependiendo del tipo de lesión se recomendará consultar con el especialista ortopeda.
Existen tres tipos de anomalías:
- Dislocación franca de la cadera o luxación, cuando la cabeza del hueso está fuera de la articulación.
- Dislocación parcial o subluxación, cuando la cabeza femoral no está completamente fuera.
- Inestabilidad, cuando la cabeza femoral tiene facilidad para entrar y salir de la articulación. Es la más frecuente.
En caso necesario, el especialista recomendará un sujetador blando llamado "arnés de Pavlik", que el niño llevará las 24 horas del día. Mantiene las rodillas separadas y dobladas hacia el pecho, como una ranita. El médico controlará sus caderas cada 1-2 semanas al principio, para comprobar que el fémur se mantenga en su sitio. La duración del tratamiento puede variar entre 3 y 6 meses.
2.4 Exantema súbito
Está causado por una infección vírica que se transmite por vía respiratoria. El niño tiene fiebre alta que dura de 2 a 5 días. En ocasiones se acompaña de síntomas de catarro o de trastornos digestivos. Cuando la fiebre remite, aparece un exantema (erupción) que afecta fundamentalmente el cuello y el tronco, aunque también puede presentarse en las extremidades. Dura entre 24 y 72 horas. Puede presentarse convulsiones febriles en el transcurso de la enfermedad.
El tratamiento es sintomático, es decir, se tratan los síntomas que el niño presenta (fiebre, vómitos, etc.).
2.5 Muerte súbita del lactante (SMSL)
Es la muerte repentina e inexplicable de un niño menor de un año de edad mientras duerme. No se conoce la causa exacta, pero sí se conocen los factores que aumentan el riesgo y las actuaciones que ayudan a prevenirla, que son:
- Evitar el tabaco, el alcohol o las drogas durante el embarazo, ya que su consumo multiplica el riesgo. Tras su nacimiento, mantener el ambiente limpio. No permitir que se fume en su entorno.
- Evitar acostar al bebé boca abajo en la cuna, porque se duplica el riesgo; puede ponerse boca arriba o de lado.
- Evitar los colchones blandos, las almohadas, los colgantes al cuello o cualquier otro objeto que pueda provocarle asfixia durante el sueño.
- No abrigarlo mucho. El exceso de ropa o de calor en la habitación aumenta el riesgo.
- Alimentarlo con lactancia materna.
2.6 Muguet
Es una infección de la mucosa oral provocada por hongos. Aparecen placas blanquecinas en la cara interna de las mejillas, la lengua y el paladar. En las formas más extensas pueden aparecer lesiones en las encías y los labios. No provoca síntomas en el bebé. Para tratarlo, el pediatra indicará un jarabe o un gel oral durante una semana. También deberá aplicarse un antifúngico (preparado específico contra hongos) en forma de gel en el pezón o de crema en las tetinas y chupetes. Puede aparecer durante toda la lactancia, pero se presenta habitualmente entre la segunda y la tercera semanas de vida.
2.7 Regurgitación y reflujo gastroesofágico
Regurgitación: Es la vuelta a la boca de alimento contenido en el estómago o el esófago sin que el niño produzca arcadas, es decir, sin el esfuerzo del vómito. Aparece después de que el bebé haya comido o de que le hayan movido mucho. Afecta a la mitad de los niños menores de 3 meses y en la mayoría de los casos se resuelve solo. La cantidad de alimento expulsado es escasa, frecuentemente se acompaña de eructo y no repercute en el aumento de peso del niño. Está provocado por la inmadurez del esfínter (válvula) que une el estómago y el esófago; este no cierra bien y el alimento ingerido regresa hacia el esófago y la boca.
Reflujo gastroesofágico: El alimento pasa del estómago al esófago, puede provocar náuseas y llegar a la boca. El ácido producido por el estómago puede llegar a irritar la mucosa del esófago e incluso la laringe, y provocar que el niño rechace el alimento y en ocasiones, presente afonía. La cantidad de alimento expulsado es más abundante, y repercute en el crecimiento del niño. Otros síntomas son eructos muy frecuentes, irritabilidad durante las comidas, tos frecuente, atragantamiento o hipo.
Se pueden establecer unos hábitos sencillos para favorecer su desaparición o mejorar el problema:
- No mover al niño en exceso, acostarle boca arriba con la cabeza más alta que el resto del cuerpo (poniendo alzas en las patas delanteras de cuna), no tumbarle inmediatamente después de las comidas y procurar que no ingiera demasiado aire.
- En caso de lactancia artificial, existen preparados específicos, antirreflujo, que contienen agentes espesantes para una mayor retención en el estómago. Por último, en algunas ocasiones, el pediatra puede aconsejar fármacos que faciliten el vaciamiento gástrico.
Este problema mejora habitualmente al iniciarse la alimentación sólida, hasta desaparecer. Solo en casos más graves, afortunadamente poco frecuentes, se debe recurrir a la cirugía.
2.8 Deformidades craniales
Un 10% de los recién nacidos y lactantes pequeños presentan deformidades craniales, es decir, una alteración del crecimiento de los huesos del cráneo.
2.8.1 Craniosinostosis
Es el cierre prematuro de una o más suturas craniales. Se desconocen sus causas.
- Síntomas: según el tipo, los síntomas pueden ser una ausencia de fontanela, forma de la cabeza irregular; poco o ningún aumento de la medida de la cabeza a medida que el niño va creciendo, o presencia de una línea de sutura que sobresale y está endurecida.
- Posibles complicaciones: además de ocasionar la deformidad de la cabeza que puede ser grave y permanente, si no se corrige, también puede ocasionar un aumento de la presión intracranial, convulsiones y retraso en el desarrollo del niño.
- Tratamiento: a las diferentes revisiones de control del lactante, su enfermera valora la forma y el crecimiento de la cabeza (medida del perímetro cranial). Ante la sospecha de craneosinostosis, se deriva al especialista (neurocirugía), que acabará de hacer el diagnóstico y aplicará el tratamiento, que en este caso es quirúrgico. El pronóstico dependerá del número de suturas afectadas y de la salud general del niño, pero habitualmente es satisfactorio y el pequeño podrá hacer vida normal.
2.8.2 Deformidades posicionales
Alteraciones del crecimiento de los huesos de la cabeza provocadas por presiones externas.
La más frecuente es la plagiocefalia posicional, que consiste en el aplanamiento de uno o dos lados del cráneo.
Puede aparecer en el nacimiento (causada por la falta de espacio en el útero, canal de parto estrechado, parto instrumentalizado) y, con frecuencia, puede ir acompañada de tortícolis (espasmo o rigidez de los músculos del cuello).
También puede aparecer a partir de las 6 semanas de vida, provocada por el apoyo continuado de la cabeza del lactante en el mismo lado (postura de confort que el niño prefiere).
Estas alteraciones no suponen un riesgo para la salud del lactante, pero sí pueden suponer, más adelante, un problema estético.
Se pueden solucionar con medidas posturales y ejercicios en casa pactados con el equipo de salud. Es importante iniciarlos cuanto antes mejor.
Para evitar el desarrollo de una plagiocefalia posicional, es clave reducir al máximo el tiempo que el lactante pasa estirado en la misma posición. Los especialistas recomiendan que el pequeño esté “dormido boca arriba y despierto boca abajo”.
Medidas preventivas:
- Cambiar diariamente la orientación del lactante en la cama.
- Dormir boca arriba, rotarle alternativamente la cabeza.
- A partir del primer mes de edad, mientras esté despierto y vigilado, dejarlo ratos apoyado sobre el abdomen, de este modo se descarga el cráneo de la presión gravitatoria continuada, fortaleciendo además la musculatura del cuello y la columna. Es muy probable que al principio al niño no le guste, pero poco a poco se acostumbrará y será un buen momento para el juego. Resulta útil, para mejorar el control de la cabeza, apoyarlo con una almohada o una toalla enrollada.
- En los sillines de paseo, es aconsejable evitar que la cabeza del lactante esté lateralitzada durante periodos largos.
- Las almohadas de apoyo de la cabeza diseñados para reducir la presión pueden ser de utilidad, a pesar de que no existe ningún estudio comparativo con las medidas posturales que demuestre la mayor o menor efectividad.
Tratamiento:
Además de las medidas anteriores y en caso de tortícolis asociada, es necesario realizar maniobras de estiramiento muscular. Se recomiendan dos tipos de ejercicios para obtener la adecuada rotación de la cabeza y disminuir la lateralización de la cabeza.
- Ejercicio oreja-hombro: intenta restablecer la lateralización de la cabeza.
Con el niño boca arriba, se pone una mano sobre el hombro contrario al lado hacia el que pretendemos inclinar la cabeza, con el fin de evitar el desplazamiento. Con la otra mano, colocada sobre la parte superior de la cabeza, se provoca la inclinación con la intención de que la oreja toque el hombro, siempre sin forzar. Llegado a su punto de resistencia se mantiene la posición 10 segundos. - Ejercicio barbilla-hombro: intenta restablecer el giro normal de la cabeza hacia la derecha y hacia la izquierda.
Se realiza con el lactante boca arriba. Mientras con una mano situada sobre el pecho del lactante se evita que los hombros se separen del plano de apoyo, con la otra mano situada en la parte lateral de la cara, se provoca el giro de la cabeza con la intención de que la barbilla toque el hombro, sin forzar. Cuando el giro llega a su punto de resistencia, se mantiene la posición con delicadeza, pero con firmeza, durante 10 segundos.
Ambos ejercicios se repiten de 3 a 5 veces al día en tandas de 3 a 5 veces cada uno hasta conseguir la completa rehabilitación del movimiento del cuello. Un buen momento para hacerlos puede ser cuando se efectúa el cambio de pañal.
Problemas de salud más habituales en la infancia (de 0 a 12 años)pP@)
Los problemas de salud tratados son:
- Fiebre
- Insolación o golpe de calor
- Dolor
3.1 Dolor de garganta; 3.2 Dolor de oídos; 3.3 Dolor abdominal; 3.4 Dolor de cabeza - Problemas respiratorios
4.1 Catarro de vías altas; 4.2 Tos; 4.3 Bronquiolitis; 4.4. Bronquitis; 4.5. Asma bronquial; 4.6 Alergias - Problemas de garganta, nariz y oídos
5.1 Amigdalitis; 5.2 Faringitis; 5.3 Laringitis; 5.4 Epistaxi; 5.5 Otitis media aguda - Problemas digestivos
6.1 Vómitos; 6.2 Diarrea aguda; 6.3 Estreñimiento - Problemas dermatológicos
7.1 Demartitis atópica; 7.2 Urticaria; 7.3. Picaduras, pediculosis (piojos) y parasitosis - Problemas psicológicos
- Enuresis
1. Fiebre
La fiebre es la elevación de la temperatura corporal por encima de sus valores normales.
Aunque popularmente se ha creído que es un acontecimiento negativo, en realidad es un sistema de defensa (el cuerpo produce más calor para que las defensas luchen contra una agresión), su aparición avisa de que está sucediendo algo anómalo. Así pues, la fiebre no es por sí misma una enfermedad, sino un signo que acompaña a algunas enfermedades. En la etapa infantil, la causa más frecuente es una infección, generalmente de tipo vírico (virasis).
Los antitérmicos no curan la infección, sólo ayudan a que el niño se sienta mejor.
Más importante que la temperatura del niño es su estado general, o sea, que si el niño tiene fiebre alta no debemos alarmarnos a no ser que al mismo tiempo observemos que presenta síntomas anormales en su comportamiento, como decaimiento, somnolencia, afectación general, etc.
Qué hay que hacer en casa
- No es necesario bajar la fiebre en todas las circunstancias. Si la temperatura es igual o inferior a 38 ºC y su estado general es bueno (continúa con su actividad normal), no es preciso administrar antitérmicos ni aplicar otras medidas. Tan sólo debe controlarse la temperatura con frecuencia para comprobar si se mantiene o ha subido.
- No valorar si el niño tiene fiebre poniéndole la mano en la frente. Es preciso utilizar el termómetro, y, si éste es de mercurio, es importante agitarlo bien hasta que el mercurio baje. Hay que permanecer al lado del niño mientras lo tiene puesto (de 3 a 5 minutos) ya que al ser de vidrio podría romperse.
Medidas higiénicas
- Dejar al niño con poca ropa de abrigo (en pañales o con un pijama ligero).
- Mantener la habitación fresca y ventilada, sin corrientes de aire.
- Proporcionarle abundantes líquidos sin forzarlo. Si es un lactante alimentado con leche materna, ofrecerle el pecho con más frecuencia.
- No dar fricciones con alcohol o colonias, ya que aumentarían la temperatura y el alcohol puede absorberse a través de la piel.
- Los baños con agua templada (unos 3 ºC por debajo de la temperatura del niño) disminuyen poco la fiebre. Esta medida puede usarse para ayudar a los antitérmicos, siempre que al niño no le resulte desagradable.
- No deben aplicarse paños de agua fría para evitar descensos bruscos de su temperatura corporal.
- Medidas farmacológicas.
- No se deben administrar antibióticos sin prescripción médica. En la mayoría de los casos, la fiebre es consecuencia de una infección vírica y, por tanto, la administración de estos medicamentos resultará inútil y contraproducente.
- Dar antitérmicos únicamente cuando la fiebre produzca malestar en el niño. Esto ocurre generalmente a partir de los 38,5-39 ºC.
- Utilizar las dosis de antitérmicos (paracetamol o ibuprofeno) recomendadas por su pediatra, respetando los intervalos entre las mismas aunque la fiebre reaparezca antes. Siempre que sea posible es aconsejable administrarlos por la boca, no por vía rectal.
- No deben alternarse los antitérmicos para bajar antes la fiebre, a no ser que lo indique el pediatra.
Consultar con el equipo de salud si
- El niño tiene menos de tres meses.
- La temperatura se eleva por encima de los 40 ºC.
- El niño, además de la fiebre, presenta uno o varios de los siguientes síntomas:
- Mucha somnolencia, decaimiento, mareos o comportamiento anormal.
- Tiene convulsiones o se observan movimientos anormales de aparición brusca.
- Aparecen vómitos, dolor de cabeza, irritabilidad o presenta el cuello rígido.
- Aparecen erupciones o manchas en la piel.
- Inicia alteraciones en la respiración.
- Dolor continuado.
- No mueve con normalidad alguna extremidad o bien está fría en comparación al resto del cuerpo.
- La fiebre se prolonga más de tres días, aunque no existan otros síntomas.
1.1 Convulsión febril
Es una respuesta del cerebro ante la fiebre que se produce en niños sanos entre los seis meses y los cinco años. Casi siempre aparece el primer día de fiebre.
El niño pierde bruscamente la conciencia, el cuerpo puede ponerse rígido y comenzar con sacudidas o quedarse completamente fláccido. También es frecuente que los labios estén morados, la boca cerrada con fuerza, como encajada, y la mirada perdida. Suele durar poco tiempo, generalmente menos de cinco minutos. Al acabar, el niño tiende a dormirse.
Qué hay que hacer ante una convulsión
- Colocar al niño tumbado de lado para permitirle respirar mejor, y alejar los objetos con los que pueda golpearse.
- No intentar introducirle nada en la boca.
- Si no se le ha dado ningún antitérmico en las últimas dos horas, se puede administrar un supositorio de paracetamol.
- Acudir al centro de salud u hospital más cercano para que el niño sea valorado por un médico que confirme el diagnóstico.
Cuestiones importantes
- Las convulsiones febriles tienen un buen pronóstico. Después de la convulsión el niño tendrá el mismo estado de salud que antes.
- Cualquier infección banal (catarro, anginas, gastroenteritis, etc.) que curse con fiebre puede provocar una convulsión febril.
- Son frecuentes (3-5 % de los niños). Generalmente después de un primer episodio, uno de cada tres niños volverá a tener otro.
- En la mayoría de los casos no precisan ningún estudio especial.
- Los niños con convulsiones no precisan un tratamiento para la fiebre diferente del que se administra a los demás niños. Se aconseja utilizar las dosis habituales de antitérmicos.
| 1. La fiebre no es una enfermedad. Sirve para defendernos contra las infecciones causadas tanto por virus como por bacterias. |
| 2. La fiebre por si misma no causa daño cerebral, ni ceguera, ni sordera, ni muerte. |
| 3. Algunos niños predispuestos (4%) pueden tener convulsiones a causa de la fiebre. Tratar la fiebre no previene estas convulsiones. No se deberian de dar nunca medicamenteos para bajar la fiebre. |
| 4. Solo hay que usar medicamentos para la fiebre si hay malestar o dolor. El ibuprofeno y el paracetamol tienen la misma eficacia para tratar el dolor. Sus dosis se calculan según el peso del niño, no según la edad. No es aconsejable alternar o combinar ambos medicamentos. No se debe dar Aspirina. |
| 5. Se desaconseja el uso de paños húmedos, friegas de alcohol, duchas o baños para bajar la fiebre. |
| 6. No cubrir ni desabrigar demasiado al niño con fiebre. |
| 7. El niño con fiebre debe estar bien hidratado. Hay que ofrecer líquidos a menudo, a ser posible con hidratos de carbono (zumos de fruta, batidos, papillas, etc.). |
| 8. Está desancosejado el uso de paracetamol o ibuprofeno tras la vacunción para prevenir las reacciones febriles o las reacciones en la zona de inyección. |
| 9. Ni el grado de la fiebre ni la respuesta al antitérmico nos orientan sobre la gravedad de la infección ni si está causada por virus o por bacterias |
|
10. Debe vigilar signos de empeoramiento y consultar de forma urgente si su hijo tiene:
|
2. Insolación o golpe de calor
El exceso de calor causa una pérdida de líquidos y sales minerales que pueden llevar a la deshidratación; si no se actúa con rapidez, puede llegar a ser un problema grave.
Los síntomas son: fiebre muy alta, dolor de cabeza intenso, náuseas, somnolencia, convulsiones e incluso pérdida de conocimiento.
Qué hay que hacer para prevenir un golpe de calor
- Evitar la actividad física intensa en las horas de más calor del día.
- Beber líquidos abundantes (agua o zumos de frutas) aunque no se tenga sed.
- Evitar comidas copiosas y muy calientes.
- Proteger la cabeza del niño y aplicar crema solar.
- Utilizar ropa ligera, amplia y de colores claros.
- Si a pesar de estas medidas se tiene mucho calor, mojar la cara y el pelo e incluso la ropa.
Qué hay que hacer ante un golpe de calor
- Trasladar a la criatura a un lugar fresco y con sombra. Puede utilizarse un ventilador para refrescarle con mayor rapidez.
- Retirar la ropa a la criatura y aplicar agua fría en todo el cuerpo. Para favorecer la bajada de temperatura uedes poner toallas mojadas con agua fría en la cabeza, cara, axilas e ingles.
- Si la criatura está consciente y no tiene vómitos, darle agua de manera frecuente en pequeños sorbos, se debe evitar los líquidos muy frios.
- Trasladarlo a un centro de salud.
Descárgate aquí la infografía
3. Dolor
El dolor es un síntoma frecuente que acompaña a muchas enfermedades infantiles. Administrar un analgésico es adecuado en muchas situaciones, pero también es importante la actitud de los padres; calmar y consolar al niño es una parte fundamental en el tratamiento del dolor.
Ante la presencia de dolor debe acudirse al centro de salud u hospital más cercano para la valoración, el diagnóstico y el posterior tratamiento.
3.1 Dolor de garganta
Si el niño lleva días acatarrado, se queja de dolor al tragar, tiene fiebre y su garganta aparece enrojecida, es probable que tenga laringitis (inflamación de la mucosa que recubre la laringe) o amigdalitis (inflamación de las amígdalas).
Qué hay que hacer en casa antes de acudir al centro de salud
- Ofrecer líquidos abundantes sin forzarlo y respetar su falta de apetito.
- Puede aplicarse un paño seco y caliente en la garganta para aliviar las molestias (se puede calentar sobre un radiador o con la plancha, vigilando que no queme).
- Seguir las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
3.2 Dolor de oídos
La otitis o inflamación del oído puede causar un dolor agudo y punzante que despierta por la noche, es difícil de calmar y empeora cuando el niño permanece tumbado, al tragar, masticar o sonarse la nariz.
Qué hay que hacer en casa antes de acudir al centro de salud
- Puede proporcionar alivio ponerle paños calientes (calentados sobre el radiador o con la plancha confirmando, que no queman) sobre el oído.
- Colocar otra almohada bajo el colchón para que duerma semiincorporado, y así disminuir la presión sobre el oído.
- Si es un bebé, cogerlo en brazos.
- No instilar ningún medicamento o líquido en el oído.
- Administrar el analgésico habitual, en las dosis recomendadas por su médico.
3.3 Dolor abdominal
Es una sensación de molestia, malestar o queja que el niño refiere al abdomen. Es muy frecuente y puede deberse a varios procesos, casi siempre benignos, como empachos, cólicos, gastroenteritis, gases, nervios. Algunos trastornos no localizados en el abdomen también pueden provocar dolor abdominal, como las anginas, los catarros de vías altas, la otitis o la neumonía.
Qué hay que hacer en casa antes de acudir al centro de salud
- Intentar valorar la intensidad del dolor sin preguntar al niño continuamente. Observar su comportamiento: si juega y si el dolor desaparece al dormir, le despierta por la noche o le obliga a reposar.
- Tener en cuenta cuándo ha defecado por última vez y cómo eran las deposiciones.
- Mantener, en principio, una dieta normal, sin forzarlo a comer.
- Observar si aparecen otros síntomas: estreñimiento, vómitos, palidez, decaimiento, fiebre.
- No administrar ningún medicamento antes de que lo vea el equipo de salud, pues podría enmascarar la existencia de un posible trastorno importante y dificultaría el diagnóstico.
- Si el niño se queja de dolor abdominal de forma habitual, principalmente por la mañana, y no existe ningún diagnóstico previo ni otros síntomas que lo acompañen, es importante que no deje de ir al colegio.
3.4 Dolor de cabeza
Las causas también son variadas: fiebre, catarros, gripe, sinusitis, problemas dentales, meningitis, dolor tras una caída, migrañas, etc.
Qué hay que hacer en casa antes de acudir al centro de salud
- Intentar valorar la intensidad del dolor, su aparición (le despierta por la noche) y duración.
- Observar el comportamiento del niño.
- Mantener la habitación del niño sin ruidos y con luces tenues.
- Vigilar nuevos síntomas como vómitos, rigidez del cuello o aparición de manchas.
- Seguir las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
4. Problemas respiratorios
4.1 Catarro de vías altas; 4.2 Tos; 4.3 Bronquiolitis; 4.4. Bronquitis; 4.5. Asma bronquial; 4.6 Alergias
4.1 Catarro de vías altas o resfriado común
Es una infección vírica de las vías respiratorias altas (nariz y garganta). Los síntomas al inicio son fiebre, estornudos, tos, mucosidad nasal y garganta irritada; es frecuente que al cabo de unos tres días la mucosidad nasal, primero clara, pase a ser más espesa y de color amarillento o verdoso. Son frecuentes en los primeros años de vida, lo normal es que tengan de seis a ocho resfriados al año, incluso más si el pequeño está en contacto con otros niños (hermanos mayores, guarderías, ludotecas).
El resfriado suele durar entre dos y siete días y se cura de forma espontánea. No existen medicamentos que curen los catarros, el tratamiento irá encaminado a aliviar los síntomas que el niño vaya presentando. Los antibióticos no curan los resfriados (su origen es vírico) ni evitan sus complicaciones.
Qué hay que hacer en casa
- Mantener la habitación ventilada, sin cambios bruscos de temperatura. Evitar el ambiente seco. Es aconsejable poner depósitos de agua en los radiadores o utilizar humidificadores para aumentar la humedad ambiental. No permitir que se fume en su entorno.
- Dejar que el niño repose el máximo tiempo posible.
- Ofrecerle líquidos con frecuencia (agua, caldos, zumos naturales o leche si es lactante), no forzarlo a comer, es normal que esté inapetente. Ofrecerle la comida que le apetezca.
- Efectuar lavados nasales frecuentes con suero fisiológico.
- Puede presentar vómitos de mucosidades, sobre todo por las mañanas; es normal debido a la cantidad de moco que va tragando.
- Controlar la temperatura, si el niño tiene fiebre superior a los 38 ºC puede administrarse un antitérmico siguiendo las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
- En los niños mayores, enseñarles que deben taparse la boca al toser, para no propagar los virus, y lavarse las manos después de sonarse la nariz.
Cuándo acudir al centro de salud
- Si empeora el estado general, el niño está decaído, somnoliento o muy irritable.
- Si aparece dificultad para respirar (respira muy deprisa, se le marcan las costillas, se le hunde el pecho o mueve mucho el abdomen).
- Si el niño es menor de tres meses y el catarro se acompaña de fiebre.
- Si los síntomas persisten más de siete días.
4.2 Tos
La tos es un mecanismo de defensa del organismo que provoca una salida de aire a gran velocidad y presión que arrastra las partículas depositadas en los bronquios, por lo que realiza una importante función de protección y limpieza de la vía aérea. Se puede producir de forma involuntaria (refleja) o voluntaria. Normalmente la tos es un síntoma que acompaña un proceso infeccioso y va disminuyendo a medida que la infección se soluciona.
Puede ser:
- Tos húmeda. Cuando moviliza mucosidad. Es la forma en que el cuerpo elimina las secreciones de las vías respiratorias. Este tipo de tos no debe eliminarse, es más, en ocasiones puede ser preciso que sea más productiva, por lo que puede tratarla con medicamentos prescritos por el pediatra, que ayuden a hacer las secreciones más suaves y fáciles de expulsar (expectorantes).
- Tos seca/irritativa. No es productiva. El tratamiento dependerá de los síntomas, normalmente en los casos de tos leve no se aconseja la utilización de medicamentos a no ser que moleste mucho al niño (cuando su intensidad interfiere en el sueño o la alimentación). El pediatra valorará e instaurará el tratamiento farmacológico adecuado.
Medidas generales que instaurar antes de consultar al equipo de salud
- Hidratar por vía oral abundantemente para que las mucosidades sean más fluidas y el niño las pueda expulsar con más facilidad.
- Mantener las vías nasales limpias y desobstruidas mediante lavados con suero fisiológico para eliminar la mucosidad nasal y favorecer la respiración.
- Limitar los sistemas de calefacción, ya que resecan excesivamente el ambiente. Es importante mantener un cierto grado de humedad ambiental.
- Evitar que los niños estén en ambientes contaminados, especialmente de humo de tabaco. Está demostrado que los problemas respiratorios aumentan y son más precoces en hijos de padres fumadores.
| 1. La tos es un mecanismo de defensa del aparato respiratorio. Está destinada a eliminar secreciones y cuerpos extraños para mantener la vía aérea limpia y abierta. |
| 2. La causa más frecuente de tos aguda son las infecciones de las vías respiratorias superiores (resfriados). Los resfriados están producidos por centenares de virus diferentes. Se resuelven sin medicación en una o dos semanas. |
| 3. La tos aguda no debe tratarse con calmantes de la tos, mucolíticos, expectorantes, antihistamínicos o descongestivos nasales, especialmente en menores de 6 años. En niños no está demostrado que estos medicamentos sean eficaces para el tratamiento de la tos y los riesgos superan los posibles beneficios. Si se utilizan, siempre tendrán que estar bajo control médico. |
| 4. Si se quitase la tos, habría más retención de los mocos, menos oxigenación y más obstrucción de la vía aérea. También existiría más riesgo de otitis y neumonía. |
| 5. Los antibióticos no son eficaces en el tratamiento de los resfriados y están contraindicados. |
| 6. Es muy importante que el niño con resfriado esté muy hidratado. Se le tienen que dar líquidos con más frecuencia. |
| 7. También se recomienda hacer lavados nasales y humidificar el ambiente. |
| 8. Evitar la exposición al humo del tabaco. No se debe fumar en casa. |
| 9. Medidas sencillas como el lavado de manos disminuyen el riesgo de contagio. |
| 10. Vigilar y consultar con el pediatra si aparece: dificultad para respirar (se marcan las costillas y se hunde el esternón, se sienten silbatos cuando respira, la respiración es más rápida y agitada); fiebre que dura más de 3 días; mal de oídos o supuración, tos y mocos durante más de 10-15 días. |
Fuente: aepap.org
4.3 Bronquiolitis
Es una infección vírica (virus respiratorio sincitial o VRS) que afecta a niños menores de dos años. Se inicia como un catarro de vías altas con tos seca y mucosidad nasal, y a los dos o tres días aparecen los síntomas propios de la infección de las vías respiratorias bajas: dificultad para respirar, tos húmeda y, a veces, ruidos de pitos en el pecho (sibilancias). El niño puede estar irritable, comer menos y presentar fiebre. Es más frecuente en los meses de invierno y comienzos de primavera.
Qué hay que hacer en casa
- Mantener al niño algo incorporado, ya que le ayudará a respirar mejor.
- Si presenta obstrucción nasal, efectuar lavados nasales con suero fisiológico y aspiración suave de las secreciones, preferiblemente antes de comer.
- Para evitar que el niño se fatigue, es aconsejable fraccionar las tomas de alimento (en menor cantidad y con mayor frecuencia).
- Procurar un ambiente tranquilo, evitar molestar al lactante con maniobras bruscas. No es aconsejable el arropamiento excesivo.
- Prohibir que se fume en el domicilio del niño.
- Controlar su temperatura. Vigilar posibles signos de empeoramiento.
- Seguir las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
Signos de empeoramiento que indican que hay que consultar con el equipo de salud
- El niño presenta mal estado general, irritabilidad, agitación o somnolencia.
- Dificultad al respirar, tiraje (movimiento hacia adentro de los músculos situados entre las costillas intercostales como resultado de la reducción de la presión en la cavidad torácica) , aleteo nasal, pausas de apnea, sibilancias audibles, rechazo del alimento o vómitos.
- El niño se pone morado o pálido.
Tratamiento
En la actualidad no existe un medicamento que cure la bronquiolitis. En los casos más severos el niño puede precisar ingreso hospitalario para la administración de oxígeno, pero generalmente se puede seguir un tratamiento ambulatorio. En niños prematuros o lactantes con enfermedades pulmonares, puede administrarse la vacuna contra el virus VRS (se administra en los centros hospitalarios).
Los síntomas de la bronquiolitis pueden persistir hasta dos o cuatro semanas. Algunos niños, tras tenerla, presentan episodios sucesivos de dificultad respiratoria con tos que recuerdan el cuadro inicial.
4.4 Bronquitis
Es una inflamación de la mucosa de los bronquios que puede afectar a los tramos más gruesos del árbol bronquial. Suele ser de origen infeccioso, casi siempre vírico, aunque también puede estar causada por una alergia, inhalación de productos químicos o ser consecuencia de otros problemas respiratorios (gripe, sarampión, tos ferina).
Debido a la inmadurez fisiológica y de los mecanismos de defensa, existe una predisposición en los lactantes y niños pequeños. Otros factores que favorecen la aparición de bronquitis son el clima, la contaminación y la exposición al humo del tabaco (fumadores activos y pasivos). Suele iniciarse con un catarro, con o sin fiebre, que se propaga posteriormente a las vías respiratorias bajas. Aparece tos seca que progresivamente se hace más blanda, con mucosidad que cambia de clara a purulenta. Puede aparecer dolor en la zona del esternón, que empeora al toser. La respiración es ruidosa con sibilancias (sonido agudo y silbante durante la respiración, que ocurre cuando el aire fluye a través de las vías respiratorias estrechas. Son un signo de problema respiratorios). Las crisis de tos y las mucosidades pueden provocar náuseas y vómitos. La evolución suele ser favorable en pocos días, aunque a veces pueden persistir molestias y tos durante una semana.
Qué hay que hacer en casa
- Ofrecer líquidos, agua o zumos en pequeñas dosis y con frecuencia (hacen que la mucosidad sea más fluida y se expulse mejor al toser).
- Mantener una postura semiincorporada para facilitar la respiración.
- Seguir una dieta blanda, según la apetencia del niño, sin forzarlo a comer, en pequeñas cantidades y con más frecuencia.
- Procurar un ambiente tranquilo y prohibir el humo de cigarrillo. Evitar otros contaminantes ambientales (productos químicos, humo de cocina, etc.).
- Consultar con el pediatra, quien valorará el estado del niño e instaurará el tratamiento adecuado, encaminado a aliviar los síntomas y mejorar la respiración.
- Los padres pueden pedir a la enfermera que les enseñe las técnicas para facilitar el drenaje de las mucosidades (cambios posturales, clapping: técnica de masaje dirigida a desprender las secreciones bronquiales).
- Controlar la temperatura; seguir las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
4.5 Asma bronquial
Es un trastorno inflamatorio crónico de las vías aéreas que provoca una hiper-reactividad de estas vías y causa episodios recurrentes de dificultad respiratoria, particularmente por la noche o en las primeras horas del día.
Es una enfermedad muy frecuente. Aparece más a menudo en hijos de madres fumadoras durante el embarazo, niños con antecedentes familiares de asma o con enfermedades alérgicas y niños expuestos al humo del tabaco.
Habitualmente empieza en la infancia, aunque puede aparecer a cualquier edad. Cuando empieza, durante la etapa de lactante o en los primeros 2-3 años de edad, suele tener un curso más corto y muchas veces, al llegar a los 5-7 años, el niño está libre de síntomas, sobre todo si no sufre alergias.
Cuando empieza más tarde, la duración del asma suele ser más larga.
Se dice que es una enfermedad crónica porque los síntomas tienden a repetirse.
Síntomas
- Sensación de dificultad para respirar, de ahogo o falta de aire.
- Tiraje torácico
- Tos seca (sin expulsar moco).
- Pitidos o sibilaciones en el pecho.
Cuando estos síntomas se presentan de forma repentina se denomina “crisis de asma”. En otras ocasiones la enfermedad se puede manifestar después de hacer ejercicio, es lo que se denomina “asma de esfuerzo”.
Es muy importante que tanto los padres como el niño/a cuando sean mayores, sean capaces de reconocer todos estos síntomas para así poder aplicar las pautas de actuación que previamente les habrá dado el pediatra o la enfermera pediátrica.
Las crisis pueden ser de intensidad muy variable, desde leves hasta graves. A medida que la obstrucción respiratoria mejora, el niño tiene más tos productiva (con mucosidad), lo cual no indica un empeoramiento sino todo lo contrario.
¿Qué factores hacen que aparezca el asma?
Hay muchos factores que pueden desencadenar la enfermedad. Los más importantes son:
- Infecciones respiratorias víricas (el principal desencadenante en niños pequeños).
- Los ácaros del polvo, el polen, el pelo de los animales domésticos y los hongos de la humedad.
- El humo del tabaco.
- Sustancias irritantes como insecticidas, pinturas, olores intensos...
- El ejercicio físico.
Tratamiento
El objetivo del tratamiento es conseguir que el niño pueda llevar una vida normal por su edad, que pueda hacer deporte y que sufra el mínimo número de crisis posible.
Hay dos tipos de medicamentos:
- Los medicamentos broncodilatadores hacen que los bronquios se abran y pueda entrar mejor el aire. Se utilizan durante periodos cortos para el tratamiento de la crisis y para la mejora rápida de los síntomas. La vía de administración de estos fármacos es por inhalación.
- Los medicamentos antiinflamatoris corrigen la inflamación de los bronquios. Se utilizan durante periodos largos de tiempos, incluso en los intervalos en que el niño no tiene síntomas. Los principales fármacos antiinflamatorios son los corticoides inhalados.
- El médico indica la medicación específica para cada caso, así como las dosis y los controles posteriores, y la enfermera enseña la técnica correcta de administración de los inhaladores, puesto que es imprescindible para que el tratamiento sea eficaz.
Utilización del inhalador/cámaras inhalatorias
La via inhalatoria es la elegida para la administración de la mayoría de los fármacos utilizados. Las ventajas que presenta son: un inicio de acción más rápido, mejor acceso a las vías respiratorias y menor número de efectos secundarios, dado que se requieren dosis pequeñas del fármaco y el paso a la vía sanguinea es menor.
La efectividad del tratamiento requiere una técnica correcta. Para ayudar a los lactantes y niños pequeños, se utilizan cámaras de inhalación con mascarillas faciales, que permiten el paso del fármaco durante la inspiración.
La cámara es un recipiente al que se conecta, por un lado, el inhalador y por el otro, la mascarilla o la boquilla. Existen diferentes modelos y medidas para adaptarse a las características y necesidades de cada niño.
a) Técnica inhalatoria con cámara y mascarilla (lactantes y preescolares)
- Conectar la mascarilla a la cámara
- Destapar el inhalador, sacudirlo en posición vertical y connectarlo a la cámara.
- Aplicar la mascarilla alrededor de la nariz y boca del niño, en posición horizontal, asegurándose de que no existan escapes, de modo que el niño inhale la cantidad correcta de medicamento.
- Apretar una vez el inhalador (1 puf), y dejar que el niño respire durante 30 segundos o 10 respiraciones, antes de retirar la cámara.
- Repetir el procedimiento para cada dosis, con un intervalo de descanso de 30 segundos.
- Sacar el inhalador, taparlo, limpiar la mascarilla y la cara del niño con agua y jabón.
b) Técnica inhalatoria con cámara y boquilla (niños a partir de los 6 años)
- Destapar el inhalador, sacudirlo y conectarlo (en posición vertical) a la cámara.
- Poner la boca alrededor de la boquilla sellándola bien con los labios para evitar fugas.
- Apretar el inhalador una vez con la cámara horizontal. El niño debe estar sentado o de pie.
- Inspiración lenta y profunda durante 5 segundos.
- Mantener el aire en los pulmones entre 5-10 segundos y expulsarlo por la nariz.
- Repetir el procedimiento por cada dosis con intervalos de descanso de 30 segundos.
- Sacar el inhalador, taparlo, enjuagarlo con agua y limpiar la boquilla.
Cómo limpiar la cámara:
- Desmontar la cámara y las válvulas si es posible.
- Hacer un prelavado con agua fría y sumergirla durante 20 minutos.
- Aclarar con agua fría y dejar secar al aire sin enjuagar ni fregar.
Se recomienda limpiarla una vez al mes para tratamientos de base y luego utilizarla en episodios de crisis.
Si la cámara es nueva, se recomienda remojarla durante 1 h con jabón de lavar platos, enjuagarla y dejarla secar al aire durante 24 h. Si no se puede esperar este tiempo, se recomienda impregnar la cámara con 5-10 pufs del fármaco y dejar pasar unos cuántos minutos antes de emplearla.
No se puede lavar en el limpiavajillas.
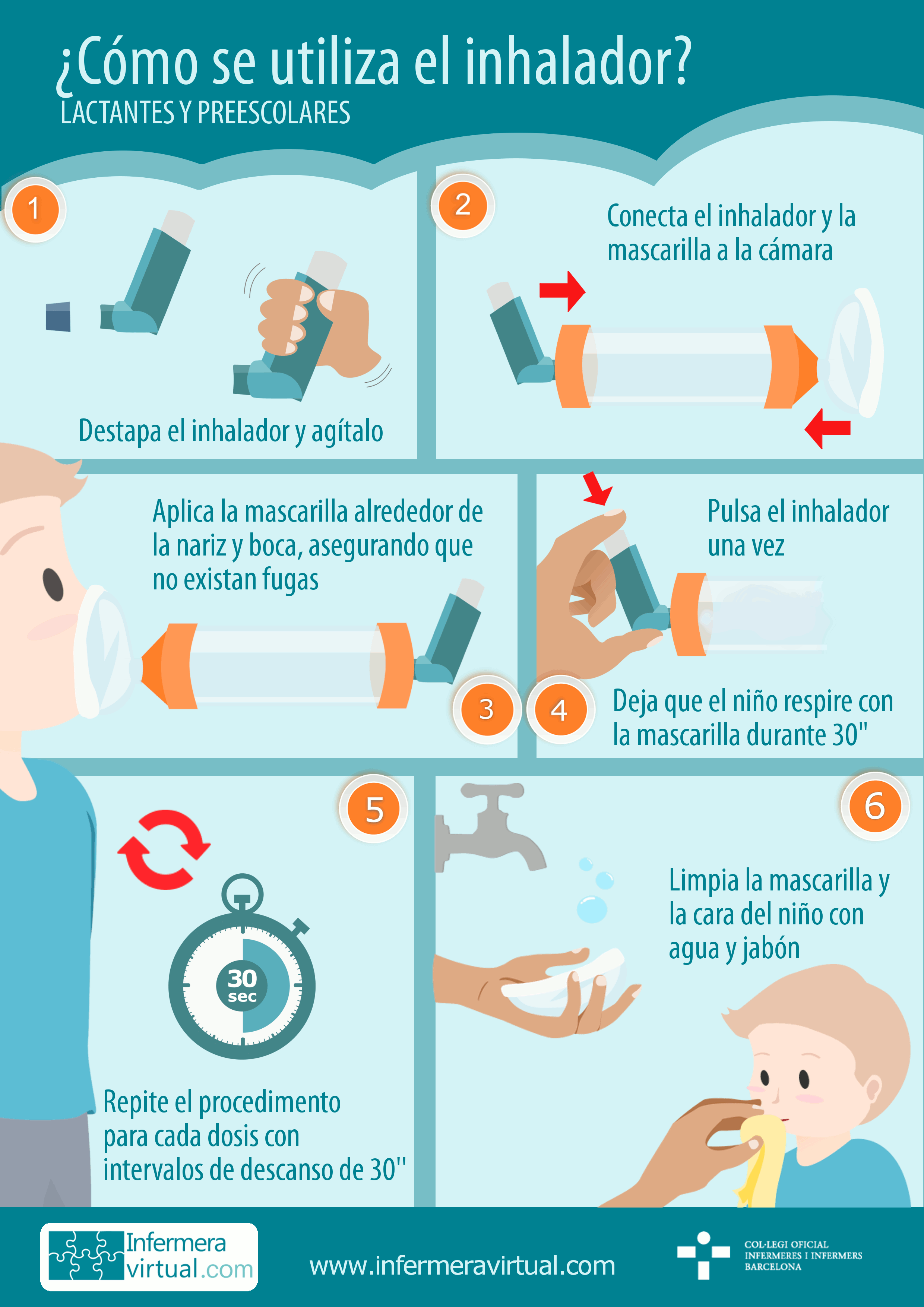
Descárgate aquí la infografía
¿Son buenos los humidificadores?
Los aparatos que regulan las condiciones ambientales son cada vez más presentes en los hogares. En algunos casos pueden ayudar en el tratamiento de algunas infecciones respiratorias, pero en otras, por lo contrario, se desaconsejan.
Hay varios aparatos de todo tipo, no sólo para tratar síntomas respiratorios sino también para modificar las condiciones ambientales.
a) Humidificadores. Si queremos utilizarlos necesitamos un higrómetro para medir la humedad. La humedad ambiental ideal se sitúa entre el 40 y el 60%. En estas condiciones, no hace falta ningún humidificador. Para utilizarlo como tratamiento, se puede usar por debajo del 50%. En invierno, con la calefacción el ambiente se reseca mucho, por lo tanto, se puede utilizar si la humedad baja por debajo del 40%. Por encima del 60%, en cambio, hay que desconectarlo. Su utilidad no se ha demostrado científicamente, pero, a excepción del asma y las alergias, tampoco se han encontrado efectos secundarios. Los humidificadores alivian los síntomas de las vías respiratorias altas al disminuir la sequedad de las mucosas. Los que son ultrasónicos pueden servir para aliviar la congestión nasal del resfriado común. También pueden ser útiles en la sinusitis y la laringitis, así como en los casos de hemorragias nasales, que empeoran cuando la nariz se reseca. En el caso de las bronquitis y bronquiolitis, no sólo no son útiles, sino que pueden ser perjudiciales. Si el niño sufre rinitis, conjuntivitis alérgica o asma, hay que tener en cuenta que pueden tirar al aire aeroalergenos, además, al aumentar la humedad ambiental, también aumenta la concentración de ácaros y hongos. El frío seco del invierno, sumado a la calefacción y a la ropa de abrigo, constituye un problema para los niños con atopia, que sufren un empeoramiento de su dermatitis por la sequedad ambiental. Como también pueden sufrir asma, no se aconseja utilizar humidificadores. Una solución para todos estos casos es la humidificación suave que produce cualquier recipiente que contenga agua y que se coloque sobre el radiador.
Hay humidificadores de diferentes tipos.
- Humidificadores ultrasónicos, que producen vapor frío mediante una nebulización del agua por vibraciones de alta frecuencia. Son los más seguros y silenciosos, además tienen poca potencia. Son más caros, pero compensa con el menor gasto de electricidad. Funcionan con agua destilada y en general, no admiten aditivos. Pueden traer un medidor de la humedad que regule su conexión-desconexión automática y también pueden traer incorporado un ionizador que emite iones negativos en el ambiente.
- Humidificadores de electrodos generan vapor caliente mediante la ebullición del agua del depósito a través de la corriente que circula entre los electrodos sumergidos. Son más peligrosos para generar vapor a alta temperatura, y el consumo eléctrico es más alto. La cantidad de vapor resultante depende de la dureza del agua: cuanto más minerales tenga, más grande será el caudal de vapor.
- Humidificadores por evaporación funcionan con agua destilada que se calienta con un calefactor eléctrico. Traen una mecha que se mantiene húmeda y que se va evaporando. El caudal es menor. En general son poco eficientes.
b) Otro tipo de aparatos:
- Vaporizadores. Aparatos que convierten en vapor las esencias de plantas introducidas en agua en una determinada concentración que se inhala directamente. No se deben utilizar en niños, sea cual sea la hierba de la que proceda la esencia.
- Deshumidificadores. Funcionan como una bomba de calor que aspira el aire, lo enfría, condensa la humedad y entonces lo expulsa a temperatura ambiente. Hay otros que funcionan pasando el aire por sustancias desecantes. Son pequeños y útiles para habitaciones muy húmedas. Se ha demostrado que disminuyen los ácaros y los hongos, pero no se ha podido demostrar un efecto beneficioso sobre el asma.
- Purificadores de aire. Son filtros que atrapan las partículas que pueden ser perjudiciales para las vías respiratorias, pero el hecho de traer un filtro puede provocar que a veces también las vuelvan a liberar.
| 1. El asma es una enfermedad crónica que afecta a los bronquios. Varios factores hacen que los bronquios se inflamen y se estrechen, lo que dificulta el paso del aire hacia los pulmones. |
| 2. Los síntomas del asma son variables y deben reconocerse. Cuando se presenta una crisis de asma, los síntomas principales son tos, silbidos que salen del pecho y el ahogo. A veces, sólo se manifiestan algunos y, otras veces, puede aparecer dolor en el pecho o sensación de fatiga. |
| 3. El asma se adivina por los síntomas y en los niños mayores se puede confirmar con pruebas de función pulmonar como la espirometría. Las pruebas de alergia se hacen para descartar alergias asociadas. El pediatra aconsejará el momento apropiado para hacerlas. |
| 4. El asma se puede desencadenar por varias causas. Los desencadenantes principales son las alergias (ácaros, pólenes, hongos, pelo de animales), el virus respiratorio y el ejercicio. La exposición al humo del tabaco y la contaminación son otros factores que provocan asma y lo empeoran. ¡Evitarlos! |
| 5. Un buen control es fundamental. Los síntomas aparecen si el asma no está controlada. Conviene evitar los factores desencadenantes y tratar la inflamación de las vías respiratorias con la medicación de control que indique el pediatra. Hay que tratar precozmente los síntomas cuando aparezcan. |
6. Hay dos tipos de medicamentos para el asma:
|
| 7. Usar bien los inhaladores. Son dispositivos que ayudan a introducir la medicación en las vías respiratorias, mientras se respira. ¡Practicar su uso con el pediatra o la enfermera! Más información en: Familia y Salud: como se utilizan los inhaladores |
8. Utilizar el plan de tratamiento escrito y personalizado que se haya acordado con el pediatra. Os indicará claramente los desencadenantes que hay que evitar, los broncodilatadores que hay que tomar en caso de síntomas y el tratamiento de control que se debe seguir para controlar el asma a largo plazo. |
| 9. La escuela tiene que ofrecer un entorno seguro. El profesorado lo tiene que saber si se tiene asma para ayudar en caso de que se produzca una crisis de asma o se manifiesten síntomas al hacer ejercicio y que colabore con los padres y el pediatra y les informe. |
| 10. Con el tratamiento adecuado se puede conseguir hacer una vida normal. Incluso practicar el deporte deseado. La actividad ayudará a tener una buena salud. |
Fuente: sww.aepap.org
4.6 Alergias
Los síntomas pueden ir desde picor y enrojecimiento de los ojos y la nariz con estornudos, hasta crisis de asma.
Las alergias pueden estar relacionadas con:
- Los animales:
Los animales de pelo son causa frecuente de alergia. Los que más alergias causan son los gatos, seguidos de perros y caballos, a pesar de que cualquier animal con pelo puede ocasionar el problema.
Los animales van cambiando de piel lentamente, en este cambio se desprenden partículas microscópicas de caspa que flotan en el aire. Una persona puede tener síntomas de alergia al respirar o contactar con la caspa a pesar de que el animal no esté presente. También se puede tener alergia en la saliva o la orina del animal.
Consejos:- Sacar al animal del domicilio y hacer una limpieza a fondo de la vivienda.
- Si se decide no sacar al animal, el niño tiene que tocarlo lo menos posible y el animal no debe entrar en su habitación.
- Lavar al animal con frecuencia y aplicar productos para disminuir la producción de caspa.
- Los hongos:
Frecuentemente se habla de alergia a la humedad para referirse a lo que en realidad es alergia a los hongos. La alternaria es el hongo más frecuente.
Los hongos son microscópicos, desprenden unas partículas llamadas esporas que flotan en el aire y causan síntomas de alergia en los ojos, nariz y pulmones de las personas con este problema. Predominan más en condiciones de oscuridad y humedad. Se encuentran en espacios interiores (habitaciones oscuras, armarios cerrados con humedad, baños, frigoríficos, colchones, muebles entapizados y contenedores de basura) y espacios exteriores (piscinas cubiertas, gimnasios, manchas de humedad, plantas, maderas, material vegetal, almacenamiento de grano).
Consejos:- Evitar la humedad en paredes, armarios. No se deben utilizar humidificadores.
- Ventilar y exponer las habitaciones al sol lo máximo posible.
- Mantener bien seca la ducha y/o el baño.
- Guardar la ropa y zapatos cuando estén bien secos.
- Evitar las plantas de interior.
- El aire acondicionado y la calefacción resecan el ambiente y son beneficiosos para disminuir la cantidad de hongos. Pero es necesario limpiar los filtros regularmente.
- Los pólenes:
Las plantas, en su época de floración sueltan el polen, grandes microscópicos que se pueden desplazar a kilómetros de distancia.
Cada planta tiene una época de floración específica que no siempre es la primavera, sino que incluso en invierno existe polen ambiental. No es posible eliminar completamente el polen, pero las medidas de control ambiental permiten reducir su exposición.
Consejos: - Conocer y saber identificar a qué plantas tiene alergia y la época del año en la que deja el polen. En Internet existen páginas que informan acerca de los niveles de polen (www.polenes.com).
- Ventilar el domicilio diariamente durante unos 30 minutos evitando las horas de máxima concentración de polen (de 7 a 10 h y por la noche) y luego cerrar las ventanas.
- Evitar pasar mucho tiempo al aire libre en la época de floración, sobre todo en días de viento.
- Utilizar gafas de sol.
- Secar la ropa con la secadora si es posible.
- Utilizar filtros especiales para el aire acondicionado.
- Pelar y lavar las frutas y vegetales que pueden tener granos de polen pegados.
- Los ácaros:
Los ácaros son microorganismos que se encuentran en el polvo. Para desarrollarse necesitan oscuridad, humedad y temperaturas cálidas. En los hogares viven en los diferentes tejidos: alfombras, cortinas, etc. Pero su mejor hábitat es en el dormitorio: colchones, almohadas, edredones, etc.
Las reacciones alérgicas que provocan, no son a los ácaros en sí, sino a los residuos que generan.
Consejos:- Ventilar la habitación del niño para disminuir su temperatura y humedad. Es mejor hacerlo en las horas de más sol.
- Cobrir el colchón con una funda de tela. Existen en el mercado fundas específicas que permiten la transpiración y evitan los ácaros. Es mejor evitar los edredones. Es preferible que el colchón y las almohadas sean de látex o material acrílico.
- La ropa de la cama se tiene que lavar una vez a la semana con agua caliente (55ºC). Airear las mantas con frecuencia y lavarlas cada 3 meses (no tienen que ser de lana, sino de algodón o acrílicas).
- Evitar las alfombras, cortinas y moquetas, dejar los muebles indispensables y evitar el hacinamiento de juguetes, libros o peluches, que acumulan el polvo. En el supuesto de que el niño tenga un juguete o peluche favorito, mensualmente se tiene que lavar con agua caliente o, en su defecto, dejarlo en el congelador durante una noche para que el frío destruya los ácaros y sus residuos.
- Para eliminar el polvo de los muebles, se aconseja utilizar trapos húmedos, para evitar que el polvo se traslade de un lugar a otro.
- Aspirar las alfombras y cortinas del resto del hogar. Las aspiradoras con filtro HEPA son las más adecuadas, dado que atrapan las partículas más pequeñas.
- Asegurarse de que el niño no esté presente durante la limpieza.
- Una vez realizada la limpieza, es aconsejable cerrar la habitación hasta la hora de dormir, para favorecer que las partículas de polvo en suspensión sedimenten en el suelo y dejen el aire limpio.
- Limpiar o reemplazar los filtros de la calefacción y del aire acondicionado una vez al mes durante las estaciones de uso.
- En caso de intensa alergia a los ácaros, plantearse la posibilidad de retirar todas las alfombras y cortinas de ropa de la casa.
5. Problemas de garganta, nariz y oídos
5.1 Amigdalitis; 5.2 Faringitis; 5.3 Laringitis; 5.4 Epistaxi; 5.5 Otitis media aguda
5.1 Amigdalitis (anginas)
Las amígdalas son ganglios linfáticos que se encuentran en la parte posterior de la boca y en la parte de arriba de la garganta (a ambos lados de la lengua). Forman parte de las defensas del organismo. Su inflamación se conoce como amigdalitis (“el niño tiene anginas”).
La causa más frecuente de amigdalitis es la infección por virus o bacterias. En los niños menores de dos años suelen ser de causa vírica; a partir de esa edad, comienzan a intervenir también las bacterias. La amigdalitis puede aparecer en cualquier época del año, pero es más frecuente en los meses de invierno.
Síntomas
Los niños pequeños suelen presentar fiebre, llanto, no quieren comer e incluso pueden tener vómitos y diarrea. Aparecen también síntomas de catarro (tos y mocos).
Los niños mayores, además de tener fiebre, pueden quejarse de dolor de garganta, cabeza y barriga, también pueden aparecer bultos en el cuello (ganglios) que a veces son dolorosos, y, en ocasiones, erupciones o manchas de la piel.
El tratamiento varía según la causa. El médico prescribirá tratamiento antibiótico en los casos de origen bacteriano. Es importante efectuar el tratamiento íntegro, sin suspenderlo cuando los síntomas remitan, para evitar reagudizaciones de la enfermedad y resistencias de las bacterias a los antibióticos. En los casos de origen vírico, el tratamiento estará encaminado a aliviar los síntomas (antitérmicos y antiinflamatorios).
Los síntomas de la amigdalitis tienden a mejorar a los dos o tres días de iniciado el tratamiento.
Qué hay que hacer en casa
- El niño debe permanecer en casa.
- No administrar antibióticos sin haber consultado antes con un profesional de la salud.
- Ofrecer líquidos abundantes.
- Administrar alimentos blandos, tibios o fríos, sin forzar al niño a comer.
- Prohibir fumar en el entorno del niño.
- Seguir las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
5.2 Faringitis
Es una inflamación de la faringe. Puede estar causada por infecciones víricas o bacterianas.
- Faringitis víricas: de inicio gradual, con fiebre moderada y tos irritativa. Suele resolverse con poca afectación del estado general del niño en un período de tres a seis días. En ocasiones, la faringitis indica la existencia de infecciones específicas:
- Infección por adenovirus, la faringe está muy enrojecida. Se acompaña de conjuntivitis, trastornos digestivos y en ocasiones de una erupción. Se presenta generalmente en niños menores de dos años.
- Enfermedad de la boca-mano-pie (Coxsackie), caracterizada por fiebre y pequeñas úlceras en la lengua y la mucosa bucal, acompañadas por vesículas en las palmas de las manos, entre los dedos y en las plantas de los pies.
El tratamiento de la faringitis vírica es sintomático; para aliviar el dolor de garganta y la fiebre, si aparece, el pediatra indicará los analgésicos y los antitérmicos adecuados.
- Faringitis bacterianas: de inicio brusco, fiebre alta (39 ºC), malestar general, dolor de cabeza y, en ocasiones, vómitos.
En estos casos, el pediatra valorará la indicación de un tratamiento antibiótico, además de los antitérmicos y los analgésicos.
Qué hay que hacer en casa
- Seguir una dieta blanda según la apetencia del niño. Ofrecer líquidos abundantes, especialmente cítricos. Los líquidos frescos alivian el dolor de garganta.
- Controlar la temperatura y el estado general del niño.
- Evitar los cambios bruscos de temperatura ambiental.
- Prohibir fumar en el domicilio del niño.
- Consultar con la enfermera en caso de malestar, decaimiento, fiebre alta, rechazo del alimento, vómitos o diarrea.
- Seguir las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
5.3 Laringitis o crup
Es una inflamación de la laringe que se caracteriza por un ruido al inspirar (estridor) muy específico, originado por la dificultad del paso del aire a través de la laringe, estrechada por un proceso infeccioso, generalmente vírico, y más raramente por causa alérgica o por aspiración de un cuerpo extraño.
Se presenta habitualmente entre los seis meses y los tres años de edad. Tras un inicio con síntomas catarrales, aparece de forma súbita, generalmente por la noche, tos seca, característica, ronca y metálica, estridor, ronquera, afonía, dificultad respiratoria variable y, en ocasiones, fiebre leve. El niño puede estar agitado e irritable. Es un cuadro espectacular que provoca angustia en los padres. Dura de cuatro a siete días, con empeoramientos nocturnos, aunque la primera noche suele ser la peor. Tiene una evolución benigna.
Qué hay que hacer en casa
- Humidificación fría. Es clásico que el niño mejore en el trayecto nocturno al hospital. La simple salida al balcón o la aspiración del vapor frío de la nevera son fáciles de aplicar y mejoran el estado del pequeño.
- Colocarlo algo incorporado para mejorar la respiración.
- Prohibir fumar en el domicilio del niño.
- Consultar con la enfermera para valorar al niño e instaurar un tratamiento farmacológico con el pediatra, si procede.
- Seguir las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
5.4 Epistaxis
Es el sangrado de las fosas nasales, cuando se rompen los pequeños vasos sanguíneos del interior de la nariz. Es un problema muy habitual en niños; la mayoría de los episodios son leves y se solucionan con rapidez.
Generalmente está causada por una alteración en la mucosa nasal producida por:
- Catarros o alergias.
- Sonarse la nariz con fuerza.
- Hurgarse la nariz.
- Cambios bruscos de temperatura. Aire excesivamente seco.
- Cuerpos extraños en la nariz.
- Golpes o traumatismos.
Qué hay que hacer en casa
- Tranquilizar al niño. Indicarle que respire por la boca.
- Comprobar que no se ha introducido ningún objeto en la nariz, de ser así, aplicar una gasa y acudir a un centro médico. No es aconsejable intentar su extracción.
- Colocar al pequeño sentado con la cabeza inclinada hacia delante, así se facilita el drenaje de la sangre y se evita que baje por la garganta y provoque vómitos.
- Presionar las fosas nasales (por la parte blanda de la nariz) con el pulgar y el índice durante diez minutos.
- Indicarle que no intente hablar, toser o respirar por la nariz, ya que estas acciones pueden afectar los coágulos que se forman en el orificio nasal.
- También puede colocarse una gasa o algodón impregnados con agua oxigenada en la fosa nasal que sangra y presionar con el pulgar diez minutos.
- Cuando la hemorragia haya cedido, evitar que el niño realice esfuerzos que provoquen que el sangrado reaparezca: agacharse, sonarse, estornudar violentamente o hacer ejercicio físico intenso durante dos horas.
Cómo prevenir nuevos episodios
- Favorecer la humedad de las fosas nasales aplicando una capa fina de vaselina una o dos veces al día.
- Mantener las uñas de los niños cortas.
- Evitar ambientes secos (aire acondicionado, calefacción).
- No fumar en el entorno del niño. El humo del cigarrillo irrita y seca la mucosa nasal.
- Enseñarle a abrir siempre la boca al estornudar.
- Evitar el uso de aspirina si no es por indicación médica.
5.5 Otitis media aguda (OMA)
Es una inflamación de la mucosa del oído medio. Es una complicación frecuente después de un resfriado común, sobre todo en niños menores de tres años. La infección de las vías respiratorias altas puede provocar la acumulación de moco en el conducto auditivo; la forma del conducto es más recta en los niños pequeños a diferencia de los adultos, lo cual favorece esta acumulación.
Síntomas principales
Aparecen a los pocos días del inicio del resfriado, aunque también pueden aparecer de forma brusca sin otros signos o cuando la infección catarral ya ha pasado.
- El principal síntoma es el dolor de oídos (otalgia), generalmente de aparición nocturna y que aumenta con los cambios de posición del niño. Puede ser intenso y precisar consulta urgente por ello. La fiebre puede ser elevada.
Otros síntomas
- En lactantes, irritabilidad, llanto, el pequeño se frota o tira de las orejas, lo que nos puede indicar que le duelen.
- En niños menores de tres años, pueden presentarse también vómitos y diarrea.
Cuando la membrana timpánica se perfora, aparece secreción purulenta o sanguinolenta y disminuye o desaparece el dolor.
Qué hay que hacer
- Consultar con el equipo de salud para la valoración e instauración del tratamiento farmacológico.
- Procurar que el niño duerma con la cabeza un poco elevada.
- Evitar que se moje la cabeza.
- No utilizar bastoncillos para limpiar el conducto auditivo, tan sólo debe limpiarse el pabellón auricular.
- No aplicar gotas, aceite u otras sustancias.
- Efectuar lavados nasales con suero frecuentemente o instar al niño a que se suene a menudo.
- Seguir las pautas higiénicas y farmacológicas recomendadas en caso de fiebre y malestar general.
6. Problemas digestivos
6.1 Vómitos; 6.2 Diarrea aguda; 6.3 Estreñimiento
6.1 Vómitos
Es la expulsión forzada del contenido del estómago por la boca. Es uno de los síntomas más frecuentes y acompaña gran parte de las enfermedades de los niños. Debe diferenciarse de la regurgitación, que consiste en la expulsión de alimentos desde el esófago o el estómago sin náuseas ni contracciones musculares violentas y que es propia de los recién nacidos y lactantes.
Causas
- Vómitos transitorios del recién nacido: por incoordinación, deglución de secreciones o tragar líquido amniótico. Son leves y ceden espontáneamente.
- Errores dietéticos en el lactante: fórmulas lácteas mal preparadas, generalmente demasiado concentradas. Pueden acompañarse de diarrea y fiebre, y derivar a la deshidratación si no se rectifica.
- Infecciones: provocadas por virus o bacterias, tanto si es en el aparato digestivo como si son infecciones localizadas en otros lugares (respiratorias, urinarias, etc.).
- Parásitos intestinales.
- Alergias: intolerancia a la lactosa o alergia a las proteínas de la leche de vaca.
- Intoxicaciones: tanto alimentarias, por contaminación bacteriana, como medicamentosas o por ingestión de productos químicos, por lo general de uso doméstico.
- Otras causas: vómitos de origen psicológico, en niños con conflictos familiares, escolares o depresión; o los que acompañan a ciertos tipos de jaquecas.
Consejos de salud: Náuseas y vómitos
Qué medidas generales se pueden tomar antes de acudir al centro de salud
- Cada vez que el niño vomita pierde líquido que hay que reponer. Para evitar la deshidratación, se utilizan los sueros de reposición oral (SRO) de bajo contenido en sal, de venta en farmacias. Existen diferentes clases de preparados: unos con sabor a frutas, que se presentan en forma de tetrabrik con una pajilla para sorber, y es importante que el niño beba a través de la pajilla ya que parte de la medicación se encuentra en el interior de ésta, y otros preparados sin sabor, por lo que son más adecuados para lactantes pequeños.
Deben administrarse despacio (a pequeños sorbos con la pajilla u ofreciendo una cucharada cada cinco minutos), aumentando la cantidad progresivamente según lo vaya tolerando. - Cuando tolere el SRO, es decir, cuando ya no vomite, se inicia la comida habitual en pequeñas cantidades (el niño tendrá poco apetito), sin forzarlo y manteniendo el aporte de líquidos entre las tomas.
- Si el niño está con lactancia materna, debe continuar con ella, y aumentar el número de tomas.
- Los biberones de fórmula hay que hacerlos con el número de cacitos habitual, sin diluirlos más.
- La dieta astringente no es imprescindible, es suficiente una alimentación suave y apetecible para el niño. Los alimentos que suelen tolerar mejor son: cereales, patata, pan, carne magra, verdura, pescado, yogur y fruta. Se aconseja evitar comidas flatulentas, con mucha grasa o azúcar.
- No se deben utilizar soluciones caseras (limonada) ni refrescos comerciales para reponer las pérdidas.
- No deben administrarse medicamentos sin consultar con un profesional de la salud.
Signos de deshidratación
- Sequedad de los labios, boca y lengua. >
- Aumento de la sed.
- Pañales secos durante tres o cuatro horas.
- Fiebre alta.
- Abdomen, ojos y mejillas hundidos.
- Decaimiento o irritabilidad, poca energía, no se despierta fácilmente, parece confuso.
- En los lactantes pequeños, las zonas blandas de la cabeza (fontanelas) están hundidas.
- Piel pastosa y fría. Al pellizcarla, queda marcado el pliegue.
6.2 Diarrea aguda
Se define como un aumento del número de deposiciones que, además, son más blandas o líquidas. Generalmente, se acompañan de vómitos, fiebre y dolor abdominal (gastroenteritis).
Las causas más frecuentes son infecciosas (por bacterias o virus) o infestación de parásitos.
Las diarreas víricas suelen ser líquidas y abundantes, frecuentemente inodoras, con poca presencia de mucosidades en las deposiciones, asociadas a vómitos y con fiebre menor de 39 ºC. Las diarreas bacterianas presentan fiebre alta, más de 39 ºC, deposiciones más densas y frecuentes con presencia de moco o sangre.
Antes de consultar con la enfermera, se aconseja seguir las medidas generales desarrolladas en el punto anterior (Vómitos).
- No consumir frutas sin pelar, verduras crudas, carnes o pescados poco cocinados o crudos ni leche o derivados sin garantías de pasteurización. En el caso de los lactantes alimentados con leche adaptada se aconseja llevar la leche habitual del niño.
- Tener precaución con los productos de pastelería, los helados y los derivados del huevo (mayonesa, cremas) si no se tiene la seguridad de una conservación adecuada.
- Beber agua embotellada y con el tapón entero (cerciorarse de que el tapón está intacto al comprarla).
- Evitar la utilización de cubitos de hielo.
- No consumir alimentos de venta ambulante.
- Es recomendable beber líquidos abundantes para evitar la deshidratación: los refrescos comerciales y las infusiones tienen menos riesgos.
- Se aconseja llevar medicación de rehidratación oral (sobres de SRO).
Consejos de salud: Viajar y los problemas de salud del viajero
Realimentación tras la administración del tratamiento con SRO
- A pesar de que los SRO son muy efectivos para restaurar las pérdidas, no tienen efectos sobre la duración y el volumen de los vómitos o las diarreas, por ello es importante el papel que juega la realimentación.
- Actualmente se aconseja mantener una alimentación normal, ya que favorece la recuperación de la mucosa intestinal.
- En estos procesos el niño suele estar inapetente, por lo que es conveniente ofrecerle pequeñas cantidades de alimentos, si es posible que sean de su agrado, con mayor frecuencia.
- No existen alimentos que corten la diarrea, tan sólo alimentos que se digieren más fácilmente y que alimentan (proporcionan energía) a pesar de administrarse en pequeñas cantidades.
- En el caso de los lactantes alimentados con leche materna, ésta nunca se ha de suspender, por el contrario, debe ofrecerse con mayor frecuencia.
- En bebés alimentados con leche adaptada, los biberones han de prepararse con la concentración habitual. Puede reducirse la cantidad de cada biberón y aumentar la frecuencia de las tomas diarias. Si el pediatra sospecha una intolerancia a la lactosa, indicará una fórmula exenta de lactosa durante unas semanas para permitir la recuperación de la mucosa intestinal.
- Para aumentar el confort del niño, debe cuidarse la zona del ano, con limpieza suave con agua tibia, secado cuidadoso sin frotar y aplicación de crema protectora. En el caso de los lactantes es conveniente cambiar los pañales con más frecuencia de lo habitual.
- En niños mayores con dolor abdominal, es conveniente dejar un pequeño período de reposo digestivo. Pueden comer preferentemente carbohidratos complejos como arroz, patatas, cereales, pan o pasta; carnes magras o pescado blanco, y frutas y algunos vegetales si son bien tolerados. También yogures, especialmente si contienen lactobacilos vivos.
- Se desaconsejan las bebidas azucaradas, porque pueden agudizar la diarrea, así como los alimentos flatulentos o grasos.
6.3 Estreñimiento
Es la eliminación de heces duras y secas, asociada a una disminución de la frecuencia de las deposiciones. Es un síntoma, no una enfermedad, por lo que es importante averiguar la causa que lo provoca para poder solucionarlo. Es frecuente que existan antecedentes de estreñimiento infantil en los padres.
Se considera estreñimiento cuando
- El lactante con alimentación materna realiza menos de una deposición al día y muestra signos de malestar.
- El lactante alimentado con leche adaptada efectúa menos de tres deposiciones por semana.
- Niño y adolescente: menos de dos deposiciones por semana.
El lactante alimentado con leche materna rara vez tiene estreñimiento, dado que ésta es de fácil digestión y favorece la maduración intestinal y el crecimiento de bacterias intestinales beneficiosas para la defecación. En el intestino grueso de los lactantes estas bacterias aseguran la retención de agua, de modo que ablandan las deposiciones, y así facilitan los movimientos intestinales.
Los niños alimentados con biberón tienen estreñimiento con más frecuencia debido a una mayor dificultad para digerir las fórmulas infantiles y un menor movimiento intestinal.
Situaciones que no precisan tratamiento
- Cuando el lactante alimentado exclusivamente con leche materna presenta deposiciones blandas, muy infrecuentes, pero con bienestar general del niño.
- Disquecia del lactante: al menos diez minutos de fuerza y llanto antes de la emisión de heces blandas en un lactante sano. Se puede presentar varias veces al día y causar malestar, empuje (el niño hace fuerza) y llanto. Es un problema pasajero que se debe a una descoordinación por inmadurez entre los músculos abdominales y los del suelo pélvico.
Qué medidas generales se pueden tomar para aliviar los síntomas
- Masaje en el abdomen del niño: empezar el masaje suave en el ombligo y continuar en círculos hacia fuera, en el sentido de las agujas del reloj. Un poco de aceite o crema en los dedos facilitará la tarea.
- Estimulación: acostar al bebé sobre su espalda, sujetar las piernas y girarlas suavemente con un movimiento circular y rápido. Así se estimula el movimiento de los músculos del abdomen y, de paso, se ejerce una ligera presión sobre los intestinos para inducir su movimiento.
- Baño del bebé: con un baño templado el niño se relaja y sus deposiciones pasan con más facilidad. Una vez relajado puede efectuarse el masaje que se ha descrito antes, así como aplicar un poco de vaselina alrededor del ano.
- No introducir termómetros u otros objetos en el ano para estimular el movimiento de los intestinos, puesto que puede hacerle daño.
- Para los lactantes alimentados con fórmula, además de aumentar la ingestión de líquidos (agua), es aconsejable sustituir la fórmula habitual por una que contenga prebióticos. En el mercado existen diversas marcas de leche adaptada antiestreñimiento.
- En los niños mayores debe darse prioridad a la alimentación con abundante agua y con gran cantidad de residuos (fibra, celulosa), como alimentos integrales, verduras, frutas y legumbres, intentando que no sea una dieta rígida que comporte el rechazo del niño.
- Se aconseja evitar las medidas disciplinarias de control de esfínteres a los niños menores de dos años.
- En los niños mayores se aconseja establecer un horario para la defecación después de las comidas principales, sentado en el váter. Debería permanecer sentado de cinco a diez minutos, puede entretenerse con algún libro o juego. Es conveniente enseñarle que no debe aguantarse las ganas de ir al baño cuando sienta el deseo.
Cuestiones importantes
- No es imprescindible que el niño defeque todos los días.
- El ritmo y la consistencia de las deposiciones varía de una persona a otra. En general, no hay que preocuparse de la dureza de las heces ni del ritmo intestinal si el niño se encuentra bien y no muestra ningún problema.
- La mayoría de los casos de estreñimiento en la infancia (95 %) no están producidos por ninguna enfermedad.
- No deben administrarse laxantes ni enemas sin consultar a la enfermera.
7. Problemas dermatológicos
7.1 Demartitis atópica; 7.2 Urticaria; 7.3. Picaduras, pediculosis y parasitosis
7.1 Dermatitis atópica
Los síntomas cutáneos pueden modificarse por diversos factores: psicológicos (estrés), climáticos (cambios estacionales), inmunológicos, químicos (alimentos, ropa), animales domésticos, ácaros, infecciones cutáneas y factores hormonales.
- Dermatitis atópica del lactante
- Edad de inicio: entre los dos y los tres meses de vida.
- Las lesiones se localizan en las mejillas, la barbilla, la frente, los pabellones auriculares, el tronco, el dorso de manos y pies y zonas de flexión. Su curso es crónico y fluctuante, con exacerbaciones y frecuentes sobreinfecciones y lesiones producidas por el rascado. El niño se muestra irritable, con alteraciones del sueño y del apetito debido al picor.
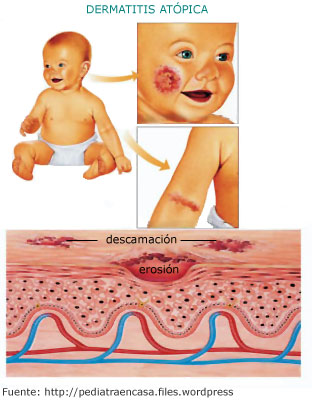
- Dermatitis atópica infantil
- Edad de inicio: a los dieciocho o diecinueve meses.
- Afecta principalmente los pliegues de flexión (muñecas, tobillos, detrás de las rodillas), la cara y el tronco. Cursa de forma crónica y provoca mucho prurito (picor).
Consejos para el cuidado de la piel atópica
- Higiene
- Para la higiene diaria, se aconseja utilizar jabones, lociones y cremas emolientes (avena, glicerina, coco…), ya que limpian la piel con suavidad, sin agredirla, desinflaman y reducen el picor.
- Es preferible el baño a la ducha porque suaviza, aporta flexibilidad a la piel y reduce la sequedad. El baño debe ser tibio (32-33 ºC) y breve (15 min), y a continuación se tiene que secar cuidadosamente (sin frotar) y después aplicar sobre la piel ligeramente húmeda una crema hidratante (aceite de parafina, ácido láctico, glicerina, avena, etc.).
- Cortar y limpiar las uñas del niño para evitar posibles infecciones que se pueda hacer rascándose.
- Vestido
- Elegir preferentemente ropa de algodón o hilo y evitar todo lo que sea áspero, los tejidos de lana, fibras sintéticas y ropa oclusiva. Seleccionar también el tejido de las sábanas y las fundas de las almohadas.
- Cambiar frecuentemente el pañal, aplicando crema protectora en cada cambio.
- La ropa puede lavarse a máquina, utilizando jabones neutros y aclarando bien. Se desaconseja utilizar suavizantes.
- Alimentación
- El tipo de lactancia y la dieta no influyen en su aparición. Lo que sí puede darse en niños pequeños es una intolerancia en forma de trastornos gastrointestinales o en forma de urticaria después de ingerir ciertos alimentos.
- Por regla general, no existe ningún régimen específico, no obstante debe tenerse precaución al introducir alimentos alérgenos (que pueden provocar alergias) como fresas, kiwis, plátanos, tomates, frutos secos, cacahuetes, chocolate, huevos, pescados, conservas y embutidos. Deben vigilarse los conservantes químicos, los colorantes y los sabores artificiales.
- Otros
- Evitar temperaturas ambientales superiores a 23 ºC, ya que el calor aumenta la irritación. Asegurar una correcta ventilación de la habitación. En invierno, evitar los ambientes excesivamente secos, eventualmente se puede utilizar un humidificador. Evitar alfombras, peluches, cortinas, libros, etc., porque acumulan polvo (contiene ácaros). Es aconsejable utilizar aspiradora o trapos húmedos para la limpieza.
- No se recomiendan los colchones y los almohadones de plástico.
- Evitar los pequeños traumatismos, fricciones o roces, así como el exceso de sudor.
- Evitar en lo posible la presencia de animales domésticos.
- Evitar el humo de cigarrillos.
- En la exposición al sol, asegurar una correcta protección con una crema de alta protección y repetir la aplicación a menudo.
7.2 Urticaria
La urticaria consiste en la aparición en la piel de ronchas y habones que pican mucho. Las ronchas suelen durar poco tiempo en el mismo lugar, a la vez que aparecen en una zona de la piel desaparecen en otra. Los brotes de ronchas duran habitualmente unos siete u ocho días, aunque ocasionalmente pueden persistir varias semanas.
Pueden acompañarse de inflamación en las manos, los pies, los codos, la cara y, excepcionalmente, de dificultad para respirar o tragar. En la infancia, la mayoría de las urticarias están ocasionadas por una infección. La causa alérgica es menos frecuente.
Qué hay que hacer en casa
- Vigilar la aparición de dificultad para tragar o respirar.
- Evitar frotar la piel del niño.
- No aplicar polvos o pomadas sin consultar a la enfermera.
Cuándo consultar al equipo de salud
- Si el niño tiene ronquera, pitos o dificultad para respirar.
- Si no puede tragar o babea mucho.
- Si se le hincha la cara.
- Si la urticaria aparece después de una picadura o de la ingestión de un alimento que anteriormente le haya provocado una reacción alérgica.
7.3 Picaduras, infestaciones, parasitosis
7.3.1 Picaduras; 7.3.2 Pediculosis (piojos); 7.3.3 Parásitos intestinales
7.3.1 Picaduras
- Las avispas, las abejas, los abejorros, las escolopendras (ciempiés) y los escorpiones tienen una picadura venenosa.
- Los mosquitos, las pulgas y las garrapatas no son venenosos pero provocan molestias y pueden transmitir enfermedades.
- Las arañas que hay en España no son venenosas.
- Los síntomas tras una picada son dolor, inflamación y enrojecimiento.
Qué se debe hacer ante la picada de un insecto venenoso
- Aplicar frío a la lesión.
- Acudir al centro hospitalario:
- En caso de picadura en la boca. Durante el traslado dar a chupar un cubito de hielo o un helado.
- Si el niño presenta varias picaduras o aparece malestar general y vómitos.
- En caso de picadura de escolopendra o escorpión, dado que su veneno es muy potente.
Qué no hay que hacer
- Poner amoníaco, ya que baja la inflamación, pero aumenta el dolor.
- Poner saliva o barro en la lesión, ya que pueden provocar una infección.
- En caso de picadura de abeja, el aguijón que queda en la piel está unido a una pequeña bolsa de veneno, por lo que se debe evitar sacarlo con los dedos o unas pinzas dado que así se rompería la bolsa e inyectaría más veneno. La forma adecuada de sacarlo es arrastrándolo suavemente hacia fuera con una aguja.
- En caso de garrapata, no debe arrancarse, ya que la cabeza del insecto quedará dentro de la piel y provocará una infección. Puede aplicarse calor, alcohol o aceite hasta que el insecto se suelte o es posible retirarlo entero tirando con suavidad con unas pinzas. Si aparece fiebre después de una picadura de garrapata, debe consultarse con el equipo de salud.
La picadura de medusa también provoca dolor intenso, inflamación, enrojecimiento y urticaria.
Qué se debe hacer en caso de picadura de medusa
- Lavar con agua de mar, el agua dulce tiene una densidad diferente y activa el veneno. Si es posible, lo ideal es calentar agua de mar y sumergir la zona afectada durante 30-90 min (vigilando que no queme). Así se inactiva el veneno y remite el dolor.
- Evitar que el niño se rasque porque extendería más el veneno.
- No tocar con las manos la lesión porque pueden quedar tentáculos o restos de ellos enganchados.
Cuándo acudir al centro de salud
- En caso de quedar tentáculos enganchados.
- En caso de púas en la piel (peces o erizos).
En el mercado existen cremas solares con un efecto repelente contra las medusas que pueden aplicarse de forma preventiva.
7.3.2 Pediculosis
Es la infestación por piojos. Son insectos parásitos exclusivos de los mamíferos que miden unos 2-4 mm, su color varía del blanco al grisáceo. Hay tres variedades que afectan al hombre: los de la cabeza, los que infestan el cuerpo y la ropa, y los que se localizan en la zona del pubis.
El piojo de la cabeza tiene un ciclo biológico de treinta días y produce unos ochenta huevos que tardan de siete a diez días en madurar. Los parásitos se adhieren al cabello, las hembras ponen los huevos o liendres firmemente fijados a la base del pelo, sobre todo en la nuca y alrededor de las orejas. No saltan ni vuelan, se desplazan caminando. Los adultos son difíciles de ver ya que corren rápidamente, en general la infestación se identifica por la presencia de los huevos (se observan unas pequeñas partículas blancas, en forma de granos, que no se desprenden del pelo al tirar de ellas).
Este problema es frecuente en niños en edad escolar (de tres a diez años habitualmente), debido a la estrecha convivencia con otros niños. Se transmiten por contacto cabeza con cabeza o con útiles del cabello (peines, cintas, gorras) o también en el transporte escolar a través de las butacas de los autocares. Su presencia no indica una falta de higiene, en realidad el parásito muestra preferencia por el cabello limpio.
Los piojos provocan picor e irritación del cuero cabelludo, además de lesiones causadas por el rascado, que pueden infectarse.
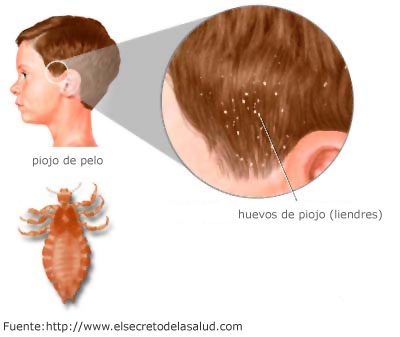
Prevención
Aunque es difícil controlar todos los movimientos de los niños, existen medidas que pueden ayudar a prevenir la infestación:
- Revisar el cabello del niño semanalmente, buscando tanto piojos como liendres con ayuda de un peine especial (con las púas muy juntas).
- Indicarle que no comparta gorras, peines, cascos o disfraces.
- Evitar lociones o champús insecticidas como medida preventiva, ya que producen irritación en el cuero cabelludo, alteraciones del pelo y resistencias del parásito a los productos farmacéuticos.
- Utilizar gomina, ya que al parásito no le resulta agradable.
Tratamiento
- Desinsectar los peines, los cepillos y los útiles del pelo con agua hirviendo y jabón durante diez minutos, o, si no es posible, manteniéndolos en una bolsa de plástico unos diez días.
- Lavar la ropa del niño, las toallas y la ropa de cama a 60 ºC, o, en caso de no ser lavables, dejarlas en bolsas de plástico cerradas durante 15 días.
- Pasar la aspiradora por las alfombras, los sofás, los asientos del coche, etc.
- Consultar con el profesional de la salud para la instauración del tratamiento. Normalmente son preparados que provocan la parálisis y muerte posterior del parásito, y actúan también sobre las liendres. Se utilizan en forma de champú o espuma, se dejan actuar durante diez minutos y se aclara posteriormente con abundante agua tibia. Las liendres se eliminan con un peine específico, metálico y fino.
- En ocasiones debe repetirse el tratamiento a los siete o diez días.
- Es aconsejable que se examinen y, si es necesario, se traten los otros miembros de la familia.
7.3.3 Parásitos intestinales
Los más frecuentes son los oxiuros. Los niños ingieren los huevos de estos parásitos a través de la suciedad de las manos. Las larvas se desarrollan en el intestino. Las hembras adultas emigran por la noche hacia el ano y se fijan a su pared mordiéndola, lo cual ocasiona el picor (prurito) que hace que el niño esté molesto y se rasque. Allí ponen sus huevos, que con el rascado se acumulan en las uñas del niño, y así se produce la autoinfestación. Las larvas son visibles en las heces del niño.
El pediatra indicará el tratamiento adecuado y la dosis, que deberá repetirse al cabo de entre siete y quince días para cubrir todas las fases de la vida del parásito. Este tratamiento debe ser extensivo a toda la familia.
Además del tratamiento farmacológico, deben extremarse las medidas higiénicas personales y limpiar con agua caliente la ropa del niño.
8. Problemas psicológicos
8.1 Estrés infantil
El estrés es una respuesta a cualquier situación o factores que provoca un cambio emocional o físico negativo. En pequeñas cantidades, el estrés puede motivar y ayudar a ser más productivo o superar algunas situaciones difíciles, sin embargo, en exceso puede llegar a interferir en la vida diaria y afectar la forma de pensar, sentir y actuar.
El estrés y la ansiedad no son problemas exclusivos de los adultos, pueden experimentarse en todas las edades, incluida la infancia.
Se aprende a responder al estrés, por lo que se ha observado y experimentado en el pasado, pero los niños tienen pocas experiencias previas de las cuales aprender, así que incluso situaciones que exijan cambios pequeños pueden tener un impacto importante en sus sentimientos de confianza y seguridad.
Signos de estrés no resuelto en los niños
- Físicos
- Dolor de cabeza o abdominal.
- Alteraciones del sueño. Pesadillas.
- Enuresis nueva.
- Tartamudeo. Tics.
- Cambio en los hábitos de alimentación.
- Otros síntomas sin enfermedad física.
- Emocionales
- Ansiedad. Incapacidad para relajarse.
- Miedos nuevos (oscuridad, estar solo, extraños).
- Incapacidad para controlar sus emociones. Rabia, llanto, agresividad.
- Regresión a comportamientos de etapas anteriores del desarrollo.
- Renuncia a participar en actividades familiares o escolares.
Qué tienen que hacer los padres ante el estrés
- Reconocer los signos. Intentar identificar las situaciones o acontecimientos que resultan estresantes.
- Proporcionar un entorno seguro, firme y confiado al niño. Mantenerlo informado de futuros cambios o acontecimientos si es posible.
- Pasar ratos tranquilos y relajados con el niño. Alentarlo a hacer preguntas, expresar sus inquietudes, preocupaciones y miedos.
- Escuchar sin criticar ni minimizar sus emociones.
- Fortalecer la autoestima del niño tratando de involucrarlo en situaciones en las que pueda tener éxito. Utilizar recompensas y estímulos positivos.
- Evitar programarlo en exceso, sin sobrecarga de actividades tras la jornada escolar. Darle la oportunidad de hacer elecciones y tener algún control sobre su vida. Fijar conjuntamente expectativas realistas, recordar que nadie es perfecto.
- Controlar el tiempo que pasan ante la televisión o el ordenador. Estimular una actividad física adecuada a la edad y las preferencias del niño, así como la interacción con otros niños.
- Consultar y buscar ayuda profesional.
9. La enuresis
Es la emisión involuntaria de orina en niños de cinco a seis años.
- Enuresis primaria: es la que ha ocurrido siempre, sin período de continencia previa.
- Enuresis secundaria: es la que acontece tras un período de continencia previa de, al menos, seis meses de duración. Es en ésta donde debe consultarse con el equipo de salud para que investigue la causa (orgánica o psicológica).
También puede clasificarse en diurna, cuando ocurre durante el día y con el niño despierto, y nocturna, la más habitual, que ocurre por la noche.
Causas
Hay dos grandes grupos de causas que pueden originar enuresis:
1. No patológicas o funcionales (no implican enfermedad)
Enuresis primaria nocturna: el niño moja la cama sin despertarse y sin haber tenido un período de control previo. Representa más del 90% de los casos. Puede ser debida a:
- Vejiga pequeña. Un gran número de niños con enuresis tienen una vejiga pequeña, con incapacidad de almacenar toda la orina producida por la noche. Suelen ser niños con micciones diurnas frecuentes y que, en ocasiones, mojan la cama más de una vez en la misma noche.
- Incapacidad para retrasar la micción urgente. Si a una vejiga pequeña se une la dificultad para retrasar la micción, no da tiempo suficiente para despertarse una vez se produce el llenado vesical.
- Sueño profundo. Muchos niños con este problema tienen un sueño muy profundo y no despiertan ante el estímulo miccional nocturno.
- Deficiencia nocturna de hormona antidiurética (ADH). Los niños con enuresis no incrementan la secreción de ADH durante el sueño a diferencia de los niños que no se orinan, por lo que aumenta la producción de orina por la noche y consecuentemente se presenta el episodio enurético.
- Herencia. Es un factor que juega un papel importante. Los antecedentes familiares aumentan las posibilidades de presentar enuresis nocturnas.
2. Patológicas
Existen diferentes procesos que pueden ocasionar la aparición de una enuresis:
- Infecciones de orina.
- Diabetes.
- Estreñimiento pertinaz.
- Otros problemas en las vías urinarias.
En estos casos, la enuresis es un síntoma más, generalmente el niño presenta problemas más importantes que la enuresis en sí.
Tratamiento
Naturalmente una enuresis con base patológica, es decir, causada por una enfermedad, requerirá un diagnóstico y tratamiento específico.
En el caso de una enuresis primaria nocturna, se trata de un problema que generalmente se soluciona de forma espontánea. Sin embargo, las consecuencias que puede tener para el niño -y su familia- pueden justificar el inicio de un tratamiento. El niño puede verse sometido a reproches, burlas por parte de hermanos o compañeros y, ocasionalmente, castigos. Todo ello puede crearle inseguridad, malestar y una idea negativa de sí mismo, y afectar su futuro comportamiento social, con la posibilidad de llegar a ser tímido, aislarse o presentar una falta de motivación escolar. También afecta a los padres, les crea ciertas incomodidades: lavar la ropa, acondicionar la cama, secar el colchón y limitar ciertas actividades como campamentos, vacaciones, etc.
El grado de afectación cambia mucho de un niño a otro y en ello juega un papel importante la actitud de la familia, una actitud comprensiva, que evite los reproches o los castigos proporciona al pequeño el clima de seguridad que precisa para llegar a controlar su esfínter.
Qué hay que hacer en casa antes de consultar al equipo de salud
- Evitar conductas inadecuadas con el niño (tratarlo como un bebé, ponerle en evidencia, efectuar comparaciones con otros niños, reñirlo, etc.).
- Liberalizar el consumo de agua. Está demostrado que la restricción sistemática de líquidos provoca ansiedad a los niños.
- Eliminar los pañales si aún no se ha hecho (una vez eliminados no deben volver a ponerse).
- Implicar al niño en su autolimpieza, haciéndole comprender que no es un castigo, sino que participa en la solución de su problema.
Si la enuresis comporta trastornos importantes para el niño, el equipo de salud valorará la indicación de diferentes soluciones
- Terapia motivacional: consiste en implicar al niño en el tratamiento, de forma que sienta que sus esfuerzos son importantes y valorados por su familia y el médico o enfermera, asegurándole un ambiente de privacidad en las diferentes visitas de control y estimulándole con refuerzos positivos.
- Proporcionar un cuaderno de hojas amplias para que el niño anote en una columna los días de la semana y en otra la puntuación obtenida cada día. Si el pequeño moja la cama pondrá 0 puntos, si moja menos de lo habitual, 1 punto. Si ha despertado seco pero con ayuda familiar, 2 puntos, y, finalmente, si ha despertado seco sin ayuda, 3 puntos (pueden utilizarse pegatinas de colores, soles y nubes o los dibujos que el niño quiera hacer).
- Cada día se repasa la puntuación obtenida, momento que los padres pueden aprovechar para mostrarle afecto y motivarlo.
- Se establece una meta semanal y al final de cada semana se suma la puntuación obtenida para comprobar si la ha conseguido (en la primera semana no se pone meta concreta porque sirve para partir de una base). Es aconsejable evitar metas muy ambiciosas porque podrían frustrar al pequeño; es preferible una marcha lenta y progresiva. Si consigue la meta estipulada, debe alabarse su esfuerzo. En caso de no superar la meta una semana, se mantiene la misma para la semana siguiente, y se le explica que, simplemente, necesita más tiempo.
- Pipí-stop: es un aparato que consta de un pequeño sensor, una placa de baquelita con un circuito eléctrico impreso y un timbre que suena cuando el sensor detecta humedad. Existen diferentes modelos. El sensor se coloca encima del calzoncillo o braguita. Mediante el sonido el niño tiene conciencia de lo que está haciendo y corrige su comportamiento.
- Los primeros días los padres deben estar atentos al sonido y despertar al niño en caso de que este no lo haya oído.
- El niño puede ir anotando los días secos/mojados y actuar igual que en el apartado anterior.
- Tratamiento farmacológico: desmopresina.
- Puede administrarse como inhalador nasal o en comprimidos.
- Tiene un efecto beneficioso al poco tiempo de iniciar el tratamiento, pero pueden aparecer recaídas al suspenderlo. El pediatra indicará la dosis, la duración y la forma de supresión del tratamiento.
Enfermedades habituales en la infanciapP@)
Las enfermedades propias de la infancia tratadas son: 1. Escarlatina, 2. Mononucleosis infecciosa, 3. Parotiditis o paperas, 4. Rubeola, 5. Sarampión, 6. Tos ferina y 7. Varicela, 8. Enfermedad boca–mano-pie o pseudoglosopeda, 9. Eritema infeccioso o megaloeritema (“enfermedad de la bofetada”), 10. Molusco contagioso, 11. Verrugas víricas.
1. Escarlatina
La escarlatina es una infección provocada por una bacteria estreptococo del grupo A, que genera una toxina que provoca una erupción difusa de color carmesí. No todos los estreptococos producen esta toxina, ni todos los niños son sensibles a ella.
Síntomas
Se inicia con fiebre alta, dolor de cabeza, vómitos, dolor abdominal y malestar general, pero el síntoma más característico es la erupción cutánea. Al inicio tiene el aspecto de una quemadura solar con pequeños puntos elevados que pueden producir picor. La erupción se inicia en el cuello y la cara y, por lo general, no afecta el área de alrededor de la boca. Se extiende hacia el pecho y la espalda y después se generaliza por el resto del cuerpo. En los pliegues de la piel, especialmente en los codos y axilas, la erupción forma manchas rojas. Las zonas de la piel que presentan la erupción se tornan blancas al presionarlas.
Al sexto día de la infección, la erupción inicia su involución y la piel afectada, normalmente, se descama (puede durar hasta 10 días).
Contagio
Generalmente se contagia por vía respiratoria, su período de incubación entre la infección y la aparición de los síntomas es de 2 a 4 días y se presenta con mayor frecuencia en niños en edad escolar entre los 2 y los 10 años (incluso hasta 12), pero raramente en adultos.
Otros síntomas
- Inflamación de los ganglios del cuello, dolor de garganta y fiebre superior a 38,5º C. Las amígdalas y la parte posterior de la garganta pueden cubrirse de una capa blanca o aparecer de color rojo o con puntos de pus.
- La lengua adquiere un color característico parecido al de las frambuesas.
- El pequeño puede tener también pérdida de apetito, náuseas, vómitos y dolores articulares generalizados.
Tratamiento y control de la situación de salud
- El pediatra estipulará el tratamiento antibiótico adecuado.
- En caso de fiebre o dolor articular, administrar paracetamol o ibuprofeno y seguir las pautas higiénicas y farmacológicas recomendadas ante la fiebre y el malestar general.
- Si el pequeño siente picor, puede aplicarse loción de calamina, así se evitan las molestias y las lesiones que pueda provocarse al rascarse.
- El niño debe hacer reposo y una dieta suave y ligera, en pequeñas cantidades y rica en líquidos.
- El pequeño puede bañarse o ducharse con normalidad.
- Los niños infectados pueden acudir al colegio 24h después de haber iniciado el tratamiento, siempre que su estado general sea bueno.
- Una vez finalizado el proceso es útil aplicar cremas o lociones hidratantes para mejorar la descamación de la piel.
2. Mononucleosis infecciosa
Causada por un virus. En la mayoría de los casos por el virus de Epstein-Barr, pero también pueden ocasionarla el citomegalovirus o el adenovirus. La transmisión se efectúa por contacto con la saliva de las personas infectadas. Frecuentemente se pasa la infección sin síntomas. El período de incubación es de 30-50 días. No se conoce cuál es el período de contagio.
Síntomas
Fiebre, que puede durar entre una y dos semanas, faringitis, adenopatías, cansancio y hepatoesplenomegalia (hígado y bazo inflamados). En ocasiones puede aparecer un exantema.
Tratamiento y control de la situación de salud
- Dependerá de los síntomas. Se aconseja reposo parcial, evitar los deportes o actividades con riesgo de golpes en el abdomen durante las primeras dos o tres semanas, para evitar la rotura del bazo. El pediatra valorará si debe administrarse tratamiento específico.
- Seguir las pautas higiénicas y farmacológicas recomendadas ante la fiebre y el malestar general.
- El niño con mononucleosis infecciosa no debe ir al colegio las primeras dos o tres semanas.
Prevención
Normas de higiene habituales, hay que evitar el contacto con la saliva del niño y limpiar aparte sus cubiertos y vasos. El niño con mononucleosis infecciosa no debe acudir a la escuela en las primeras dos o tres semanas.
3. Parotiditis o paperas
Provocada por un virus (paramixovirus). Se transmite por vía respiratoria. La incubación es de doce a quince días. El período de contagio abarca desde siete días antes hasta nueve días después del inicio de la enfermedad.
Síntomas
- Durante la fase de incubación puede aparecer fiebre, dolor de cabeza, dolor muscular y malestar general.
- En la fase de la enfermedad, el cuadro típico es la inflamación de las glándulas parotídeas. Generalmente primero aparece la inflamación de una glándula y después de la otra. Esta inflamación aumenta durante las primeras 72 horas y después disminuye lentamente (entre tres y siete días).
Tratamiento y control de la situación de salud
- Seguir las pautas higiénicas y farmacológicas recomendadas ante la fiebre y el malestar general.
- Si tiene la enfermedad, el niño no debe ir al colegio hasta nueve dias después del inicio de la inflamación.
Prevención
La principal prevención es la administración de la vacuna a los doce meses y a los cuatro años. Si tiene la enfermedad, el niño no debe acudir al colegio hasta nueve días después de iniciarse la inflamación.
4. Rubeola
Está provocada por un virus. El período de incubación es de 21 días. Se puede iniciar con los síntomas de un catarro leve. Se caracteriza por un exantema que se inicia en la cara, se extiende al resto del cuerpo en las 24 h siguientes y desaparece a los tres días aproximadamente. Se acompaña de adenopatías (inflamación de los ganglios) de la zona occipital, detrás de las orejas, y en el cuello. Normalmente no hay fiebre o es poco elevada. El tratamiento es sintomático.
Prevención
- Administración de la vacuna triple vírica en todos los niños de doce meses y cuatro años.
- Las mujeres embarazadas no deben ser vacunadas de la rubeola. Debe evitarse la gestación en los tres meses siguientes a la administración de la vacuna para evitar la infección del feto.
- El niño puede volver al colegio a los 7 dias del inicio de la erupción.
5. Sarampión
Es una enfermedad de origen vírico muy contagiosa. La transmisión se produce por vía aérea o por contacto directo con secreciones respiratorias de las personas infectadas. El período de máximo contagio empieza con los primeros síntomas y se prolonga hasta cinco días después de que haya aparecido el exantema (erupción).
Síntomas
El período de incubación de la enfermedad es de nueve a doce días. Los primeros síntomas (los tres o cuatro primeros días) son tos, rinitis, conjuntivitis y fiebre. La erupción cutánea (exantema) se inicia en la línea del cabello y detrás de las orejas. Durante el segundo y el tercer día se extiende al tronco y las extremidades, y se desvanece en dirección inversa a la de su aparición. La fiebre aumenta en el momento de aparición del exantema para remitir después de 48-72 h.
Las complicaciones más frecuentes son la otitis, la neumonía y la encefalitis. En los casos de enfermedad no complicada, el tratamiento es sintomático, es decir, sólo se tratan los diferentes síntomas que van apareciendo (fiebre, tos, etc.).
Prevención
- Las personas afectadas de sarampión deben permanecer en aislamiento hasta cinco días después de la aparición del exantema para evitar contagios.
- Si la madre ha pasado la enfermedad o está correctamente vacunada, transmite la inmunidad al niño a través de la placenta. Esta inmunidad dura hasta los primeros cuatro o seis meses de vida, después va disminuyendo de forma gradual.
- La principal prevención es la vacunación. En nuestro entorno se administra la vacuna del sarampión junto a la de la rubeola y la de la parotiditis (triple vírica) en dos dosis, a los doce meses y a los cuatro años. En caso necesario (aparición de un brote) se puede vacunar a partir de los seis meses de vida.
- Actualmente el sarampión es una enfermedad excepcional en nuestro entorno. En caso de brote, los profesionales sanitarios indican la actuación preventiva que debe aplicarse en cada caso, según la edad y el grado de exposición al contagio.
Tratamiento y control de la situación de salud
- Seguir las pautas higiénicas y farmacológicas recomendadas ante la fiebre y el malestar general.
- El niño puede volver al colegio a los 4 dias de aparecer la erupción.
6. Tos ferina
De causa bacteriana (Bordetella pertussis). Se transmite por vía respiratoria con facilidad. El período de incubación es de seis a veinte días.
Síntomas
- En una primera fase (catarral), el niño presenta mucosidad nasal y fiebre leve, como un resfriado. Dura de una a dos semanas y es la fase más contagiosa.
- En la segunda fase (paroxística), aparece tos de predominio nocturno. Es muy característica porque aumenta progresivamente en intensidad y duración, seguida de un gallo que se produce al inspirar. Su duración es de dos a cuatro semanas.
- Por último, en la fase de convalecencia (de cuatro a doce semanas) los síntomas disminuyen gradualmente.
Tratamiento y control de la situación de salud
- Antibiótico.
- Seguir las pautas higiénicas y farmacológicas recomendadas ante la fiebre y el malestar general.
- En caso de tener la enfermedad, el niño debe permanecer en casa hasta cinco o siete dias después de iniciado el tratamiento.
Prevención
Administración de la vacuna (consultar el calendario de vacunación en el apartado de Protección en la infancia).
Actualmente, se administra la vacuna a las madres gestantes al final del embarazo (entre las semanas 27 a 36 de gestación) con la finalidad de proteger al recién nacido desde la etapa más vulnerable, cuando todavía no ha podido iniciar la misma vacunación. Se pretende que la madre y el recién nacido presenten una protección óptima en los primeres meses de vida del niño. Esta vacunación puede prevenir más casos de tos ferina, hospitalizaciones y muertes de los lactantes comparada con la vacunación postparto.
Mas información (cat): “Vacunació de les dones embarassades contra la tos ferina a Catalunya. Programa de vacunacions. Agencia de Salut Pùblica de Catalunya. Gener 2014”
7. Varicela
Provocada por el virus varicela zóster. Es muy contagiosa. El período de contagio se inicia de 24-48 h antes de la aparición del exantema y finaliza una semana después del inicio de las lesiones cutáneas.
Se transmite por vía respiratoria, contacto directo y en madres gestantes, a través de la placenta. Después de la curación de la varicela, el virus permanece latente en los ganglios espinales durante toda la vida. El herpes zóster es la manifestación clínica que aparece cuando existe una reactivación del virus.
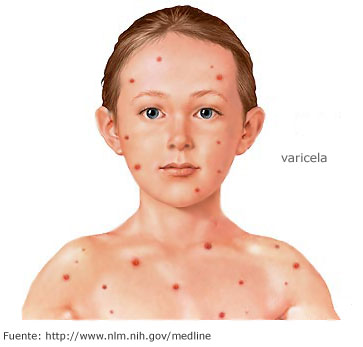
Síntomas
El período de incubación oscila entre los 10 y los 21 días.
En una primera fase aparece fiebre y sensación de malestar. Cuando aparece el exantema, la fiebre es más moderada.
El exantema es pruriginoso (produce picor), normalmente se inicia desde el centro del cuerpo hacia fuera hasta cubrirlo y afecta piel y mucosas (boca, ojos, genitales, cuero cabelludo).
Las lesiones en la piel aparecen por brotes durante tres o cuatro días y pasan por diferentes fases:
- Mácula: mancha rojiza en la piel.
- Pápula: pequeña elevación eruptiva de la piel.
- Vesícula: pequeño depósito en la piel con líquido en su interior.
Es característico encontrar al mismo tiempo lesiones en diferentes estados de evolución.
El período de declinación de los síntomas dura una semana y se caracteriza por lesiones costrosas que, al caer, dejan una zona hipopigmentada (más pálida).
Tratamiento y control de la situación de salud
- Según los síntomas, si el picor es importante, el pediatra puede indicar lociones y jarabes para atenuarlo.
- Pueden aparecer sobreinfecciones bacterianas, provocadas por el rascado, que serán tratadas con antibióticos.
- En caso de fiebre, no debe administrarse aspirina ni ibuprofeno (Dalsy, Junifen) para evitar reacciones indeseables. Puede administrarse paracetamol (Apiretal). Seguir las pautas higiénicas y farmacológicas recomendadas ante la fiebre y el malestar general.
8. Enfermedad boca–mano-pie o pseudoglosopeda
La enfermedad boca-mano-pie es una infección causada por el enterovirus Coxsackie A16, relativamente frecuente, que suele afectar a niños y niñas menores de 5 años, y que se caracteriza por lesiones en la boca, las manos y los pies. El contagio es por contacto directo o aéreo con las secreciones de la nariz, la saliva o las heces de la persona infectada. El período de incubación entre la infección y la aparición de los síntomas es de 3 a 7 días. Los brotes se presentan con frecuencia a finales de verano e inicio de otoño.
Síntomas
- Lesiones en la boca, vesículas que se transforman en aftas (llagas) y suelen ser dolorosas.
Erupción con ampollas pequeñas en las palmas de las manos y las plantas de los pies. No producen picor. Desaparecen en 1-2 semanas sin dejar cicatriz
- Fiebre durante 1- 2 días. No suele ser alta.
- Pérdida de apetito y dolor de garganta.
Tratamiento y control de la situación de salud
- Al ser una infección vírica, no existe un tratamiento específico.
- Para mejorar las molestias de la boca y la fiebre se puede:
- Ofrecer alimentos que sean del agrado del niño, en pequeñas cantidades y más a menudo.
- Evitar los alimentos ácidos o condimentados.
- Seguir las pautas higiénicas y farmacológicas recomendadas ante la fiebre y el malestar general.
- Es importante que el niño tome suficientes líquidos para evitar la deshidratación.
- Bañar o duchar al niño o niña con normalidad; al secarlo, evitar frotar con la toalla para no romper las ampollas.
Prevención
- Lavarse las manos con frecuencia, especialmente el niño después de ir al baño y antes de comer, y la persona cuidadora después de ayudar al pequeño en el baño, cambiar pañales y antes de preparar alimentos o comer.
- Lavar y desinfectar con lejía todos los objetos contaminados con heces o mucosidades.
- Vuelta al colegio: no se requiere exclusión si el estado del niño es bueno.
9. Eritema infeccioso o megaloeritema (“enfermedad de la bofetada”)
El eritema infeccioso es una enfermedad causada por el parvovirus B19 que afecta a niños y niñas entre los 5 y 15 años. Además de megaloeritema, también se conoce como quinta enfermedad o rubéola anular. La erupción en la cara es característica y ha llevado a la denominación popular de “enfermedad de la bofetada”. Es una enfermedad leve que para el niño supone únicamente un problema estético. El contagio se produce a través de las secreciones respiratorias y el período de incubación entre la infección y la aparición de los síntomas es de 4 a 14 días. Es contagioso los días anteriores a la erupción cutánea y deja de serlo una vez ésta ha aparecido.
Síntomas
Los síntomas son leves. Unos días antes de la erupción, el pequeño puede tener un poco de malestar, décimas de fiebre, síntomas de resfriado o faringitis. Después aparece el eritema (enrojecimiento) facial con palidez alrededor de la boca. Las mejillas se enrojecen, como si les hubieran dado una bofetada. Esta erupción se disemina por el cuerpo con un aspecto muy particular de recuerda a un encaje de bolillos, en especial en la raíz de los miembros y en el tórax.
La erupción puede persistir de manera intermitente durante semanas e incluso meses, desencadenada por estímulos como el calor, la exposición al sol, el ejercicio o la sudoración. En alguna ocasión puede provocar dolores articulares, e incluso signos de artritis, especialmente en adolescentes y adultos.
Tratamiento y control de la situación de salud
- Al ser una enfermedad vírica no tiene un tratamiento específico.
- Se puede hacer vida normal, incluso ir a clase (no hay que aislar a los niños, ya que cuando se manifiesta la enfermedad ya no es contagiosa).
- En el caso de que el niño tenga fiebre o dolores en las articulaciones, ante pueden seguirse las medidas higiénicas y farmacológicas recomendadas ante la fiebre y el malestar general.
- No requiere excluir al niño del colegio si su estado general es bueno.
10. Molusco contagioso
El molusco contagioso es una infección de la piel común en niños, causada por un virus de la familia de los poxvirus. Es contagiosa, como indica su nombre, y autoinoculable (es decir, la propia persona al tocarse o rascarse extiende las lesiones, que forman líneas o grupos).
Afecta principalmente en la infancia. Raramente aparece antes del año de vida y es más frecuente entre los 2 y 3 años. Es más habitual en zonas o estaciones cálidas, porque los niños llevan menos ropa y pueden estar más fácilmente en contacto con personas u objetos contaminados. También afecta con mayor frecuencia a los niños con dermatitis atópica.
Síntomas
Las lesiones típicas son pápulas hemisféricas (lesiones elevadas de bordes definidos y de contenido sólido) con una superficie lisa y brillante, de pocos milímetros de diámetro, de color carne, con una depresión central y de crecimiento lento. Las pápulas tienen un ancho aproximado de 2 a 5 milímetros. Por lo general, no hay inflamación ni enrojecimiento, a menos que el niño se las haya rascado o hurgado. El número de lesiones es muy variable, pueden ser desde lesiones aisladas hasta docenas. Se observan con frecuencia en la cara, el cuello, las axilas, los brazos y las manos, aunque se pueden presentar en cualquier parte del cuerpo, con excepción de las palmas de las manos y las plantas de los pies.
No son dolorosas, siempre y cuando el niño no se rasque y se provoque sobreinfecciones.
En ocasiones, pueden aparecer lesiones inflamatorias alrededor del molusco. Son zonas enrojecidas que pueden provocar picor. En cuanto a la evolución, la enfermedad se soluciona espontáneamente en un período variable de 3 a 7 meses, pero cada lesión individual puede ser origen de nuevas lesiones (autoinoculación). Por este motivo, es difícil calcular el tiempo que tardarán en desaparecer de forma definitiva todas las lesiones.
Tratamiento y control de la situación de salud
Al tratarse de un proceso autolimitado (es decir, que cura espontáneamente al cabo de un cierto tiempo), en niños con un sistema inmunitario normal, en muchas ocasiones el tratamiento es innecesario. Sin embargo, según la localización, el número de lesiones, la presencia de molestias o en los casos de niños con compromiso inmunitario, el médico puede decidir tratar las lesiones mediante diversas técnicas: curetaje (raspado de las lesiones), electrocauterización (uso de una aguja eléctrica para eliminar las protuberancias de las lesiones), o crioterapia (congelación de las lesiones con nitrógeno líquido), previa aplicación de una crema anestésica.
No es necesario excluir al niño del colegio, pero si de las practicas deportivas que impliquen un estrecho contacto cutaneo.
Contagio
La infección se puede adquirir de muchas maneras: por contacto directo de la piel del niño con una lesión, o por contacto con objetos contaminados (juguetes, ropas, piscinas, toallas, etc.). El virus responsable es resistente a los desinfectantes utilizados habitualmente en estas instalaciones. El período de incubación (entre la infección y la aparición de la enfermedad) es de entre 15 días y 3 meses.
Prevención
- Evitar el contacto directo con las lesiones.
- Llevar cubierta la zona de las lesiones.
- No compartir toallas con otras personas.
11. Verrugas víricas
Las verrugas víricas son la consecuencia de una infección vírica de la piel, su responsable es el virus del papiloma humano (VPH). La infección de la parte más superficial de la piel (epidermis) provoca que se engrose y aparezcan lesiones con relieve y un aspecto rasposo (verrugoso). En comparación con la piel normal circundante, las verrugas pueden tener apariencia clara, oscura o, en pocos casos, negra. Suelen ser lesiones indoloras (excepto las localizadas en las plantas de los pies), de pocos milímetros a 1 centímetro de diámetro, únicas o múltiples, que ocasionan fundamentalmente molestias estéticas.
Síntomas
Las verrugas pueden ser deformantes y causar vergüenza y, ocasionalmente, pican o duelen (particularmente en los pies). Existen diferentes subtipos:
- Verrugas vulgares: Verrugas sobreelevadas, del color de la piel, de tacto rugoso, únicas o múltiples. Se observan frecuentemente en la época infantil. Se suelen localizar en las manos o las extremidades, aunque pueden aparecer en cualquier parte del cuerpo.
- Verrugas periungueales: Verrugas vulgares localizadas alrededor o por debajo de la uña; por ello, son difíciles de tratar.
- Verrugas filiformes: Verrugas de aspecto alargado, suelen localizarse en la cara.
- Verrugas planas: Verrugas de pocos milímetros de diámetro, habitualmente múltiples. Con frecuencia se localizan en la cara y el dorso de las manos.
- Verrugas plantares: Verrugas que se localizan en las plantas de los pies. Debido a la presión, son lesiones planas que pueden confundirse con durezas o callosidades. Pueden ser dolorosas al tacto y al caminar. Pueden ser únicas o múltiples.
- Verrugas genitales: Verrugas que aparecen en la región púbica, la genital, la zona perianal o la intergenital. Son consideradas infecciones de transmisión sexual. En el caso de las mujeres siempre debe consultarse al ginecólogo.
Tratamiento y control de la situación de salud
No existe ningún tratamiento 100 % eficaz. Es necesario consultar a un profesional de la salud antes de aplicar un tratamiento para evitar la formación de cicatrices posteriores. En ningún caso hay que intentar extirpar la verruga en casa cortándola, quemándola, rompiéndola, arrancándola ni con ningún otro método.
Entre los tratamientos más habituales se encuentran:
- Métodos químicos: Líquidos o parches de venta libre en las farmacias.
- Métodos físicos: Crioterapia (congelación de la verruga con nitrógeno líquido) o laserterapia (uso de la luz láser para “calentar” las células afectadas hasta que revientan).
- Métodos quirúrgicos: Extirpación, curetaje (raspado de las lesiones), electrocauterización (uso de una aguja eléctrica para eliminar las protuberancias de las lesiones).
Se debe consultar a la enfermera pediátrica o al pediatra siempre en caso de:
- Verrugas grandes o múltiples.
- Localizaciones en zonas delicadas como la cara, los dedos o los genitales.
- Cuando hay hemorragias o dolor.
- Cuando la verruga está abierta y parece estar infectada.
- Cuando la verruga no se cura, o bien aparecen más verrugas, pasados 30 días desde el inicio del tratamiento.
- Hay ampollas muy pequeñas reagrupadas.
Contagio
El grado de contagio de las verrugas es variable y su prevención es muy difícil porque el virus del papiloma humano se transmite con mucha facilidad a través de pequeñas lesiones de la piel. Es muy complicado evitar que dos niños se agarren de la mano y que uno de ellos contagie al otro la verruga que tiene en el dedo.
Se puede ayudar a prevenir las lesiones en la planta del pie, procurando que el niño no ande descalzo en casa o en la piscina. Si ya han aparecido, hay que intentar que no se rasque para impedir que se extiendan a otras partes del cuerpo.
Cuando una persona presenta una verruga vulgar, con frecuencia pueden aparecer más lesiones, ya que los sistemas de defensa no reconocen la infección y es fácil el autocontagio.
Los problemas de salud crónicos en la infanciapP@)
Tener una enfermedad crónica o a largo plazo afecta la vida de muchas formas, el niño deberá hacer frente a una serie de problemas: puede sentirse cansado o con dolor, la enfermedad puede alterar su apariencia o afectar sus habilidades físicas y limitar su autonomía, es habitual que deba faltar al colegio y que sea hospitalizado con frecuencia y eso afecte su progreso escolar y su adaptación e integración social.
Aceptar que está enfermo y que debe adaptarse a los cambios que la enfermedad exija es muy difícil para él. Es habitual que demuestre sentimientos de ira o culpa. El niño pequeño fantasea erróneamente sobre las causas de su enfermedad, puede concebir el problema como una injusticia o como un castigo por haberse portado mal y pensar que por eso se queda en el hospital. Puede culpar a sus padres y a los médicos por no curarlo o no sacarlo de esa situación. También puede reaccionar de forma exagerada si se está muy pendiente de él. Es normal que sienta miedo por lo que pueda suceder y tenga grandes preocupaciones que no es capaz de verbalizar.
Por su parte, el adolescente suele solicitar toda la información disponible sobre su enfermedad, tratamiento y complicaciones posibles. Demanda que se le trate como un adulto que debe responsabilizarse de su salud y, por tanto, tomar decisiones.
Los problemas de salud crónicos en la adolescencia
Naturalmente los padres también deben afrontar una difícil situación. El nacimiento de un hijo con un problema o la aparición posterior de una enfermedad crónica provoca en los padres un estado emocional que suele manifestarse sucesivamente en forma de negación, enojo, regateo, aflicción crónica y aceptación final. Tienen que entender la enfermedad de su hijo como algo que va a formar parte de su vida y, por tanto, precisan informarse y adquirir los conocimientos necesarios para ayudar al pequeño a convivir con ella y llegar a ser lo más autónomo posible. Todo esto conlleva adaptarse a una dinámica familiar nueva, la responsabilidad de proporcionar los cuidados necesarios al pequeño, el contacto con varios profesionales sanitarios, cambios en el estilo de vida y en sus relaciones sociales, coste económico elevado y estrés o ansiedad ante la evolución de la situación.
Consejos de salud: El duelo en las etapas del ciclo vital
Los hermanos también se ven afectados de diversas formas. La tensión generada en la familia puede ser descargada sobre ellos por ser los que se perciben como menos vulnerables; pueden padecer las repercusiones del tiempo que consume el tratamiento (permanecen más tiempo solos, deben asumir nuevas responsabilidades y pueden sentirse menos atendidos por sus padres). Es importante hacerles partícipes de la nueva dinámica familiar y mantenerlos informados adecuadamente.
Un primer paso para que el niño acepte mejor la situación consiste en que los padres adopten también un modelo de aceptación, es decir una actitud realista, en que la familia sea consciente de las limitaciones y posibilidades, que favorezca y potencie al máximo las capacidades del niño y rechace la sobreprotección y las expectativas irreales ante el problema de salud de su hijo.
Qué se puede hacer para ayudar al niño a manejar su situación de salud
- Informarse sobre la enfermedad, su evolución, tratamiento, pruebas diagnósticas o posibles complicaciones, para poder explicárselas de forma sincera, con palabras adecuadas a la edad del niño. El equipo médico (su pediatra y enfermera de atención primaria, el especialista, etc.) deben proporcionar esta información.
- Mostrar serenidad y confianza y evitar cualquier comentario de los aspectos negativos de la enfermedad. Una actitud positiva ayuda a superar mejor la situación.
- Ser comprensivos y cariñosos en sus momentos de hostilidad y cambios de humor, pero sin caer en la sobreprotección o en una tolerancia exagerada que no ayudará al niño a adquirir recursos para afrontar la situación.
- En caso de precisar un ingreso en el hospital, preparar al niño explicándole lo que va a suceder y las pruebas que le realizarán; dejarle claro que es una situación temporal, que estará allí para que lo curen y que no lo dejarán solo. De esta manera, el niño no estará tan asustado y se sentirá más seguro.
- Si el pequeño tiene que permanecer en el hospital o en casa durante un largo período de tiempo, es aconsejable que efectúe actividades que lo beneficien desde el punto de vista emocional y lo ayuden a pasar el tiempo. Si es posible, puede potenciarse el contacto con compañeros y profesores de su colegio; estar al día de lo que sucede en el centro escolar, recibir material para poder estudiar o hacer ejercicios, en la medida que su salud lo permita, y mantener el contacto con sus amigos le resultará muy útil. También lo beneficiará desarrollar una afición que lo ayude a pasar el tiempo.
Fomentar que el niño tenga una imagen positiva de sí mismo, y así ayudarlo a aceptar sus características y circunstancias y potenciar sus cualidades. - Ayudar al niño a expresar sus sentimientos mediante juegos, dibujos, libros, etc.
- Si es preciso, consultar con psicólogos que ayudarán a disminuir las respuestas de ansiedad tanto del niño como del resto de la familia.
- Es aconsejable contactar con grupos de apoyo para padres de niños con el mismo problema. Constituye una ayuda para los padres, que conocerán los problemas y las soluciones adoptadas por familias en la misma situación, y para el niño, que estará en contacto con compañeros que se han adaptado a vivir con un problema crónico.
Es evidente que afrontar una situación de enfermedad crónica requiere un gran esfuerzo por las múltiples repercusiones emocionales, físicas y sociales que se derivan, pero afortunadamente se cuenta también con múltiples herramientas para conseguir superarla. Su médico y enfermera pueden proporcionar la colaboración necesaria e informar de los recursos disponibles en cada caso.
Factores y conductas de protección en la infanciapP@)
Existen diversos factores que favorecen el desarrollo físico, mental y social del niño, y además lo protegen de problemas de salud.
Una de las primeras defensas frente a enfermedades y problemas alérgicos es la lactancia materna. También consolida la interacción madre-hijo, ya que da la seguridad y confianza que el bebé precisa para iniciar las bases de unas correctas relaciones.
Un entorno familiar afectivo y seguro, donde el niño se sienta valorado y pueda expresar sus sentimientos, aunque se deban corregir las conductas erróneas, ayuda a prevenir posibles trastornos de conducta (alimentación, relaciones, fracaso escolar, etc.), además de potenciar su autoestima, y también ayuda a evitar problemas que aparecen en la etapa escolar y adolescente.
Unas rutinas encaminadas a instaurar hábitos saludables (dieta equilibrada, ejercicio físico, ocio, sueño, etc.) previenen futuros problemas como caries, colesterol, hipertensión, adicciones, etc.).
Otros factores de protección son: 1. Higiene, 2. Vacunas y 3. Protección solar, 4. Cuidado de los pies.
1. Higiene
La generalización de la higiene permite mantener la salud y el bienestar del niño y evitar, además, muchas enfermedades de origen contagioso. Por tanto, la importancia de la higiene diaria va más allá del cuidado personal. Es una cuestión de mantener la salud y prevenir enfermedades.
Cuando hablamos de higiene nos referimos en primer lugar a la limpieza del cuerpo, pero sin olvidar que este concepto debe extenderse a los diferentes ámbitos de la vida, como la limpieza de los utensilios para la alimentación, la ropa, las condiciones de la vivienda o la protección de la piel del niño.
1.1 Higiene del recién nacido lactante, 1.2 Higiene del escolar
1.1 Higiene del recién nacido lactante
1.1.1 El baño
La piel del recién nacido suele ser seca porque no segrega suficiente grasa, y esto provoca que sea más vulnerable a agentes externos como el frío, la calefacción o el exceso de humedad. Por ello se aconseja utilizar jabones líquidos de pH neutro y la aplicación de lociones hidratantes que ayuden a paliar la sequedad.
Desde los primeros días puede iniciarse el baño, pero es más aconsejable esperar a la caída del cordón umbilical y la cicatrización del ombligo para evitar una infección. Si es necesario, puede efectuarse el baño teniendo la precaución de secar cuidadosamente la base del ombligo (son útiles los bastoncillos de algodón) y posteriormente aplicar el antiséptico.
Los primeros baños no deben superar los diez minutos. Pueden ser diarios si no hay contraindicación médica, sobre todo en los meses cálidos, se tiene que elegir un momento tranquilo del día o bien cuando al bebé le resulte más relajante, y se tiene que adecuar a las costumbres y los horarios de cada familia. No existe una hora más apropiada que otra, se aconseja por la tarde simplemente porque su efecto relajante suele favorecer el sueño.
A medida que el niño crece, puede dedicarse más tiempo al baño, dejándole jugar si él quiere, y así favorecer que se convierta en una actividad placentera tanto para el bebé como para los padres.
Durante los primeros meses de vida, las bañeras–cambiador que existen en el mercado son muy útiles, ya que están a una altura cómoda que facilita el manejo del bebé. En caso de no disponer de bañeras específicas, es aconsejable utilizar un recipiente amplio, ya que la bañera normal dificulta los movimientos de la persona que realiza el baño y es demasiado grande, y por eso da sensación de inseguridad al niño.
Es necesario llenar con agua sólo una cuarta parte de la bañera; no debe llenarse más. La temperatura del agua ha de ser agradable, de 37-38 ºC (pueden utilizarse termómetros específicos para comprobarlo). La temperatura ambiente ideal es entre los 22-24 ºC, sin corrientes de aire para que el bebé no tenga frío al sacarle del agua.
Antes de iniciar el baño, es importante tener todo el material necesario a mano, para evitar tener al niño mojado mucho tiempo y prevenir accidentes.
Técnica
La técnica adecuada es pasar una mano por debajo de la axila del bebé y sostener su cabeza apoyada en el antebrazo, y limpiarlo con la mano libre. Para la limpieza de la espalda, bastará con girar al pequeño sosteniéndole con una mano por debajo de la barriga y con su cabeza descansando en el brazo.
Para favorecer que el bebé encuentre el baño placentero, se pueden efectuar movimientos lentos y suaves, meciéndole, evitando que le caiga agua en la cara y hablándole suavemente.
Es importante efectuar una correcta limpieza de los pliegues de brazos, piernas y cuello, ya que es donde más sudor y suciedad se acumula, de esta forma también se previenen las irritaciones.
En las niñas, la zona genitoanal se limpia de delante hacia atrás, para evitar una contaminación (por las heces) y una posterior infección.
Tras el baño, el secado ha de ser minucioso sin frotar, sólo presionando con suavidad, vigilando de nuevo los pliegues cutáneos.
Puede efectuarse un masaje suave con aceite corporal o loción hidratante. Además de nutrir la piel, estimula la circulación, tonifica los músculos, favorece la liberación de gases, ayuda a aliviar los cólicos y suele resultar relajante para el niño. Si el bebé tiene frío puede mantenérsele arropado con una manta ligera para proporcionarle calor y sensación de seguridad. El masaje se efectúa aplicando una suave presión con las yemas de los dedos, deslizándolos sobre la piel del niño, sin tirar de ella. Es aconsejable mantener una mano sobre el cuerpo del bebé mientras se da el masaje, así el pequeño se siente más seguro y lo acepta mejor.
Si el bebé empieza a llorar o agitarse, debe interrumpirse hasta que esté calmado.
Algunos niños presentan costra láctea.
Para ablandarla y eliminarla, se aplica antes del baño un poco de aceite o vaselina en la zona de la costra. De esta forma es más fácil que se desprenda con el baño.
No es aconsejable utilizar polvos de talco, ya que el niño inhala las partículas en suspensión.
Tampoco es adecuado aplicar colonias directamente sobre la piel del niño, es más aconsejable poner unas gotas en la ropa.
a) Limpieza de los oídos
Debe lavarse sólo la parte externa visible. No es aconsejable intentar la limpieza de la cera del conducto auditivo. Si se empuja hacia el interior del oído se favorece la aparición de tapones y aumenta el riesgo de provocar lesiones leves si se introduce mucho el bastoncillo o el niño efectúa algún movimiento súbito. Tan sólo debe limpiarse la cera y la suciedad del pabellón auricular suavemente, y a continuación secar cuidadosamente. Son útiles los bastoncillos que tienen un soporte más ancho que la punta, ya que evitan una introducción accidental a demasiada profundidad.
b) Uñas
Los recién nacidos tienen uñas finas con las que pueden provocarse arañazos fácilmente. En los primeros días pueden limarse con una lima suave. Más adelante (a partir de los veinte días) se cortan con tijeras de punta roma (un buen momento es cuando el bebé está dormido). Las uñas de los pies siempre deben cortarse rectas, es aconsejable no cortarlas al límite de la piel para evitar que al crecer se claven en el dedo. En las manos debe evitarse dejar picos que causen arañazos.
c) Ojos y nariz
Para retirar las secreciones de los ojos se utiliza suero fisiológico o en su defecto agua tibia, se seca con una gasa o un paño suave, siempre desde el lagrimal hacia el exterior.
Las mucosidades de la nariz también se limpian con suero (puede utilizarse una pequeña jeringa para instilar 1 cm3 de suero en cada fosa nasal). Los aspiradores nasales son útiles, pero debe efectuarse la aspiración suavemente para evitar pequeñas lesiones en la mucosa nasal.
1.1.2 Vestido
La ropa del niño ha de adaptarse a las condiciones ambientales, el bebé no debe pasar frío pero tampoco un exceso de calor.
Es aconsejable utilizar ropa de fibras naturales (algodón o hilo) siempre que sea posible, ya que permiten transpirar mejor que las fibras sintéticas, así como escoger ropas holgadas para que el niño tenga mayor movilidad.
Lo más indicado para lavar las prendas del bebé es el jabón neutro, es importante efectuar un buen aclarado con abundante agua para retirar todos los restos de jabón.
Para prevenir accidentes, deben evitarse imperdibles, cadenas, prendedores o pulseras. Los pendientes de las niñas deberían ser pequeños, es mejor evitar aretes, ya que podrían engancharse y provocar heridas.
1.2 Higiene del preescolar y el escolar
El objetivo a estas edades, además de la limpieza en sí, es instaurar hábitos de higiene saludables.
A partir de los doce meses el niño empieza a ser más activo y autónomo, y, lógicamente, se ensucia más, ya que es habitual que juegue en el suelo, manipule tierra, intente comer solo, etc. Estos juegos lo ayudan a desarrollarse, por lo que no se debe impedir que los practique para evitar que se ensucie.

Fuente: Marina Garcia
A partir de los 24 meses se puede dejar que el niño inicie su higiene personal bajo la supervisión de los padres. Esta edad es un buen momento para empezar a inculcarle las primeras nociones de hábitos higiénicos: lavarse las manos antes y después de ir al retrete y antes de comer, iniciar la higiene dental, etc. Las pautas se introducen paulatinamente y se adecuan a la edad del niño. En cualquier caso, lo más efectivo será el buen ejemplo de los padres, ya que el niño imitará sus acciones.
2. Vacunas
Las defensas proporcionadas por la madre durante el embarazo y la lactancia materna empiezan a agotarse a los dos meses; a partir de entonces el lactante debe fabricarlas por sí mismo. De esta manera, las vacunas se convierten en la mejor protección frente a enfermedades específicas de los primeros años de vida.
Cuando vacunamos a un niño, no sólo le protegemos a él, sino también a los que le rodean. Si no se vacuna, el bebé queda expuesto al riesgo de contraer enfermedades infecciosas, para muchas de las cuales no existe un verdadero tratamiento eficaz. Así pues, la importancia de las vacunas no reside sólo en el hecho de que el pequeño no enferme, sino en que evita que transmita la enfermedad a otros niños, ya que la mayoría de estos virus o bacterias son muy contagiosos.
El momento adecuado para administrar cada vacuna depende del tipo de enfermedad que se quiera prevenir y la edad del niño. Por eso existen los calendarios de vacunaciones, que son los listados de recomendaciones de las distintas comunidades autónomas, basados en un calendario oficial elaborado por el Ministerio de Sanidad y Consumo (España). Cada comunidad, y cada país, tiene libertad para administrar ciertas vacunas. Así, puede pasar que en España unas vacunas se administren en una comunidad y en otra no.
Además de estos calendarios autonómicos, la Asociación Española de Pediatría (AEP), como órgano científico, elabora su propio calendario, que recomienda vacunas que aún hoy no se administran en algunas regiones españolas. Esta diferencia se acentúa cuando hablamos de los calendarios de vacunación de otros países (por ejemplo, en muchos lugares se administra la vacuna de la tuberculosis, en otros la de la fiebre amarilla, etc.).
Vacunas sistemáticas: son aquellas que están indicadas para toda la población a partir de la edad infantil. Se aplican según los calendarios de vacunación específicos de cada comunidad.
Vacunas no sistemáticas: son las vacunas que indica la AEP sólo en determinados grupos de población o en situaciones concretas de riesgo sanitario.
En los centros de asistencia primaria se facilita información y se administran las vacunas según la edad en las diferentes revisiones. También se pueden modificar las pautas, añadir o eliminar alguna vacuna específica según las características y necesidades concretas que pueda tener el niño (viaje al extranjero, alergias, problemas inmunitarios, asma, etc.).
Si se olvida alguna dosis, no hay que reiniciar la vacunación, basta con continuar administrando las dosis que faltan (dosis puesta, dosis válida).
La administración de las vacunas corresponde a las enfermeras en los centros de atención primaria (CAP) o en las consultas particulares de los pediatras. En los hospitales sólo se vacuna a los grupos de riesgo (p. ej., prematuros). En algunas comunidades autónomas, la enfermera acude a los centros escolares para administrar determinadas vacunas, a fin de inmunizar a una mayor cantidad de niños.
Tras cada administración, la enfermera anota en el carné de vacunas de cada niño toda la información relativa a la vacuna: fecha, marca y lote. Esta documentación es importante para que tanto los padres como los médicos sepan que se ha cumplido correctamente el calendario de vacunación. De todas formas, existen diferentes calendarios de vacunación, adaptados a las necesidades específicas de cada comunidad, por lo cual, unido a que puede variar de un año a otro (según factores epidemiológicos), es aconsejable pedir información sobre las recomendaciones y las pautas de vacunación en el centro de salud. Están indicadas en:
Las vacunas de la Asociación Española de Pediatría
A pesar de que en España la mayoría de las enfermedades de la infancia están controladas, hay que tener en cuenta que vivimos en una sociedad en movimiento, donde las distancias entre un país y otro son cada vez menores, por lo que deberíamos permanecer vigilantes ante el posible resurgimiento de una enfermedad, de aquí la importancia de vacunar correctamente a los niños.
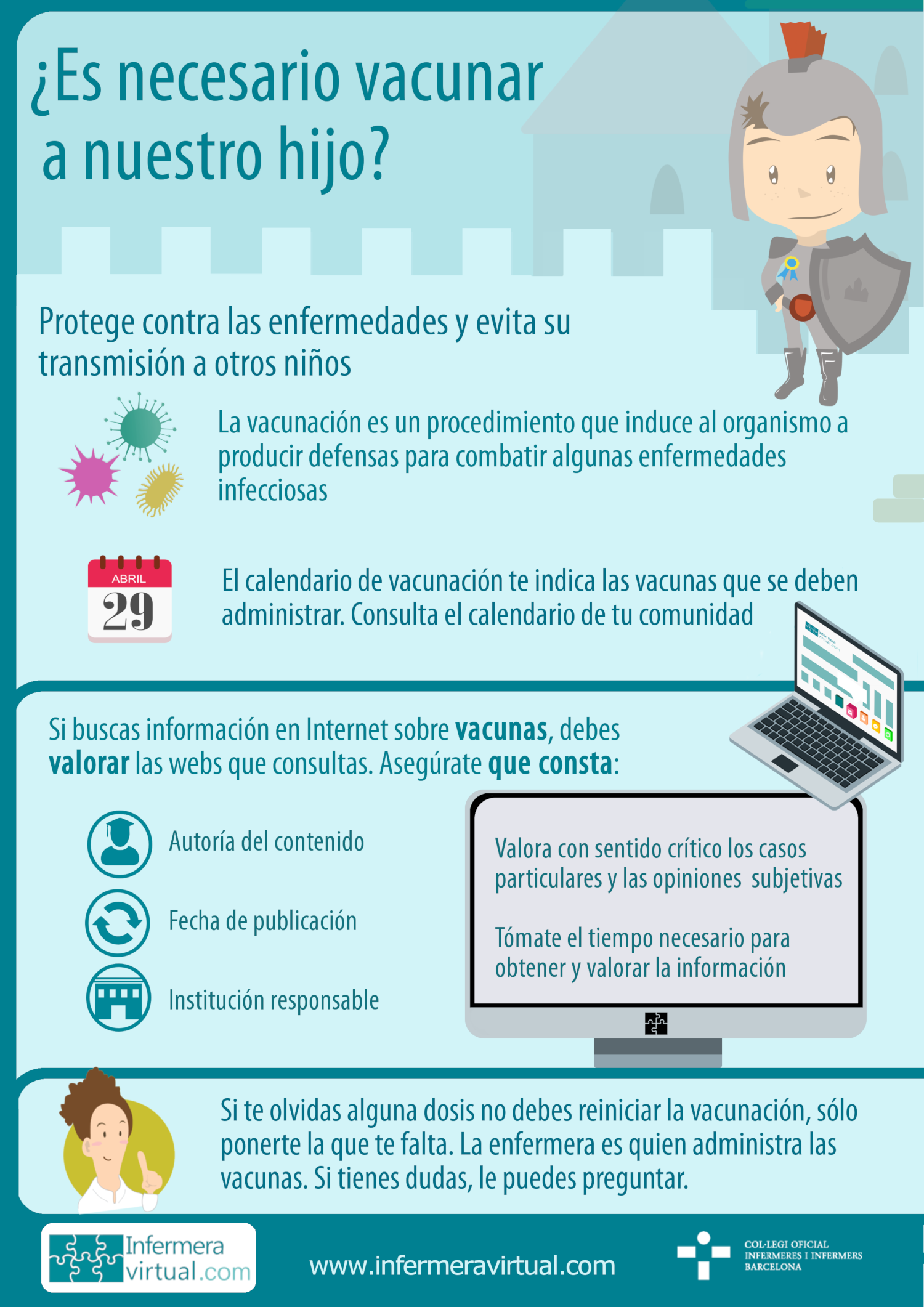
| 1. Protegen nuestra salud. Las vacunas nos protegen de algunos virus y bacterias que causan enfermedades graves y potencialmente mortales. Activan nuestras defensas y nos ayudan a defendernos de los microorganismos. |
| 2. Salvan vidas. Hoy en día, continúan muriendo niños y adultos debido a enfermedades que se podrían prevenir con vacunas, como, por ejemplo: la polio, el tétanos, la meningitis, la difteria, el catarro, etc. Sin duda, la vacunación y la potabilización del agua han sido las intervenciones de salud pública que más vidas han salvado a lo largo de la historia, y lo siguen haciendo. |
| 3. Pueden controlar y eliminar enfermedades. Con el esfuerzo coordinado entre muchos países se puede conseguir erradicarlas para siempre. Un ejemplo es la viruela que fue definitivamente erradicada en 1978, después de haber producido hasta cinco millones de muertos anualmente. La polio está a punto de desaparecer. Y otras enfermedades (difteria, tétanos, rubeola, etc.) han disminuido mucho. |
| 4. Previenen algunos tipos de cáncer y enfermedades degenerativas. Está demostrado que la vacuna de la hepatitis B previene la cirrosis y el cáncer de hígado; y la vacuna del papiloma, el cáncer de cuello de útero. La vacuna del sarampión previene enfermedades neurodegenerativas. |
| 5. La vacunación no es sólo “cosa de niños”. Hay que vacunarse a cualquier edad: niños, adolescentes y adultos. Tanto la población sana a lo largo de la vida como personas que por su situación de salud pueden tener más riesgos. Y en algunas situaciones especiales: mujeres embarazadas, viajes internacionales, determinadas profesiones, etc. |
| 6. Son solidarias. Además de protegerse a un mismo, protegen a los demás, a nuestros contactos. Impiden la transmisión de la enfermedad. Tienen un efecto protector en otras personas no vacunadas o con pocas defensas: es la “inmunidad de grupo”. |
| 7. Son seguras y efectivas. Hay muchos falsos mitos sobre las vacunas. Se pueden considerar entre los productos más seguros usados en medicina y solamente se aprueban después de haber sido sometidos a rigurosísimos controles y estudios. Cualquier vacuna puede causar algún efecto adverso. Sin embargo, la mayoría son benignas, transitorias y fácilmente controlables. Hay muy pocas contraindicaciones reales para las vacunas. |
| 8. Son un derecho básico. Son un derecho básico. No hay razones para que un niño muera o sufra graves secuelas debido a una enfermedad previsible mediante la vacunación. En España, el Sistema Nacional de Salud proporciona de forma gratuita la mayoría de las vacunas necesarias para todos los niños, según la edad. La decisión de vacunar a un menor corresponde a los padres o tutores. No hay que negar a los niños este derecho. |
| 9. Forman parte de un estilo de vida saludable. Las vacunas son tan importantes como la alimentación y el ejercicio físico para mantenernos sanos. |
| 10. Consejos sobre vacunación. Informarse del calendario y de las vacunas recomendadas e ir al Centro de Salud en las fechas previstas. Llevar el libro o tarjeta de vacunación del niño para que apunten las dosis puestas. consultar con el pediatra o enfermera si existen dudas. Y consultar con suficiente antelación si tienen intención de viajar al extranjero. |
Fuente: www.aepap.org
3. Protección solar
Un poco de sol es beneficioso porque favorece la formación de vitamina D, que es básica para la absorción del calcio en los huesos. Previene el raquitismo y ayuda a mejorar algunos problemas en la piel (psoriasis, acné). Pero demasiado sol es perjudicial.
El bronceado en una piel sana es la respuesta biológica de defensa frente a la agresión que supone la radiación solar.
Una excesiva exposición solar puede causar:
- Enrojecimiento (eritema) y quemaduras.
- Envejecimiento prematuro de la piel.
- Aparición de lesiones y cáncer de piel.
Las radiaciones ultravioletas del tipo B (UV-B) son las principales responsables del eritema solar.
Las radiaciones ultravioletas del tipo A (UV-A) son las causantes de la mayoría de los efectos nocivos a largo plazo.
Las células de la piel tienen una memoria que almacena todas las horas de sol a las que se ha estado expuesto, por ello es importante proteger al niño desde pequeño para evitar futuras complicaciones dermatológicas. Los signos de envejecimiento aparecen tarde, pero el deterioro se inicia en la primera exposición al sol.
La piel infantil tiene una menor capacidad de protección frente al sol, debido a una inmadurez del sistema inmunitario cutáneo, ya que la capa de grasa es más fina y poco resistente.
Los niños desarrollan mucha actividad al aire libre, con un elevado tiempo de exposición solar y sudoración, por ello es aconsejable utilizar fotoprotectores resistentes.
Existe un índice de fotoprotección adecuado para cada tipo de piel y circunstancias, pero hay que tener en cuenta ciertos factores que modifican la intensidad de la radiación y pueden hacer variar las necesidades de protección:
- La hora del día. La intensidad es máxima entre las 12.00 h y las 16.00 h (con la modificación horaria).
- La altitud. El riesgo de eritema o quemadura se incrementa con la altitud. Cada 300 metros aumenta un 4 % el poder eritemático de las radiaciones UV.
- El lugar. La radiación es más intensa cerca del Ecuador (los rayos inciden de forma perpendicular sobre la Tierra).
- La estación del año. En verano, la radiación llega con toda su energía. A pesar de ello, debe protegerse la piel también el resto del año.
- El tiempo. En días nublados continúa existiendo el riesgo de quemaduras, dado que el 90 % de los rayos UV pueden traspasar las nubes.
- Con agua, nieve o arena. Estos elementos reflejan los rayos solares, y se suman a la radiación que incide directamente sobre la piel (nieve, 80 %; arena, 25 %). El agua actúa como una lente de aumento.
Cómo elegir el factor de protección solar
El factor de protección es el índice que indica el tiempo de exposición al sol sin riesgo de quemadura. Cuanto más alto sea el factor, más alta será la protección.
- Cada persona tiene unas necesidades diferentes según su tipo de piel, por lo que el índice de protección variará.
- Piel con trastornos, traumatizada o alterada por medicación sensibilizante: factor de protección total.
- Piel muy sensible al sol (siempre se enrojece intensamente y no se pigmenta): factor de protección muy alto (30 o más).
- Piel sensible (se quema fácilmente y no se pigmenta mucho): factor de protección alto (15-25).
- Piel normal (se enrojece moderadamente y se pigmenta de forma gradual): factor de protección medio (8-12).
P. ej.: Si podemos estar 20 minutos al sol sin quemarnos, con un factor de protección solar 8 tenemos una protección 8 veces superior.
Recomendaciones para la exposición solar en los niños durante el verano
- No exponer al sol a los niños menores de seis meses.
- Iniciar la exposición de manera progresiva en la temporada primavera-verano, con filtro del 25-30. Posteriormente, en pieles normales, puede pasarse al 15.
- Procurar evitar las horas de máxima irradiación solar (cuando la sombra que proyectamos es menor que nuestra altura).
- Utilizar gorra y camisetas.
- Evitar las colonias antes de la exposición solar, ya que pueden aparecer manchas en la piel.
- La nuca, las orejas, la nariz y los labios son zonas muy vulnerables. Si es necesario pueden utilizarse protectores labiales de factor elevado.
- Ante cualquier lesión de la piel que se desencadene a causa de la acción solar es aconsejable consultar con la enfermera pediátrica.
- Aplicar el factor de protección en casa, de forma generosa, con la piel limpia y seca, 30 minutos antes de la exposición solar. Repetir cada 2 h.
- Ofrecer agua antes, durante y después de la exposición solar.
- Utilizar una loción hidratante tras la exposición solar.
4. Cuidado de los pies
En la edad infantil se desarrollan muy rápidamente las habilidades motoras y se adquiere la locomoción; estos cambios están relacionados con las extremidades inferiores, por este motivo durante la infancia es necesario extremar las precauciones en el calzado que se utiliza y adaptarlo a cada etapa de crecimiento del niño.
La mayor parte de personas tiene los pies planos al nacer, es decir que los pies presentan un desarrollo escaso del arco longitudinal y una abundante almohadilla adiposa. A medida que el niño crece —sobre todo a partir de los dos años, que es cuando ha desarrollado la capacidad de andar—, el tejido adiposo plantar se reduce y se desarrolla el arco del pie.
Un calzado confortable facilitará la función del pie, pero un calzado inadecuado puede provocar lesiones cutáneas y ungulares y deformidades. Por lo tanto, el calzado debe lo más fisiológico posible, es decir que debe adaptarse a la forma del pie y protegerlo de agentes externos como la temperatura, la dureza o la irregularidad del suelo, entre otros. También es importante que sea funcional para favorecer la circulación sanguínea y una buena función muscular, teniendo en cuenta que debe respetarse la movilidad del tobillo y de los dedos de los niños.
Durante la infancia los pies crecen de manera continuada, por eso se recomienda comprobar a menudo la talla del pie, tanto la anchura como la longitud. Normalmente, cada tres o cuatro meses hay que renovar el calzado; es necesario probar siempre el calzado con el niño de pie para comprobar que hay un espacio de 2 cm entre el dedo más largo y el final del zapato y que el niño ande para comprobar la comodidad de los zapatos y la adaptación a su pie.
- Los primeros meses de vida deben protegerse los pies con calcetines o con un calzado sencillo, del tipo peúco, lo más fisiológico posible, es decir, de piel suave o de materiales naturales, con la suela flexible, que proteja de la temperatura exterior, que no sujete el tobillo y que no limite la movilidad del pie y del tobillo. El niño puede ir descalzo en un ambiente protegido, como por ejemplo en interiores.
- Entre los 8 y 12 meses el niño gatea y empieza a hacer algunos pasos. El calzado, además de reunir las condiciones anteriores, debe llevar un refuerzo en la puntera para proteger los dedos. El niño puede ir descalzo en un ambiente protegido, como por ejemplo en interiores.
- A partir de los 12 meses el niño ya puede andar de la mano de un adulto. Estos primeros pasos independientes suponen una adquisición muy importante en su desarrollo normal, por lo tanto hay que utilizar un calzado que proteja los pies a la vez que permita andar al niño sin que tenga que forzar movimientos. El calzado tiene que favorecer el desarrollo físico del niño, prevenir y mejorar la salud de los pies, para satisfacer sus necesidades funcionales, y ayudar a fortalecer las estructuras corporales y musculares. Por estos motivos el calzado debe ser ligero, flexible, poroso (para garantizar una correcta transpiración), con la punta redonda, sin talón (para que el pie no resbale) y con la suela adherente para evitar resbalones y caídas; además, los dedos deben poderse mover hacia la punta del calzado. Pueden ir descalzos en un ambiente protegido, como por ejemplo en interiores.
- A los 2 años, aproximadamente, el niño aprende a correr, la almohadilla adiposa plantar, más voluminosa en etapas anteriores, se ha atrofiado, el talón del pie adquiere una forma más redondeada y el arco del pie se ha desarrollado; en este periodo se pueden usar zapatos con contrafuerte en el talón, con el arco marcado y con la suela volada en la planta, es decir, con una suela que no es plana, sino con talón.
- El niño en edad escolar, entre 6 y 8 años, gasta una cantidad considerable de energía y experimenta un aumento progresivo en el crecimiento físico, sobre todo en cuanto a las extremidades inferiores. En esta edad se puede elegir entre una gran variedad de calzado: deportivo, para andar, botas, sandalias, etc.; debe tenerse en cuenta siempre la comodidad y la adaptación del calzado al pie.
Más información en: American Orthopaedic Foot & Ankle Society
Factores y conductas de riesgo en la infanciapP@)
Accidentes
Los accidentes más habituales según la edad son:
- En lactantes y preescolares:
1. Los traumatismos: 1.1 Traumatismo craneal; 1.2 Contusiones; 1.3 Esguinces o distensiones
2. Las quemaduras
3. Las heridas - En escolares:
4. las intoxicaciones
5. Otros riesgos para la salud del niño
La OMS (Organización Mundial de la Salud) definió como accidente “todo suceso eventual, involuntario o anómalo que conlleva un daño físico o psíquico, como consecuencia de una falta de prevención o defecto de seguridad”.
Gran parte de los accidentes infantiles tienen lugar en el hogar, los más frecuentes son los traumatismos (golpes, caídas), las quemaduras, las intoxicaciones y las heridas. La mayoría de las veces estos accidentes se pueden evitar con una correcta prevención.
A medida que los niños crecen, tienen más movilidad y curiosidad, y aún desconocen los peligros. Cuando un niño tiene un accidente, el único no culpable es el propio niño, corresponde a los adultos identificar los peligros y proporcionar un entorno seguro. Hay que tener en cuenta que proteger al niño no equivale a recortar su libertad de acción, ya que ésta es una de las maneras que tiene para descubrir el mundo que le rodea. No es aconsejable reñirlo, sino enseñarle los peligros concretos que puedan dañarlo para que aprenda qué debe vigilar. Es útil aprovechar su instinto de imitación para enseñarle con el ejemplo: si se desea enseñarle que no debe tocar los aparatos eléctricos con las manos mojadas, se debe ser consecuente y ser el primero en secarse bien antes de tocar cualquier aparato.
1. Traumatismos (golpes y caídas)
Es la lesión más común en la infancia, especialmente el traumatismo craneal. La mayoría se producen en menores de cinco años, a consecuencia de caídas durante el juego en casa o en la escuela. Más del 90 % son de carácter leve (contusiones, esguinces, heridas). En los niños mayores de los cinco años las causas más frecuentes son los accidentes en vehículos.
1.1 Traumatismo craneal; 1.2 Contusiones; 1.3 Esguinces o distensiones
1.1 Traumatismo craneal
Es un golpe en la cabeza. Generalmente produce lesiones leves que no pasan del simple chichón. En realidad lo que orienta sobre la posible gravedad del traumatismo son los síntomas que presenta el niño tras el golpe.
Qué hay que hacer en casa tras un golpe leve en la cabeza
- Procurar que el niño descanse en un ambiente tranquilo, haciendo vida normal en casa, bajo supervisión durante 24 h.
- Si el niño tiene sueño, no es preciso impedir que duerma, pero es conveniente despertarlo periódicamente (3-4 h) para observar su reacción. Debe mantener su comportamiento habitual.
- Es normal que en las primeras horas el niño esté asustado, no recuerde el momento del golpe, tenga un ligero dolor de cabeza o presente algún vómito aislado.
- En caso de ser un lactante, aunque el golpe haya sido leve, siempre es aconsejable consultar al centro de salud para que un profesional de la salud, haga una valoración del estado del niño.
Signos de alerta que indican la consulta con el centro de salud
- Cualquier cambio brusco del comportamiento. Si se muestra confuso, irracional o delira. En niños pequeños, llanto persistente e irritabilidad.
- Pérdida de conocimiento.
- Somnolencia exagerada. Dificultad para despertarlo.
- Presencia de convulsiones o espasmos en la cara o en las extremidades.
- Aparición de vómitos frecuentes y persistentes.
- Incapacidad para mantener el equilibrio. Dificultad para caminar o para mover una parte del cuerpo.
- Dificultad para reconocer personas o lugares.
- Dificultad para hablar o ver con claridad. Pupilas de diferente tamaño.
- Aparición de hemorragia o líquido transparente por la boca, la nariz o los oídos.
- Dolor de cabeza intenso y progresivo.
- Cuando se trata de un niño lactante (de 0 a 18 meses).
1.2 Contusiones
Tras un traumatismo leve, puede aparecer una hemorragia de los tejidos bajo la piel (hematoma o morado). Puede manifestarse inmediatamente o tardar un tiempo. 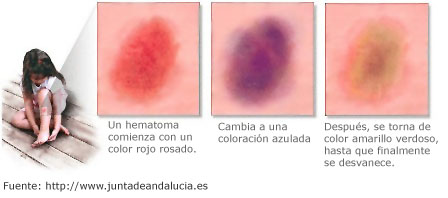
1.3 Esguinces o distensiones
Son lesiones de los tejidos blandos que rodean el hueso o la articulación (ligamentos, músculos, tendones) producidas al estirarlos en exceso tras un movimiento brusco o violento. Son frecuentes en actividades deportivas. Aparece dolor y sensibilidad en la zona afectada, limitación de la movilidad (especialmente en las articulaciones), inflamación y hematoma.
Qué hay que hacer en casa antes de acudir al centro de salud
- Si afecta una extremidad, elevar el miembro afectado y colocarlo en una postura cómoda y segura.
- Retirar cualquier objeto que pueda comprimir (anillos, pulseras, calcetines).
- Efectuar presión suave contra la lesión con una compresa fría o hielo para disminuir la inflamación y el dolor. Para aplicar frío pueden utilizarse toallas humedecidas, bolsas de guisantes congelados (se adaptan a la forma de la lesión) o los geles específicos de venta en farmacias. No deben aplicarse de forma directa sobre la piel, siempre han de envolverse en un paño seco y no deben aplicarse más de quince minutos seguidos en una misma zona para evitar lesiones por el frío.
- Consultar al equipo de salut.
Qué hacer para prevenir los traumatismos en casa, en la calle, en el coche, en el deporte:
- En casa
- Procurar que el suelo o pavimento de la casa esté en perfectas condiciones. Fijar bien o suprimir las alfombras para que los niños no resbalen.
- Colocar en el suelo de la bañera una alfombrilla antideslizante para evitar resbalones.
- No dejar nunca solo, ni siquiera un momento, al pequeño sobre la cama, el cambiador o dentro del cuarto de baño.
- Asegurarse de que las barandillas de la cuna sean lo suficientemente altas para que el niño no pueda encaramarse. Han de estar siempre subidas.
- Evitar tener sillas o mesas cerca de las ventanas, ya que el niño puede utilizarlas de escalera y caer al exterior.
- Instalar cierres de seguridad en las ventanas y los balcones.
- Colocar barandillas altas y sin barrotes horizontales en los balcones y las escaleras para evitar que el niño trepe con el consiguiente riesgo de caída.
- Proteger los ángulos de los muebles y las puertas donde pueda chocar.
- Evitar el uso de andadores.
- En la calle
- Utilizar correctamente los pañuelos portabebés. Muchas personas se considera que esta forma de llevar a las criaturas es la más natural y proporciona sensación de unión entre el bebé y el adulto que lo lleva, pero es importante que su uso sea seguro. Independientemente del tipo de portabebés, se tienen que seguir normas estrictas, sobre todo cuando se utilizan en niños menores de 4 meses, prematuros, gemelos, niños con peso bajo al nacer y niños con problemas de vías respiratorias. Los pañuelos pueden causar asfixia a los lactantes pequeños. Esto no quiere decir que estén contraindicados, pero sí se tienen que tomar precauciones.
Normas generales de uso:- La cara del bebé debe permanecer siempre visible.
- Vigilar con frecuencia su postura (evitar que vaya demasiado doblado/encurbado).
- Asegurarse de que puede respirar libremente.
- Evitar que la cara del bebé se apoye contra el cuerpo del adulto
- No utilizar este sistema de transporte dentro de un vehículo.
- Comprobar diariamente la integridad y buen estado de la tela, costuras, pliegues, cremalleras...
- Evitar utilizarlo si hay riesgo de caídas.
- En el caso de los portabebés de espalda, comprobar que el bebé no pueda coger objetos peligrosos.
- No utilizarlo en la cocina para evitar quemaduras.

- No dejar que los niños pequeños salgan solos a la calle.
- Enseñar las normas básicas de seguridad vial. Ser un ejemplo para el niño, no cometer imprudencias delante de él.
- Utilizar bicicletas adecuadas al tamaño del niño y en perfectas condiciones de uso (el tamaño es adecuado siempre que el pequeño toque con los pies en el suelo y alcance el manillar y el freno fácilmente). Debería circular preferentemente por lugares restringidos al tráfico (plazas, parques o calles peatonales). Cuando el niño mayor empieza a circular por vías públicas es preciso enseñarle las normas básicas de tráfico. Utilizar siempre casco y protecciones reflectantes si sale al atardecer.
- Utilizar correctamente los pañuelos portabebés. Muchas personas se considera que esta forma de llevar a las criaturas es la más natural y proporciona sensación de unión entre el bebé y el adulto que lo lleva, pero es importante que su uso sea seguro. Independientemente del tipo de portabebés, se tienen que seguir normas estrictas, sobre todo cuando se utilizan en niños menores de 4 meses, prematuros, gemelos, niños con peso bajo al nacer y niños con problemas de vías respiratorias. Los pañuelos pueden causar asfixia a los lactantes pequeños. Esto no quiere decir que estén contraindicados, pero sí se tienen que tomar precauciones.
- En el coche
- No llevar al niño en brazos si viaja en el asiento del copiloto, aunque use cinturón de seguridad. Mucho menos colocarlo entre el volante y el conductor.
- Utilizar las medidas apropiadas según la edad.
- De cero a nueve meses: silla de seguridad en asiento anterior en sentido inverso a la marcha si el conductor va solo. Si el coche dispone de airbag para el acompañante, deberá desactivarse, y si no se puede, el niño deberá ir en el asiento trasero. Si viajan más adultos, es aconsejable que el niño vaya en la silla de seguridad fijada en el asiento trasero y en sentido inverso a la marcha.
- De nueve meses a tres años: silla en el asiento trasero fijada en el sentido inverso a la marcha. Al final del período puede iniciarse en el sentido de la marcha.
- De tres a doce años: en el asiento posterior con cojines elevadores o sillas con respaldo con mecanismo de ajuste del cinturón de seguridad del coche.
- Usar cierres de seguridad para niños en las puertas, y, antes de partir, comprobar que están bien cerradas.
- No permitir que el niño saque la cabeza u otra parte del cuerpo por la ventanilla o el techo del coche.
- No dejar nunca solo al niño dentro del coche. Si por un motivo de fuerza mayor hubiera de hacerse, se tiene que apagar el motor, retirar las llaves del vehículo y si hace calor dejar abierta una ventanilla.
- Acostumbrar al niño a que siempre suba y baje del coche por el lado de la acera.
- Enseñarle a aplicar las medidas de seguridad en la conducción de vehículos a motor.
Consejos de salud: Viajar y otras situaciones de vida
- En el deporte
- Utilizar los equipamientos de seguridad específicos.
- Efectuar los entrenamientos de forma progresiva.
- Aplicar las normas de seguridad en los deportes de riesgo.
Consejos de salud: Actividad física en función de la infancia
2. Quemaduras
Son una pérdida de sustancia de la superficie corporal, producida por el contacto con calor, frío, agentes químicos, electricidad o radiaciones.
Según su profundidad se clasifican en:
2.1 De primer grado
Afectan la epidermis (capa más superficial de la piel). Presentan enrojecimiento (eritema), inflamación (edema) y dolor. Se curan espontáneamente y no dejan cicatriz. Las más frecuentes son las quemaduras solares.
2.2 De segundo grado
Afectan una capa más profunda de la piel (dermis). La piel presenta enrojecimiento y aparecen ampollas con líquido procedente de los tejidos dañados (plasmático). Son muy dolorosas y su curación es lenta. Pueden dejar cicatrices si son profundas.
2.3 De tercer grado
Afectan todas las capas de la piel. Las lesiones pueden tener un color negro (carbonizado) o blanquecino. Son secas y no dolorosas, ya que se encuentran afectadas las terminaciones nerviosas. Dejan siempre cicatriz y pueden precisar injertos posteriores.
Qué hay que hacer en casa antes de acudir al centro de salud
- Si sólo tiene la piel enrojecida
- Retirarlo de la fuente de calor, refrescarlo y aplicar una crema hidratante.
- Ofrecer líquidos aunque no tenga sed.
- Observar, si aparece fiebre, consultar a la enfermera.
- Si es un lactante debe consultarse siempre.
- En caso de quemadura más profunda
- Eliminar la causa, apagar las llamas cubriendo con una manta o haciéndolo rodar por el suelo.
- Retirar anillos, relojes o pulseras, si es posible.
- En caso de quemadura química, quitar la ropa si está impregnada con una sustancia cáustica (ácido o álcali).
- Enfriar la quemadura aplicando agua fresca durante 10-20 minutos, en las quemaduras químicas un mínimo de 20 minutos.
- Acudir al médico para que haga una valoración urgente. En caso de dudas o imposibilidad de acudir a un centro, contactar con el 112 y seguir sus instrucciones.
Qué no hacer ante una quemadura
- No romper las ampollas, sólo limpiarlas con un antiséptico. Si ya está rota, se debe lavar con agua y jabón y tapar con una gasa estéril.
- No aplicar pomadas, cremas o pasta dentífrica.
- No despegar la ropa de la piel.
3. Heridas
Son laceraciones de los tejidos, la epidermis y mucosas, causadas por un agente mecánico, que pueden afectar también zonas más profundas y llegar a los órganos internos.
Qué hay que hacer en casa antes de acudir al centro de salud
- Lavarse las manos con agua y jabón antes de tocar la herida.
- Limpiar la herida con jabón y aclarar con agua a chorro para arrastrar los posibles cuerpos extraños que hayan podido quedar en su interior.
- Secar la herida con gasas estériles sin frotar, con pequeños toques y de dentro hacia fuera. No se deben utilizar algodón, alcohol, polvos o pomadas sobre la herida.
- En caso de existir un objeto clavado no debe extraerse, ya que puede estar taponando la herida y evitando el sangrado.
- Si la herida sangra, presionar con gasas estériles o un trapo limpio. Si está en una extremidad, levantarla.
- Si es una herida leve (rasguño), tras limpiarla, con agua y jabón, hay que dejarla al aire, sin tapar. Ante la sospecha de infección, consultar a un profesional de la salud antes de aplicar un antiséptico o administrar cualquier tipo de sustancia antibiótica.
- No se deben intentar curar las heridas profundas, lo aconsejable es aplicar las pautas de limpieza descritas anteriormente y acudir a un centro para que efectúen una valoración y apliquen el tratamiento necesario para cada caso.
Qué se puede hacer para prevenir heridas y quemaduras
- Aplicar las medidas preventivas y de seguridad para evitar incendios en el hogar.
- Evitar utilizar el microondas para calentar el biberón o las papillas y comprobar la temperatura antes de su administración.
- Al cocinar, utilizar los fuegos posteriores para evitar que el niño llegue a ellos. Vigilar con la puerta del horno caliente.
- Disponer los mangos de sartenes y cazos hacia la pared en lugar de hacia delante.
- Comprobar la temperatura del agua del baño. Para regular la temperatura abrir primero el agua fría y a continuación el agua caliente hasta conseguir la temperatura deseada.
- Controlar que el niño no pueda tirar del mantel y provocar que le caiga encima todo lo que esté encima de la mesa.
- Poner la máxima atención al transportar líquidos calientes. Antes hay que asegurarse de que el niño no está cerca.
- Proteger con rejillas los radiadores, las chimeneas y los braseros.
- Evitar que el niño tenga a su alcance cerillas, mecheros, bengalas, etc.
- Guardar los cuchillos u otros objetos cortantes en un lugar inaccesible para el niño.
- Vigilar antes de cerrar o abrir las puertas, el niño puede introducir los dedos por debajo o en el vano y podemos herirlo involuntariamente.
- Prevención de la conducta violenta y el uso de armas. Si hay armas de fuego en casa, deben estar ocultas, fuera del alcance del niño y guardadas bajo llave.
4. Intoxicaciones (productos tóxicos)
Qué hay que hacer ante la ingestión de productos tóxicos antes de acudir al centro de salud
- Separar la sustancia tóxica del niño.
- Si tiene algo sólido en la boca, quitárselo. No debe hacerse a ciegas.
- No intentar provocar el vómito y no administrar leche ni aceite.
- Llamar a información toxicológica (91 562 04 20) y seguir sus instrucciones.
- Si le indican acudir al hospital, debe hacerlo lo antes posible. Muchos tratamientos pierden eficacia una hora después de la ingestión.
- Llevar al hospital el envase del producto ingerido.
Qué hay que hacer ante el contacto (a través de la piel o la ropa) con productos tóxicos antes de acudir al centro de salud
- Ponerse guantes de protección (sirven los de fregar).
- Quitar toda la ropa al niño.
- Lavarlo en la ducha con agua templada a chorro durante 20 minutos.
- Acudir al hospital y llevar el envase del producto.
Qué hay que hacer para prevenir intoxicaciones o ahogamientos
- Guardar siempre los medicamentos, los cosméticos, los productos de limpieza, los insecticidas, etc. fuera del alcance y la vista del niño. Almacenarlos en un armario bien cerrado. Si es posible, utilizar los productos que tengan cierre de seguridad.
- No utilizar envases que puedan resultar familiares al niño para guardar productos tóxicos. Colocar un símbolo claro en los envases puede ayudarlo a identificar los productos peligrosos.
- Evitar consumir bebidas alcohólicas delante del niño.
- Dar consejos contra el alcohol y las drogas. Explicar las posibles consecuencias e incidir en la importancia de evitar su consumo.
- No dejar objetos pequeños como alfileres, botones, joyas, etc. a su alcance para evitar atragantamientos.
- Evitar los juguetes con piezas pequeñas que contengan pilas de botón. Vigilar que la pintura del juguete no sea tóxica.
- Impedir que juegue con bolsas de plástico, ya que si introduce la cabeza dentro puede asfixiarse.
- Aplicar las medidas de seguridad en piscinas. Estimular el aprendizaje de la natación.
| 1. Los accidentes son una de las causas más frecuentes de mortalidad infantil. Se sitúan entre las tres primeras causas de muerte hasta los 14 años, y la primera en adolescentes de 15 a 19 años. La mayoría de los accidentes son evitables. Se podría haber hecho algo para que no sucedieran. En caso de emergencia llamar al 112. |
| 2. La forma de prevenir los accidentes varía según la edad. Para los más pequeños, la casa debe ser un espacio seguro que vigilan los adultos. No dejar nunca solo en casa a un niño pequeño. A los niños mayores, se les debe enseñar a protegerse. |
| 3. En casa: proteger las ventanas con rejas o vallas de seguridad y no poner sillas ni muebles bajos delante. Poner barandillas en las escaleras. Proteger los enchufes, las estufas y los calefactores. Utilizar los fogones de detrás de la cocina. No cocinar con el niño en el cuello. Vigilar la temperatura del agua de la bañera. Proteger los ángulos de las mesas y de los muebles. Poner topes en las puertas. |
| 4. Con los objetos que les rodean también tienen accidentes; pueden caer del cambiador, de la trona o del cochecito. Pueden atragantarse con partes pequeñas de juguetes o con un globo, tragarse una pila, un botón... Revisar los juguetes, los envoltorios y otros objetos con los que juegan. Pueden consultar la guía de seguridad de productos infantiles potencialmente peligrosos en el web: Guía de seguridad de productos infantiles |
| 5. Los medicamentos y los tóxicos: no dejarlos al alcance de los niños. No hay que decirles que los medicamentos son caramelos. Utilizar siempre el medidor del jarabe en lugar de cucharas. No guardar nunca productos de limpieza o tóxicos en envases de agua o de refrescos: ¡los niños pueden bebérselos! Dejarlos siempre fuera de su alcance. No dudar en llamar al teléfono de Información Toxicológica: 91 562 04 20. En caso de que el niño haya tomado algo. |
| 6. En otros espacios, casas y lugares donde pase ratos: casa de los abuelos, otros miembros de la familia, la guardería, la escuela. Asegurarse de que el entorno sea seguro. |
| 7. En el coche: utilizar siempre y correctamente una sillita o sistema de retención homologado y adecuado a su peso y altura. Tiene que estar muy bien instalado. No debe existir espacio entre el cinturón y el cuerpo del niño, por lo cual es mejor que lleve puesta ropa gruesa. Si usa el transporte escolar, tendrá que llevar sistemas de retención. Hay que ser un buen ejemplo y ponerse siempre el cinturón. |
| 8. En los espacios de ocio: el parque, los polideportivos, las plazas, los columpios, los juegos, las porterías de fútbol, entre otros, tienen que estar muy sujetos y cumplir las normas de seguridad. El suelo en los espacios para niños pequeños tiene que ser de materiales blandos. |
| 9. En bicicleta o andando: para ir en bicicleta ponerle el casco y darle buen ejemplo, ponerse uno. Hay que ser prudente y paciente y enseñarle a cruzar la calle correctamente tanto si va andando como si va en bicicleta. |
| 10. En las piscinas, playas y otras zonas de baño: vigilar de cerca a los niños pequeños. Las piscinas privadas deben cerrarse por los cuatro lados y mantener su acceso cerrado cuando no está un adulto vigilando. |
Fuente: www.aepap.org
5. Otros riesgos para la salud del niño
El niño aprende por imitación, copiando las actitudes de sus padres. Por eso es importante enseñarle con el ejemplo hábitos de vida saludables: dietas variadas y equilibradas, horarios concretos, evitar el tabaquismo, el consumo excesivo de alcohol y naturalmente el consumo de drogas.
5.1 Tabaco
El humo del tabaco contiene más de 4.000 sustancias químicas en forma de gas y partículas, muchas de las cuales son tóxicas y algunas carcinógenas.
El humo ambiental del tabaco (HAT) o humo de segunda mano es una mezcla del humo exhalado por el fumador y el humo que produce la combustión del pitillo.
Gran parte del humo ambiental del tabaco (más del 70%) está producido por la combustión del pitillo que contiene, incluso, algunos de estos tóxicos y sustancias cancerígenas en concentraciones más elevadas.
El humo del tabaco se comporta como el vapor: impregna el medio ambiente (ropa, cabello, tapicería, cortinas, etc.) y, a pesar de haberse apagado el pitillo, los tóxicos que contiene persisten en la atmósfera, es el llamado humo de tercera mano.
En el caso de los niños es especialmente preocupante puesto que dependen de la voluntad de los adultos y suelen pasar mucho tiempo en su domicilio. Además, su frecuencia respiratoria es más alta que la de un adulto y, por lo tanto, absorben más cantidad de compuestos químicos del humo del tabaco por kilogramo de peso.
También la inmadurez inmunitaria propia de la infancia los hace más sensibles a los efectos del humo del tabaco, especialmente peligroso para sus pulmones y su sistema inmunitario.
Beneficios de no exponer a los niños al humo del tabaco:
- Durante el embarazo disminuye la probabilidad de que el bebé nazca prematuramente o con bajo peso.
- El niño tendrá menos riesgo de sufrir infecciones, como amigdalitis o faringitis.
- Se evitará la irritación ocular y nasal del bebé.
- Se reduce la probabilidad de que el niño sufra enfermedades respiratorias (bronquitis, neumonía o asma) o que éstas se agraven.
- Tendrá menos infecciones de oído, que son la causa más común de pérdida de audición en la infancia, puesto que en los niños que están expuestos al HAT, las otitis son más frecuentes y duran más tiempo.
- Se reduce el riesgo de síndrome de muerte repentina del niño en el primer año de vida.
En caso de que los padres o cuidadores sean fumadores, es importante plantearse dejar de fumar, tanto por la propia salud como la de los niños. Los profesionales sanitarios del centro de salud pueden ayudar a dejarlo.
Si, a pesar de todo, no se quiere o no se puede dejar de fumar, ¿qué se puede hacer para no exponer a los niños al humo ambiental del tabaco (HAT) si se fuma en casa?:
- En el caso de madres lactantes, para que pase la menor cantidad posible de nicotina a la leche y evitarle el HAT, hay que:
- Fumar inmediatamente después de la toma de leche para separar al máximo posible los periodos de tiempos hasta la toma siguiente. Lo ideal sería no fumar ningún pitillo al menos dos horas antes de cada toma.
- Si se fuma, hay que ponerse una bata (u otra prenda de ropa) y sacársela después. Para evitar que se desprenda el olor del humo y las sustancias adheridas al cuerpo, al tocar al bebé. Por el mismo motivo, después de fumar se aconseja lavarse las manos y los dientes.
- Evitar fumar durante las tomas de la noche, ya que la nicotina es estimulante y, por lo tanto, eso dificutaría el reposo del recién nacido.
- Si se está recibiendo ayuda para dejar de fumar con parches, chicles o comprimidos de nicotina, se aconseja tomar los chicles o comprimidos después de la toma de leche para espaciar al máximo posible el consumo de estos productos entre una toma y la otra.
- Si se utilizan parches, hay que quitarlos en el momento de acostarse para tener niveles menores de nicotina durante las tomas nocturnas del recién nacido.
- No fumar dentro de casa, ni en la ventana ni en ninguna de las estancias, ya que no hay ningún dispositivo que elimine el humo del tabaco, con sus productos tóxicos, del ambiente.
- Si se fuma en un balcón o terraza, cerrar la puerta de acceso de la vivienda.
- Pedir a las visitas que no fumen en casa.
- No fumar nunca dentro del coche, aunque el niño no esté.
- En lugares públicos, evitar los espacios cerrados donde se fume.
- No fumar al lado del niño, aunque sea en el aire libre.
- Si a pesar de todo, se ha fumado, no dejar los cigarrillos encendidos en el cenicero.
Información general
DescripciónP@)
La infancia es el período que comprende las diferentes etapas del desarrollo del niño desde su nacimiento hasta la adolescencia.
En estas etapas el niño pasará de recién nacido a lactante, a preescolar y a escolar con diferentes características físicas, psicológicas y sociales, y con necesidades específicas en cada etapa. Para ayudar al niño en su crecimiento y desarrollo es fundamental tener la información que permita identificarlas y entenderlas, proporcionarle los cuidados adecuados y crear un entorno afectivo, saludable y seguro, para conseguir el desarrollo de su pleno potencial como adulto.
Evolución del concepto de infanciapP@)
La familia, como institución primaria, es el modelo y prácticamente la única referencia que tendrá el niño durante sus primeros años, por lo que ejerce una gran influencia en su desarrollo, no sólo por la vigilancia y el control de su salud y por la protección que el niño recibe en todo momento, sino sobre todo por el aprendizaje continuo de cada día, que va formando y enriqueciendo sus experiencias. El niño será sensible a los cambios de este entorno familiar, que incidirán de manera fundamental en su desarrollo.
1. Formas familiares, 2. Ciclos familiares, 3. Formas de cuidados de los niños.
1. Formas familiares
Actualmente se están produciendo cambios profundos en la sociedad española, tanto en lo referente al comportamiento demográfico como en la definición y la composición de la familia. Por una parte, hay una tasa de natalidad muy baja y, por otra, el modelo de familia se ha diversificado y transformado hacia formas más dinámicas y complejas. En esta complejidad de las pautas de educación y socialización también ha influido la llegada de familias procedentes de otros contextos sociales y culturales.
Si bien el modelo de familia predominante continúa siendo la familia nuclear (padre, madre e hijos), los cambios sociales y legales de los últimos años han conducido a una diversificación de las formas familiares en función de:
- Procesos de disolución de las unidades familiares, familias monoparentales o reconstituidas que pueden tener hijos de cada miembro de la pareja de la relación anterior, además de tener hijos en común.
- Procesos de adopción, en ocasiones de niños de otras nacionalidades, incluso en familias que ya tienen hijos, de manera que pueden convivir hijos biológicos e hijos adoptados.
- Características nuevas en los progenitores. Parejas del mismo sexo o personas que deciden tener un hijo o adoptarlo de manera individual.
- Procesos migratorios que diversifican las formas de unidades familiares según los modelos del país de origen y las posibilidades de llevarlos a término en la sociedad receptora.
2. Ciclos familiares
Las familias pasan por diferentes ciclos: construcción, procreación y dispersión, es decir, son una entidad viva y variable. Funcionan como sistemas, con fronteras o límites entre sus miembros, definidos de forma más o menos fija, y con sus reglas y roles que están readaptándose continuamente según las diferentes situaciones y necesidades que estos ciclos van originando. Esta relación entre los componentes de la familia influirá de forma importante en el desarrollo del niño. Por ejemplo, si las reglas son demasiado rígidas, puede negarse al niño la toma de decisiones, y esto puede exacerbar su rebeldía; si los roles de padres e hijos no están concretados, puede exigirse al niño responsabilidades que superen las propias de su edad. En cambio, si las reglas son coherentes y claras, en un ambiente afectuoso, se potenciará la confianza y la seguridad del niño; si la frontera está definida y los roles, determinados, el niño tendrá más facilidad para adquirir su propio papel y autonomía.
Los cambios de comportamiento de uno de los componentes de la familia afectan a todos los demás. El nacimiento de un nuevo hijo, la muerte de un ser querido, los logros de un bebé en su desarrollo psicomotor (como empezar a caminar), la aparición de los terrores nocturnos, el inicio de la escolarización, etc., son cambios que requieren una readaptación de los roles en el seno de la familia.
El sistema familiar funciona, a su vez, dentro de sistemas mayores como son la totalidad del grupo familiar (abuelos, tíos, primos, etc.), la cultura y la sociedad. Los cambios producidos en cualquiera de estos sistemas repercutirán en la familia y en los niños.
Otra característica que ha comportado cambios en la dinámica de la familia es la incorporación de las mujeres al mercado laboral. Los ritmos y las condiciones de vida actuales hacen que el tiempo que se dedica a criar a los hijos se convierta en una necesidad importante, tanto en lo referente a crear vínculos con otros miembros familiares, con el entorno, etc., como en la cobertura de las necesidades de alimentación, higiene, sueño, etc. Habitualmente, las familias han de escoger cuáles de estas necesidades pueden sacrificar en función de sus posibilidades.
3. Formas de cuidado de los niños
La falta de reconocimiento y de valoración social de la tarea de cuidar a los hijos y el hecho que no se considere un beneficio para todos influye negativamente en la elección de los padres de destinarle más tiempo. Los progenitores tienen poca ayuda y precisan el apoyo de la red familiar (abuelos) o bien de la red institucional que, de momento y, en general, es insuficiente. Pero más allá de la situación general, el primer año de vida exige el cambio de orientación de muchas instancias: permisos de maternidad más largos o la necesidad de compartir el cuidado de los hijos con la pareja, y reivindicar así el papel del padre.
No existen escuelas de formación de padres, y éstos llegan a menudo a asumir su misión sin tener unas ideas claras sobre cómo actuar en cada circunstancia en relación con sus hijos. Esta situación se agrava por el distanciamiento de los abuelos en los últimos tiempos, que en muchas ocasiones podrían aportar su valiosa experiencia.
Todo ello tiene como consecuencia, entre otras cosas, que las familias tengan menos hijos, que la maternidad sea a edades más avanzadas, la proliferación de instituciones educativas creadas para niños cada día más pequeños, de actividades extraescolares que ocupan todo el tiempo del niño y que haya hermanos mayores al cuidado de los menores.
Los cambios sociales y demográficos han hecho que cada vez más niños reciban una parte de sus cuidados de otras personas que no son sus padres o abuelos, es decir, que sean atendidos por una persona ajena al núcleo familiar o en una instalación distinta de su hogar. Esto incluye servicios como canguros, guarderías, jardines de infancia, programas de la primera infancia y parvularios.
Así aparecen instituciones que tienen, además de las funciones propias (educativas, sanitarias o recreativas), otras funciones sociales añadidas que les son demandadas por las familias, como:
- Protección de los niños de los peligros y riesgos.
- Participación en el desarrollo del niño en los aspectos físico y biológico, afectivo y emocional, intelectual y de comunicación social y relacional.
- Nuevas funciones que las familias van delegando: educación para el consumo y el medio ambiente, educación vial, multicultural, etc.
El efecto de estos cuidados en el desarrollo del niño depende, en gran medida, de factores interrelacionados, como las características del niño, el lugar donde se le cuida y la familia. Los bebés que reciben cuidados de este tipo sienten el mismo apego hacia los padres y no presentan inseguridad emocional; a largo plazo son más sociables, confían más en sí mismos, se comprometen más en las actividades con sus compañeros y son menos tímidos. Sin embargo, también suelen ser más agresivos y menos obedientes.
A pesar de todo, sigue siendo la familia el pilar fundamental de socialización, atención y cuidado de los niños que garantiza su supervivencia física, su desarrollo afectivo y emocional (dando respuestas a sus demandas e iniciativas) y que proporciona los instrumentos necesarios para vivir en sociedad, ayudándoles a adquirir el lenguaje corporal y verbal, estimulando su desarrollo intelectual, ofreciéndoles modelos de relaciones y dándoles las pautas para situarse en el mundo de los valores, incluyéndoles como miembros del grupo y depositando expectativas sobre su rol en los diferentes ámbitos de la vida.
Consejos de la enfermera
RespirarpP@)
Los factores que influyen en el desarrollo de la actividad de la vida diaria respirar, en la infancia son:
Respirar en función del grupo de edad y etapa de desarrollo
Los recién nacidos y los lactantes pequeños pueden emitir sonidos respiratorios durante el sueño. Si el pequeño duerme plácidamente no son motivo de preocupación, las vías aéreas de los niños son estrechas y cualquier pequeña obstrucción provoca ronquidos y sibilancias. Cuando existe un problema respiratorio, el niño presenta otros síntomas, como dificultad para respirar, aparición de mucosidad más o menos espesa, tos, irritabilidad, rechazo del alimento, fiebre, etc.
En caso de mucosidad nasal en los lactantes, deben efectuarse lavados con suero fisiológico. Con una jeringa pequeña (2 cm3) se instila el suero en una fosa nasal mientras con un dedo se cierra la otra. El líquido arrastrará el moco que el niño tragará o sacará por la boca. Aunque es molesto, no es doloroso para el bebé y puede hacerse con frecuencia, sobretodo antes de las tomas, para que el niño tenga la nariz limpia y pueda succionar sin sensación de ahogo.
Las aspiraciones nasales (con aspirador o pera) deben hacerse con suavidad para evitar dañar la frágil mucosa nasal. Si se efectúa un aspirado con mucha asiduidad, puede provocarse una irritación que aumente la secreción de mucosidades.
Los niños que acuden a la guardería y los escolares en sus primeros años presentan catarros con frecuencia. Es normal que enfermen más que los que se quedan en casa, porque a esa edad aún no han desarrollado por completo su sistema inmunológico y se contagian con facilidad al estar en contacto con otros niños en su misma situación. Generalmente son procesos benignos, de origen vírico, que no afectarán su correcto desarrollo; en realidad el contacto con los diferentes gérmenes estimulará su sistema inmunitario, que creará las defensas necesarias.
Es aconsejable enseñar al niño a sonarse y evitar que se trague la mucosidad. Aumentar el consumo de líquidos (agua o zumos cítricos) fluidifica las secreciones y ayuda a su eliminación. También es importante controlar en lo posible la temperatura y la humedad ambientales, evitar la sequedad y el calor excesivos, que resecan las mucosas, así como la exposición a agentes irritantes como el humo en general y el de tabaco en particular, los gases y las sustancias que se encuentran en suspensión (polvo, polen, contaminación).
- Problemas de salud habituales en la infancia en los tres grupos de edad
En los ex prematuros o niños con problemas respiratorios se recomienda también:
- Evitar el contacto con adultos o niños con infecciones respiratorias.
- Evitar los lugares masificados sobretodo en las épocas de infecciones (otoño e invierno).
- Si es posible, no enviarlo a la guardería durante el primer año de vida.
- Consultar en el centro de salud la indicación de administrarle vacunas específicas (antineumocóccica, gripe…).
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación con la actividad de la vida diaria de:
Comer y beberpP@)
La edad infantil es el período de la vida en el que se establecen los hábitos nutricionales que persistirán en el adulto. Una correcta nutrición contribuye a conseguir un crecimiento y un desarrollo adecuados, así como a modular las diversas funciones del organismo y a prevenir alteraciones que se pueden presentar a largo plazo.
Los factores que influyen en el desarrollo de la actividad de la vida diaria comer y beber, en la infancia son:
Comer y beber en función del grupo de edad y la etapa de desarrollo
El primer año de vida constituye uno de los períodos críticos en el desarrollo de la persona. Es el período de tiempo con mayor crecimiento físico al tiempo que de forma muy rápida se adquieren las habilidades a nivel madurativo, de aquí la importancia de una alimentación adecuada.
La alimentación del niño comprende en primer lugar el período de lactancia (de cuatro a seis meses), durante el cual el alimento exclusivo debe ser la leche materna o, en su defecto, las fórmulas preparadas para lactantes. Durante el período de transición (de seis a doce meses), se inicia la alimentación complementaria, introduciendo alimentos distintos. Posteriormente el niño va adoptando progresivamente una alimentación parecida a la de los adultos, durante los períodos de edad preescolar y escolar.
Unos hábitos de alimentación saludables implican:
- Establecer una dieta variada, que contenga alimentos de todos los grupos básicos, enseñar al niño a comer de todo, educando su paladar y ayudándole a aceptar con mayor facilidad los diferentes sabores y texturas, porque sólo de esta manera se asegura la correcta cobertura de las necesidades nutricionales del niño para su crecimiento y desarrollo.
- Proporcionar una dieta suficiente. El niño no debe comer ni mucha ni poca cantidad de alimentos, sino justo la proporción adecuada para cubrir sus necesidades, que será diferente para cada uno.
- Efectuar una dieta regular. El pequeño precisa seguir un orden en el horario de sus comidas (de cuatro a cinco al día), y así se evita que caiga en el hábito de picar entre horas.
- No debe utilizarse el alimento como premio o castigo. La alimentación debe entenderse como un hecho cotidiano básico, no como una posible herramienta para conseguir una determinada conducta del pequeño. El momento de la comida debe ser agradable y gozoso para todos.
- Limitar el consumo de dulces (golosinas, zumos, refrescos). No son alimentos básicos, por lo que la restricción en su consumo no supone una carencia nutricional para el organismo, por el contrario, es una medida de prevención de diferentes problemas (caries, sobrepeso...). Por eso es mejor reservarlos para situaciones puntuales como fiestas o celebraciones.
- En el caso de que el niño coma en el colegio, es aconsejable conocer la composición del menú escolar para complementarlo con los alimentos que tome en casa.
Consejos de salud: Alimentación en la infancia y en la adolescencia
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación con la actividad de la vida diaria de:
Moverse y mantener una postura corporal correctapP@)
Durante los primeros años de vida el desarrollo de las habilidades motoras del niño es muy rápido, existen unas pautas para cada edad, pero se debe tener en cuenta que cada pequeño efectuará sus adquisiciones a su propio ritmo, a medida que su maduración se lo permita.
Los factores que influyen en el desarrollo de la actividad de la vida diaria moverse y mantener una postura corporal correcta, en la infancia son:
Moverse y mantener una postura corporal correcta en función de la edad y etapa de desarrollo
En el lactante es importante la estimulación por parte de los padres, de forma que el niño adquiera las habilidades psicomotoras correspondientes a su edad de maduración. Es aconsejable jugar con él ofreciéndole diversos objetos que llamen su atención para que intente cogerlos, dejándole investigar diversas texturas, efectuándole masajes y ejercicios suaves (p. ej.: estirando y flexionando las extremidades), estimulándole a que inicie el movimiento de sentarse, animándole en sus primeros intentos de desplazamiento, etc. Son actividades que, además de reforzar la relación padres-hijo, ayudarán a que el pequeño consiga un adecuado desarrollo.
El niño preescolar ya es autónomo en sus desplazamientos, camina, corre, sube y baja escaleras y siente gran curiosidad por todo. Es una etapa en la que son frecuentes los accidentes, sobretodo domésticos, por lo que es aconsejable adecuar la vivienda para prevenirlos, así como tener la información necesaria para saber cómo actuar si se producen.
El niño en edad escolar experimenta un aumento progresivo en el crecimiento físico, sobre todo en las piernas. Debido a que el desarrollo de los grandes músculos es mayor que el de los pequeños, se produce un desequilibrio en la coordinación de sus movimientos. A esa edad (entre seis y ocho años) tiene un considerable gasto de energía, pasa de períodos de gran actividad a otros cercanos al agotamiento. Su resistencia al ejercicio todavía es baja, se cansa rápidamente, tiene que hacer actividades variadas y de corta duración que lo ayuden a conocer mejor su cuerpo (coordinación, control postural...) y aumenten su flexibilidad (reptar, marcha, carreras, volteretas…).
En la etapa de los ocho a los diez años el crecimiento en altura es más lento que en períodos anteriores, pero en cambio aumenta en anchura, con lo que físicamente está más proporcionado, aunque las extremidades siguen creciendo más que el resto del cuerpo. La coordinación mejora y responde mejor a los esfuerzos de resistencia, con una recuperación posterior relativamente rápida. Sigue precisando actividades variadas, pero pueden ser de mayor duración.
En la preadolescencia (de los diez a los doce años) el proceso de desarrollo se acelera y se prepara la pubertad. Es importante fomentar el ejercicio. No es posible establecer el número de horas concretas que debe dedicar el niño a la actividad física, pero sin duda es fundamental para un crecimiento y desarrollo normal, no sólo desde el punto de vista físico, sino también psicológico y social, ya que implica aprendizaje y contacto con otros niños.
Consejos de salud: Actividad física según la etapa del ciclo vital
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación con la actividad de la vida diaria de:
Reposar y dormirpP@)
Reposar y dormir en función del grupo de edad y etapa de desarrollo
La habitación del niño debe ser una estancia tranquila, con buena ventilación, libre de humo de tabaco y sin objetos que acumulen polvo. La temperatura ideal es de 21-22 grados. La cuna ha de ser homologada, con topes para evitar que el bebé se ponga boca abajo. La postura correcta es boca arriba (decúbito supino) o en posición lateral, alternando el lado.
En caso necesario, el bebé puede compartir la cama de los padres y así favorecer el descanso de la madre, pero deben tomarse una serie de precauciones.
El niño se mueve bastante antes de dormirse porque, al igual que los adultos, no puede conciliar el sueño de inmediato. Puede efectuar movimientos rítmicos, que son normales y lo ayudan a relajarse. Durante el sueño cambiará de postura cada vez que pase por la fase REM, de gran actividad cerebral, durante la cual sueña, hace gestos o incluso puede hablar dormido. Estos cambios ocurren de cinco a diez veces cada noche. Con frecuencia suelen destaparse; en lugar de ajustar las sábanas con pinzas o poner más ropa de cama, que limitará sus movimientos y puede dificultar la respiración, es preferible ponerle pijamas más abrigados, de una sola pieza que le cubra todo el cuerpo, pies incluidos, y mantener la habitación a una temperatura adecuada.
A medida que crece, es importante que el niño tenga su propia habitación y que duerma solo en ella. Es aconsejable que no tenga excesivas cortinas o peluches a fin de evitar la presencia de polvo y ácaros que puedan provocar alergias o problemas respiratorios.
Durante la noche puede ser útil dejar una luz suave para que, si se despierta, reconozca un entorno familiar y protector. Mantener unas rutinas y horarios adecuados, evitar que el niño se ponga nervioso antes de acostarse y que vea escenas de miedo o violentas en la televisión, o darle un baño caliente para relajarlo, son actividades que favorecerán que el niño duerma bien. En todo caso, es aconsejable acudir a la cama del niño cuando éste se despierta angustiado para que se sienta acompañado y protegido.
Consejos de salud para un sueño saludable
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación con la actividad de la vida diaria de:
EliminarpP@)
Los factores que influyen en el desarrollo de la actividad de la vida diaria eliminar, en la infancia son:
Eliminar en función del grupo de edad y etapa de desarrollo
Los recién nacidos realizan las primeras deposiciones, de color negro y pastosas (meconio) a las 24-48 horas. Después efectúan las de transición, más líquidas y de color verde-negruzco. Al final de la primera semana aparecen las heces definitivas del lactante, de color amarillo mostaza o verdosas y de consistencia semilíquida o similar a la pomada.
La frecuencia puede variar de una deposición en cada toma hasta una cada dos o tres días, que se considera normal. Los lactantes pueden pasar temporadas en que no defecan a diario, pero cuando lo hacen las deposiciones son de consistencia normal (blanda o semilíquida), aunque lógicamente más abundantes. Por lo tanto, no es un problema de estreñimiento (heces duras y secas); si el bebé no está incómodo, no precisa tratamiento, sólo esperar unos días hasta que su eliminación se normalice. Si por el contrario está inquieto, se puede estimular al niño tocando suavemente el ano con un bastoncillo -sirven los de los oídos- o con la punta de un supositorio de glicerina de lactantes (no es preciso introducirlo). Si el problema persiste, el pediatra indicará el tratamiento adecuado para ayudar a la regulación de la frecuencia.
Por regla general, las deposiciones son más frecuentes en los niños alimentados con leche materna.
En cuanto a la orina, después de la primera micción, el recién nacido puede estar hasta 24 h sin orinar. Pasado ese tiempo ha de mojar frecuentemente los pañales, con una orina clara e inodora. Un retraso significativo en la emisión de orina suele deberse a que el bebé toma poca leche.
En caso de vómitos o diarrea, o un ambiente excesivamente caldeado o fiebre, su orina puede disminuir a la mitad de lo habitual. Los niños deshidratados orinan con menos frecuencia, hay que administrarles más líquidos y adaptar la temperatura ambiental. Por el contrario, si tienen una infección del tracto urinario, suelen aumentar la frecuencia de micción.
Es normal observar manchas de color rosado-rojizo en el pañal durante los primeros días. No tiene importancia, ya que es una eliminación normal de uratos, no son manchas de sangre. Desaparece de los tres a los siete días de vida.
En las niñas puede aparecer flujo vaginal de color blanquecino o una pequeña pérdida de sangre por la vagina. No es un problema, es consecuencia del paso de las hormonas maternas durante el embarazo. Desaparece espontáneamente.
Si se advierte alguna incomodidad mientras el pequeño orina (la micción nunca debe resultar dolorosa), si hace mucho esfuerzo para expulsar la orina o si (en los varones) el chorro es fuerte pero excesivamente fino y alcanza una gran distancia, es aconsejable consultar al pediatra para que efectúe un estudio de las vías urinarias.
En los niños en edad escolar que ya van solos al lavabo, pueden aparecer episodios de irritación, picor y escozor en los genitales externos. La causa más habitual es que los pequeños olvidan los hábitos higiénicos, por eso es importante insistir en el lavado de las manos antes y después y, sobretodo en el caso de las niñas, limpiarse correctamente tras defecar (de delante a atrás). También es aconsejable enseñar a los chicos a bajarse suavemente la piel del prepucio al ducharse o bañarse, para evitar problemas de adherencias (piel pegada al glande) o infecciones.
El control de esfínteres varía mucho de un niño a otro, habitualmente se inicia a los dos años de edad. Es normal que, durante el día, el pequeño que ya pide ir al baño, tenga escapes de orina cuando está muy distraído jugando o cuando pasa por una situación estresante (p. ej., cuando empieza a la guardería). Es aconsejable no darle importancia y animar al niño, explicándole que es una situación normal.
A partir de los once o doce años pueden aparecer en las niñas las primeras menstruaciones (menarquia). Es habitual que los primeros ciclos menstruales sean irregulares, tanto en su periodicidad como en su duración. Es importante explicar a la niña el proceso, enseñarle las medidas higiénicas y de protección y estimularle a efectuar sus actividades habituales (no debe vivirlo como un problema).
Consells de salud: Adolescencia
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación con la actividad de la vida diaria de:
Evitar peligros y prevenir riesgospP@)
El nacimiento de un hijo, o el momento de su llegada tras la adopción, es un suceso muy importante que genera en los padres dudas y preguntas acerca de su cuidado y educación.
Los factores que influyen en el desarrollo de la actividad de la vida diaria evitar peligros y prevenir riesgos, en la infancia son:
Evitar peligros y prevenir riesgos en función de la edad y etapa de desarrollo
La información que precisan puede iniciarse en el período prenatal. En los centros de atención primaria las matronas, durante la gestación, y las enfermeras de pediatría, tras el nacimiento, ofrecen charlas donde se informa de los cuidados que deben aplicarse al bebé: la alimentación y la higiene, las situaciones de salud más frecuentes en el recién nacido y cómo actuar, vacunaciones, cuándo y cómo consultar el servicio de pediatría, etc., con el doble objetivo de aumentar la seguridad y los recursos de los padres e instaurar hábitos saludables desde el inicio de la vida del niño.
Algunos centros hospitalarios ofrecen la posibilidad de visitar los diferentes servicios donde serán atendidos los futuros padres y el bebé (salas de dilatación, parto, nursery, etc.) para informar de cómo transcurre un parto normal y los cuidados que se aplican al recién nacido en los primeros días de vida. Generalmente la matrona informa y facilita la visita en las últimas semanas de gestación, en caso de que el centro hospitalario ofrezca este servicio.
Esta información debe continuar en las diferentes visitas y revisiones que se hacen al niño, y se debe adecuar a las necesidades y las características de cada familia, que irán cambiando a lo largo de todo el período infantil de su hijo. Durante estas revisiones periódicas, el pediatra y la enfermera controlan el estado de salud y el desarrollo físico y psicomotor del pequeño, a fin de prevenir o detectar precozmente posibles problemas. Proporcionan consejos sobre el cuidado y hábitos de vida saludables y explican las características específicas de cada edad (recién nacido, lactante, preescolar o escolar), de forma que los padres sepan en cada estadio de la infancia de su hijo qué es considerado normal, cuáles son los signos de alerta que deben tener en cuenta, qué deben hacer ante un problema de salud antes de acudir al médico, cuáles son las actuaciones de prevención de la salud que deben llevar a cabo en cada fase y cómo actuar ante los diferentes retos educativos que el pequeño vaya planteando durante su desarrollo, de forma que se crea un entorno seguro para el niño.
Esto implica establecer hábitos saludables en cuanto a:
Higiene. Se deben enseñar conductas higiénicas, tanto a nivel personal (dental, baño, etc.) como en las diferentes actividades cotidianas (alimentación, eliminación, juegos, etc.). Ayuda a evitar problemas de salud.
En caso de trastornos gastrointestinales (vómitos y diarreas) debe extremarse la higiene habitual y es necesario:
- Lavar las manos con agua y jabón antes de preparar los alimentos y antes de comer. Y también enseñar a los niños a lavarse después de ir al baño.
- Lavar las verduras y las frutas antes de consumirlas. Y también lavar los huevos antes de almacenarlos y controlar su caducidad.
- Evitar consumir carne o pescado crudos o poco cocinados.
- Guardar los alimentos refrigerados a la temperatura adecuada.
- Tapar los alimentos y el agua de boca para protegerlos de los gérmenes.
- Tirar los pañales en un cubo con tapa, lavarse las manos después de cada cambio de pañal.
Alimentación. Se tiene que establecer una dieta adecuada a las características y necesidades del niño, favoreciendo el aporte de todo tipo de alimentos básicos, evitando el consumo excesivo de dulces, estableciendo horarios y creando un ambiente relajado y familiar siempre que sea posible. Es imprescindible para un correcto crecimiento y desarrollo, a la vez que previene futuros problemas de salud.
Consejos de salud: Alimentación en la infancia y en la adolescencia
Sueño. Es necesario favorecer un correcto descanso, estableciendo rutinas y horarios adecuados a la edad del niño.
Ejercicio físico. Se tiene que estimular la actividad física, animar al niño a participar en juegos colectivos, compartir con él actividades al aire libre, de forma adecuada a su apetencia y características.
Consejos de salud: Actividad fisica en infancia
También es necesario:
- Aplicar las medidas de seguridad necesarias según la etapa de desarrollo del niño, tanto en el hogar como fuera de él, para evitar los accidentes.
- Reconocer y aplicar las medidas recomendadas ante los problemas de salud habituales en la infancia.
- Acudir a las revisiones periódicas en su centro de salud para controlar su correcto desarrollo y prevenir posibles problemas de salud.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación con la actividad de la vida diaria de:
Comunicarse e interactuar socialmentepP@)
La comunicación entre padres e hijos es importante en todas las etapas infantiles y en la adolescencia. Comunicarse es, en definitiva, educar. Es importante que los padres ejerzan su autoridad y disciplina sin ser autoritarios, mostrándose consecuentes y honestos en sus planteamientos y actuaciones. Establecer unos límites y unas reglas lógicos y sensatos creará un entorno de seguridad para el niño.
Los factores que influyen en el desarrollo de la actividad de la vida diaria comunicarse e interactuar socialmente, en la infancia son:
Comunicarse e interactuar socialmente en función del grupo de edad y la etapa de desarrollo
Con una comunicación positiva basada en la firmeza, la seguridad, el buen ejemplo y, naturalmente, el amor y el respeto, se mantendrá la cohesión familiar que el pequeño necesita para crear las bases de una correcta autoestima y para establecer sus propias relaciones sociales.
Es importante tener en cuenta que las personas que den al niño las pautas de actuación ante los diferentes retos que va encontrando en su desarrollo y la forma de hacerlo, incidirán sobre cuándo, con quién y de qué manera el niño establecerá sus propios vínculos afectivos y relacionales, así como en su proceso de creación de una identidad propia, ya que le proporcionarán mecanismos para favorecer su paso por las diferentes etapas del ciclo vital hasta integrarse como un miembro activo de la comunidad y convertirse en agente de creación de una sociedad propia.
En algunos casos, el niño puede presentar dificultades para conectar con los demás, bien porque es emocionalmente inmaduro e introvertido, bien porque no ha tenido demasiadas oportunidades para estar con otros niños. En cualquier caso, necesita ayuda para saber cómo acercarse a sus compañeros y participar en sus juegos. Puede ayudarle que al principio sea la madre o el padre quien se dirija a los niños, introduciéndolo en el juego, así se fijará e irá interiorizando las maneras de acercamiento. Si ha pasado por una situación frustrante en sus relaciones con compañeros, es aconsejable mostrarle interés por lo que ha pasado (se sentirá querido y atendido) y explicarle lo que siente para enseñarle a discernir entre sus muchas emociones. De esta manera se entenderá mejor a sí mismo y entenderá mejor el comportamiento de los demás, lo que le aliviará notablemente su sensación de malestar.
Existen, además, diversas situaciones que pueden afectar al pequeño en su evolución psicológica y social, como los episodios de celos, inicio o cambio de colegio…
Debe prestarse especial atención al niño con un problema de salud crónico, se le tiene que ayudar a entender su situación, manteniendo su actividad habitual y favoreciendo el contacto con compañeros y amigos siempre que sea posible.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación con la actividad de la vida diaria de:
Trabajar y divertirsepP@)
Los factores que influyen en el desarrollo de la actividad de la vida diaria trabajar y divertirse, en la infancia son:
Trabajar y divertirse en función del grupo de edad y la etapa de desarrollo
El inicio del período escolar es una etapa importante en la vida del niño.
La escuela será un espacio en el que se hará mayor en todos los sentidos, se enfrentará a un gran número de retos: profesor nuevo, horarios fijos, disciplina y muchos compañeros a los que no conoce. Es importante facilitarle la integración en ese nuevo entorno y acompañarle durante toda su nueva etapa.
Para ello, debe transmitirse al pequeño la idea de que hacerse mayor vale la pena. Así, aunque ir al colegio provoque temor al inicio, a la vez lo emocionará.
Cuanto más autónomo sea antes de iniciar el colegio, menos problemas de adaptación tendrá. Cosas como lavarse las manos, utilizar correctamente los cubiertos, ponerse o quitarse la ropa, etc., tendrá que hacerlas solo. Es aconsejable aprovechar los días de las vacaciones para, sin prisas y con más tiempo para dedicarle, fomentar su autonomía siempre desde el relax, no desde la obligación, teniendo en cuenta que está aprendiendo y que los errores y tardanzas forman parte del proceso. Para que le sea más sencillo, se puede comprar ropa fácil de poner y quitar, como pantalones con gomas, evitar las cremalleras o los botones y proporcionar un calzado cómodo, transpirable y resistente que se ajuste con velcro.
También puede resultar útil ir ajustando el horario unas semanas antes del inicio de las clases. Acostarle y levantarle antes, y, si duerme siesta, ir reduciéndola poco a poco hasta dejarle un máximo de una hora de descanso. Esto lo ayudará a acostumbrarse al ritmo escolar.
Para aumentar su confianza, es adecuado enseñarle el colegio antes de empezar las clases, de forma que el pequeño vea las aulas, el patio, el comedor y, por supuesto, conozca a su profesor o profesora. De la misma manera, es importante comprar con él su equipamiento y material escolar, y dejar que lo toque y se familiarice con él.
En el momento de entrar el primer día es normal que el niño llore, simplemente está diciendo que en su casa está mejor. La actitud de los padres ha de ser natural, se tienen que evitar las despedidas largas. Un beso y una explicación sencilla como “ahora te vas a quedar aquí y vas a estar bien” y un alegre “hasta la tarde” le transmitirán la seguridad que precisa. Por otra parte, para facilitar la adaptación de los pequeños, casi todos los centros escolares establecen un inicio de curso gradual.
En el caso de que el niño coma en la escuela, es preciso informar al centro si existe alguna intolerancia o alergia alimentaria, así como equilibrar la dieta según el menú escolar. También es importante acostumbrar al niño a efectuar un desayuno equilibrado (lácteos, cereales y frutas) y a llevar un tentempié en su bolsa de recreo, sin alimentos industriales (pastas y dulces).
Consejos de salud: Recomendaciones en la Alimentación en la infancia y en la adolescencia
Es importante tener en cuenta que durante los primeros años de escolarización, el niño se verá afectado por diferentes problemas de salud benignos, en su mayoría de origen vírico, causados por el contacto con sus compañeros. Son situaciones normales que no suelen afectar su correcto crecimiento y desarrollo biológico. y psico-social.
El tiempo libre tiene que ser un complemento de la formación del niño en los aspectos a los que la escuela dedica poco tiempo. Durante los fines de semana y las vacaciones, el tiempo de ocio es especialmente importante y vale la pena obtener de él el máximo beneficio tanto a nivel físico como mental y social.
Debido a la vorágine del día a día y la inmediatez de lo urgente, muchos padres con niños en edad escolar ven a sus hijos apenas un rato al final del día. Jugar juntos parece un lujo inalcanzable e incluso una pérdida de tiempo, según el día. Y, sin embargo, compartir el juego no es sólo una forma agradable, lúdica y gratificante de hacer ejercicio y disfrutar en familia, es también una oportunidad para establecer una relación de camaradería más allá de los roles establecidos como padres-hijos. Esta relación puede llegar a ser de inestimable ayuda para conocer mejor al niño y establecer el ambiente de confianza y seguridad que el pequeño necesita, así mismo servirá como una buena medida preventiva para afrontar mejor los años de la adolescencia.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación con la actividad de la vida diaria de:
Tópicos y conductas erróneaspP@)
No es preciso que el niño defeque cada día. Hay niños que no manchan el pañal diariamente, pero cuando lo hacen sus heces son blandas, en este caso se considera una pauta normal. Se habla de estreñimiento cuando las heces son duras y secas, no importa que el niño defeque todos los días o no.
No es necesario cortar el pelo del bebé al cero para favorecer su crecimiento. No sirve para mejorar la calidad del pelo que le crece después. La calidad y la cantidad de cabello vienen determinadas por los genes.
Los recién nacidos pueden ver. La vista de los lactantes se va agudizando con el paso de los meses, pero desde el primer día pueden enfocar y ver perfectamente objetos situados a unos 20-25 cm, justo la distancia que existe entre su cara y la cara de su madre cuando lo amamanta.
Es aconsejable coger al bebé en brazos cuando llora. No se malcriará. De todos los estímulos que recibe, el más importante para el niño es el contacto con su madre o su padre. Con las caricias, relaja su tono muscular y su cerebro segrega hormonas que le provocan sensación de bienestar, placer y confianza. Los niños que no son abrazados a menudo lloran más y crecen más inseguros.
Es aconsejable salir de paseo los primeros días de vida. Salvo contraindicación del pediatra, es aconsejable pasear al bebé desde el primer día después del alta. Los paseos resultarán beneficiosos tanto para la madre como para el niño; la luz del sol ayudará al bebé a sintetizar la vitamina D, que fija el calcio a los huesos; con el aire puro se oxigenará mejor, y durante el recorrido irá recibiendo diferentes estímulos, muchos más que en casa, que lo ayudarán a desarrollar sus sentidos.
Aunque esté acatarrado, el niño puede salir a pasear. Si está contento y tiene ganas de jugar, no hay que tenerle encerrado en casa, salvo contraindicación médica, fiebre o enfermedad muy contagiosa. Los catarros, tan frecuentes en invierno, no se deben a un enfriamiento, sino a causas infecciosas, y éstas son más comunes en los meses fríos porque se pasa más tiempo en ambientes cerrados y poco ventilados, con otras personas, y esto favorece los contagios. Puede sacarse al niño bien abrigado, en las horas soleadas del día y evitando los días lluviosos o ventosos.
Es aconsejable tener en cuenta que si el niño tiene fiebre no implica necesariamente que sea causada por una infección que deba tratarse con antibióticos. La mayoría de las veces las infecciones tienen un origen vírico que no requiere antibioterapia.
En caso de fiebre, no es aconsejable arroparlo en exceso o realizar friegas con alcohol o colonia, ya que de esta manera se aumentará su temperatura corporal. También es importante recordar que los medicamentos antitérmicos bajan la fiebre como máximo un grado, por lo que no se debe esperar que la fiebre ceda de inmediato.
No es necesario un aporte externo de vitaminas, una alimentación variada ya proporciona los nutrientes necesarios para un crecimiento correcto.
Es aconsejable que, una vez finalizada la dentición de leche, se cambien las papillas por alimentos en pequeños trozos. Es importante enseñar al pequeño a comer despacio, masticando bien, para favorecer la correcta digestión de los alimentos.
No es preciso preocuparse si el niño camina mal cuando inicia sus primeros pasos. El acto de caminar precisa de una maduración del sistema nervioso. Es lógico que camine con dificultad y caiga con frecuencia, poco a poco se irá corrigiendo y perfeccionando.
Es aconsejable no permitir que el niño utilice las rabietas para conseguir sus deseos. Si los padres se dejan chantajear, el pequeño aprenderá y recurrirá a esta técnica cada vez que desee algo. Hay que ir aplicando una disciplina suave y proporcionada, renunciando totalmente a la violencia tanto física como psíquica.
 Comentarios
Comentarios
Listado
Nuestra recomendación no puede ser otra. Acude a un centro de salud donde puedan explorar a tu hijo adecuadamente, conocer sus antecedentes y su historial clínico. En ningún caso nosotros podemos sugerir algún tipo de diagnóstico.
Enlaces de interés
Fuentes de interés general
- American Orthopaedic Foot & Ankle Society
- Ara Criatures
- Asociación Española de Vacunología. AEV
- Calendarios de vacunación españoles
- Cine. FAROS
- Dossiers tematicos sobre infancia. Elaborado per DIXIT
- FAROS Sant Joan de Déu - Observatorio de la salud de la infancia y adolescencia
- Guia de videojuegos
- Guia para educar saludablemente en una sociedad digital
- Guia sobre obesidad infantil para profesionales sanitarios de atención primaria
- Kids and Teens online
- Libros
- Línea de ayuda contra la anorexia y bulimia
- Medela
- Nacer Sano
- Pegi on line
- Plan de actividad física Deporte y Salud
- Videojuegos. FAROS
- Xarxa APTIC
Bibliografía
Bibliografía consultada
- Alba Moreno F, Buñuel Alvarez C, Fos Escrivà E, Moreno Galdó A, Oms Arias M, Puig Congost M, Ridao Redondo M, Sanz Borrell L. Asma Infantil [Internet].
Barcelona: Institut Català de la Salut; 2008 [acceso 10 de diciembre de 2015];. Guies de pràctica clínica i material docent:13.
Disponible en: https://www.gencat.cat/ics/professionals/guies/docs/guia_asma_infantil.pdf - Aucsuturier B. Los fantasmas de acción y la práctica psicomotriz.
Biblioteca de infantil 7. Barcelona: Graó; 2004. - Batalla Clavell J, Vidal Torrt J Coordinadores. Manual de vacunacions
4ªed. Barcelona: Direcció General de Salut Publica; 2006. Quaderns de Salut Publica:14. - Behrman RE, y cols. Nelson Tratado de Pediatría
16ª ed. Madrid: McGraw-Hill.Interamericana de España; 2000. - Benito J, Mintegi S. Diagnóstico y tratamiento de urgencias pediátricas
3ªed. Madrid: Ergón; 2002. - Boix C, Colomé R, López A, Caro M, Unitat de Transtorns de l’aprenentatge, Sans Fitó A. Els transtons de l’aprenentatge. A: Roca E, Carmona J, Boix C, Colomé R, López A, Sanguinetti A, Caro M, Sans Fitó A (coord.). L’aprenentage en la infancia i adolescència: Claus per evitar el fracàs escolar [Internet].
Esplugues de Llobregat: Hospital Sant Joan de Déu; 2010. Quaderns FAROS: 4. p. 77-177.
Disponible en: http://faros.hsjdbcn.org/sites/default/files/1774.2-faros4_catala_1.pdf - Bosch i Hugas J, Costa i Clara JM. La plagiocefàlia posicional: una tasca d'atenció primària: pautes de diagnòstic, prevenció, tractament, seguiment i derivació des d'atenció primària.
Barcelona: Generalitat de Catalunya, Departament de Salut [etc.]; 2012. - Bras i Marquillas J, De la Flor i Brú JE, Directors Torregrosa Bertet MJ, Van Esso Arbolave DL, Codirectores. Pediatria en atención Primaria
2ª ed. Barcelona: MASSON; 2005. - California Childcare Health Program [seu Web]. San Francisco: University of California San Francisco School of Nursing,
Department of Family Health Care Nursing [accés 12 de marc de 2012].
Disponible en: www.ussfchildcarehealth.org - Cruz Hernandez M.Tratado de Pediatría
Vol1 2ªed. Barcelona: ESPAX,SA; 1994. - Dermatologia.cat [seu Web].
Barcelona: Servei de dermatologia Hospital del Mar; [accés 12 de març de 2012]. Berrugues víriques.
Disponible en: http://www.dermatologia.cat/berrugues.html - Dermatologia.cat [seu Web].
Barcelona: Servei de dermatologia Hospital del Mar; [accés 12 de març de 2012]. Mol·lusc contagiós.
Disponible en: http://www.dermatologia.cat/molusccontagios.html - El rincón del vago [seu web]. Salamanca: El rincón del vago; 1998 [acceso 10 de diciembre de 2015]. Trastorno del lenguaje.
Disponible en: http://html.rincondelvago.com/trastorns-del-llenguatge.html - Estivill E, De Béjar S. Duérmete niño.
Barcelona: Plaza y Janés; 1996. - Estivill E. Metodo Estivill.Guia Rápida.
Barcelona: Plaza y Janés; 2002. - European Academy of Paediatric dentistry (EAPD), Sociedad Española de Odontopediatria. Protocolo para el uso de flúor en niños. [Internet, acceso 27 octubre 2016]
Disponible en: http://www.odontologiapediatrica.com/protocolo_de_la_academia_europea_consenso_europeo - FAMIPED. Familias, Pediatras y Adolescentes en la Re3d. Mejores padres, mejores hijos. Revista electrónica de información para padres de la Asociación Española de Pediatría de Atención Primaria (AEPap) [publicació periòdica].
Asociación Española de Pediatría de Atención Primaria; 2008; [acceso 10 de diciembre de 2015]. Disponible en : http://www.famiped.es/ - Gassier J. Manual del desarrollo psicomotor del niño
2ª ed. Barcelona. Masson.1990. - Gonzalez A. Salud bucodental en la infancia.
Inf Ter Sist Nac Salud.1992;16:133-143. - Hospital Sant Joan de Déu. FAROS Sant Joan de Déu [seu Web].
Esplugues de Llobregat: Hospital Sant Joan de Déu; [acceso 10 de diciembre de 2015].
Disponible en : www.faroshsjd.net - Jané M, Vidal MJ, Cabezas C (coordinadors). Programa de detecció precoç neonatal: Catalunya, 1982-2010.
[Barcelona]: Generalitat de Catalunya, Agència de Salut Pública de Catalunya. - Kindersley D. Manual de Primers Auxilis.
Barcelona: Pearson Educacion SA; 2007. - MedlinePlus. Información de salud para usted [seu Web]. Bethesda: U.S. National Library of Medicine, National Institutes of Health (NIH). [actualitzada 13 de maig de 2011; accés 12 de març de 2012]. Molusco contagioso.
Disponible en: http://www.nlm.nih.gov/medlineplus/spanish/ency/article/000826.htm - MedlinePlus. Información de salud para usted [seu Web]. Bethesda: U.S. National Library of Medicine, National Institutes of Health (NIH). [actualitzada 22 de novembre de 2011; accés 12 de març de 2012]. Verrugas.
Disponible en: http://www.nlm.nih.gov/medlineplus/spanish/ency/article/000885.htm - Natal A, Prats J. Manual de Neonatología.
Barcelona: Mosby; 1996. - Ordoñez A, Feliu J, Zamma P, Espinosa E. Tratado de Medicina Paliativa y tratamiento de soporte en el enfermo con cáncer.
México: Médica Panamericana;1996. - Peraita R. Trastornos de sueño en la infancia.
Madrid:CEPE; 1992. - Piaget J, Inhelder B. Psicologia del niño.
Madrid:Morata;1973. - Societat Catalana de Pediatria, Generalitat de Catalunya. Consells de seguretat per a la utilització dels mocadors portabebés.
[Barcelona]: Generalitat de Catalunya. Agència de Salut Pública de Catalunya. Societat Catalana de pediatría. [acceso 10 diciembre de 2015].
Disponible en: http://www.consum.cat/ecofin_webacc/AppJava/uploads/Consells_seguretat_mocadors_portabebes.pdf - Trenchs Sáinz de la Maza V, Domingo Garau A, García-Tornel Florensa S, Gaspà Martí J. Humidificadores domésticos: ¿qué se sabe de ellos?.
An Esp Pediatr [Internet]. 2002 [acceso 10 de diciembre de 2015]; 57(3): 231-7. Disponible en :
http://www.analesdepediatria.org/index.php?p=watermark&idApp=UINPBA00005H&piiItem=S1695403302779101&origen=analesdepediatria&web=analesdepediatria&urlApp=http://www.analesdepediatria.org&estadoItem=S300&idiomaItem=es - United States: Consumer Product Safety Commission [seu Web]. [Bethesda]: U.S. Consumer Product Safety Commission; 2010 [acceso 10 diciembre de 2015]. La CPSC educa a los nuevos padres acerca del modo seguro de usar los cargadores de tela para bebés.
Comunicado: 11-044. Disponible en:
http://www.cpsc.gov/es/newsroom/news-releases/2011/la-cpsc-educa-a-los-nuevos-padres-acerca-del-modo-seguro-de-usar-los-cargadores-de-tela-para-bebes/
Apartado sueño
- Grupo de trabajo de la Guía de Práctica Clínica sobre Trastornos del Sueño en la Infancia y Adolescencia en Atención Primaria. Guía de Práctica Clínica sobre Trastornos del Sueño en la Infancia y Adolescencia en Atenci&o PC_489_Trastorno_sue%C3%B1o_infadol_Lain_Entr_compl.pdf">http://www.guiasalud.es/GPC/GPC_489_Trastorno_sue%C3%B1o_infadol_Lain_Entr_compl.pdf
- KidsHealth [Seu web]. The Nemo /li>
- Lluch Roselló MA, Callol Malla MT, Ferrando Pons A, Chorda Uncio G, Mateos Cruz AB, Ruiz Ferrando E. Prevención de los trastornos del sueño: funciones del pediatra y de la enfermería en Atención Primaria.
Pediatr Integral [Revista a Internet]. - Peg D. El sueño y los trastornos del sueño en niños y adolescentes: información para los padres y educadores. A: Canter A, Paige L, Roth M, Romero I, Carroll S. A: Helping Children at Home and School II: Handouts for Families and Educators[Internet].
Bethesda: National Association of School Psychologists; 2004 [accés 4 d’octubre de 2013].
Disponible en: http://www.nasponline.org/resources/principals/nasp_sleepsp.pdf - Trastornos del Sueño. A: Alonso Bada S, Arbulo Rufanco B, Baeza Pertegaz I, Baos Sendarrubias P, Beato Fernández L, Brotons Sánchez L et al. Protocolos Clínicos. Asociación Epañola de Psiquiatría del Niño y el Adolescente; 2008.
Bibliografía recomanada
- Covey SR. Los 7 hábitos de los niños felices.
Barcelona: Blume, 2009. - García-Tornel Florensa S. El Recién nacido: respuestas a sus preguntas.
3ª ed. Barcelona: Omega; 1996. - García-Tornel Florensa S. Reflexiones de un pediatra curtido [Blog a Internet].
Blogger; 2007 [accés 6 de novembre de 2012]. Disponible a: http://drgarcia-tornel.blogspot.com.es/ - González C. En defensa de las vacunas: protege la salud de tu hijo.
Madrid: Temas de Hoy; 2011. - González C. Mi niño no me come: consejos para prevenir y resolver el problema.
8ª ed. Madrid: Temas de hoy; 2002. - González C. Bésame mucho: cómo criar a tus hijos con amor.
Madrid: Temas de hoy; 2006. - González C. Comer, amar, mamar: guía de crianza natural.
Madrid: Temas de hoy; 2009. - Estivill E. Béjar s. ¡Duérmete, niño!.
Barcelona: Debolsillo, 2007. - Estivill E, Domenech M. ¡A comer!.
Barcelona: Plaza & Janés; 2009. - Estivill E. Domènech M. Cuentos para antes de ir a dormir. Historias para ayudar a crecer a los más pequeños
Barcelona, Planeta, 2004 - Estivill E, Sáenz de Tejada Y. ¡A jugar! : actividades para enseñar buenos hábitos a los niños.
Barcelona: Plaza & Janés; 2008. - Estivill E, Pin G. Títol Pediatría con sentido común para padres y madres con sentido común.
Barcelona : Plaza & Janés; 2011. - Hogg T, Blau M. El Secreto de tener bebés tranquilos y felices.
Barcelona: RBA; 2006. - Hogg T, Blau M. El secreto de educar niños felices y seguros.
Bogotá: Editorial Norma; 2005 - Hollyer B, Smith L. Duerme bebé, y deja descansar a tus padres.
Barcelona. Hispano Europea; 1999. - Matalí JL, Alda JA. Adolescents i noves tecnologies: innovació o addicció?.
Barcelona: Hospital Sant Joan de Déu, Edebé; 2008. - Sans Fitó A. Per què em costa tant aprendre?: trastorns de l'aprenentatge.
Barcelona: Hospital Sant Joan de Déu, Edebé; 2008. - Stirling S. El Sueño infantil:guía práctica para enseñar a los niños a dormir bien.
Barcelona. Parramón; 2005.
Guias útiles
- Educar para proteger: guía de formación TIC para padres y madres de menores de 3 a 11 años [Internet].
Sevilla: Consejería de Innovación, Ciencia y Empresa. [acceso 10 de diciembre de 2015]. Disponible en:
http://www.juntadeandalucia.es/export/drupaljda/1337160979EducarParaProteger3a11.pdf - ins@fe, Liberty Global/UPC. Guía parental: Manteniendo a sus hijos seguros en Internet [Internet].
[Madrid]: Protegeles.com; 2008 [acceso 10 de diciembre de 2015]. Disponible en:
http://www.centrointernetsegura.es/descargas/infantiles/inf_guia_parental.pdf - Pérez San-José P, Flores Fernández J, de la Fuente Rodríguez S, Álvarez Alonso E, García Pérez L et al. Guía sobre adolescencia y sexting: qué es y cómo prevenirlo [Internet].
León: Instituto Nacional de Tecnologías de la Comunicación; 2011 [acceso 10 de diciembre de 2015]. Disponible en:
https://www.incibe.es/file/wd4YWUmf1Mtw3YEbmzd7Ow - Protecció de menors. Navegació segura. “[S02]. Guies de seguretat TIC” [Internet].
Centre de Seguretat de la Informació de Catalunya (CESICAT). [acceso 10 de diciembre de 2015]. Disponible en:
http://www.internetsegura.cat/baixades/Proteccio%20de%20menors.pdf

Carmen Fernández Ferrín
Enfermera. Fué profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona.
La Carmen falleció en agosto del 2013 pero su aportación y experiencia enfermera continuaran siempre presentes en la Enfermera virtual.
Fué experta en el modelo conceptual de Virginia Henderson, se interesó por el desarrollo disciplinar de la enfermería, especialmente por todo lo relacionado con la construcción teórica del mismo. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos.
Formó parte de la dirección científica de la Enfermera virtual y, como tal, participó en la definición de los conceptos nucleares que enmarcan la filosofía de la web, asesoró en la construcción de la misma y en el diseño de la estructura de las fichas. Así mismo, participó en la selección de los temas a abordar, en la revisión, desde el punto de vista disciplinar, de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de su publicación en la web.


Gisel Fontanet Cornudella
Máster en educación para la salud (UDL). Postgrado en Enfermería psicosocial y salud mental (UB).
Actualmente es gestora de desarrollo de personas de la Unidad de Gestión del Conocimiento de la Fundación Sanitaria Mollet. Miembro del Consejo Asesor Fundación TICSALUT 2014-2017, del grupo @MWC_nursing, entre otros.
Hasta abril de 2015, ha sido adjunta en la Dirección de Programas del COIB llevando a cargo la dirección y coordinación del proyecto Infermera virtual y hasta diciembre de 2016 la dirección de la elaboración y el mantenimiento de los contenidos de Infermera virtual en lo que a su vertiente estructural y pedagógica se refiere, y como asesora del proyecto. Considera que las tecnologías de la información y la comunicación (TIC) e Internet y, en general, la red 2.0 son un canal de comunicación e interacción con y para los ciudadanos, con un gran potencial para la promoción de la autonomía e independencia de las personas en el control y mejora de su salud, como complemento de la atención presencial y continuidad de los cuidados, puesto que es un medio a través del que la persona poco a poco expresa sus necesidades, deseos o inquietudes. Esta información es primordial para conocer el sujeto de la educación y en el cuidar.
Desde 1998, su actividad profesional se desarrolla en el marco de la promoción y la educación para la salud. Fue coordinadora y enfermera asistencial durante 6 años de la Unidad de educación para la salud en la atención a personas afectadas de un problema de salud crónico del Hospital Vall d’Hebron de Barcelona, donde intercaló de forma pionera la atención presencial y virtual. Ha ido centrando su línea de trabajo en el desarrollo de proyectos en el campo de la tecnología de la información y la comunicación (TIC), en el ámbito de la salud.
Es autora de diversas publicaciones, tanto en el registro escrito como en el audiovisual, y de documentos de opinión referentes a la promoción y educación para la salud. Ha colaborado y ha participado en varias jornadas, espacios de debate y estudios de investigación, entre otros, relacionados con la aplicación de las TIC en el ámbito de la salud. Ha iniciado líneas de trabajo en el marco de la promoción y educación para la salud en la escuela, como contexto de ejercicio de la enfermera. Fué miembro fundador del grupo Innovación y Tecnología del COIB @itcoib.


Mª Teresa Luis Rodrigo
Enfermera. Profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona. Se ha interesado desde hace años en el desarrollo y la utilización de las terminologías enfermeras (de diagnósticos, intervenciones y resultados), desde una concepción disciplinar de los cuidados. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos en distintas revistas científicas.
Hasta diciembre de 2016 formó parte de la dirección científica y disciplinaria de la Infermera virtual y, como tal, ha participado en la elaboración de los conceptos nucleares que guían el contenido de la web, ha asesorado en cuanto a su construcción y en la selección de los temas a abordar, de igual modo, ha colaborado, siempre desde la perspectiva científica y disciplinaria, en la revisión de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de publicarlo en la web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.

Ferran Sahun Lebaniegos
Licenciado en Traducción e Interpretación (UAB), postgrado en Corrección y Calidad Lingüística (UAB), y en Asesoramiento Lingüístico en los Medios Audiovisuales (UAB). Desde 2007 trabaja como profesor de catalán en el Centre de Normalización Lingüística de l’Hospitalet (CPNL) y desde 2011 colabora como lingüista en la televisión municipal Barcelona Televisión. Trabajó en la edición catalana del diario La Vanguardia.
Colabora en el proyecto Infermera virtual desde enero de 2016.

Clara Boter Fernández
Diplomada en enfermería (UVic, 1996) y en podología (UB, 2005), y licenciada en documentación (UB, 2011). Postgraduada en psicogeriatría (UAB, 2000). Máster en medicina clínica preventiva y promoción de la salud (UB, 2004). Enfermera asistencial en el ámbito sociosanitario (2002-2008) y en el ámbito de atención primaria en el Instituto Catalán de la Salud. Desde 2010, trabaja en temas de promoción y de educación para la salud relacionados con la información sobre salud de calidad en Internet.


Amalia Martínez Gabriel
Enfermera del Servicio de Pediatría del Área Básica de Salud (ABS) de Vilafranca del Penedès. Diplomada universitaria en enfermería (Universidad Nacional de Educación a Distancia, UNED), especializada en pediatría y puericultura (UB). Trabajó como enfermera en el Servicio de Pediatría (Prematuros) en la Residencia Sanitaria de Elche (Alicante, 1978-79). Desde 1979, trabaja como enfermera de atención primaria.

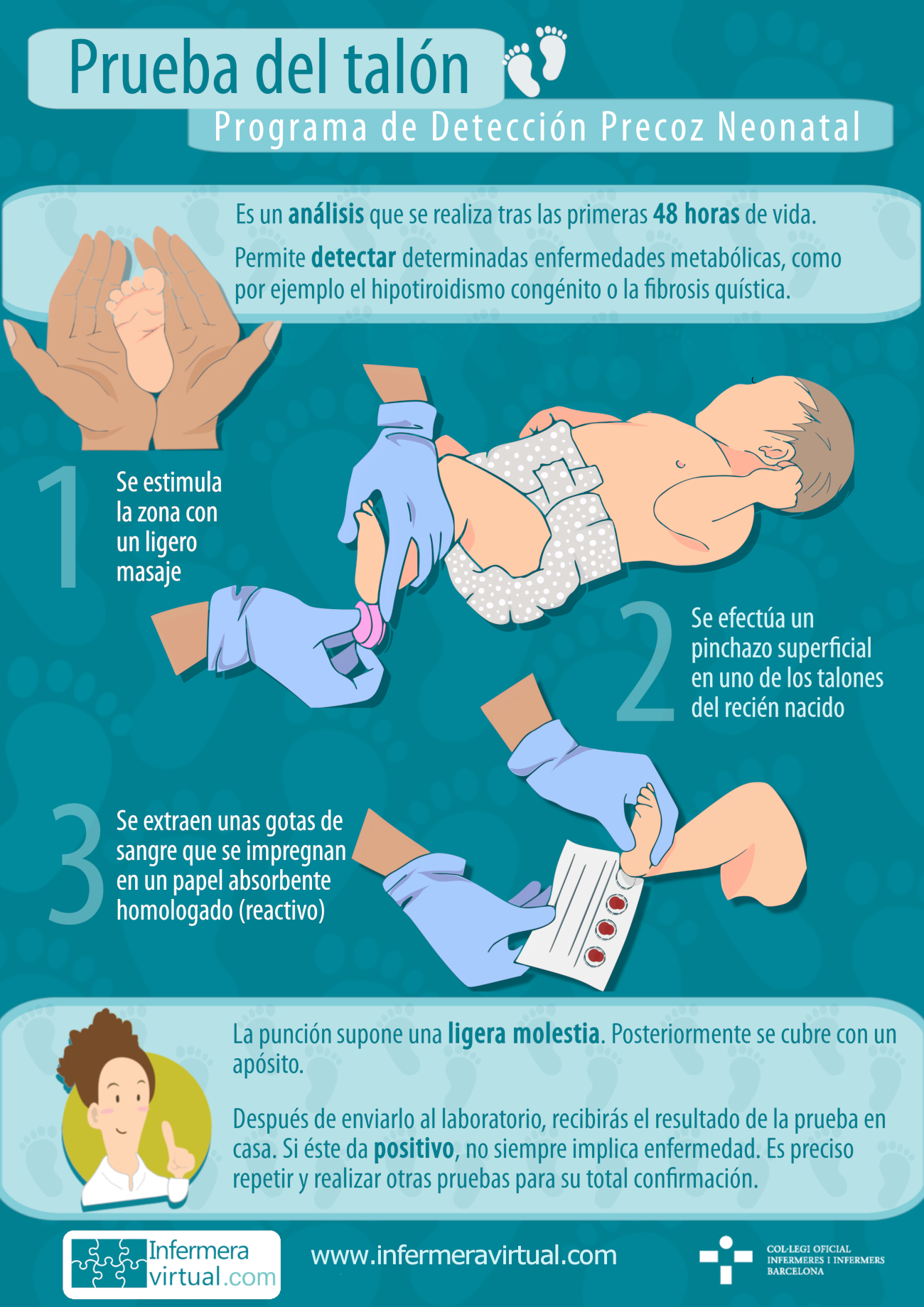
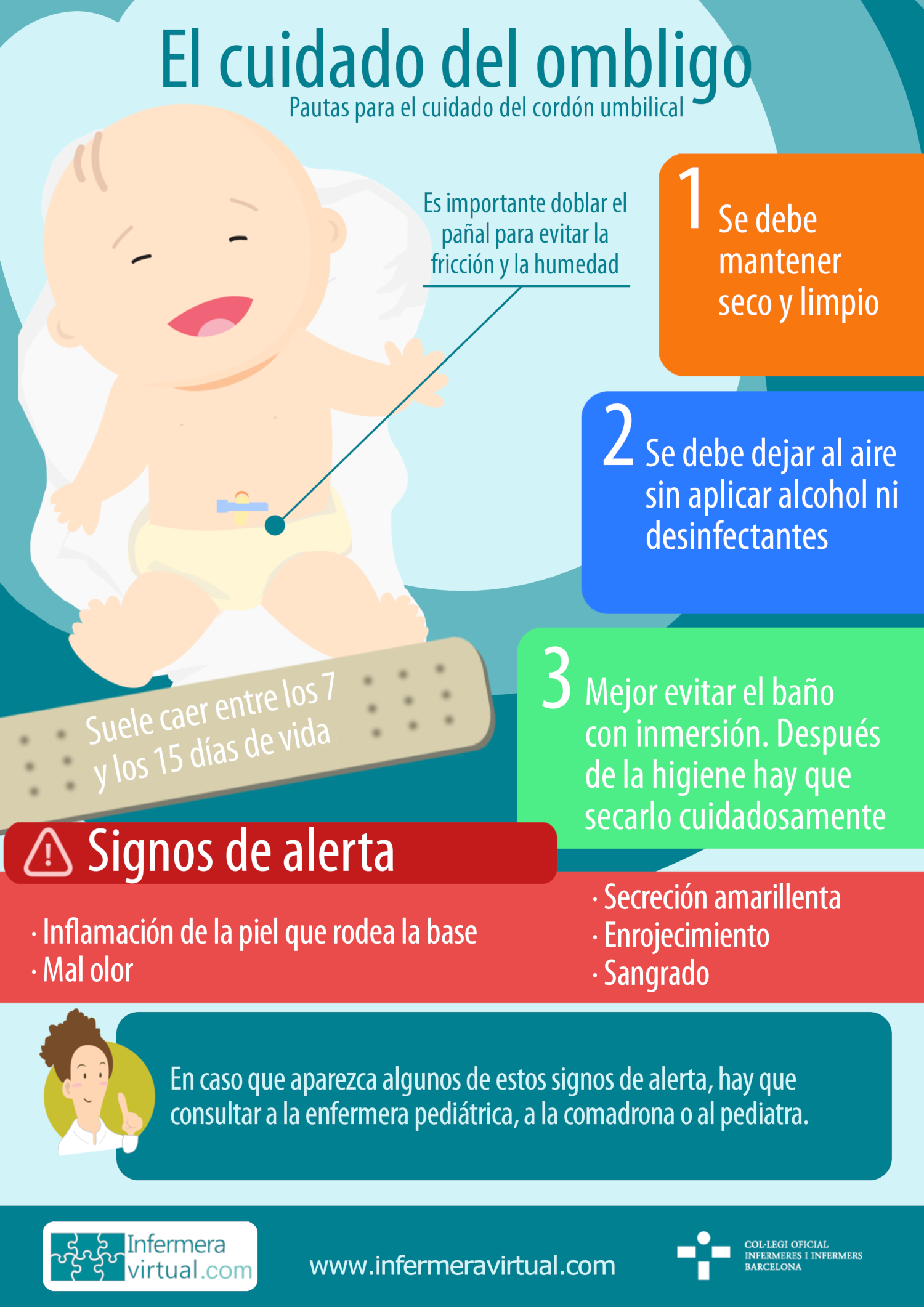





 Guardando valoración...
Guardando valoración... 


