Informació pràctica
Alimentació en la primera infància de 0 a 3 anyspP@)
Cada etapa requereix un tipus d’alimentació específica, segons el desenvolupament físic i psicomotor i les necessitats nutricionals que la criatura té a mesura que creix.
- Nadó a terme (NAT) i lactant:
1.1 Lactància materna
1.2 Lactància artificial1.2.1 Composició de les fórmules d’inici
1.2.2 Fórmules de continuació
1.2.3 Fórmules especials
1.2.4 Quantitats i horaris de la lactància artificial
1.2.5 Higiene, preparació i tècnica del biberó1.3 Lactància mixta
1.4 Alimentació complementària
1.5 Preparats industrials infantils
1.6 Altres líquids - Nadó prematur:
2.1 Fórmules específiques per a infants prematurs
2.2 Alimentació complementària
2.3 Dificultats per a l’alimentació en el nadó prematur.
1. Nadó a terme (NAT) i lactant
El nadó passa bruscament de rebre fluxos passius i continus en el període intrauterí a la discontinuïtat i activitat de l’extrauterí. La conducta alimentària és relacional: l'infant l’estructura en funció de qui l’alimenta. La lactància a demanda de la mare i nadó resulta un acte plaent i de contacte afectiu que proporciona delectació i redueix la tensió. Si la lactància es fa a demanda (és a dir, la mare respon a la iniciativa del lactant), la sensació de gana s’anirà transformant de la por-desgrat inicial a una expectativa d’un nou contacte satisfactori. Veure’s acollit i emparat li permetrà en el futur afrontar les petites frustracions o ajornaments de la resposta plaent.
Durant la lactància, materna o artificial, s’ha observat que el nadó exercita el control preprandial durant el primer trimestre. És a dir, menja més com més llarg hagi sigut l’interval precedent: si dorm tota la nit, menjarà més al matí. Cap al segon trimestre comença a predominar el model de control postprandrial, en què l’interval subsegüent és més llarg perquè l’àpat anterior ha sigut més abundant. El nadó coneix els intervals i s’hi adapta activament.
Consells: Menjar i beure / factors que influeixen en el desenvolupament de l’activitat en el nadó-lactant
1.1 Lactància materna
La llet materna és l’aliment d’elecció en el nounat i lactant durant els primers sis mesos de vida. En aquests primers sis mesos de manera exclusiva. Després es recomana mantenir l’alletament matern combinat amb la incorporació progressiva d’aliments fins als dos anys d’edat o fins que mare o infant ho creguin convenient. Els lactants alimentats al pit assoleixen un creixement, un desenvolupament i un estat de salut òptims.
Té tots els nutrients que el nadó necessita: aigua (principal component de la llet materna), proteïnes, greix, hidrats de carboni, minerals, vitamines i ferro. La seva composició és variable al llarg del, període de lactància (calostre, llet de transició i llet madura) i inclús dins d'una mateixa presa, adequant-se a les necessitats del lactant. Sempre està disponible, a la temperatura adequada, i afavoreix que el vincle afectiu entre mare i fill sigui més precoç.
A més, la llet materna té altres avantatges: dóna al nadó la immunitat i els anticossos que s’han desenvolupat en la mare per lluitar contra els gèrmens. Aquest tipus de protecció és important atès que el sistema immunològic de l'infant encara s’està desenvolupant.
Altres avantatges són que proporciona certa protecció contra malalties cròniques (obesitat, hipertensió, arteriosclerosi, diabetis...), que afavoreix el desenvolupament neurològic, té un paper protector contra la síndrome de mort sobtada del lactant. També ajuda a un correcte desenvolupament mandibular del lactant.
De fet, a més dels beneficis per al nadó, l’alletament matern també té avantatges per a la mare: ajuda en la recuperació física després del part i redueix el risc de patir càncer de mama i d’ovari, i també, de tenir anèmia i osteoporosi, entre d’altres patologies.
Audiovisual: Lactància materna
Consells de salut: Lactància
Consells: Infància / evolució biofisiològica nadó prematur
Consells: Menjar i beure / factors que influeixen en el desenvolupament de l’activitat
1.2. Lactància artificial
Quan la lactància materna no és possible o la mare no vol portar-la a terme, s’han de fer servir les fórmules adaptades que tant en la seva composició de macro com de micronutrients, proven d’assemblar-se el màxim a la llet materna perquè s’adapti tant com sigui possible a la fisiologia de la digestió i absorció de nutrients del lactant.
Les fórmules més habituals contenen llet de vaca, sèrum de llet i caseïna purificats com a font de proteïnes; olis vegetals rics en àcids grassos insaturats com a font de greix; lactosa i oligosacàrids com a font d'hidrats de carboni; vitamines; minerals i altres ingredients que varien segons la marca. Malgrat això, la seva composició està regulada i han de complir estrictes normatives establertes per diversos organismes internacionals. La indústria alimentària intenta desenvolupar fórmules infantils que aconsegueixin un bon creixement i un desenvolupament del lactant, la prevenció de deficiències nutricionals i un millor desenvolupament de les funcions immunològiques.
Una directiva de la Unió Europea (UE) defineix:
- Fórmules adaptades (succedanis de la llet materna): Anomenada també llet d’inici (núm. 1). Aliment elaborat totalment a partir de les proteïnes procedents de la llet de vaca i adaptats a les característiques fisiològiques del nadó, que satisfan les seves necessitats nutritives dels nadons fins als 6 mesos.
- Fórmules de continuació (núm. 2): Aliments elaborat a partir de les proteïnes de la llet de vaca per als lactants a partir dels 6 mesos.
- Fórmules de creixement o “Júnior”: Aquestes fórmules estan fortificades amb ferro i contenen àcids grassos poliinsaturats, lactosa, sacarosa i diferents vitamines i minerals per enriquir-les. Es poden oferir a partir dels 12 mesos, tot i que no són recomanables perquè aquests nutrients es poden obtenir fàcilment a partir d’una alimentació saludable. A més, aquestes llets són més calòriques i duen sucres afegits, motiu pel qual, ni tan sols són recomanables. A més, tenen un cost econòmic més elevat.
1.2.1 Composició de les fórmules d’inici (tipus 1)
- Aportació energètica (60-70 kcal / 100 ml). Es basa en l’aportació mitjana de la llet materna, que és molt fluctuant pel diferent contingut de greixos durant les preses, més baix al principi i més alt al final.
- Contingut proteic (1,8-2,5 g / 100 ml).
- Hidrats de carboni (9-14 g / 100 ml).
- Greixos (4,4-6 / 100 ml). Han d’incloure entre 50 i 100 mg/100 kcal d’àcid alfa linolènic i entre 20-50 mg/100 kcal d’àcid docosahexaenoic (DHA).
- Vitamines, minerals i oligoelements. El contingut en vitamines i minerals de les fórmules s’ha de mantenir en nivells adequats per no produir deficiències amb possible repercussió en la salut del lactant.
1.2.2 Fórmules de continuació (tipus2)
Són unes llets infantils especialment formulades per a l’alimentació del nadó a partir dels 6 mesos. La seva composició està regulada per un reglament europeu, i les diferències entre les llets d’inici i les de ccontinuaciósón pràcticament insignificants.
Es pot prendre la llet de tipus 1 fins als 6 mesos, i després ccanviara les llets de tipus 2, o bé es pot oferir fins als 12 mesos la de tipus 1. Entre les diferents marques de llet no hi ha diferències nutricionals; els gustos sí que poden canviar, però això no té per què suposar cap inconvenient, de la mateixa manera que la llet materna canvia de gust segons quèha menjat la mare.
Consells: Alimentació saludable / nutrients
1.2.3 Fórmules especials
Actualment hi ha diverses fórmules làcties destinades a suplir la llet materna (d’inici, de continuació o de vaca, segons l’edat del nen) per als lactants que, per diversos problemes, no poden ser alimentats amb les fórmules convencionals. Aquests preparats s’ha de considerar aliments/medicaments, i per això sempre han d’estar indicats i controlats pel pediatre. Algunes necessiten una prescripció professional i són finançades pel Sistema Nacional de Salut.
- Fórmules per a prematurs i nadons de pes baix. Estan dissenyades per cobrir les necessitats del nadó fins a l'edat de terme. L'aportació de proteïnes, calories i minerals és lleugerament superior a l’estàndard. Els percentatges de vitamines C, E i àcid fòlic són més alts que en les fórmules per a nadons a terme. Per compensar la immaduresa intestinal de la lactasa les fonts de carbohidrats són lactosa i glicopèptids. Part del greix s'aporta en forma de triglicèrids de cadena mitjana fàcilment absorbibles. Pels beneficis en la maduració cerebral i retinal es recomana que continguin LC-PUFA (àcid araquidònic i docosahexaenoic).
- Nadó prematur - Antirestrenyiment (FAR). En els nens alimentats amb llet materna, la femta és més tova perquè el 70 % dels àcids grassos s’absorbeixen adequadament. En canvi, en les llets adaptades queden àcids grassos lliures que s’absorbeixen malament, s’uneixen al calci (Ca) i formen sabons càlcics. Aquestes fórmules tenen una modificació dels greixos; presenten una proporció més gran d'àcid palmític en posició β que en les fórmules estàndard, amb un perfil més semblant al de la llet materna (70%), la qual cosa afavoreix l'absorció de greix, calci i magnesi de la fórmula i disminueix la formació de sabons càlcics insolubles, que donen lloc a una consistència més dura de la femta. Algunes tenen una major quantitat de magnesi (pel seu efecte laxant) i oligosacàrids afegits, la qual cosa augmenta el bolo fecal i genera femta més tova.
- Fórmules anticòlic (FAC). Aquestes fórmules també estan modificades: s’han hidrolitzat parcialment les proteïnes, s’hi ha afegit dextrinomaltosa (un glúcid) en lloc de lactosa i s’ha suprimit el midó. Poden contenir una major proporció de β-palmitat, prebiòtics i probiòtics i en algunes s’hi afegeix fibra. Tot i que ajuden, no eviten al 100 % els còlics del lactant.
- Llet sense lactosa (FSL). Són preparats a base de proteïnes de vaca en què s’ha substituït totalment o parcialment la lactosa per un altre glúcid, normalment la dextrinomaltosa o els polímers de glucosa. Tot i que tenen el mateix poder calòric, la lactosa juga un paper important en l’absorció del calci i l’obtenció de massa òssia i indueix a la formació de la flora intestinal. Per tant, la retirada de lactosa de l’alimentació del lactant ha de ser valorada i controlada pel pediatre. Les indicacions per utilitzar una FSL són poc habituals. No estan indicades en el maneig de les diarrees agudes i les seves complicacions, que van ser la principal indicació. Actualment, en aquests casos, s’indica la rehidratació oral i posteriorment la realimentació precoç, havent d'emprar-se, únicament, quan es constata una intolerància secundària.
Consells: Infància problemes de salut digestius - Preparats a base de proteïnes de soja. Preparats que agafen com a font de proteïnes la soja (proteïna vegetal d’alt valor biològic) molt refinada. No tenen lactosa, per això l’absorció del calci disminueix. S’utilitzen en situacions de necessitat de dieta exempta de lactosa i/o galactosa, en el cas de nens de pares vegetarians que no volen fer servir proteïnes animals i en lactants més grans (6 a 12 mesos) que presenten al·lèrgia a les proteïnes de vaca mediada per IgE sense alteracions digestives ni malnutrició. S'ha comunicat una taxa de reactivitat encreuada elevada amb aquests preparats en lactants menors de 6 mesos afectes d'APLV. Per aquest motiu, l'ESPGHAN no en recomana l'ús per sota d'aquesta edat. També fa necessari un control adequat per part de l’equip de salut que atén el nen per evitar dèficits nutricionals.
-
Hidrolitzats amb arròs: La font proteica és vegetal i prové d'aïllats de proteïnes d'arròs. No conté lactosa i el seu contingut en minerals i aminoàcids ha d'igualar els preparats per a lactants. La principal indicació d'aquestes fórmules és l'APLV i la intolerància a la lactosa.
- Hidrolitzats de proteïnes (FH). Amb la proteïna làctia modificada per hidròlisis enzimàtiques. Es van elaborar per al tractament i l’alimentació de nens amb problemes de maldigestió o malabsorció de nutrients a causa d’un intestí curt o d’una lesió en la mucosa intestinal. En aquesta categoria hem de distingir entre:
- Parcialment hidrolitzades: Són fórmules amb proteïnes parcialment hidrolitzades, amb una mida entre 5000-12000 Da, a partir de la caseïna, de les proteïnes del sèrum o d'ambdós tipus de proteïnes de la llet de vaca. Aquestes fórmules es poden utilitzar en pacients amb alt risc d'atòpia o com a prevenció de l'al·lèrgia a proteïnes de llet de vaca, si bé calen més estudis sobre això. Estan contraindicades en lactants amb APLV.
- Extensament hidrolitzades: La característica principal és l'alt grau d'hidròlisi de la font proteica mitjançant calor o processos enzimàtics, i el 100% de les proteïnes són amb un PM <3000 Da i una petita proporció d'aminoàcids lliures. La seva indicació principal són els lactants afectes d'APLV no intervinguts per IgE i els intervinguts per IgE, almenys els primers 6 mesos de la vida.
- Fórmules d'aminoàcids essencials: En aquestes fórmules la font proteica són aminoàcids lliures amb un perfil semblant a la llet materna. No contenen lactosa i inclouen triglicèrids de cadena mitjana en la composició com a font de lípids. Estan indicades en APLV greus, enteropaties i al·lèrgies alimentàries múltiples i la prescripció és hospitalària. La utilització d’una FH ha de ser vigilada adequadament per l’equip de salut.
- Fórmules antiregurgitació (FAR). Tradicionalment es feien servir els cereals per espessir els biberons en els nens amb regurgitacions freqüents. Actualment s’han desenvolupat fórmules que incorporen un espessidor (farina de garrofer, midó de blat de moro o midó d’arròs) que n’augmenta la viscositat i redueix la freqüència de les regurgitacions. La farina de garrofer, com que no es digereix, es fermenta, de manera que augmenta el trànsit intestinal i estova la femta; pot produir molèsties i diarrees lleus. Els midons de blat de moro o arròs no tenen aquests efectes i són ben digerits. En algunes d'aquestes fórmules es disminueix el contingut en greix i es redueix la quantitat d'àcids grassos de cadena llarga per afavorir el buidatge gàstric i, en la majoria, també se'n modifica la composició proteica, modificant la relació seroproteïna/caseïna a 20/80. Aquestes fórmules disminueixen el nombre de regurgitacions, però no serveixen en el cas d’episodis de reflux gastroesofàgic. Com que tenen menys quantitat de lactosa, disminueix l’absorció de calci, i per això també és necessària la indicació i el seguiment del pediatre.
1.2.4 Quantitats i horaris de la lactància artificial
La lactància artificial ha de començar aviat, és a dir, el primer dia de vida s’han d’oferir quantitats de 15-30 ml per presa, i augmentar 10 ml per biberó cada dia durant la primera setmana segons la demanda del nen. És normal que demanin un biberó a mitja nit els primers tres mesos. De forma orientativa el volum total diari de llet es calcula entre els 150-200 ml per quilo de pes. S’ha de tenir en compte que cada nen regula la seva ingesta segons la gana i mai no s’ha de forçar el nadó a acabar un biberó quan el rebutja. Amb la llet artificial acostuma a augmentar el temps entre biberons a unes tres o quatre hores. En cas que el nen no ho demani i se salti una biberó, si l’augment de pes és correcte no és necessari despertar-lo.
1.2.5 Higiene, preparació i tècnica del biberó
- Higiene
Cal rentar-se les mans abans de preparar el biberó i fer servir aigua potable (de l’aixeta o envasada) bacteriològicament pura i poc mineralitzada. No s’ha de fer servir aigua procedent de fonts o pous encara que s’hagin analitzat i no tinguin gèrmens, perquè poden tenir altres substàncies, com per exemple nitrats, que són tolerades pels adults però perjudiquen els lactants. En cas d’aigua no controlada o situacions de risc és útil bullir l’aigua durant tres minuts per prevenir infeccions gastrointestinals. - Mètodes d’esterilització de biberons i tetines
- Mètode tradicional (submergir i bullir els utensilis).
- Esterilitzador comercial (per acció vapor).
- Solucions desinfectants a l’aigua (Milton = hipoclorit a l’1 %).
- Consells per a la preparació del biberó
Tot i que al procés de fabricació de les fórmules infantils en pols s’aplica un tractament tèrmic, no es pot considerar que siguin estèrils perquè no s’efectua una esterilització final i, ocasionalment, poden contenir microorganismes en petites quantitats. A més, es poden contaminar amb una preparació incorrecta a la llar.
El sistema immunitari del lactant està encara en desenvolupament i és més susceptible a les infeccions. És per aquest motiu que es fa necessària una bona higiene durant la preparació dels biberons. - Abans de començar, cal assegurar-se que les mans i la superfície de treball són netes.
- Agafeu el biberó net.
- Aboqueu l’aigua necessària (de l'aixeta o embotellada) a temperatura ambient, utilitzant les mesures impreses.
- Afegiu la llet en pols necessària seguint les instruccions de l’equip de pediatria, utilitzant sempre el dosificador de l’envàs. Ompliu el dosificador amb la llet en pols i enraseu-lo per eliminar-ne l’excés. Tanqueu immediatament l’envàs per protegir el producte.
- Eixugueu el biberó amb un drap net o paper de cuina. Un cop preparat doneu-lo de seguida abans no passin dues hores.
- Rebutgeu la llet que el lactant no hagi pres. La llet reconstituïda és un medi ideal per a la multiplicació de bacteris patògens.
- Quan sigueu fora de casa, cal portar biberons plens només amb aigua. Quan s’hagin de preparar, caldrà afegir-hi la llet en pols i donar-li al lactant seguidament a temperatura ambient.
- A casa, durant la nit, cal preparar el biberó en el moment mateix que se li ha de donar. No s’aconsellen els escalfabiberons, ja que mantenir la llet tèbia afavoreix el creixement d’organismes patògens.
- Si no és possible disposar d’aigua tèbia, (entre 36 i 37º) no convé reconstituir la preparació amb aigua calenta (40º o més) perquè la llet conté probiòtics que quedarien inactius. La preparació amb aigua freda consisteix a omplir el biberó amb aigua freda (20ºC o menys); afegir-hi la llet en pols indicada per l’equip de pediatria; agitar-lo per desfer els grumolls i donar-lo immediatament al nadó.
- La proporció és d’una mesura rasa de llet per cada 30 ml d’aigua (les mesures van sempre incorporades al pot de la llet). És important mantenir aquesta proporció de manera exacta per evitar problemes de digestió i assegurar-se que s’està donant la quantitat necessària per satisfer la gana del nen; l’equip de pediatria anirà indicant-ne les quantitats. Primer es mesura el volum d’aigua indicat per al nadó, d’acord amb el seu pes, i seguidament s’afegeixen les mesures de llet en pols corresponents. Si es fa servir aigua de l’aixeta per preparar el biberó no s’ha de portar a ebullició més d’un o dos minuts, ja que en bullir augmenta la concentració de sals minerals.

Descarrega't la infografia aquí - Tècnica per donar el biberó
S’ha de donar sense pressa, còmodament, en un ambient relaxat, amb afecte i cura (aguantant el nadó amb compte, mirant-li a la cara, parlant-li, acariciant-lo), per afavorir el vincle d’unió, tan necessari per al nadó.
És convenient col·locar el lactant semiassegut sobre la falda, amb el cap recolzat a la concavitat del braç. El biberó s’ha d’inclinar de manera que la tetina i el coll del biberó estiguin plens de llet, per evitar la succió d’aire. S’ha d’apropar la tetina fins que toqui lleument els llavis del nadó, i donar al nen l’espai de temps que necessiti per obrir la boca i començar a xuclar, i que després de succions fortes pugui fer algunes petites pauses, sense necessitat de retirar-li la tetina de la boca. Després de prendre el biberó, s’ha de posar el nadó amb l’esquena recta per facilitar el rot.
Les quantitats recomanades són aproximades i generals, cada nen té els seus propis ritme i gana. Com en la lactància materna, si l’augment de pes és correcte, és aconsellable adequar-se a les demandes del nadó, sense establir horaris fixos per a les preses, ni forçar-lo a acabar-se el biberó, ja que és el nen qui regula la quantitat d’aliment que necessita; si en una presa menja menys, probablement a la següent demanarà més quantitat.
1.3. Lactància mixta
Consisteix en la combinació de lactància materna i artificial. La tècnica correcta és començar sempre oferint el pit, una vegada el nadó s’ha retirat, se li ofereix un biberó com a complement de la llet materna. Aquest tipus de lactància s’ha d’utilitzar en ocasions concretes (problemes de salut del nen o la mare) si es vol continuar amb la lactància materna, per evitar que el nen rebutgi el pit.
1.4. Alimentació complementària / diversificació d'aliments
Durant el primer any de vida, el lactant depèn de la llet materna o de fórmula per cobrir les seves necessitats nutricionals. Tot i això, a mesura que es va desenvolupant, la llet tota sola no és suficient i, malgrat continuar sent la font més important d’aportació de nutrients, es fa cada vegada més necessària la introducció d’altres aliments.
Es considera alimentació complementària la introducció de qualsevol tipus d’aliment, sòlid o líquid, com a complement de la llet materna o de fórmula, donat diàriament, de manera regular i en quantitats significatives.
1.4.1 Quan s’ha d’iniciar?
Durant tot el primer any, la llet ha de ser el principal aliment i és important tenir present que la missió de l’alimentació complementària és oferir energia i nutrients addicionals a la llet, però no substituir-la.
Entre els 4-6 mesos d’edat, el lactant experimenta una salivació més abundant; registra noves percepcions amb la llengua; desapareix el reflex d’extrusió lingual (la llengua empeny cap enfora); madura la deglució i apareix una masticació rudimentària (que només serà eficient al voltant dels 3 anys d’edat); les dents comencen a erupcionar i la llengua va adquirint una posició més anterior. Tot això permet el canvi en la consistència dels aliments (de líquids a farinetes i sòlids).
També als 6 mesos, la funció digestiva és suficientment madura per digerir la majoria dels midons, les proteïnes i el greix d’una alimentació no làctia.
Les recomanacions actuals indiquen iniciar la diversificació d’aliments a partir dels 6 mesos (mai abans dels 4 mesos).
En aquest període es van incorporant els diferents aliments a la dieta làctia del lactant. S’haurà de fer de manera progressiva, lenta i en petites quantitats, respectant un interval d’alguns dies (3 a 5 dies) per a cada nou aliment i observant com es tolera.
El procés variarà segons l’edat de l’infant, del seu desenvolupament psicomotor i l’interès que demostri per tastar nous gustos i textures.
1.4.2 Quina quantitat i amb quina freqüència?
Convé recordar que la capacitat gàstrica del lactant és petita, per això és important oferir aliments energètics en àpats petits i freqüents.
Es recomana com a norma general, a més de llet materna:
- De 2 a 3 àpats per dia entre els 6 i els 8 mesos.
- De 3 a 4 àpats entre els 9 i els 11 mesos.
- De 3 a 4 àpats i 2 aperitius nutritius (petites quantitats d’aliments, fàcils de preparar i que puguin menjar tots sols) a partir dels 15 mesos.
1.4.3 Calendari orientatiu d'incorporació d'aliments
- Llet materna: dels 0 al 6 mesos mínim. Aconsellat fins al voltant dels 3 anys.
- Llet de fórmula (en infants que no prenen llet materna):
- De 0 a 6 mesos, llet d’inici.
- De 6 als 12-15 mesos, llet de continuació.
- Cereals (amb gluten o sense) - pa, pasta, arròs, etc.,- : a partir dels 6 mesos.
- Fruites, hortalisses, llegums, verdures, fruites seques aixafades o mòltes: a partir dels 6 mesos.
- Carn, peix, ous, oli d’oliva: a partir dels 6 mesos.
- Llet sencera, iogurt i formatge tendre (en cas que el lactant no prengui llet materna): es poden donar petites quantitats de iogurt i formatge a partir dels 9-10 mesos. Als 12 mesos es poden oferir en més quantitat.
- Els sòlids amb risc d’ennuegament (fruites seques senceres, crispetes, grans de raïm sencers, poma, pastanaga crua, etc.): a partir del 3 anys.
- Aliments superflus (sucres, melmelades, cacau, xocolata, flams i postres làctiques, galetes, brioixeria, embotits i xarcuteria): com més tard i en menys quantitat millor, i sempre a partir dels 12 mesos.
- Mel: es recomana evitar-la en infants menors dels 12 mesos pel risc d’intoxicació alimentària per botulisme.
1.4.4 Recomanacions generals
- El calendari d’incorporació de nous aliments és una informació orientativa. La comunicació entre la família i l’equip de pediatria pot ajustar les edats d’incorporació depenent del desenvolupament i les característiques del lactant.
- En els aliments per a lactants i infants no s’hi ha d’afegir ni sucre, ni mel ni edulcorants.
- És convenient evitar la sal en la preparació dels àpats, així com els aliments molt salats (verdures en vinagre, determinades conserves, carns salades, embotits, dauets de brou i sopes en pols). En general, evitar o reduir la sal en la preparació dels plats és beneficiós per a tota la família. En qualsevol cas, si es fa servir sal, cal que sigui iodada.
- Per minimitzar la pèrdua de nutrients en la cocció de verdures i hortalisses, es recomana coure al vapor o bullir amb una quantitat mínima d’aigua, així com procurar que la cocció sigui ràpida tapant el recipient.
- Segons l’evidència científica actual, no hi ha una edat o moment determinats en què sigui millor incorporar els aliments amb gluten. Es poden oferir, com a la resta dels aliments, a partir dels 6 mesos.
- Es poden oferir els cereals integrals, ja que són més rics en nutrients i fibres.
- Mentre el nadó pren llet materna o de fórmula a demanda, no necessita beure aigua. A partir del 6è mes, sí que es recomana oferir aigua a l’infant i que aquest en begui segons la seva sensació de set. Durant la infància, l’aigua ha de ser la beguda principal (els sucs comercials i les altres begudes ensucrades només s’haurien de prendre de manera esporàdica).
- La llet de vaca no s’ha d’oferir abans dels 12 mesos.
- En el berenar i/o esmorzar de mig matí, cal que els aliments i les preparacions s’adeqüin a l’edat de l’infant, i es doni preferència a les fruites fresques, el iogurt natural i el pa (pa amb oli, pa amb tomàquet i oli, entrepans petits de formatge, etc.), juntament amb l’aigua.
- És recomanable incorporar preparacions diferents dels triturats. Segons el ritme de dentició i l’interès de l’infant pel menjar, aixafar els aliments, en lloc de triturar-los o oferir aliments sencers o a trossets, permet que l’infant pugui menjar de manera autònoma i que gaudeixi dels diferents gustos, textures, olors i colors dels aliments (aquesta pràctica s’anomena alimentació dirigida per l’infant, alimentació amb sòlids o, en anglès, baby-led-weaning).
- L’educació de la conducta alimentària en aquesta franja d’edat té l’objectiu d’aconseguir, a més d’un bon estat nutricional, l’aprenentatge d’hàbits alimentaris saludables com són: la utilització dels coberts, els hàbits higiènics bàsics i un comportament a taula adequat.
- S’ha de donar menjar al lactant i ajudar l’infant més grandet que menja tot sol, atenent als seus senyals de gana i sacietat, i respectant les seves decisions (no en vol més o ho vol més lentament).
- Cal donar el menjar a poc a poc. És important recordar que el ritme de l’infant és més lent i necessita que se li dediqui temps extra, atenció i ànim.
- És convenient crear un ambient relaxat i còmode en què s’evitin les distraccions durant els àpats per tal que l’infant no perdi l’interès pel menjar.
- Els àpats han de ser moments de relació i afecte i s’ha de potenciar convertir aquest temps en espais on estrènyer els vincles familiars.
- És preferible tenir una actitud tolerant davant el possible rebuig del menjar per part de l’infant, ja que un acompanyament respectuós i sense confrontacions garanteix que aquests episodis siguin transitoris.
- La preocupació per l’infant que no menja és freqüent entre els pares/ cuidadors. Això no obstant, sovint és un problema d’equilibri entre el que l’infant menja i el que la seva família espera que mengi. Els adults són responsables d’adquirir els aliments que consumirà l’infant, de quan, com i on es menjaran. És l’infant, però, en definitiva, qui decideix si vol menjar o no i quina quantitat, ja que és capaç d’autoregular la seva ingesta en funció de les seves necessitats (excepte en situacions de malaltia, en què seran convenients les recomanacions especifiques de l’equip de pediatria).
- Cal tenir present que no tots els infants mengen la mateixa quantitat d’aliment i, per tant, no és bo comparar-los entre ells. Cada nen o nena té unes necessitats diferents que, a més, varien al llarg del temps. Per exemple, molts infants, al voltant d’un any, mengen la mateixa quantitat o menys que quan tenien 9 mesos, atès que el creixement durant el segon any de vida és menor que en el primer any.
1.4.5 Com s’han de preparar i emmagatzemar de forma segura els aliments
- Tant el cuidador com el nen s’han de rentar les mans abans de preparar i oferir el menjar.
- Cal fer servir utensilis nets per a la preparació i l’alimentació. És aconsellable utilitzar, sempre que sigui possible, paper de cuina i evitar els eixugamans, ja que sovint acumulen gèrmens que poden transmetre’s als aliments.
- És necessari rentar les fruites amb pell i les verdures amb aigua a pressió. Es poden desinfectar submergint-les a l’aigua amb una o dues gotes de lleixiu, després s’han d’esbandir amb molta aigua.
- Els aliments s’han de consumir immediatament després de preparar-los o s’han d’emmagatzemar al refrigerador. Els triturats (purés de fruites, verdures o carn) són especialment sensibles a la contaminació.
- Cal evitar l’ús de biberons per oferir els aliments complementaris.
- S’han de fer servir líquids esterilitzats (llet o aigua) per a la reconstitució dels aliments deshidratats.
- Per prevenir la multiplicació de gèrmens els aliments s’han de mantenir per sota dels 10 ºC o per sobre dels 65 ºC. S’ha de tenir present que les temperatures de cocció eliminen els microbis (>75 ºC), i la refrigeració i la congelació impedeixen que es multipliquin.
- Quan es tracta d’un aliment congelat, cal descongelar-lo a temperatura de refrigeració i mai a temperatura ambient. En cas d’aliments congelats casolanament, cal assegurar-se que la congelació hagi estat ràpida (preferiblement en congeladors independents tipus “combi”) i que s’ha marcat el producte amb la data de congelació per controlar-ne el temps de conservació. Una vegada descongelat, l’aliment s’ha de preparar immediatament i no s’ha de tornar a congelar.
- És recomanable emmagatzemar els aliments en zones específiques, procurant separar els aliments preparats dels crus.
- És bo eliminar embalatges, cartrons i caixes abans d’introduir els aliments a la zona de rebost.
- No és convenient donar als infants carns, peixos, mariscs i aliments a base d’ou que estiguin poc fets o que s’hagin preparat amb molta antelació. Tampoc no s’haurien de donar formatges poc curats elaborats amb llet crua, ja que és possible que el procés tèrmic o de curació d’aquests aliments no hagi eliminat el risc de presència de bacteris patògens.
Aliments d’origen vegetal
Per assegurar l’aportació de vitamines, minerals i altres substàncies protectores presents en els vegetals, és necessari combinar la varietat més gran possible de verdures en la dieta (els suplements vitamínics no poden substituir-les).
- Fruites
Les fruites naturals aporten hidrats de carboni o carbohidrats en forma de sucres simples (glucosa, fructosa i sacarosa, que hi donen el gust dolç), un alt contingut en fibra, baix contingut en greixos (tret del cas de l’alvocat i el coco) i una gran quantitat d’aigua. Són riques en vitamina C (àcid ascòrbic), especialment els cítrics, i vitamina A en forma de carotens i minerals, especialment potassi (K). També tenen altres substàncies no nutrients com els antioxidants. És aconsellable utilitzar fruita fresca, escollint entre les diverses fruites de temporada: poma, pera, plàtan, mandarina, taronja, pruna… Els sucs de fruites acabades d’exprimir conserven molts dels nutrients, però la vitamina C es perd per oxidació al cap de poc temps, per això cal que es consumeixi de seguida.
Preparació de farinetes:
Primer es pot oferir el suc (exprimit o liquat) d’una peça de fruita amb cullera. Una vegada acceptada la cullera s’inicia la fruita batuda o triturada. Les fruites s’han d’introduir una per una, en períodes curts de temps per comprovar-ne la tolerància, fins que les farinetes estiguin formades per diverses fruites diferents (1/4 part de pera, de poma, de plàtan i el suc de mitja taronja o d’una mandarina), sense afegir-hi sucre, galetes, mel o llet condensada. A mesura que madura el desenvolupament neuromuscular del nadó i augmenta el seu interès per altres coses, es pot oferir la fruita de diverses maneres: aixafada amb la forquilla o a trossets. També es pot donar cuita o al forn.
Observacions:- Al començament el nen només n’acostuma a prendre algunes cullerades i amb el temps n’anirà augmentant la quantitat fins a substituir una de les preses de pit o biberó (normalment la de la tarda). Mentre no mengi la quantitat suficient del nou aliment, s’ha d’oferir el pit o el biberó quan el nen ho demani perquè torna a tenir gana, cosa que indica que ja ha digerit les farinetes.
- Es freqüent que el nen rebutgi el nou gust. Per facilitar-li el canvi, es poden preparar amb llet (materna o artificial) afegida a les fruites.
- No són recomanables les farinetes comercials instantànies de fruites amb cereals, ja que l’aportació de vitamina C és dubtosa i augmenten la quantitat de farines en la dieta del nen.
- S’ha de tenir present que alguns potets de fruites porten incorporat molt de sucre (glucosa o xarop de glucosa).
- Quan el nen pugui mastegar, és recomanable que consumeixi les fruites amb pela o pell, si és comestible, procurant sempre rentar-la bé.
- Els sucs tenen un alt potencial cariogènic (àcids i dolços), per això es desaconsella consumir-los entre menjades.
- Cereals
Les farines per preparar farinetes tenen entre un 55 % i un 70 % de glúcids (sucres) en forma de midó, de digestió lenta. Actualment es fan servir farines instantànies fortificades amb ferro que es preparen afegint-les a la llet que pren el lactant.
Preparació:
En els nens alimentats amb lactància artificial, es poden iniciar afegint 1 o 2 cullerades de farina en un biberó, per millorar l’adaptació al nou gust, i al cap de pocs dies preparar un plat petit de farinetes que anirà augmentant de mica en mica i substituirà un biberó. S’ofereix amb cullera.
En els nens alimentats amb llet materna, les farinetes es poden preparar amb llet de fórmula o amb llet materna. A mesura que el lactant creix, es poden oferir els cereals en forma de pa, galetes, sèmola, pasta fina, sopa d’arròs o pasta italiana, quan ja mastegui.
Observacions:- Al mercat hi ha farinetes de cereals que ja porten la llet incorporada, però no són recomanables perquè no permeten un control correcte de la quantitat de llet diària que pren el nen.
- Els cereals amb mel tenen un alt poder edulcorant perquè tenen la fructosa de la mel. Es poden oferir a partir dels 18 mesos, però no de forma habitual.
- Els cereals que es comercialitzen amb xocolata o fruits secs es poden donar a partir dels 18 mesos, també de forma esporàdica.
- També hi ha preparats que aporten més quantitat de fibra: superfibra o un efecte bífidus. Aquests cereals estan indicats per als nens que presenten restrenyiment, però és recomanable consultar l’equip de pediatria abans d’oferir-los.
- Verdures i hortalisses
S’ofereixen a partir del sisè mes en forma de purés, primer com a complement i després com a substitut de la presa del migdia.
Constitueixen una important font de vitamines i minerals, amb un percentatge molt baix de carbohidrats, excepte en el cas de les fècules (patates o moniatos), els llegums verds (pèsols, faves) i les arrels (remolatxa, pastanaga). Tenen una gran quantitat d’aigua i de fibra, com la cel·lulosa (especialment en algunes verdures com els espinacs o les bledes), cosa que facilita el trànsit intestinal i ajuda a combatre problemes de restrenyiment.
En general es pot aplicar la regla que els vegetals de color verd intens, vermell o ataronjat són rics en vitamina A , que té la qualitat de no destruir-se amb la calor de la cocció. Tenen diferents quantitats de vitamina C sobretot els tomàquets, els pebrots i l’enciam, però aquesta vitamina és molt sensible als canvis de temperatura, per això es recomana oferir verdures i hortalisses crues quan el nen tingui ja una dieta completa.
Al principi, s’aconsellen verdures suaus com mongetes tendres, pastanaga, porro, carabassó, carabassa o api, juntament amb patata (fècula), fins a aconseguir una barreja dels diferents vegetals. Es desaconsella fer servir per començar les verdures flatulentes, com col, coliflor o nap, i les riques en substàncies sulfurades, com espàrrecs, all o ceba (es poden introduir a partir dels nou mesos).
És necessari prestar especial atenció al nivell de nitrats. Cal limitar els nivells de nitrats, que en general estan en forma de nitrat de sodi (NaNO3) en els aliments, perquè hi ha la possibilitat que aquests es converteixin en nitrits (NaNO2) abans de consumir-se, i si passa això l’organisme no els elimina amb facilitat i poden provocar problemes principalment en els nadons més petits. Els vegetals de fulla verda ampla, com les bledes o els espinacs, tenen nitrats, per això es recomana oferir-los una mica més tard (7-8 mesos), acabats de fer, sense reescalfar. A partir dels 18 mesos es poden oferir verdures i hortalisses crues (amanides), sempre segons la capacitat de mastegar del nen.
Preparació de farinetes:
Les verdures s’han d’abocar en poca quantitat d’aigua bullint, sense afegir-hi sal. Que bullin màxim 10 minuts, si només és verdura, i uns 20 minuts si a més es bull ala o cuixa de pollastre (sense pell).
Al puré s’hi pot afegir una culleradeta d’oli d’oliva cru, així com una mica de llet, materna o artificial, o, més endavant, formatge fresc. - Llegums
Són les llavors de vegetals i aporten proteïnes de menys valor biològic que les de la carn. Són difícils de digerir per la cutícula que les recobreix. Per ordre de millor digestibilitat es poden introduir: pèsols, llenties, mongetes i cigrons.
Preparació:
S’afegeixen 1 o 2 cullerades de llegums cuits a l’ebullició de verdures. És aconsellable passar-les abans per passapuré o colador per separar les cutícules, que són indigestes i poden provocar nàusees. Després s’hi pot afegir la carn o el peix i triturar-ho.
S’han d’administrar gradualment i progressivament fins a arribar als dos dies per setmana.
Aliments d’origen animal
- Carns
Aporten proteïnes d’alt valor biològic, és a dir, l’organisme les necessita per construir i regenerar teixits. A més tenen greixos, ferro, fòsfor i vitamines B12 i B2 (niacina), que no existeixen als vegetals.
Preparació de farinetes:
Es comença amb poca quantitat, 20-30 g, de carn de pollastre (sense la pell) en la cocció del puré de verdura o a la planxa i després es tritura tot (s’hi pot afegir una cullerada d’oli d’oliva cru abans de triturar). S’augmenta la quantitat de carn fins a 50 g al final del primer any.
Les carns blanques (pollastre o gall dindi) tenen un valor nutritiu similar al de les carns vermelles (vedella, bou, cavall). Si es vol es pot alternar el pollastre amb la vedella, per anar variant els gustos.
A partir de l’any es poden introduir la carn de xai, porc (llom) i el pernil salat (sense greix).
A partir dels 10-12 mesos es pot oferir la carn tallada a trossets.
Altres formes culinàries:
Carn a la planxa o feta sense greix a la paella, al forn o estofada amb el suc. Carn picada amb beixamel (preparada amb llet de fórmula si l’infant té menys de 12 mesos).
Observacions:- Les vísceres no ofereixen cap avantatge respecte a la carn magra tret de la riquesa en vitamines A i D i ferro, i són excessivament grasses i riques en colesterol. A més, suposen un risc d’aportar paràsits, tòxics i hormones, per això s’aconsella administrar-les a partir dels 18 mesos i sempre de forma excepcional, no més d’una vegada per setmana.
- Els embotits s’elaboren amb carn i greixos de diversa procedència i en diferents proporcions a les quals s’afegeix sal, espècies, colorants, conservants, estabilitzants i antioxidants. Pertanyen al grup de carns grasses, tenen un valor nutritiu variable i les seves proteïnes són de pitjor qualitat. És recomanable introduir-los a partir dels dos anys pel seu excés de greix i additius.
- El pernil dolç es pot introduir a partir dels deu mesos, ja que procedeix de la part més magra del porc.
- Peix
Té un valor nutritiu similar al de la carn, però amb més aigua i els greixos són principalment no saturats (de la família dels omega-3 i omega-6). Aporta minerals: iode, clor, sodi, potassi, calci i sobretot fòsfor. El seu baix contingut en teixit conjuntiu fa que la digestió sigui més fàcil i ràpida.
El peix congelat té els mateixos nutrients que el fresc, sempre que la cadena del fred no es trenqui i la descongelació es faci correctament, de forma lenta i progressiva al frigorífic.
Pel seu contingut en mercuri, en infants menors de 3 anys, cal evitar el consum de peix espasa, emperador, caço, tintorera i tonyina. A més, a causa de la presència de cadmi, els infants han d’evitar el consum habitual de caps de gambes, llagostins i escamarlans, o el cos de crustacis semblants al cranc.
Preparació de farinetes:
Se n’afegeixen 30-40 g a les verdures i se n’augmenta la quantitat fins als 50-70 g al final del primer any. El puré es prepara igual que amb la carn, sense pell ni espines. - Ous
Els ous tenen ferro, vitamines del grup B (B1, B2, B12), proteïnes d’alt valor biològic repartides entre la clara, que té ovoalbúmina, i el rovell, que té ovovitel·lina. Són rics en colesterol (198 mg per rovell), per això s’han de consumir amb moderació.
Cal tenir en compte l’ou ocult, que és present en la preparació de nombrosos productes industrials (salses, batuts, gelats, etc.), per això no aquests productes no s’han d’administrar en els casos d’al·lèrgia a l’ou.
Preparació i manera d’introduir-los:
S’han de consumir sempre cuits pel risc de transmissió de salmonel·la i per facilitar la digestibilitat de l’albúmina de la clara.
(Equivalències proteiques: 50 g de carn = 60 g de peix= 1 ou) - Lactis
Mentre la mare continuï oferint al nen llet materna entre 4-5 vegades al dia, el nen no necessita cap altre tipus d’aportació làctia.
Dins de la família dels lactis hi ha productes diferents, tant per la composició, com per les repercussions en l’alimentació. Es pot consumir simplement llet o triar alguns dels seus derivats com el formatge o el iogurt.
- Llet de vaca
És rica en aigua i té proteïnes d’alt valor biològic (caseïna i albúmina). També té carbohidrats (lactosa); aquesta substància està composta per dos glúcids o sucres, la glucosa i la galactosa, responsables del gust lleugerament dolç de la llet.
El greix està dispers en petites gotes (emulsió). En repòs pugen a la superfície i formen una capa que es coneix com a nata o crema. Està composta per àcids grassos saturats: el seu contingut en colesterol és de 14 mg / 100 g aproximadament.
El calci és el mineral més abundant a la llet, juntament amb el fòsfor. També hi ha coure, zinc i iode, però menys.
És rica en vitamines A i D, encara que hi ha totes les vitamines en diferents proporcions. Les vitamines A i D són importants en l’alimentació perquè ajuden a fixar el calci als ossos, cosa que resulta vital en l’etapa infantil. Quan la llet se sotmet al procés de desnatació, aquestes vitamines es perden, tot i que algunes firmes comercials les hi tornen a posar artificialment.
Tipus de llet:- De consum immediat: la llet fresca, acabada de munyir i no tractada no s’ha d’ingerir. Si està higienitzada, es pot conservar durant dos o tres dies. Se sol distribuir en bosses de plàstic i s’ha de consumir ràpidament.
- De llarga durada: és llet natural sotmesa a un tractament de neteja, filtratge i homogeneïtzació que garanteix la dispersió del greix i la puresa del producte. Després es complementa amb un procés que es coneix com a uperització, que consisteix a escalfar la llet a 140 ºC durant uns segons. Amb aquesta tècnica la llet conserva la majoria de les qualitats i només s’eliminen els microorganismes perjudicials.
- Hi ha una altra modalitat a més de la llet sencera, la desnatada o semidesnatada, que és la llet de la qual s’ha extret el greix i s’hi ha afegit artificialment greix vegetal en diversos percentatges. La seva qualitat en una dieta infantil és discutible.
- També es presenten preparats de llet que han perdut l’aigua: en pols o evaporada.
- La llet condensada és llet evaporada pasteuritzada a la qual s’afegeix sacarosa. Es recomana evitar-la.
Es pot començar a administrar llet de vaca a partir dels 18 mesos, tot i que hi ha nutricionistes que aconsellen continuar amb fórmules específiques (de creixement, júnior o fórmula 3) fins als dos o tres anys.
La llet semidesnatada no és recomanable per els nens menors de dos anys, i la desnatada per als menors de cinc anys perquè no tenen vitamines liposolubles (A i D).
La llet de soja ha d’estar especialment formulada per a nadons i enriquida si es fa servir com a alternativa a la llet de vaca, tot i que la ingesta ha d’estar controlada pel pediatre o la infermera i complementada amb el consum de derivats lactis per prevenir carències nutricionals.
- Derivats lactis
Els formatges i el iogurt natural s’obtenen a partir de la llet sencera de vaca. Aporten bàsicament proteïnes i calci. L’aportació de greixos depèn del tipus de preparat (les porcions de formatge extragràs, tipus petit-suisse, són més calòriques que les de formatge fresc perquè estan enriquides amb crema de llet).
El iogurt s’obté per fermentació àcida d’una part de la lactosa. Com les altres llets fermentades, afavoreix la regeneració de la flora intestinal, activa el trànsit digestiu i afavoreix l’absorció de calci. El contingut de microorganismes vius en aquests productes és beneficiós per a la salut (efecte probiòtic). Actualment al mercat hi ha altres varietats de llets fermentades amb altres microorganismes com L. acidophilus, els bifidobacteris i L. casei, entre d’altres.
El mató i la quallada tenen més caseïna i són més fàcils de digerir que la llet i el formatge.
A partir de l’any es poden introduir preparats como el flam i la crema casolans, sempre que hi hagi una bona tolerància als seus components, malgrat que el seu consum ha de ser esporàdic.
La mantega és un aliment ric en calories i vitamines liposolubles. Es pot oferir ocasionalment, afegint-la a les farinetes a partir dels nou mesos.
Els gelats són derivats lactis als quals s’afegeix sucre, ou, fruites, estabilitzants, aromatitzants i emulgents, per això no és aconsellable introduir-los fins als 2 anys. - Llet de cabra o ovella
Són dos tipus de llet que tenen unes característiques, tant qualitatives como quantitatives, diferents de la llet de vaca, tot i que entre si són molt semblants. Comparant els diferents tipus de llet (materna, vaca i cabra/ovella) i depenent també del tipus de raça i l’alimentació dels animals, la composició en grams per cada 100 ml és:- Greixos (materna: 3,8; vaca: 3,7; cabra/ovella: 4,1). La diferència no radica en la quantitat de greixos sinó en la qualitat. La llet de cabra/ovella es digereix més fàcilment, amb més rapidesa, i té més àcids grassos essencials, per això és més cardiosaludable.
- Proteïnes (materna: 1,2; vaca: 3,3; cabra/ovella: 3,3). La composició proteica és una part important en la producció d’al·lèrgies. La caseïna de la llet de cabra/ovella (igual que la humana) té menys proteïnes del tipus alfa, que són les responsables de la majoria de les al·lèrgies.
- Lactosa. La llet de cabra/ovella té menys lactosa que la de vaca perquè es tolera millor i és més digestible.
- El contingut mineral de la llet de cabra/ovella és semblant al de la llet de vaca, però té més calci, vitamina A, potassi i àcid nicotínic. És també rica en coure i seleni. Tanmateix, és més pobra en vitamina B12 i àcid fòlic.
- Llet de vaca
Com a conclusió, la llet de cabra/ovella ofereix els avantatges d’una assimilació i rapidesa de digestió més gran respecte a la de vaca, a més del fet que té una composició mineral més completa, però té el desavantatge del baix contingut en vitamina B12 i àcid fòlic.
Els pediatres no recomanen utilitzar-la com a substitut de la llet maternitzada o de fórmula en nens menors d’un any per l’alt nivell proteic, el baix nivell de carbohidrats i àcid fòlic, i els nivells alts de minerals.
En el cas dels nens amb al·lèrgia o intolerància a la llet de vaca és necessari fer un estudi previ abans d’aconsellar la utilització de la llet de cabra o d’ovella. En el cas que les tolerin bé, les llets de cabra o ovella poden ser un bon substitut a partir dels dos anys.
1.5 Preparats industrials infantils (potets)
Són preparats a base de fruites, verdures, carn, peix, llet, farina, sucre, etc. Per fabricar-los els aliments s’han bullit, homogeneïtzat i esterilitzat. Els més homogeneïtzats es donen fins als 6-8 mesos, i més endavant es poden donar els de textura menys fina (júnior).
Són pràctics en situacions especials en què és difícil cuinar (viatges, etc.), però tenen el desavantatge de tenir més sucres, sal i fècules (utilitzats per homogeneïtzar) que les farinetes preparades a casa, són menys rics en proteïnes i resulten més cars.
S’han d’escalfar al bany maria destapats; una vegada oberts es conserven tapats a la nevera, un màxim de 24 hores.
L’etiqueta de cada un ha d’especificar a partir de quina edat s’ha de fer servir i com s’ha de consumir i conservar. Els estàndards de seguretat són molt rigorosos des de la selecció de les matèries primeres fins al control dels processos de fabricació.
Precaucions:
- Abans d’obrir-lo, cal assegurar-se que no ha perdut el buit.
- Es necessari comprovar si els ingredients són els adequats per a l’edat del nadó.
- Cal tastar-los sempre abans de donar-los al nen.
- No s’hi ha d’afegir sucre, sal ni altres espècies.
- Es pot escalfar al microones, però abans d’administrar-lo s’ha de tenir la precaució de barrejar bé el contingut i comprovar la temperatura.
1.6 Altres líquids
Els aliments porten aigua, però des que es comença l’alimentació complementària es recomana oferir regularment aigua al nadó, sense forçar-lo.
A partir dels 6 mesos es poden introduir sucs de fruita fresca, d’hortalisses o batuts de fruita amb llet (sense sucre), però la beguda habitual ha de ser l’aigua.
És aconsellable evitar les begudes ensucrades, gasoses o excitants.
Alimentació saludable / nutrients
2. Nadó prematur
La maduració de la succió i la seva coordinació amb la deglució és completa entre les 32-34 setmanes de gestació.
Si bé els nens prematurs de més pes i edat gestacional poden iniciar una alimentació normal (succió), els més immadurs poden necessitar alimentació parenteral (sèrum) o mixta, és a dir, llet administrada a través de sonda nasogàstrica a més de sèrum. Això pot provocar experiències negatives per al nadó: estimulacions orals molestes, poca estimulació oral plaent, biberons donats per professionals amb estils diferents, horaris rígids, etc.
L’alimentació del lactant prematur té com a objectiu aconseguir un creixement i una composició corporal similars a les d’un fetus sa de la mateixa edat gestacional. La llet materna serà sempre la millor elecció, ja que la llet de les mares de nens prematurs és més rica en nutrients que la de les mares de nens nascuts a terme. A més, la lactància materna ofereix avantatges immunològics (defenses) i estimula el vincle afectiu entre mare i fill.
El creixement accelerat, la immaduresa digestiva, la immaduresa neurològica, la immobilitat, les reserves inferiors de minerals i vitamines, la mala absorció dels greixos i les possibles patologies intercurrents poden fer que la llet sigui insuficient per cobrir les necessitats de calci, fòsfor, ferro i vitamina D. És per això alguns nadons necessiten una aportació d’aquests elements i també suplements de proteïnes o hidrats de carboni. Sempre serà el pediatre qui indicarà la necessitat d’aquests suplements i el temps que s’han d’administrar.
Quan la lactància materna no és possible, es poden fer servir llets de fórmula específiques per a aquests nens.
Consells: Infància / prematurs
2.1 Fórmules específiques per a prematurs
Llet materna fortificada: la llet materna és la llet més indicada per a l’alimentació dels nounats a terme i , adequadament fortificada, també és l’aliment idoni per al nadó prematur.
La llet de les mares de nounats prematurs conté més quantitat de proteïnes, sodi, clor i magnesi que la de les mares de nadons a terme. El nivell de nutrients continua sent baix, però les diferències només persisteixen durant els primers 21 dies de la lactància, i després la composició de la llet varia.
És per això que, habitualment, es complementa la llet materna per a lactants prematurs amb un fortificant que augmenta el contingut energètic de proteïnes, carbohidrats, vitamines i minerals en diferents quantitats amb l’objectiu que la llet materna suplementada aporti entre 80 a 85 Kcal/100ml; nivells apropiats per les necessitats del nounat prematur.
Fórmules per a prematurs destinades a satisfer les necessitats nutricionals i fisiològiques del nounat prematur comparteixen algunes característiques:
- Estan suplementades amb taurina com a font de proteïnes, ja que es tolera millor que la caseïna.
- Porten hidrats de carboni a base de polímers amb un 40-50% de lactosa i un 50-60% de glucosa per compensar la deficiència relativa de lactasa en els nounats prematurs.
- Els greixos contenen al voltant del 50% de triglicèrids de cadena mitjana per compensar la limitada secreció de lipasa pancreàtica i l’escassa reserva d’àcids biliars, així com també el 50% de triglicèrids de cadena llarga, que són un important component de les membranes de les neurones i de les cèl·lules de la retina per subministrar una font d’àcids grassos essencials.
- També porten concentracions més altes de proteïnes, minerals, vitamines i electròlits per satisfer les necessitats associades al ràpid creixement, la disminució de l’absorció intestinal i la tolerància hídrica limitada dels prematurs.
Estan indicades per als nens que pesen menys de 2.500 g que no s’alimenten amb llet materna. Normalment s’administren fins a les 38 setmanes d’edat corregida (que es calcula descomptant de l’edat cronològica les setmanes que falten per arribar a les 40 corresponents a un part a terme). Després poden passar a les fórmules estàndard, sempre sota el control del pediatre.
2.2 Alimentació complementària
L'alimentació complementària s’introdueix seguint els esquemes habituals per al nadó a terme i segons la tolerància de cada nen. No hi ha normes, però sí recomanacions:
- En nadons amb molt poc pes és preferible mantenir l’alimentació làctia exclusiva fins que la talla arribi el rang normal per a l’edat gestacional.
- Els cereals es poden introduir aviat, sempre després de consultar amb l’equip de pediatria, perquè són ben tolerats, augmenten l’aportació calòrica i disminueixen els episodis de reflux gastroesofàgic.
- La fruita, la carn, les verdures, els ous, el peix i els llegums s’introdueixen segons l’edat cronològica, sempre individualitzant per a cada infant.
- L’alimentació amb cullera s’ha de plantejar als sis mesos d’edat corregida, com a molt aviat. És preferible retardar-la per evitar que ingereixin menys quantitat d’aliment que amb el biberó.
- Es recomana no introduir la llet de vaca sencera fins als 18 mesos d’edat corregida com a mínim.
Els grans prematurs (nascuts entre les 28-32 setmanes d’embaràs, amb un pes de 1.000 a 1.500 g) acostumen a necessitar aportacions suplementàries de vitamines i minerals:
- Calci, fòsfor i vitamina D3. L’absorció intestinal de calci i fòsfor en aquests nens és del 65 % del que han ingerit. Si quan es dóna d’alta de l’hospital o clínica el nen s’alimenta amb llet materna o fórmula específica per a prematurs, no necessita una aportació extra, però sí que és convenient que rebi vitamina D3 per prevenir el raquitisme.
- Ferro. Un gran prematur té altes necessitats de ferro a causa del seu creixement accelerat, del dèficit inicial en els seus dipòsits i, de vegades, també a les freqüents extraccions de sang durant l’hospitalització, per això el pediatre acostuma a recomanar-ne l’administració per via oral durant els primers sis mesos.
2.3 Dificultats per a l’alimentació en el nadó prematur
La immaduresa d’aquests nadons pot dificultar l’alimentació. Al començament són freqüents les alteracions de succió i deglució (els reflexos són més dèbils), necessiten requeriments calòrics relativament elevats, la seva capacitat gàstrica és petita i el seu esfínter esofàgic encara és dèbil, per això és freqüent el reflux gastroesofàgic i corren el risc d’una aspiració alimentària, risc que augmenta en els nens més immadurs amb problemes respiratoris. Així mateix, l’absorció dels nutrients essencials està disminuïda i hi ha menys resposta hormonal.
Alguns reflexos anormals com el reflex tònic de mossegada (el nen mossega però no succiona) o el moviment anormal de la llengua dificulten l’alimentació. Més problemàtic és el reflex del vòmit exagerat, ja que el nen no pot tolerar el contacte de la llengua amb el mugró, la tetina o la cullera. Aquests problemes acostumen a solucionar-se espontàniament, però en alguns casos poden requerir alimentació per sonda durant un cert temps.
Les regurgitacions són freqüents. En les formes més greus es recomana el descans en decúbit pron (de bocaterrosa) o de costat, per evitar aspiracions.
Consells: Infància / problemes de salut neonat i lactant
Cada nen farà el seu desenvolupament tant físic com psicomotor de forma única, per això s’aconsella seguir les instruccions del metge o la infermera que l’atenen a l’hora d’introduir els diferents aliments, fins a aconseguir una dieta normalitzada per a la seva edat, igual que la del lactant que ha nascut a terme. En qualsevol cas, sempre s’ha donar un tracte individualitzat a cada nen segons les seves característiques.
Alimentació en l'edat escolar de 19 mesos a 5 anyspP@)
En aquesta etapa maduren completament els òrgans i els sistemes que intervenen en la digestió, l’absorció i el metabolisme dels nutrients. Als dos anys de vida el nen ja ha completat pràcticament la introducció d’aliments. Entra en una etapa de transició de creixement lent i estable (guanya una mitjana de 2 kg de pes i de 5 a 6 cm de talla cada any).
Alhora, en aquest període, els nens desenvolupen una gran activitat física, per això gasten molta energia.
Des del punt de vista del desenvolupament psicomotor, el nen arriba a un nivell que li permet una correcta manipulació dels utensilis que es fan servir per menjar.
Es una fase fonamental per anar consolidant els hàbits alimentaris del nen. És el moment en què el nen comença a tastar nous gustos i a mostrar les seves preferències en l’alimentació.
- Recomanacions generals
- El nen que no vol menjar (2.1 causes d'anorèxia, 2.2 consells per al nen que no menja)
- Menjar preparat
1. Recomanacions generals
- L’acte de menjar, a més de ser un procés nutritiu, té connotacions importants de convivència que a la llarga configuren el comportament alimentari i que poden repercutir en l’estat de salut de la persona. Per tant, és important mantenir i potenciar els hàbits alimentaris propis, adaptats als canvis sociològics i culturals que es van produint.
- S’ha comprovat que entre la població en edat escolar és freqüent consumir poca fruita, verdura, llegums i peix; aliments que formen part de l’anomenada dieta mediterrània, que és considerada una de les més saludables del món. Així mateix, aquest baix consum pot anar acompanyat, de vegades, d’un consum elevat de dolços, llaminadures, begudes ensucrades i productes càrnics processats, o de la supressió d’algun àpat.
- Cal afavorir el consum de cereals rics en fibra; fruites fresques del temps i fruita seca; verdures; llegums i oli d’oliva. De la mateixa manera, cal adoptar hàbits alimentaris estructurats: un esmorzar complet a casa, repartiment de la ingesta diària entre quatre i sis àpats, adequació de la quantitat de les racions a les necessitats individuals, etc.
- El primer aprenentatge alimentari i el més important es produeix en el nucli familiar. El model actual de vida familiar fa que cada vegada sigui més nombrosa la quantitat d’infants que es queden a dinar als menjadors escolars o a casa dels avis.
- Per programar una alimentació saludable, cal conèixer les qualitats nutritives i d’ús dels diferents aliments, que sovint es classifiquen en grups d’acord amb els nutrients que contenen. És per aquest motiu que convé incloure en la ingesta diària aliments de tots els grups.
- Una alimentació equilibrada implica una aportació de nutrients adequats en qualitat i quantitat a les necessitats de l’organisme. L’Agència Europea de Seguretat Alimentària i l’Organització Mundial de la Salut recomanen que, del total de l’energia ingerida, un 45-60% sigui aportada pels glúcids o hidrats de carboni, un 20-35% pels lípids o greixos, i un 10-15% per les proteïnes.
- La representació gràfica en forma de piràmide o roda permet valorar quins són els aliments bàsics i, al mateix temps, les diferents proporcions en què han de formar part d’un pla alimentari saludable.
- Cal oferir els nous aliments en diferents ocasions. Abans de concloure que un aliment no agrada, és convenient preparar-lo de diverses maneres. S’ha de provar un aliment nou entre 8 i 10 vegades per poder observar un augment en la seva acceptació. Es recomana preparar petites racions, amb plats que siguin atractius a la vista (colors i formes), amb els aliments a la temperatura adequada, i oferir els nous gustos acompanyats d’aliments que ja agradin i siguin familiars.
- S’ha d’instaurar el costum d’esmorzar correctament, assegut a la taula, i oferir aliments energètics: lactis, cereals, fruites o sucs naturals.
- Cal fer servir tècniques culinàries i presentacions diferents. Per exemple, en el cas de la pastanaga, cuita amb patata i altres verdures, ratllada a l’amanida, a rodanxes petites i fines, etc.
- S’ha de deixar que el nen mengi sol, amb l’ajuda necessària, encara que es taqui o embruti el que l’envolta. A partir dels dos anys, és aconsellable que el nen s’integri a la taula amb els adults.
- Els nens petits no mengen si estan molt cansats; cal tenir-ho en compte quan s’estableixen els horaris d’àpats i jocs.
- No s’ha de forçar el nen a menjar o menjar més.
- És necessari utilitzar vaixelles i coberts segurs i adequats a les capacitats manipulatives del nen.
- Si algun dia el nen no menja, no passa res. No cal donar-li més lactis dels recomanats a la seva edat, ja que són aliments que, a més d’atipar, consumits en excés poden provocar restrenyiment.
- En cas que el nen mengi a la guarderia, és recomanable saber el menú per poder complementar la dieta amb la resta de menjades que fa a casa.
2. El nen que no vol menjar
Hi ha nens curiosos, amb molta gana, a qui els agrada tastar-ho tot, cosa que facilita la tasca dels pares. D’altres, en canvi, són inapetents i desinteressats pel menjar i fins i tot el fan servir com a mètode de xantatge per aconseguir els seus desitjos (no anar a dormir aviat, una joguina, mirar la televisió, etc.). Aquests nens exigeixen paciència i dedicació, que no es facin concessions inacceptables i respecte per la seva gana, sempre que el seu creixement estigui dins dels límits normals.
Els pares que es preocupen en excés pel menjar poden arribar a crear en els fills una dependència no saludable en un acte que ha de ser normal i plaent. Els nens, com els adults, poden tenir variacions en la gana relacionades amb les diferents fases del seu desenvolupament.
El pes i l’estatura són indicadors de l’estat nutricional, i l’opinió de l’equip de salut que atén habitualment el nen és essencial per valorar si la situació és normal o, per contra, preocupant.
No hi ha un model dietètic únic i idèntic per a tots. L’organisme humà és el més individual que hi ha i, en conseqüència, la dieta estarà condicionada per múltiples factors: edat, sexe, complexió corporal, genètica, oci, feina, salut, malaltia… Aquesta és la magnitud d’una alimentació correcta: tenir la possibilitat de tractar bé el cos proporcionant-li els aliments que necessita.
La falta de gana s’anomena anorèxia. La immensa majoria de les anorèxies infantils, transitòries i sense altres símptomes, són fisiològiques o adaptatives i apareixen entre els 15 mesos i els 4 anys.
Aquest rebuig dels aliments preocupa els pares per por a possibles problemes de creixement, salut, nutrició o disciplina. Naturalment, en cas que hi hagi una mala evolució prolongada de la corba de pes, s’ha de descartar un problema físic (infecció, paràsits, malabsorció...), però si el nen presenta una exploració física normal i la seva corba de creixement està dins dels límits normals no és preocupant, només és una fase en la seva maduració.
El nen tendeix a rebutjar aliments nous i desconeguts (neofòbia), però aquest rebuig inicial es pot modificar si s’insisteix, amb paciència, en successives oportunitats (a vegades el nen necessitarà 8 o 10 ocasions per mirar, olorar, tocar i tastar) ajudant-lo a acceptar el nou aliment amb un ambient afectiu positiu i ensenyant-li les conseqüències satisfactòries de menjar-se’l.
La coerció, l’assetjament o el forçament perquè consumeixin un aliment propicia que aparegui aversió específica cap a aquest aliment. També el premi exagerat per haver pres un aliment devalua les ganes de menjar aquest aliment. Quan simplement es deixa que el nen seleccioni entre els diversos aliments sans que se li ofereixen, habitualment la dieta seleccionada resulta correcta, suficient i equilibrada.
2.1 Causes d’anorèxia (falta o disminució de les ganes de menjar) en el preescolar
L’etapa preescolar es caracteritza per una actitud global d’oposició i coincideix amb un període en què la velocitat del creixement ponderal (pes) disminueix, per això es redueixen les necessitats nutricionals. La satisfacció oral del nen disminueix en benefici dels nous descobriments i habilitats motors i relacionals (es més divertit jugar que menjar). També és una etapa en què es presenten infeccions agudes freqüents, amb la corresponent pèrdua de gana.
La diversificació alimentària és gairebé completa a aquesta edat, abraça diversos gustos, textures i situacions presents en els seus models alimentaris de referència (grup familiar, escolar, oci, etc.). El nen que rep una oferta dietètica correcta i sense pressions ni obligacions de quantitats, aprendrà a regular el total calòric de la ingesta diària i anirà consolidant els hàbits de forma adequada cap a un patró alimentari saludable.
2.2 Consells per al nen que no menja
- Cal oferir una gran varietat d’aliments i preparacions, sense exigir al nen que mengi cap aliment en especial i respectant el seu ritme tant com sigui possible. S’ha de deixar que experimenti amb el menjar.
- Convé crear un ambient relaxat i agradable a l’hora dels àpats per gaudir en família.
- És necessari establir uns horaris regulars per als àpats.
- Cal avisar (5 minuts) abans de l’àpat perquè pugui acabar jocs i activitats.
- S’ha d’evitar menjar amb la televisió engegada; el nen es distreu i a més impedeix la conversa entre la família.
- Convé evitar qualsevol pressió o maniobres de distracció, recompenses, xantatges i, naturalment, violència. No s’ha de fer servir l’aliment com a premi o càstig.
- S’ha d’evitar la dieta a la carta, en la qual el nen decideix què menja. Són els pares els que han de decidir la dieta del nen, idèntica a la familiar en la mesura que es pugui. Si el nen no vol menjar un aliment, no és aconsellable oferir-n’hi un altre a canvi.
- Cal eliminar les menjades entre hores, i limitar els aliments grassos i el consum de refrescos que aporten molt sucre i per tant fan perdre la gana.
- Com que el nen imita el que veu, els pares han de donar exemple seleccionant aliments sans i gustosos.
- Si el nen no es porta bé, és aconsellable que se’n vagi a la seva habitació o que s’assegui fora de la taula fins que l’àpat s’hagi acabat, sense tornar a menjar fins a l’àpat següent.
3. Menjar preparat
Un fenomen nou en la nostra societat és l’oferta de menjar preparat.
Sempre pot ser útil tenir al congelador algun tipus d’aquests precuinats, ja elaborats i a punt de reconstituir al forn o microones. Una altra cosa és alimentar-se sistemàticament amb aquests aliments, que inclouen saboritzants, emol·lients i greixos industrials dels quals no sempre se’n coneix l’origen.
Una altra oferta actual és el menjar ràpid (fast food), amb el qual es menja en poc temps un volum petit d’aliment molt energètic (pizzes, hamburgueses, entrepans de salsitxa de Frankfurt, etc.). Sovint s’elaboren amb un tipus de pa tou que necessita mastegar-se poc, i s’acompanyen amb patates fregides i begudes ensucrades. Els nens s’hi aficionen ràpidament perquè és una manera còmoda de menjar. Aquests aliments són, generalment, molt energètics, amb excés de greixos i sal. A més, tenen un contingut deficient en fibra i vitamines. Pot millorar-se’n la qualitat nutricional si es fa servir pa tradicional, s’hi afegeixen vegetals, es pren fruita com a complement i es beu aigua o sucs de fruita natural.
Alimentació en l'edat escolar de 6 a 12 anys pP@)
Els nens en edat escolar necessiten els mateixos aliments que els de menys edat, però amb més quantitat en relació amb el seu pes que els adults, per cobrir les seves necessitats energètiques i nutritives.
A més de les recomanacions per a una alimentació saludable en la infantesa, hi ha un conjunt de recomanacions específiques per a aquest grup d’edat: 1. Esmorzar, 2. Mig matí, 3. Dinar, 4. Berenar, 5. Sopar.
Recomanacions específiques
De manera orientativa, s’aconsella que les necessitats nutritives de l’escolar es distribueixin al llarg del dia en la següent proporció:
- Esmorzar + mig matí: 25 %.
- Dinar: 30 % - 35 %.
- Berenar: 10 % - 15 %.
- Sopar: 30 %.
1. Esmorzar
És una de les menjades més importants del dia i hauria de cobrir, al voltant del 25 % de les necessitats nutritives del nen, ja que contribueix a aconseguir unes aportacions nutricionals més adequades, evita o disminueix el consum d’aliments menys apropiats (brioixeria, sucres, etc.) i pot contribuir a la prevenció de l’obesitat, a més de millorar el rendiment intel·lectual i físic i l’actitud en el treball escolar. Ometre l’esmorzar interfereix en els processos cognitius i d’aprenentatge.
Les presses per arribar a l’escola i la somnolència dels primers moments del matí de vegades impedeixen fer correctament aquest primer àpat. Es recomana dedicar-hi de 15 a 20 minuts, asseguts a la taula, si és possible en família i en un ambient relaxat, per això cal despertar el nen amb temps suficient, cosa que implica fer-lo anar a dormir a una hora apropiada (es poden deixar el material escolar i la roba preparats la nit abans).


Font: Àngels Ribas
Un bon esmorzar hauria d’incloure:
- Lactis: llet, formatge semicurat, formatge fresc o iogurt.
S’aconsella que l’infant consumeixi de dues a tres racions diàries de llet o derivats. Una ració de lacti equival a:
Una ració de làctic 1 got gran de llet (200ml) 2 iogurts (125 g x 2) 40 g de formatge semicurat 80 g de formatge fresc - Cereals: pa, cereals d’esmorzar i ocasionalment rebosteria casolana.
El pa es pot acompanyar preferentment amb oli d’oliva i ocasionalment amb melmelada, mantega o margarina.
Els cereals d’esmorzar és preferible que siguin integrals i que no continguin gaires sucres afegits.
Pel que fa a la rebosteria casolana, pot contribuir a fer un esmorzar una mica més llaminer un dia a la setmana. - Fruites: una peça sencera o suc natural. Es recomanen les fruites amb un alt contingut en vitamina C, com el kiwi, els cítrics, les maduixes o el meló, entre d’altres.
2. Mig matí
Amb freqüència, els nens que esmorzen de forma poc equilibrada a casa arriben famolencs a l’hora del pati; això pot comportar el risc de menjar massa o de consumir aliments poc convenients, com ara llaminadures, brioixeria, etc., que, a més, fan que els infants no tinguin gana a l’hora de dinar. No s’ha de substituir un esmorzar complet per aquest tipus d’aliments.
Si a casa el nen no ha menjat algun dels tres tipus d’aliments recomanats (lactis, cereals, fruita) s’hauria d’aprofitar la ingesta de mig matí a l’escola per completar l’esmorzar. Per altra banda, si a casa el nen ha menjat per esmorzar els tres tipus d’aliments recomanats, a mig matí pot fer una petita ingesta de reforç, com per exemple un entrepà petit de formatge o pernil cuit o una fruita fàcil de menjar com la mandarina o el plàtan.
En qualsevol cas, s’ha d’evitar que la ingesta de mig matí es faci gaire a prop de la de l’hora de dinar, ja que pot fer disminuir la gana per a l’àpat principal del dia.
3. Dinar
El mètode del plat a la infantesa pot ser una eina visual molt útil a l’hora de decidir els aliments que formaran part del dinar i la proporció més adequada de cada grup d’aliments: constructors, energètics o reguladors.
Més enllà dels aliments que formin part d’un àpat concret, els dinars s’haurien d’organitzar amb una visió setmanal per afavorir una alimentació variada i equilibrada.
Exemple d’organització setmanal:
| Primers plats | Segons plats i guarnicions |
|---|---|
| 2 dies: llegums amb verdures i/o hortalisses | 2 dies: peix blau amb guarnició d’amanida |
| 1-2 dies: pasta amb verdures i/o hortalisses | 1 dia: peix blanc amb guarnició d’amanida |
| 1-2 dies: arròs amb verdures i/o hortalisses | 1 dia: carn vermella amb guarnició d’amanida |
| 1-2 dies: patata i verdura | 1-2 dies: carn blanca amb guarnició d’amanida |
| 1-2 dies: ou amb guarnició d’amanida |
Per les postres de dinar és recomana prendre una peça de fruita fresca, excepte els dies que hi ha llegums, que es recomana menjar un iogurt per facilitar la digestió.
4. Berenar
El berenar hauria d’aportar al voltant del 15 % de l’energia diària. És una ingesta molt necessària per als infants, ja que necessiten recarregar energia per poder seguir les activitats fora de l’horari escolar, especialment quan es practica algun tipus d’esport.
El berenar acostuma a ser ben acceptat pels infants i pot complementar la dieta, perquè s’hi poden incloure productes d’alt valor nutricional, com ara lactis, fruites o entrepans, així com fruita seca.
Els berenars a la pràctica. Un berenar saludable hauria d’incloure un cereal, un lacti i una fruita fresca. D’aquesta manera, el berenar contribueix a l’aportació necessària d’energia, calci i vitamines per a l’alimentació diària. S’ha de tenir en compte que la brioixeria no es considera una opció alternativa dins del grup dels cereals pel contingut elevat en greixos saturats. Igualment, ni els sucs de fruites industrials, ni les melmelades de fruita s’haurien de considerar en cap cas una alternativa a la fruita fresca. Tot i que els sucs naturals acabats d’esprémer sí que poden substituir la peça de fruita.
Cal recordar que els nens i les nenes en edat escolar haurien de tenir l’hàbit de berenar cada dia. A continuació es proposen alguns exemples de berenars pràctics i saludables per prendre en sortir de l’escola.
Veure taula: Berenars saludables
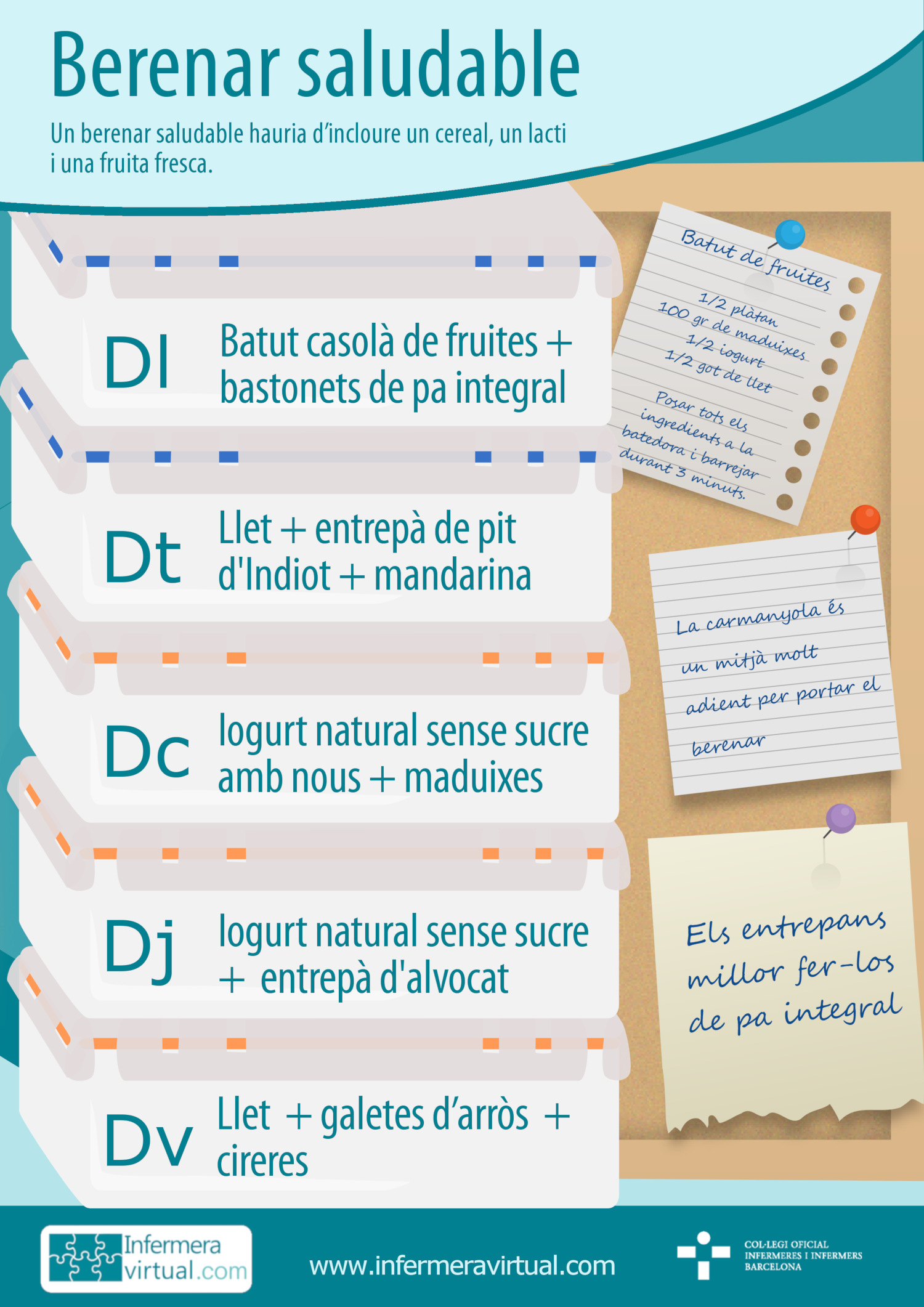
Descarrega't aqui la infografia
Amb aquestes propostes, no hi ha cap excusa perquè els nens i les nenes no berenin cada dia en sortir de l’escola. Es poden fer totes les variacions possibles, sempre que es combini un lacti, cereals i fruita. Pel que fa a les fruita, es recomana oferir-les de temporada i que siguin fàcils de prendre fora de casa, és a dir, que no s’hagin de pelar amb un ganivet o que tinguin una pell comestible i fàcil de digerir. Tenint en compte que els berenars no han d’atipar excessivament els infants, convé que la mida dels entrepans s’ajusti a la gana de cadascú.
A casa, els berenars més creatius. Quan el berenar es pot fer a casa, el ventall de possibilitats s’amplia i la imaginació pot ajudar a preparar berenars saludables per als nens i per a les nenes. És un bon hàbit que els infants prenguin el berenar asseguts a taula quan són a casa. A més, aquest és un bon moment perquè expliquin com els ha anat el dia a l’escola i amb els amics.
Una bona solució són els batuts naturals que inclouen lactis i fruita. La manera més simple de preparar-los és passar per la batedora un got de llet o un iogurt i una peça de fruita (plàtan, maduixa, préssec, poma, pera, mango, o la que més agradi a l’infant). Un dels batuts naturals preferits és el de llet, maduixa i plàtan. S’aconsella fer servir fruita madura de temporada, per potenciar també així el consum de proximitat. Per acabar de completar aquest berenar, es podria oferir a l’infant una torrada amb oli d’oliva verge i formatge o bé pa amb codonyat i nous picades per sobre.
A part dels batuts, també es poden preparar liquats. El liquat de pastanaga i taronja és deliciós, igual que el liquat de pastanaga, poma i mango. Incloure pastanaga crua als berenars és una bona manera d’enriquir l’alimentació amb antioxidants.
Si es berena a casa, es pot oferir un bol amb iogurt barrejat amb cereals i trossets de maduixa. Aquesta opció inclou els tres grups d’aliments en un únic plat, és una mena de “tres en un” molt fàcil de preparar, ideal per als infants que solen tenir poca gana a l’hora de berenar.
De tant en tant, també es pot optar per un tros de coca de iogurt o per galetes casolanes sucades en un got de llet. Un kiwi o una mandarina podrien ser el tancament ideal per aquest berenar.
Els greixos omega-3, essencials en el berenar. La dieta mediterrània és rica en greixos saludables omega-3, gràcies a aliments com el peix blau o les nous. Els greixos omega-3 es consideren essencials perquè l’organisme no és capaç de sintetitzar-los; per tant, l’aportació es fa a través del consum d’aliments que en contenen. L’Agència Europea de Seguretat Alimentària (EFSA) ha reconegut recentment que hi ha evidències científiques que estableixen una relació entre un consum adequat d’omega-3 i un desenvolupament normal del cervell i del sistema nerviós dels infants. Per aquest motiu, es considera aconsellable incorporar el consum d’omega-3 d’una manera habitual a l’alimentació dels nens i de les nenes. De tant en tant, per berenar es pot oferir un entrepà de tonyina —que és peix blau— o també es poden afegir nous a qualsevol dels berenars que s’han proposat anteriorment.
5. Sopar
El sopar hauria de representar al voltant del 25 % de la ingesta energètica diària.
És un bon moment per reunir la família i per poder parlar sobre com ha anat el dia. Per facilitar la comunicació entre pares i fills no s’hauria de sopar davant el televisor.
Es recomana sopar no gaire tard i deixar que passi una estona abans d’anar a dormir, per tal que l’infant pugui dormir bé.
En el sopar també es pot seguir el mètode del plat en la infantesa, però caldrà tenir en compte els consells addicionals següents:
- De cada grup d’aliments, s’hi ha d’incloure els aliments de digestió més fàcil.
- La quantitat total de menjar hauria de ser inferior que la del dinar.
- Les coccions també haurien de contribuir a facilitar la digestió. Es recomana cuinar els aliments bullits, al vapor, a la planxa, saltats o al forn.
Així doncs, els entrants més adequats per sopar poden ser cremes de verdures, sopes d’arròs o pasta o verdura i patata.
Com a segon plat, es pot oferir ou, peix blanc o carn blanca, amb una guarnició que ajudi a completar l’equilibri de l’àpat.
Les postres del sopar poden ser una peça de fruita o bé un iogurt, tenint en compte què s’ha menjat al llarg del dia.
En el cas que els nens dinin a l’escola i no prenguin peix blau al migdia, caldrà incorporar aquest tipus de peix en dos sopars a la setmana o bé en un sopar i un dinar del cap de setmana. Cal recordar que el peix blau és ric en DHA, que és un tipus d’omega-3 especialment necessari per al creixement correcte del cervell i per al seu funcionament. No haurien de faltar dues racions setmanals d’aquest tipus de peix. Les varietats de peix blau més adequades per als nens les de mida petita: seitó, sardina o verat.
Al començament d’aquesta etapa el creixement és estable, amb poques necessitats energètiques, per això el nen encara manté poc interès pels aliments i pot mostrar poca gana, cosa que és normal a la seva edat.
-
Cap als 8-9 anys es pot observar un augment de la gana en alguns nens, que si no es controla pot ser origen d’una obesitat. Per això, si el nen mostra un augment de la gana de forma exagerada, quan vulgui menjar alguna cosa entre les menjades se li poden oferir aliments que l’atipin però que siguin de baix contingut calòric, com verdures i fruites. Es pot moderar el consum d’hidrats de carboni i greixos, i animar-lo a fer exercici físic de forma regular, ja que el sedentarisme en un nen amb una gana exagerada el pot portar a una obesitat important.
-
Un altre trastorn freqüent a aquesta edat és el del nen vomitador. Hi ha nens que tenen especial facilitat per vomitar, sobretot en circumstàncies d’estrès o problemes psicològics en l’edat escolar. Molts d’aquests nens tendeixen a produir cossos cetònics (acetona) quan utilitzen les seves reserves de greix quan ja han esgotat les reserves de glicogen (producció de sucre), una situació que afavoreix la persistència del vòmit. Per evitar-ho, s’aconsella intentar mantenir una ingesta alta i freqüent d’hidrats de carboni d’absorció lenta (pa, pasta, arròs, llegums…).
-
El dolor abdominal crònic, la majoria d’origen psicològic a aquesta edat, és un altre dels problemes que poden afectar l’alimentació, principalment a l’hora d’esmorzar. Moltes vegades, a causa de les presses i l’estrès que pot suposar enfrontar-se a l’escola, el nen reacciona somatitzant els seus problemes en forma de dolor crònic abdominal. Si després de fer les proves oportunes al centre de salut es descarta la presència d’una malaltia, és aconsellable l’ajuda d’un psicòleg per solucionar aquest trastorn.
Alimentació de 12 a 18 anyspP@)
L’adolescència comprèn el període de temps que va des del començament de la maduració puberal fins al final del creixement somàtic. No té uns límits cronològics precisos perquè els canvis físics tenen un ritme de desenvolupament variable segons cada individu.
Durant aquesta etapa el creixement s’accelera amb un important increment de la talla i de la massa corporal. S’ha de tenir en compte que en aquest període el nen guanya aproximadament el 20 % de l’estatura i el 50 % del pes que tindrà com a adult, amb un augment de massa òssia i muscular. A més, en relació amb el sexe, té lloc un canvi en la composició de l’organisme; els nois experimenten un augment més important de la massa magra, i en les noies s’incrementa, sobretot, la massa grassa. Tota aquesta situació augmenta les necessitats nutricionals del nen: necessita proteïnes, hidrats de carboni, greixos, vitamines i minerals. A més, el treball mental requereix molta energia, que s’ha d’obtenir d’una alimentació sana i natural.
La conducta i els hàbits alimentaris ja s’han establert durant la infància, però en aquest període augmenta el control i l’autonomia del noi davant els pares i conclou també la maduració psicològica, per això s’estableixen patrons de conducta individualitzats, marcats per l’aprenentatge previ, tot i que molt influïts per l’ambient, sobretot pel grup d’amics i pels missatges de la societat en general.
L’adolescent menja sovint fora de casa. La seva gana té alts i baixos; de vegades molt, d’altres poc. És freqüent que ometi àpats, sobretot l’esmorzar o el sopar, que consumeixi moltes coses de picar, que mostri preocupació per una alimentació sana i natural, i, tanmateix, tingui hàbits absurds o erràtics, que tingui un ideal d’esveltesa excessiu i que, a la vegada, manifesti despreocupació per hàbits saludables consumint alcohol, tabac o altres drogues i no fent exercici físic.
Tots aquests factors condicionen grans variacions individuals en les necessitats nutricionals, per això resulta difícil establir unes recomanacions estàndard per als adolescents. Les més recents i que més s’utilitzen s’han establert en funció del pes, l’edat, el sexe i l’activitat física, lleugera, moderada o intensa (Food and Nutrition Board of the National Research Council, 1989).
1. Recomanacions generals
El mètode del plat a l’adolescència és una eina visual que ens pot ajudar a oferir àpats equilibrats que cobreixin les necessitats nutricionals d’aquesta etapa crucial de la vida. Aquest mètode s’hauria d’aplicar als àpats principals, és a dir, al dinar i al sopar. Encara que s’utilitzi una imatge per visualitzar els tipus d’aliments que formen l’àpat, el repartiment d’aquests aliments es pot fer en el menú clàssic de primer i segon plat amb guarnició. La quantitat de menjar s’ha d’adaptar a la gana de cada persona: el mètode del plat només estableix la proporció de cada grup d’aliments però no fa referència a les quantitats.
2. Recomanacions específiques
- En l’adolescència les necessitats d’energia són superiors a les de qualsevol edat, en aquesta etapa una restricció energètica pot provocar un retard en el creixement i la maduració corporal.
- Les necessitats d’hidrats de carboni i proteïnes són les mateixes en quantitat i qualitat que les de l’adult sa. S’han de mantenir les racions d’una dieta sana i equilibrada. Es recomana que, almenys, el 50 % de l’energia total de la dieta vingui d’hidrats de carboni, i que del 15 % al 20 % vingui de les proteïnes, assegurant que bona part siguin d’origen vegetal.
- Els greixos han de representar del 30 % al 35 % del total de calories. L’aportació correcta de greixos suposa cobrir adequadament les necessitats d’àcids grassos essencials (necessaris per formar diferents metabòlits) i de vitamines liposolubles.
- Hi ha tres minerals que tenen una importància especial en l’adolescència: el calci, el ferro i el zinc. Cadascun es relaciona amb un aspecte concret del creixement:
- El calci està relacionat amb el creixement de la massa òssia. Es recomana prendre’n uns 1.200 mg al dia. La disponibilitat és diferent depenent de l’aliment del que procedeixi. L’aliment més adequat és la llet (vaca, cabra o ovella) i tots els seus derivats. És aconsellable tenir en compte que la vitamina D, la lactosa i les proteïnes faciliten l’absorció de calci, mentre que la fibra, la cafeïna i el sucre la dificulten.
- El ferro es relaciona amb el desenvolupament dels glòbuls vermells i del teixit muscular. El que s’absorbeix millor és el de la carn, mentre que el dels llegums, les verdures i altres aliments s’absorbeix pitjor.
- El zinc està directament relacionat amb la síntesi de proteïnes, per tant amb la formació de teixits (ossos, músculs, cabells, ungles). El dèficit crònic de zinc es relaciona amb lesions a la pell, retard en la cicatrització de ferides, caiguda dels cabells i fragilitat a les ungles, a més d’hipogonadisme (òrgans reproductors petits). La font principal de zinc la constitueixen la carn, el peix i els ous. També els cereals i els llegums en són una font important. La fibra actua dificultant-ne l’absorció.
- En l’adolescent es recomanen especialment les vitamines que d’una manera o altra es relacionen amb la síntesi de proteïnes, el creixement i el desenvolupament: vitamina A, D, àcid fòlic, B12, B6, riboflavina, niacina i tiamina. La principal font de totes són les fruites i les verdures.
- Les necessitats de calci són màximes en les etapes de creixement com l’adolescència. És important ingerir-ne per aconseguir una correcta mineralització òssia, que previngui l’aparició d’osteoporosi en l’adult. Per assegurar aquestes necessitats, cal consumir més de 500 ml al dia de llet de vaca, cabra o ovella o els seus derivats.
- El repartiment calòric al llarg del dia s’ha de fer en funció de les activitats desenvolupades. Cal evitar ometre àpats o fer-ne alguns d’excessivament copiosos. És important reforçar l’esmorzar i evitar picar entre hores.
- Es convenient escollir els aliments que garanteixin una dieta suficient en energia i nutrients, i els àpats s’han d’organitzar i estructurar al llarg del dia. És aconsellable un règim de quatre àpats amb la següent distribució calòrica:
- Esmorzar: 25 % del valor calòric total.
- Dinar: 30 %.
- Berenar: 15 % - 20%.
- Sopar: 25 % - 30 %.
- El consum excessiu de sal s’ha relacionat amb el desenvolupament d’hipertensió, per això es recomana prendre’n quantitats moderades, i evitar aliments salats i l’hàbit d’afegir sal al menjar.
- Finalment, és important conèixer aquelles situacions que poden afectar l’adolescent i en què s’ha de fer alguna modificació en l’alimentació. S’aconsella que els pares participin en el control i el consell nutricional de l’adolescent.
Alimentació en la infància/adolescència i altres situacions de vidapP@)
- Viatjar
- Fer esport (la piràmide de l'activitat física per a nens)
1. Viatjar
Diarrea del viatger
La provoca menjar o beure aliments contaminats per bacteris o paràsits. Acostuma a aparèixer en les dues primeres setmanes d’estada i es caracteritza per deposicions líquides amb dolor abdominal i vòmits.
La prevenció es basa en la precaució:
- No s’han de consumir fruites sense pelar, verdures crues, carn o peix poc cuinats o crus, i llet o derivats sense garanties de pasteurització. En el cas dels lactants alimentats amb llet adaptada s’aconsella portar la llet habitual del nen i preparar-la amb aigua envasada.
- Cal tenir precaució amb els productes de pastisseria, gelats i derivats de l’ou (maionesa, cremes) si no es té la seguretat d’una conservació adequada.
- S’ha de beure aigua embotellada i precintada.
- Cal evitar la utilització de glaçons.
- No s’han de consumir aliments de venda ambulant.
- Es recomanable beure líquids abundants per evitar la deshidratació: els refrescos comercials i les infusions tenen menys riscos.
- S’aconsella portar medicació de rehidratació oral (sobres de sals de rehidratació oral, SRO).
- En cas que es necessitin sals de rehidratació oral i no se’n tinguin, un mètode casolà és diluir en un litre d’aigua vuit culleradetes rases de sucre i una culleradeta rasa de sal de taula; amb tot, no és tan eficient com els sobres de SRO.
Realimentació després d’administrar el tractament amb SRO
- Tot i que les SRO són molt efectives per restaurar les pèrdues, no tenen efectes sobre la durada i el volum dels vòmits o les diarrees, per això és important el paper que juga la realimentació.
- Actualment s’aconsella mantenir una alimentació normal, ja que afavoreix la recuperació de la mucosa intestinal.
- En aquests processos el nen acostuma a estar desganat, per això és convenient oferir-li petites quantitats d’aliments, si pot ser que siguin del seu grat, amb més freqüència.
- No hi ha aliments que tallin la diarrea, només aliments que es digereixen més fàcilment i que alimenten (proporcionen energia) tot i que s’administrin en petites quantitats.
- En el cas dels lactants alimentats amb llet materna, aquesta mai s’ha de suspendre, sinó que s’ha d’oferir amb més freqüència.
- En nadons alimentats amb llet adaptada, els biberons s’han de preparar amb la concentració habitual. Es pot reduir la quantitat de cada biberó i augmentar la freqüència de les preses diàries.
- Per augmentar el confort del nen, cal tenir cura de la zona de l’anus, netejant-la suaument amb aigua tèbia, eixugant-la cuidadosament per contacte, sense fregar, i aplicant-hi crema protectora. En el cas dels lactants és convenient canviar els bolquers més sovint del que és habitual.
- En nens més grans amb dolor abdominal, és convenient deixar un petit període de repòs digestiu, és a dir, en dejú. Poden menjar preferentment carbohidrats complexos com arròs, patates, cereals, pa o pasta; carn magra o peix blanc, i fruites i alguns vegetals si són ben tolerats. També iogurts, especialment si tenen lactobacils vius.
- Es desaconsellen les begudes ensucrades, perquè poden aguditzar la diarrea, així com els aliments flatulents o grassos.
Consells: Viatjar / problemes de salut del viatger
2. Fer esport
L’exercici físic té una demanda energètica suplementària a les necessitats pròpies de l'edat. Cal tenir-ho en compte quan el nen/adolescent practica alguna modalitat esportiva. En aquests casos, les necessitats varien segons el tipus, la intensitat i la durada de l’esport en qüestió.
Piràmide de l'activitat física a la infància i a l'adolescència
Font: Departament de Salut i Secretaria General de l'Esport-Generalitat de Catalunya
L’alimentació del nen que fa esport ha de tenir en compte aquestes necessitats augmentades, si no, es pot produir astènia, modificacions d’humor, trastorns del son i altres símptomes d’esgotament, que poden afectar el procés de creixement.
Recomanacions generals tant per a l’entrenament com per a la competició:
- S’ha de seguir sempre una alimentació variada, equilibrada i suficient, d’acord amb l’activitat.
- L’alimentació s’ha de repartir en quatre àpats al dia, tenint en compte els horaris per facilitar les digestions segons l’hora de l’entrenament o competició.
- S’ha de menjar en horaris regulars per assegurar una glucèmia constant i la reconstitució de les reserves de glicogen.
- Cal hidratar convenientment l’organisme per mantenir l’equilibri hidromineral, que es pot veure compromès pel fet de suar i altres pèrdues lligades a l’activitat.
Exemples d’alimentació per el nen/adolescent esportista en cas de competició:
| Abans de l’exercici | Després de l’exercici |
|---|---|
| Esmorzar | Esmorzar |
| - 30 g de pa torrat o 2 biscotes - 40 g de melmelada - Suc de taronja - 10 g de sucre Aigua mineral (tipus Vichy) |
- 200 ml de llet amb cacau - 50 g de pa o brioix - 10 g de mantega - 30 g de pernil dolç |
| Dinar | Dinar |
| - 100 g d’enciam - 15 g d’oli - 100 g d’hamburguesa - 200 g de puré de patates - 200 ml de suc - 10 g de sucre Aigua mineral (tipus Vichy) |
- 50 g de macarrons - 50 g de salsa de tomàquet - 1/4 de pollastre - 100 g d’enciam - 20 g d’oli d’oliva (per cuinar i amanir) - 150 g de fruita |
| Berenar | |
| Totalment o parcialment similar a l’esmorzar, en funció de les apetències i l’horari del sopar. Si es pot sopar aviat, és millor berenar menys. | |
| Sopar | |
| El sopar del dia en què s’ha fet esport ha de compensar líquids i sals minerals, i proporcionar l’energia necessària per cobrir les necessitats diàries. Exemple: - Puré de verdures - Ou o peix amb guarnició d’arròs, patata o verdures - Fruita madura (2 peces) - Llet, iogurt o postres làcties |
|
Alimentació en la infància/adolescència i els problemes de salutpP@)
1. Al·lèrgia/intolerància a la proteïna de la llet de vaca, 2. Intolerància a la lactosa, 3. Malaltia celíaca o celiaquia, 4. Asma, 5. Trastorns de la conducta alimentària (TCA), 6. Obesitat, 7. Diabetis, 8. Malaltia inflamatòria intestinal (MII), 9. Càncer, 10. Malalties intercurrents.
1. Al·lèrgia/intolerància a la proteïna de la llet de vaca
Afecta entre el 5 % i el 7 % dels lactants que s’alimenten amb llet de fórmula. És conseqüència de la sensibilització a la proteïna de la llet de vaca, que és absorbida a través de l’intestí. Els símptomes poden ser vòmits, diarrees, dermatitis atòpiques, bronquitis, rinitis, etc.
Aquestes reaccions, que apareixen més o menys temps després d’haver ingerit llet artificial, poden ser de tipus al·lèrgia o de tipus intolerància:
- L’al·lèrgia a la proteïna de la llet de vaca cursa amb reaccions immediates, vòmits a propulsió, diarrea d’inici sobtat i reaccions cutànies.
- La intolerància o manifestació crònica d’al·lèrgia a la llet de vaca cursa amb uns símptomes menys aguts, amb un quadre de malabsorció: pèrdua de gana, de pes, vòmits esporàdics i irritabilitat.
El tractament, que especificarà el pediatre, consisteix a suprimir els aliments que tinguin llet de vaca i derivats. S’han de donar llets de fórmula especials, amb caseïna modificada hipoal·lergògena o llet de soja.
En el cas de l’al·lèrgia, el temps durant el qual s’han d’administrar aquestes llets de fórmula especials també estarà indicat pel pediatre, normalment fins a l’any i mig. A partir d’aquest moment es fan diverses anàlisis per confirmar si hi continua havent al·lèrgia o, per contra, s’ha solucionat.
Si hi ha intolerància, s’ha de seguir amb la fórmula especial fins a l’any de vida, moment en què s’inicien aliments amb proteïna de vaca però baixos en lactosa, com el formatge. Si aquests productes no provoquen cap trastorn, es pot passar a administrar iogurt o llet.
2. Intolerància a la lactosa
La lactosa és el sucre que hi ha de manera natural a la llet de vaca, cabra o ovella. Per digerir-la, l’organisme humà necessita una enzima (lactasa) que es produeix normalment a la mucosa intestinal, i que transforma la lactosa en unitats més petites (glucosa i galactosa). La intolerància a la lactosa és deguda a la disminució o l’absència de lactasa al conducte digestiu.
La causa pot ser congènita (la lactasa falta des del naixement) o adquirida. Aquesta última pot ser total o parcial i pot començar a qualsevol edat, a la infància, l’adolescència o l’edat adulta. Pot ser deguda a una disminució progressiva de la lactasa, a partir dels dos o tres anys, sense causa coneguda, o com a conseqüència d’una agressió a la mucosa intestinal per un virus, bacteris, antibiòtics o quimioteràpia, diarrees infeccioses o malaltia celíaca.
Els símptomes acostumen a aparèixer dels 30 minuts a les 2 hores després d’haver ingerit aliments que tinguin lactosa; generalment són flatulència, pesadesa i mal de panxa, còlic intestinal i diarrea.
La resposta dietètica és senzilla: prescindir de la llet i els aliments que en tinguin, tot i que quan la deficiència de lactasa és parcial es poden prendre petites quantitats de llet, segons la tolerància de cada persona, sense que es produeixin trastorns. El control dependrà de l’aprenentatge de cada persona a través d’assajos de prova i error.
2.1 Aliments que cal excloure de la dieta (segons la tolerància)
- Llet i derivats: tots.
- Carns i derivats: xarcuteria (salsitxes comercials, embotits, etc.).
- Cereals, patates i derivats: purés i sopes elaborades o enriquides amb llet o lactis. Pastisseria i rebosteria industrials.
- Greixos: mantega, nata i margarines que no especifiquin el percentatge vegetal.
- Altres productes que incloguin en els seus ingredients llet de vaca: caramels tipus Sugus, productes de brioixeria, rebosteria, cereals processats, salses…
2.2 Aliments aconsellats
- Llet sense lactosa i substituts: llet de soja o llet tractada amb lactasa. Productes derivats de la llet de soja com el tofu.
- Carns, ous i els seus derivats: tots tret dels indicats a l’apartat Aliments que cal excloure de la dieta. Son preferibles les carns magres.
- Cereals, patates i llegums: tots tret dels indicats a l’apartat Aliments que cal excloure de la dieta. Galetes, magdalenes, etc., que no tinguin lactosa. Farinetes infantils que no continguin llet.
- Verdures i hortalisses: totes.
- Fruites: totes, intentant incloure-hi un cítric al dia.
- Begudes: aigua, caldos, infusions, sucs naturals.
- Greixos: oli d’oliva o llavors, margarina 100 % vegetal.
- Altres productes: xocolata pura, orxata natural, gelats de pal.
3. Malaltia celíaca o celiaquia
És una malaltia que apareix en nens i en adults. La produeix un procés immunològic, de predisposició genètica, pel qual es desenvolupa una intolerància a la gliadina, una proteïna del gluten que tenen les farines de blat, civada, sègol i ordi.
3.1 Maneres com es presenta la celiaquia
- Clàssica
Acostuma a presentar-se en nens cap als dos anys, amb una síndrome de malabsorció. El nen pot presentar diarrea crònica (deposicions pastoses, molt voluminoses, d’aspecte greixós o brillant, pàl·lides i molt pudents), pèrdua de gana, aspecte trist, irritabilitat, pell pàl·lida, escassa massa grassa, cabells esclarissats, distensió abdominal i malnutrició amb pèrdua de pes. - Monosimptomàtica
Apareix un retard o un canvi en la corba de creixement, la massa muscular és pobra, el nen pot presentar anèmies per falta de ferro i dolors abdominals recurrents. - Asimptomàtica
En persones que poden no presentar símptomes. Normalment en el moment de diagnosticar el nen, quan es fa l’estudi analític a la família, apareix la celiaquia en algun dels progenitors o germans. - Intolerància al gluten associada a altres malalties
Malalties immunològiques, trastorns neurològics i psiquiàtrics.
Davant la sospita de malaltia celíaca, el pediatre farà la història dietètica del nen, un estudi de la corba de pes i talla, una exploració física i una analítica de sang. Segons els resultats, derivarà el nen a l’especialista (digestiu), ja que per diagnosticar la celiaquia és necessari fer una biòpsia intestinal.
L’únic tractament és la dieta estricta sense gluten, i un cop establert el diagnòstic, es recomana per a tota la vida, ja que és la millor protecció contra les complicacions que aquesta intolerància pot produir.
Des que s’inicia la dieta sense gluten, es produeix una espectacular millora, tant pel que fa a la recuperació de gana i pes, com al canvi de caràcter.
Actualment hi ha molts productes comercials sense gluten, que es poden fer servir com a complement de la dieta amb carn, peix, ous, fruita, verdures, llegums, llet i derivats. Les etiquetes han d’especificar si els productes tenen gluten o no, i si en tenen, n’han d’indicar la quantitat.
3.2 Punts que cal tenir en compte
- No s’ha de començar una dieta sense gluten sense la prescripció del metge.
- Un cop diagnosticat com a celíac, el nen haurà de seguir la dieta tota la vida.
- Tant a casa com en bars o restaurants s’ha de tenir la màxima precaució perquè no hi hagi contaminació amb productes que tinguin gluten. Per la mateixa raó no s’aconsella consumir pans o brioixeria comercial encara que s’anunciï sense gluten.
- Una petita quantitat d’un al·lergogen pot ser suficient per desencadenar una reacció al·lèrgica. És recomana emmagatzemar els productes específics (sense gluten, sense lactosa, sense ou…) en recipients tancats, separats dels altres aliments per evitar contaminacions.
- És aconsellable establir un ordre per elaborar els àpats. Per exemple, es poden preparar primer els plats destinats a la persona al·lèrgica, per minimitzar el risc de contaminació. Un aliment sense gluten no s’ha de fregir en un oli on s’hagi fregit un aliment amb gluten.
- No s’han de prendre caldos en què s’hagi bullit pasta amb gluten encara que la pasta s’hagi retirat.
- S’ha de fer servir una torradora exclusiva per al pa sense gluten.
- Es poden tenir estris específics (per exemple, de color diferent) així com utilitzar paelles, olles, etc., per preparar el menjar del nen al·lèrgic. Si no pot ser, caldrà rentar-los a fons abans de fer-los servir.
- Cal evitar tocar altres aliments mentre es prepara el menjar de la persona al·lèrgica.
- Sempre cal mirar l’etiqueta dels productes, especialment en els aliments compostos (pastissos, dolços, etc.).
- Una cop elaborat, és aconsellable mantenir el plat protegit i identificat.
3.3 Aliments sense gluten
- Llet i derivats: formatge, nata, mató, iogurt natural, quallada.
- Tot tipus de carn fresca o congelada al natural. Pernil salat.
- Peix fresc, congelat sense arrebossar, congelat al natural o conservat en oli.
- Ous.
- Verdures, hortalisses i tubercles (patata, moniato). Tot tipus de llegums.
- Arròs, blat de moro (en farines o gra), tapioca.
- Totes les fruites al natural o en compota. Conserves en almívar, sucs i nèctars.
- Sucre, mel, melasses i edulcorants.
- Olis, mantega o llard. Vinagres.
- Infusions, cafè en gra o mòlt.
- Cacau pur en pols.
- Fruits secs naturals.
- Espècies en rama o gra i els colorants naturals. Sal.
3.4 Aliments que tenen gluten
- Pa i farines de blat, ordi, civada, sègol o triticale (cereal sintètic que s’obté a partir de la hibridació del blat i el sègol).
- Brioixos, pastissos i la resta de productes de pastisseria.
- Galetes, pa de pessic i productes de rebosteria.
- Pastes italianes i sèmola de blat.
- Llet i derivats maltats.
- Begudes destil·lades o fermentades a partir de cereals.
- Aliments manufacturats a la composició dels quals hi hagi qualsevol de les farines citades anteriorment (midons, fècules, proteïnes).
3.5 Aliments que poden tenir gluten (només es permet ingerir-los amb l’informe previ del fabricant com a sense gluten)
- Embotits i productes de xarcuteria. Patés. Formatge per untar, fos, ratllat o en porcions.
- Caramels i gominoles.
- Colorants alimentaris. Pastilles de caldo.
- Conserves de carn o peix.
- Succedanis del cafè o la xocolata i altres begudes de màquina.
- Fruita seca torrada amb sal.
- Gelats. Orxata. Postres lactis industrials. Iogurts amb fruites.
- Margarines. Melmelades. Confitures. Codonyat.
- Plats preparats, congelats o en conserva. Sopes i cremes de sobre, llauna o paquet.
- Alguns medicaments (en comprimits o en pols).
4. Asma
El nen amb asma necessita ajuda per tenir una bona qualitat de vida, perquè res no impedeixi que creixi i es desenvolupi. Una d’aquestes ajudes és intentar controlar la seva alimentació per evitar tant com sigui possible les crisis i facilitar-ne el tractament, per això és important oferir una alimentació equilibrada.
Consells: Infància / problemes respiratoris
Recomanacions:
- Dieta i medicació: el que el nen menja i quant en menja té un paper important en la manera com la medicació actua en l’organisme. Mantenir un pes correcte és essencial. Per exemple, la teofil·lina no actuarà igual si el nen perd pes, funcionarà millor si es manté una ingesta de proteïnes i hidrats de carboni adequada, i la cafeïna pot interferir en la seva efectivitat.
- Si el nen segueix un tractament prolongat amb corticoides, necessitarà una bona aportació de proteïnes, vitamines A, C i D, calci, potassi, fòsfor i àcid fòlic.
- És important que el nen estigui hidratat adequadament, per això s’aconsella que begui un mínim d’1,5 litres al dia.
- En les crisis no s’ha d’insistir perquè el nen mengi, és aconsellable oferir més sovint petites racions d’aliments suaus i que li agradin, aprofitant els moments en què la dificultat respiratòria cedeix.
Des de fa poc s’investiga sobre els efectes positius per controlar i prevenir l’asma amb la ingesta de:
- Àcid docosahexaenoic (DHA), un àcid gras essencial que es troba en peixos com el salmó i la tonyina.
- Magnesi, un mineral present en verdures i arròs no refinat.
- Vitamines A, C i E, presents en fruites i verdures.
- Si no és que hi ha una raó específica per fer-ho, que ha d’haver indicat el pediatre, no s’aconsella prendre suplements dietètics.
5. Trastorns de la conducta alimentària (TCA)
És com s’anomenen les conductes que s’allunyen de la manera normal d’alimentar-se i de les pautes d’una dieta saludable.
Els TCA, com l’anorèxia nerviosa i la bulímia nerviosa, són un important problema de salut que crea una gran alarma social. Són problemes causats per múltiples factors que afecten majoritàriament a adolescents de tots dos sexes, i es presenten a edats cada cop més baixes.
Els TCA es caracteritzen per alteracions importants de la conducta en relació amb l’alimentació, amb conseqüències nutricionals, biològiques, psicològiques i socials. El seu origen és bàsicament social i respon al desig dels joves d’assemblar-se als arquetips que imposa la moda. Per aconseguir-ho poden sotmetre’s a dietes molt estrictes i sense control, deixant de menjar aliments de forma arbitrària, amb conseqüències negatives en el seu desenvolupament i creixement.
L’àmbit familiar és el primer lloc en què es detecten aquest tipus de trastorns, igual que als menjadors escolars, on es poden advertir conductes anormals en l’alimentació del jove.
Bàsicament els TCA més habituals són: anorèxia nerviosa, bulímia nerviosa, afartament compulsiu o menjador compulsiu i d’altres d’específicament pediàtrics com la pica i la ruminació.
- Anorèxia nerviosa
La denominació d’aquest trastorn, que és l’acceptada universalment, és equívoca, ja que la persona es nega a menjar tot i tenir gana. No perd la gana, però per motius inconscients es nega compulsivament a menjar.
Es tracta clàssicament d’un adolescent o preadolescent que no vol menjar, sobretot els aliments calòrics, adduint una sensació d’obesitat perquè realment “es veu gras” (alteració de la imatge corporal), tot i que està desnodrit.
La pèrdua de pes la provoca la persona amb dietes rigoroses, amb restricció d’aliments que considera alts en calories, i períodes de dejuni. El dejuni li genera una sensació de plaer que es torna addictiva.
A més, amb l’objectiu de perdre pes ràpidament, pot presentar altres conductes tan perilloses o més: vòmits autoprovocats, ús i abús de laxants, diürètics o fàrmacs anorexígens (que redueixen la gana), hiperactivitat física... Tot associat a un quadre obsessiu o depressiu.
Símptomes:- Autoexigència i afany de perfeccionisme. Inseguretat i por al fracàs.
- Preocupació excessiva pel cos, el pes i la silueta. Pànic a l’obesitat.
- Restricció d’aliments sense motiu (dietes sense control, ús de productes light).
- Excés d’exercici físic o esport.
- Rituals amb el menjar (comptar calories, tallar trossos petits, eixugar l’oli dels aliments...).
- Eviten menjar en família.
- Ús de laxants i diürètics.
- Pèrdua progressiva de pes. Restrenyiment persistent.
- Ocasionalment afartaments i vòmits autoprovocats (de vegades simulen menjar i després, d’amagat, es provoquen el vòmit).
- Eviten mostrar el cos (no van a la platja, porten roba ampla).
- Canvi de caràcter, amb manipulacions i mentides.
- Símptomes d’ansietat, irritabilitat o depressió, sensació de soledat.
- Rebuig de la responsabilitat personal, encara que es refugiïn en la feina, els estudis o l’esport.
- Baixa autoestima. Aïllament social.
- En prepúbers, aturada del creixement i el desenvolupament. En adolescents més grans, amenorrea (falta de la menstruació).
- Bulímia nerviosa
És un conjunt de símptomes basats en tres aspectes essencials. En primer lloc, un descontrol de la conducta alimentària amb episodis recurrents d’ingesta voraç o afartaments, durant els quals ingereixen una gran quantitat d’aliments en períodes curts de temps. Generalment, en la majoria dels casos són aliments dolços i calòrics. S’acostumen a presentar a la tarda i en estats emocionals alterats.
El segon aspecte específic és la presència de conductes compensatòries per evitar l’augment de pes, la més utilitzada és la provocació de vòmits.
Un tercer aspecte és la preocupació intensa i persistent pel pes i la figura, amb pànic a engreixar-se.
Comença més tard que l’anorèxia, cap als 16 anys, i la freqüència és pràcticament el doble.
Generalment hi ha una base de personalitat immadura i inestable, amb gran impulsivitat.
Símptomes:- Preocupació excessiva pel pes i el menjar. Obsessió per menjar i pànic a engreixar-se.
- Afartaments durant hores, amb frenesí devorador i sense capacitat de control, amb una freqüència mínima de dos episodis setmanals i durant un mínim de tres mesos, sovint d’amagat.
- Emmagatzemament de menjar a l’habitació. Tallen trossos grans i se’ls empassen sense mastegar-los, menjant ràpid.
- Ansietat davant el menjar, eviten menjar en públic. Van al lavabo després menjar.
- Conductes compensatòries inadequades: s’autoprovoquen els vòmits després de menjar, es prenen laxants o diürètics, fan intervals de dejuni i excés d’exercici físic.
- Intents múltiples de dietes restrictives amb oscil·lacions en el pes. Com que les maniobres compensatòries no acostumen a ser suficients, poden ser obesos.
- Irritabilitat, inestabilitat emocional, aïllament social.
- Menjador compulsiu o afartament compulsiu
Es diferencia de la bulímia en el fet que no presenten conductes compensatòries per perdre pes.
Són personalitats absorbents, inestables emocionalment, amb baixa autoestima, sentiments depressius i que s’involucren molt en els problemes aliens. Són nens obesos que rebutgen la seva pròpia imatge però mengen de forma compulsiva, segons el seu estat emocional, que no poden deixar de menjar i després se’n senten culpables. Són incapaços de seguir dietes o es descontrolen quan les acaben. - Pica o geofàgia
És l’hàbit de menjar objectes minerals com ara terra, pedres petites, etc. Es considera normal que es presenti fins a l’edat preescolar, si ho fa a partir de llavors s’ha de consultar el metge. - Ruminació
És la provocació de reflux gastrobucal i la persistència d’aliments ingerits a la boca, masteguen i xuclen successivament i això els provoca sensació d’absència i autoplaer. Sempre indica una afectació psíquica i relacional greu, i s’ha de consultar.
Consells: Adolescència / problemes de salut més propis en l’adolescència
5.1 Causes dels TCA
Factors predisposants:
- Biològics: de vegades s’observen altres familiars amb conductes alimentàries inadequades, obesitat o alcoholisme.
- Psíquics: personalitat ansiosa, amb dificultat per resoldre conflictes, dependència excessiva de la imatge i les opinions externes, escassa tolerància a les frustracions.
- Familiars: sobreprotecció o dinàmica familiar poc tolerant. Sobrevaloració de l’èxit o la imatge social.
- Socials: caràcter dependent, cànon de bellesa prim relacionat amb èxit social. Són entorns de risc: el ballet, els gimnasos, l’esport competitiu d’elit, la professió de model i la feina en botigues de roba.
Factors desencadenants:
Situacions estressants en persones predisposades, fracassos sentimentals, ruptures, pèrdues familiars o canvis puberals.
5.2 Prevenció
Actualment no hi ha activitats preventives estandarditzades, però s’aconsella:
- Educar el nen perquè tingui una escala de valors que prioritzi actituds abans que possessions o bellesa.
- Convertir l’àpat familiar en un acte agradable, de comunicació en família.
- Ensenyar i ajudar els nens a descobrir les seves capacitats i acceptar les seves limitacions, evitant les metes inassolibles i educant en la tenacitat i l’esforç com a base per a un futur realista.
- Explicar els canvis propis de la pubertat i les diferències entre el greix corporal normal, el sobrepès i l’obesitat. Se’ls ha d’ajudar en l’acceptació del seu cos.
- Evitar crítiques sobre el pes o la figura.
- Evitar dietes innecessàries per motius estètics i sense control per un professional, i propiciar dietes sanes.
- Explicar la naturalesa i els perills dels TCA. Cal insistir en els perills de la reducció dràstica de pes, especialment en edats precoces.
- Educar en una actitud crítica davant la pressió dels estereotips culturals.
- Consultar quan se sospitin actituds estranyes amb el menjar, canvis de caràcter o oscil·lacions inexplicables en el pes.
5.3 Tractament dels TCA
El tractament és més eficaç com més aviat es comenci.
Es basa en:
- El restabliment d’unes pautes nutricionals per recuperar el pes.
- Tractament dietètic: s’ha d’instaurar, tan aviat com es pugui, una dieta normal.
- Tractament psicològic: és bàsic en aquests trastorns.
- Tractament farmacològic, segons els símptomes que el jove presenti (depressió, ansietat, insomni, etc.).
Es pot començar a la consulta del pediatre habitual, que després de diagnosticar el trastorn valorarà la derivació a l’especialista, psicòleg/psiquiatre. Hi ha centres de salut mental infantojuvenil (CSMIJ) per atendre, controlar i tractar aquests trastorns de forma ambulatòria.
En casos més difícils, hi ha hospitals de dia, amb hospitalització parcial durant 8-12 hores al dia i de 3 a 5 dies per setmana.
Finalment, en els casos greus serà necessària l’hospitalització completa.
És important que la família s’impliqui, sense culpabilitzar ningú, ja que el seu protagonisme terapèutic és essencial. Amb tot, és necessari que demanin suport emocional i preparació per poder ajudar el jove en les dificultats que aniran apareixent en un procés que resulta llarg i sovint esgotador i desesperant. L’equip de salut (pediatre i infermera) i els especialistes ofereixen aquest suport.
Consells: Adolescència / problemes de salut més habituals en l’adolescència
6. Obesitat
L’alimentació en les diferents etapes del cicle vital es basa en els mateixos criteris que l’alimentació saludable, amb algunes variacions més quantitatives que qualitatives.
El sobrepès i l’obesitat en les etapes del cicle vital: Infància i Adolescència.
7. Diabetis
La diabetis és una malaltia metabòlica crònica caracteritzada per la hiperglucèmia (augment de la quantitat de glucosa en sang), secundària a un dèficit en la secreció d’insulina, en la seva acció o en totes dues. Aquest problema requereix un control mèdic i l’educació del nen i la família per evitar complicacions agudes i disminuir el risc de complicacions cròniques.
Consells de salut: Diabetis
Consells de salut: Alimentació i diabetis en la infància i adolescència
8. Malaltia inflamatòria intestinal (MII)
La malaltia inflamatòria intestinal (MII) fa referència a un grup de trastorns inflamatoris crònics de causa desconeguda que afecten el sistema digestiu, i que engloba fonamentalment dues malalties: la malaltia de Crohn i la colitis ulcerosa. Totes dues és caracteritzen per l’aparició d’una inflamació repetitiva del tub digestiu, principalment de l’intestí prim o del còlon, cosa que pot produir diferents signes i símptomes, com ara dolor abdominal, diarrea o expulsió de sang amb la femta.
En relació amb l'alimentació, no hi ha dietes fixes. Cada nen té la seva dieta específica que varia segons la gravetat de la inflamació, però hi ha unes regles bàsiques:
- Durant els brots està contraindicada la llet i els seus derivats, els aliments picants, els greixos i els llegums.
- Pot ser que quan el nen surti del brot, toleri tots els aliments. Si l’edat ho permet, s’ha de deixar que sigui el nen qui triï el que li va bé o malament, s’ha de deixar que provi aliments.
- No és aconsellable prohibir tots els menjars plaents o les llaminadures. Treure-li tot el plaer de menjar pot resultar contraproduent, el resultat pot ser que, sense vigilància, el nen s’afarti de menjar aquests aliments. És millor deixar que els consumeixi moderadament en ocasions esporàdiques.
- Cal ensenyar al nen a menjar lentament, mastegant bé.
- Algunes vegades, per evitar la desnutrició, pot ser necessari oferir suplements dietètics o complexos vitamínics. Els professionals de la salut aconsellaran el més indicat a cada nen.
- Si el nen pren molts corticoides i no tolera la llet, serà necessari donar-li calci amb vitamina D.
9. Càncer
Els diferents trastorns relacionats amb l’alimentació que poden aparèixer són anorèxia i alteracions en el gust.
9.1 Anorèxia
La falta de gana en aquests nens és un dels problemes més habituals.
Suggeriments:
- És aconsellable oferir àpats en petites quantitats amb alt contingut energètic. Es pot fer que aportin més proteïnes i calories afegint a la preparació aliments com llet sencera o en pols, mel, mantega, etc.
- Es poden oferir esmorzars que tinguin un terç de les calories i les proteïnes necessàries per al dia.
- També es poden oferir suplements líquids, com batuts, sopes o sucs naturals, quan l’alimentació sòlida és problemàtica.
- Es poden preparar i emmagatzemar porcions petites dels aliments preferits del nen, de manera que estiguin a punt per consumir quan el nen tingui gana.
- És convenient presentar els aliments de forma atractiva. Les preferències i els rebutjos a certs aliments poden canviar cada dia, per això s’aconsella experimentar amb diferents aliments, preparacions i textures.
9.2 Alteracions en el gust
S’acostumen a relacionar amb la quimioteràpia o la radioteràpia, la medicació, problemes dentals, sequedat i llagues a la boca. És habitual un rebuig sobtat a certs aliments, cosa que dóna com a resultat que el nen se salti àpats i perdi pes.
Suggeriments:
- Cal oferir molts líquids i glopejar aigua abans i després dels àpats.
- Es poden oferir fruites cítriques, excepte si hi ha llagues a la boca.
- S’aconsella fer servir estris de plàstic si els aliments tenen un gust amarg o metàl·lic per al nen.
- S’ha d’oferir el menjar quan el nen tingui gana, no a horaris establerts. Si és possible, s’aconsella que el nen no mengi sol, sinó acompanyat per la família o amics.
- Es poden fer servir caramels de llimona sense sucre, pastilles de menta o xiclets per ajudar a reduir el mal gust de boca.
- Per fer els aliments més gustosos es poden afegir espècies i salses a l’hora de preparar-los.
- En cas de sequedat bucal, es poden oferir gelatines, gelats, gelats de pal per xuclar o simplement glaçons.
- Si hi ha llagues a la mucosa bucal, es recomana oferir aliments tous, que es puguin mastegar i empassar amb facilitat, evitant els àcids, els picants, els cítrics i els salats. També és útil fer servir palletes per xuclar els líquids.
- En cas de nàusees, és aconsellable oferir el menjar abans dels tractaments i evitar les olors fortes, tant a l’habitació del nen com a la cuina. S’ha d’indicar al nen que begui fent petits glops durant tot el dia. Es poden oferir aliments secs com galetes, bastonets de pa o torrades.
Consells: Alimentació i càncer / l’alimentació davant els trastorns propis del procés oncològic
10. Malalties intercurrents
En l’etapa de la infància, és habitual l’aparició de diferents problemes de salut, generalment de tipus agut: infeccions, malalties pròpies de la infància, diarrees i vòmits, restrenyiment, les toxoinfeccions alimentàries.
Aquestes malalties redueixen la gana del nen, a més de provocar-li molèsties com ara mal de coll, tos i mucositats o dolor abdominal, cosa que dificulta més una alimentació adequada. A tot això s’hi afegeix que el nen necessita els diferents nutrients per combatre la malaltia, restituir les pèrdues i millorar el sistema immunitari, per això és important una nutrició correcta, amb aliments saludables, adequats a la seva malaltia, i líquids abundants durant el procés i la recuperació.
10.1 Vòmits/diarrees
- Els nens amb vòmits, diarrees o febre perden molt líquid que cal reposar. Per evitar la deshidratació es poden oferir sèrums de rehidratació oral (SRO), de venda en farmàcies. Hi ha diferents tipus de preparats: uns amb gust de fruites, que es presenten en forma de bric amb una palleta per xuclar (i és important que el nen s’ho begui a través de la palleta, perquè té part de la medicació), i altres preparats sense gust, cosa que els fa més adequats per a lactants i nens petits.
- S’han d’administrar a poc a poc (amb petites xarrupades amb la palleta o amb una cullerada cada 5 minuts), i anar augmentant-ne la quantitat progressivament segons ho vagi tolerant.
Introducció de l’alimentació després de l’administració del tractament amb sèrum oral (SRO):
Tot i que els sèrums de rehidratació oral són molt efectius per restaurar les pèrdues, no tenen efectes sobre la durada i el volum dels vòmits o les diarrees, per això és important el paper que té la realimentació. 

Quan el nen toleri el sèrum, és a dir, quan ja no vomiti, s’aconsella iniciar la realimentació:
- Actualment es recomana mantenir una alimentació normal, ja que afavoreix la recuperació de la mucosa intestinal, sense forçar-lo i mantenint l’aportació de líquids entre els àpats.
- En aquests processos el nen acostuma a estar inapetent, per això és convenient oferir-li petites quantitats d’aliments, si pot ser que li agradin, amb més freqüència.
- En el cas dels lactants alimentats amb llet materna, aquesta no s’ha de suspendre mai, ben al contrari, s’ha d’oferir amb més freqüència.
- En nadons alimentats amb llet adaptada, els biberons s’han de preparar amb la concentració habitual. Es pot reduir la quantitat de cada biberó i augmentar-ne la freqüència.
- Si el pediatre sospita una intolerància ocasional a la lactosa, indicarà una fórmula exempta de lactosa durant unes quantes setmanes per permetre la recuperació de la mucosa intestinal.
- No hi ha aliments que tallin la diarrea, només aliments que es digereixen més fàcilment i que alimenten (proporcionen energia) tot i que s’administrin en petites quantitats.
- Poden menjar preferentment carbohidrats complexos com arròs, patates, cereals, pa o pasta; carns magres o peix blanc; fruites; alguns vegetals si són ben tolerats, i iogurts, especialment si tenen lactobacils vius.
- Es desaconsellen les begudes ensucrades, perquè poden aguditzar la diarrea, així com els aliments flatulents o grassos.
- Es desaconsella utilitzar solucions casolanes (llimonada) o refrescos comercials per reposar les pèrdues.
- No s’han d’administrar medicaments sense consultar un professional de la salut.
10.2 Restrenyiment habitual
El restrenyiment és un problema freqüent en nens, i de fet és la causa més freqüent de dolor abdominal repetit a aquesta edat.
En nadons és molt més freqüent quan prenen llet artificial, cosa que pot provocar també distensió abdominal, irritabilitat i plors.
El tractament es basa en una regulació dels hàbits deposicionals i dietètics:
- En el cas de lactants alimentats amb llet de fórmula, al mercat hi ha llets adaptades antirestrenyiment.
- Quan el nen ja controla els esfínters, se l’ha d’acostumar a anar al lavabo cada dia, preferentment després dels àpats, amb tranquil·litat, encara que no en tingui ganes.
- S’ha d’augmentar la ingesta de líquids, fonamentalment d’aigua.
- L’alimentació ha de ser normal i rica en residus (fibra):
- Verdura almenys dues vegades al dia (bullida, al vapor, al forn o crua).
- Fruita a cada àpat, preferentment ben rentada i amb la pell, si pot ser.
- No s’ha d’abusar dels següents aliments: pa, xocolata, poma, plàtan, pasta, patates, pastissos i embotits.
- S’ha de consumir pa integral i productes elaborats amb farina integral i sègol com a complements.
- Cal menjar com a mínim tres vegades per setmana llegums cuinats de forma senzilla i amb pell.
- Es pot prendre segó durant el dia.
Consells: Infància / problemes digestius
10.3 Les toxoinfeccions alimentàries (TIA)
Són malalties que es manifesten amb símptomes digestius (vòmits i diarrees) i es produeixen quan una persona consumeix un aliment contaminat per gèrmens (per exemple, salmonel·la).
Contaminació dels aliments
La contaminació pot tenir l’origen en el medi ambient o en manipulacions incorrectes en la preparació, l’elaboració i la conservació dels aliments. La causa més freqüent és el pas dels gèrmens d’un aliment contaminat, generalment cru, a un altre que ja està llest per al consum, a través de les mans, els estris, les superfícies de treball o la roba (contaminació creuada).
Prevenció
- Cal controlar l’origen dels aliments:
- S’han d’adquirir en establiments autoritzats.
- És necessari seleccionar i controlar les primeres matèries. En cas de dubte, s’han de rebutjar.
- S’han de transportar en bones condicions higièniques i, si és necessari, refrigeració.
- Cal evitar insectes i paràsits:
- S’ha de prevenir l’entrada d’insectes o altres animals (mosquiteres, tapes de desguàs).
- És necessari treure les escombraries diàriament.
- S’ha d’impedir l’entrada a la cuina i el rebost als animals domèstics.
- Neteja i desinfecció:
- Després de l’ús i abans de manipular aliments diferents (crus/cuits), cal netejar els estris, les superfícies i els equips.
- És necessari fer servir aigua calenta, detergent i desinfectant. Els detergents eliminen el greix i la brutícia, els desinfectants destrueixen els microbis.
- S’ha de fer servir aigua apta per al consum humà:
- Si el subministrament d’aigua no ve de la xarxa d’abastament públic, s’aconsella utilitzar aigua embotellada o un sistema de desinfecció.
- En cas de disposar de dipòsits d’aigua, és necessari netejar-los i desinfectar-los periòdicament, així com comprovar que estiguin ben tapats i protegits de possibles fonts de contaminació.
- És necessari extremar la higiene personal:
- Cal rentar-se les mans amb sabó i molta aigua abans de menjar i després d’estar en contacte amb possibles fonts de contaminació (lavabo, mocadors, manipulació d’escombraries, aliments crus, canvis de bolquers…), així com abans de donar el menjar al nen. És aconsellable utilitzar paper de cuina o tovalloles d’un sol ús per eixugar-se.
- Cal ensenyar al nen a rentar-se les mans abans de menjar i després d’anar al lavabo.
Preparació dels aliments
- El menjar s’ha de preparar amb la mínima antelació possible; si no és així, és necessari mantenir-lo correctament refrigerat. Els triturats (purés de fruites, verdures o carn) són especialment sensibles a la contaminació.
- Les fruites i verdures s’han de rentar amb aigua a pressió. Es poden desinfectar submergint-les en aigua amb 1-2 gotes de lleixiu. Després s’han d’esbandir amb molta aigua.
- És necessari utilitzar líquids esterilitzats (llet o aigua) per a la reconstitució dels aliments deshidratats.
- Cal prevenir la multiplicació de gèrmens mantenint els aliments per sota dels 10 ºC o per sobre dels 65 ºC. S’ha de tenir present que les temperatures de cocció eliminen els microbis (> 75 ºC), i la refrigeració i la congelació impedeixen que es multipliquin. És aconsellable descongelar els productes a la nevera, evitant que els líquids que desprenguin contaminin altres aliments. Una vegada descongelat, l’aliment s’ha d’elaborar immediatament i no s’ha de tornar a congelar.
- S’aconsella emmagatzemar els aliments en zones específiques, procurant separar els aliments preparats dels crus.
- Cal eliminar els embalatges, cartrons i caixes, abans d’introduir els aliments a la zona de rebost.
Enllaços d'interès
Fonts d'interès general
- Ara Criatures
- Asociación Española de Pediatría. Alimentación del preescolar y escolar. Peña Quintana L. html
- Clínica DAM
- Educaweb.com
- Generalitat de Catalunya. Departament de Salut. Guia de recomanacions per a l'alimentació en la primera infància (de 0 a 3 anys)
- Guia infantil. Com alimentar al nen malalt
- Guia sobre obesitat infantil per a professionals sanitaris d'atenció primària
- Prevenció ADESLAS
- Saludalia.com. Alimentació-adolescència
Associacions / Grups d'ajuda mútua
Societats professionals
- Societat Espanyola de Nutrició parenteral i enteral (SENPE)
- Federació Espanyola de Societats de Nutrició, Alimentació i Dietética ( FESNAD)
Bibliografia
Bibliografia consultada
- Agencia Española de la Seguridad Alimentaria y Nutrición (AESAN), Ministerio de Sanidad y Consumo. La alimentación de los niños. Nutrición saludable de la infancia a la adolescencia.
Madrid: Agencia Española de la Seguridad Alimentaria y Nutrición (AESAN), Ministerio de Sanidad y Consumo; 2005. - Alimentació de 0 a 6 mesos. A: Comissió Europea, direcció general de salud pública i avaluació de riscos, Institut de Salut Infantil IRCCS Burlo Garofolo, Unitat de recerca per a Serveis sanitaris i Salut Internacional Centre col·laborador de l’OMS per a la Salut materna Infantil, Karolinska Institutet, Generalitat de Catalunya Departament de Salut, UNICEF. L’alimentació dels lactants i nens petits: recomanacions estàndard per a la Unió Europea 2005-2006 [Internet].
[acceso 16 de septiembre de 2009]. Disponible en:http://www.gencat.cat/salut/depsalut/pdf/lactue07.pdf p. 16-19. - Asociación Española Contra el Cáncer. Todocancer.org [sede Web].
Madrid : Asociación Española contra el cáncer; [acceso 16 de septiembre de 2009]. Disponible en:https://www.todocancer.com/ESP/Informacion+Cancer/Tratamientos/ - Bras i Marquillas J. Capitulo 50. El niño que no come, relación y conducta alimentaria. En: Bras i Marquillas J, De la Flor i Brú JE, Directores. Torregrosa Bertet MJ, Van Esso Arbolave DL, Codirectores.
Pediatria en atención Primaria. 2ª ed. Barcelona: Masson; 2005. p. 461. - Bras i Marquillas J y Bustos Lozano G. Capítulo 78. Obesidad. En: Bras i Marquillas J, De la Flor i Brú JE, Directores. Torregrosa Bertet MJ, Van Esso Arbolave DL, Codirectores.
Pediatria en atención Primaria. 2ª ed. Barcelona: Masson; 2005. p. 763. - Cervera P, Trías y Folch E. Capítulo 35 Alimentación y nutrición. En: Bras i Marquillas J, De la Flor i Brú JE, Directores. Torregrosa Bertet MJ, Van Esso Arbolave DL, Codirectores.
Pediatria en atención Primaria. 2ª ed. Barcelona: Masson; 2005. p. 343-362 - ESPGHAN I. Recomendaciones para la composición de una fórmula adaptada. Acta Paediatr Scand.
1977; Supl 262. - ESPGHAN II. Recomendaciones para la composición de una fórmula de continuación y para el beikost.Acta Paediatr Scand.
1981; Supl 287. - ESPGHAN III. Recomendaciones para la nutrición infantil. Acta Paediatr Scand.
1982; Supl 302. - Farran A, Zamora R, Cervera P. Tablas de composición de alimentos.
2ª edición. Barcelona: Edicions de la Universitat de Barcelona; 2004. - García-Onieva Artazcoz M. Lactancia artificial: técnica, indicaciones, fórmulas especiales [Internet].Sociedad Española de Pediatría extrahospitalaria y atención primaria.
[accés 16 de septiembre de 2009] Disponible a:http://www.sepeap.org/imagenes/secciones/Image/_USER_/Lactancia_artificial_tecnica_indicaciones_formulas_especiales.pdf - Generalitat de Catalunya. Departament d’Educació, Departament de Salut. Servei de difusió i publicacions. Guía de l’alimentació saludable a l’etapa escolar.
1ª edició. Barcelona: Generalitat de Catalunya; 2005. - Icart Pujol A. Capítulo 70. Psicología de la infancia y la infancia. En: Bras i Marquillas J, De la Flor i Brú JE, Directores. Torregrosa Bertet MJ, Van Esso Arbolave DL, Codirectores. Pediatria en atención Primaria.
2ªed. Barcelona: Masson; 2005. p. 668. - Marés Bermudez J, Bras i Marquillas J. Capitulo 20. Guardería y escuela. En: Bras i Marquillas J, De la Flor i Brú JE, Directores. Torregrosa Bertet MJ, Van Esso Arbolave DL, Codirectores.
Pediatría en atención Primaria. 2ª ed. Barcelona: Masson; 2005. - Mayo Clinic. Fórmula infantil: 7 pasos para prepararla con seguridad
Accés 18 juny 2019. Disponible a: https://www.mayoclinic.org/es-es/healthy-lifestyle/infant-and-toddler-health/in-depth/infant-formula/art-20045791 - Pallás Alonso RM. Programa de actividades preventivas y de promoción de la salud para prematuros de menos de 1.500 gramos al nacimiento [Monografía Internet]. PrevInfad (Grupo de trabajo AEPap / PAPPS semFYC);
2001 [acceso 16 de septiembre de 2009]. Disponible en:http://www.aepap.org/previnfad/pdfs/previnfad_menor1500.pdf - Rodríguez Navarrete G. Cuestiones más frecuentes sobre Nutrición Infantil en la Oficina de Farmacia.
Madrid: Editorial Ergon; 2009. - Suarez O, Díez E. Canvis a l’adolecència, nutrició, valoració personal,imatge i salut.
1ª edició. Barcelona: Editorial Institut Municipal de Salu Pública, Ajuntament de Barcelona; 2002. - Varera Calderón V, Gutierrez Sanchez A, Calderón Garrido C, Santigosa Sanchez S. Obesidad en la edad Pediatrica.
Barcelona: Editorial P Permanyer; 2007.
Bibliografia recomanada
- García-Tornel Florensa S. El Recién nacido: respuestas a sus preguntas.
3ª ed. Barcelona: Omega; 1996. - García-Tornel Florensa S. Reflexiones de un pediatra curtido [Blog a Internet].
Blogger; 2007 [accés 6 de novembre de 2012]. Disponible a: http://drgarcia-tornel.blogspot.com.es/ - González C. En defensa de las vacunas: protege la salud de tu hijo.
Madrid: Temas de Hoy; 2011. - González C. Mi niño no me come: consejos para prevenir y resolver el problema.
8ª ed. Madrid: Temas de hoy; 2002. - González C. Bésame mucho: cómo criar a tus hijos con amor.
Madrid: Temas de hoy; 2003. - González C. Comer, amar, mamar: guía de crianza natural.
Madrid: Temas de hoy; 2009. - Estivill E, Domenech M. ¡A comer!.
Barcelona: Plaza & Janés; 2009. - Estivill E. ¡A dormir!: el método Estivill para enseñar a dormir a los niños.
Barcelona: Plaza & Janés; 2012. - Estivill E, Sáenz de Tejada Y. ¡A jugar! : actividades para enseñar buenos hábitos a los niños.
Barcelona: Plaza & Janés; 2008. - Estivill E, Pin G. Títol Pediatría con sentido común para padres y madres con sentido común.
Barcelona : Plaza & Janés; 2011. - Hogg T, Blau M. El Secreto de tener bebés tranquilos y felices.
Barcelona: RBA; 2006. - Hogg T, Blau M. El secreto de educar niños felices y seguros.
Bogotá: Editorial Norma; 2005

Carmen Fernández Ferrín
Infermera. Va ser Professora Emèrita de l’Escola d’Infermeria de la Universitat de Barcelona. La Carmen va morir l’agost del 2013 però la seva aportació i expertesa infermera continuaran sempre presents a la Infermera virtual.
Va ser experta en el model conceptual de Virginia Henderson, es va interessar pel desenvolupament disciplinari de la infermeria, especialment per tot el que està relacionat amb la seva construcció teòrica. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles.
Formà part de la direcció científica de la Infermera virtual i, com a tal, va participar en la definició dels conceptes nuclears que emmarquen la filosofia del web, assessorà pel que fa a la seva construcció i en el disseny de l’estructura de les fitxes. També participà en la selecció dels temes a abordar, en la revisió, des del punt de vista disciplinari, dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo al web.


Gisel Fontanet Cornudella
Màster en educació per a la salut (UDL). Postgrau en Infermeria psicosocial i salut mental (UB).
Actualment és gestora de desenvolupament de persones de la Unitat de Gestió del Coneixement de la Fundació Sanitària Mollet. Membre del Consell Assessor Fundació TICSALUT 2014-2017, del grup @MWC_nursing, entre d'altres.
Fins l'abril de 2015 va ser adjunta a la Direcció de Programes del COIB, tenint a càrrec la direcció i coordinació del projecte Infermera virtual. Fins desembre de 2016 va gestionar la direcció de l'elaboració i el manteniment dels continguts pel que fa al seu vessant estructural i pedagògic. Considera que les tecnologies de la informació i de la comunicació (TIC) i Internet, i en general, la xarxa 2.0 són un canal de comunicació i interacció amb i per als ciutadans, amb un gran potencial per a la promoció de l'autonomia i independència de les persones en el control i millora de la seva salut, com a complement de l'atenció presencial i continuïtat de les cures, en tant que és un mitjà a través del qual la persona poc a poc expressa les seves necessitats, desitjos o inquietuds. Aquesta informació és cabdal per conèixer el subjecte de l’educació i en el tenir cura.
Des de 1998, la seva activitat professional es desenvolupa en el marc de la promoció i l'educació per a la salut. Va ser coordinadora i infermera assistencial durant 6 anys de la una Unitat Crohn-colitis de l'Hospital Vall d'Hebron, una unitat d’educació per a la salut en l’atenció a persones afectades d’un problema de salut crònic, on va intercalar de forma pionera l’atenció presencial i virtual. Ha anat centrant la seva línia de treball en el desenvolupament de projectes en el camp de la tecnologia de la informació i la comunicació (TIC), en l’àmbit de la salut.
És autora de diverses publicacions, tant en el registre escrit com en l’audiovisual, i de documents d’opinió referents a la promoció i educació per a la salut. Ha col·laborat i ha participat en diverses jornades, espais de debat i estudis de recerca, entre altres, relacionats amb l’aplicació de les TIC en l’àmbit de la salut. Ha iniciat línies de treball en el marc de la promoció i educació per a la salut a l’escola, com a context d’exercici de la infermera. Va ser membre fundador del grup Innovació i Tecnologia del COIB @itcoib.


Mª Teresa Luis Rodrigo
Infermera. Professora Emèrita de l'Escola d'Infermeria de la Universitat de Barcelona. S’ha interessat des de fa anys en el desenvolupament i la utilització de les terminologies infermeres (de diagnòstics, d’intervencions i de resultats) des d’una concepció disciplinària de les cures. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles en diverses revistes científiques.
Fins desembre de 2016 va formar part de la direcció científica i disciplinària de la Infermera virtual i, com a tal, va participar en l'elaboració dels conceptes nuclears que guien el contingut de la web, va assessorar pel que fa a la seva construcció i en la selecció dels temes a abordar, d'igual manera, va col·laborar, sempre des de la perspectiva científica i disciplinària, en la revisió dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo a la web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Àngels Ribas Orobitg
Diplomada i graduada en nutrició humana i dietètica (Facultat de Ciències de la Salut Blanquerna - URL). Diplomada en direcció de màrqueting (ESADE, 1989). Actualment treballa en diferents projectes de divulgació en l’àmbit de la dietètica i la nutrició, i tanmateix té un espai de consulta de dietoteràpia.


Amalia Martínez Gabriel
Infermera del Servei de Pediatria de l’Àrea Bàsica de Salut (ABS) de Vilafranca del Penedès. Diplomada universitària en infermeria (Universitat Nacional d’Educació a Distància, UNED), especialitzada en pediatria i puericultura (UB). Va treballar com a infermera en el Servei de Pediatria (Prematurs) a la Residència Sanitària d’Elx (Alacant, 1978-79). Des del 1979 treballa com a infermera d’atenció primària.

 Guardant valoració...
Guardant valoració... 


